2 квітня, 2019
Інфекція Helicobacter pylori: сучасні уявлення, проблеми та рішення
Виділення Helicobacter pylori (Hp) та доведення ролі інфекції у виникненні гастритів, пептичних виразок і пухлин, вивчення властивостей збудника та чутливості до антибактеріальних препаратів дали змогу врятувати мільйони людських життів та уникнути хірургічних втручань, пов’язаних з ускладненнями, які раніше були неминучими.
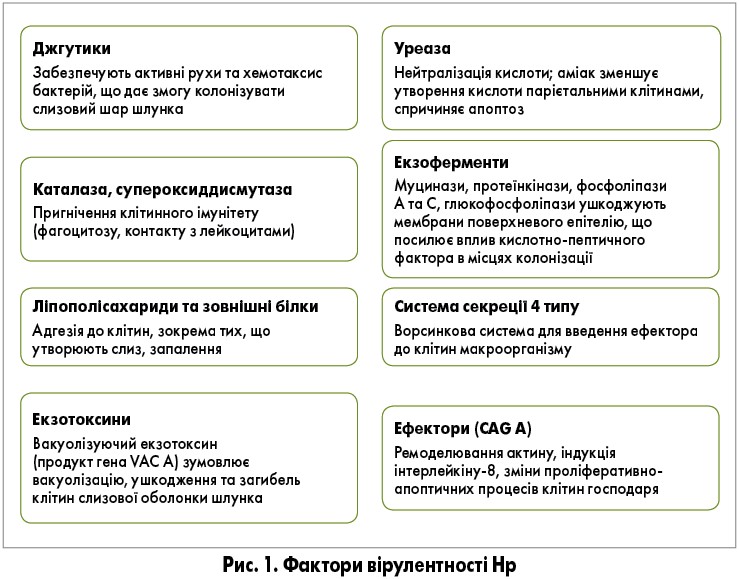
Нр – грамнегативна спіралеподібна мікроаерофільна бактерія, що є єдиним відомим мікроорганізмом, який може заселяти проксимальні відділи шлунково-кишкового тракту людини. Фактори, що забезпечують життєдіяльність Hp у таких агресивних умовах та дають можливість проявляти патогенні властивості, узагальнено на рисунку 1.
Захворювання, асоційовані з інфекцією
Колонізуючи шлунок, Hр зумовлює гастрит у всіх людей (The Maastricht V / Florence Consensus Report, 2016). Залежно від факторів вірулентності, сприйнятливості макроорганізму та способу життя наслідки інфекції вкрай варіабельні – від безсимптомного перебігу (80%) до розвитку злоякісних пухлин, зокрема MALT‑лімфоми (Mucosa-Associated Lymphoid Tissue) та раку шлунка (Umit H. et al., 2009; Blaser M., Atherton J., 2004). До механізмів виникнення гастриту та диспепсії належать порушення моторики шлунка, розвиток гіперчутливості, підвищення кислотності середовища дванадцятипалої кишки, зміни рівнів гормонів (гастрину, греліну, лептину, соматостатину). Гелікобактерний гастрит – це органічне захворювання, що спочатку вражає антральний відділ. Прогресування хронічного гастриту може супроводжуватися поширенням запалення на тіло шлунка з подальшою атрофією, метаплазією та дисплазією епітелію слизової оболонки. Тяжка дисплазія та товстокишкова метаплазія вважаються передраковими станами, тому інфекцію Hр віднесено до канцерогенів першого класу (Menaker R. J. et al., 2004).
Рекомендації V Маастрихтського консенсусу щодо діагностики та лікування інфекції Hр
Стратегія test-and-treat рекомендується насамперед особам молодого віку з нез’ясованою диспепсією, а також усім категоріям пацієнтів із хворобами чи станами, що мають доведений зв’язок з інфекцією Hр. Проведення ендоскопії є обов’язковим у разі наявності таких симптомів: втрата маси тіла, дисфагія, кровотеча, анемія, утворення, що пальпується, а також в осіб похилого віку та при високому ризику раку шлунка. Пацієнтам із високим ризиком раку шлунка рекомендовано скринінг і лікування інфекції.
Методи діагностики
Серологічні тести радять лише в разі їх перевірки у відповідному географічному регіоні. Швидкі серологічні тести мають низьку чутливість і специфічність, тому їх використання в рутинній клінічній практиці не рекомендоване. У контексті стратегії test-and-treat найбільш дослідженим та рекомендованим тестом є 13С‑уреазний дихальний тест. Високу чутливість і специфічність має також визначення антигена Hр у калі. Ці тести можуть давати хибнонегативні результати при застосуванні інгібіторів протонної помпи (ІПП), антибіотиків і препаратів вісмуту через зниження уреазної активності Hр. У зв’язку з цим тестування слід проводити не раніше ніж через 14 днів після закінчення використання ІПП та не раніше ніж через 4 тиж після застосування антибіотиків і препаратів вісмуту. Їх також можна використовувати для оцінювання ефективності ерадикаційної терапії в разі, якщо проводити не раніше ніж за 4-8 тиж після закінчення лікування.
У разі необхідності проведення ендоскопії діагностичним методом вибору є швидкий уреазний тест, чутливість якого становить 90%, специфічність – 95-100%. Хибнопозитивним він буває вкрай рідко, а хибнонегативним може бути при недавній кровотечі, значній атрофії та кишковій метаплазії, супутньому застосуванні ІПП, препаратів вісмуту чи антибіотиків. Отже, негативний результат не виключає наявність Hр.
Гістологічне дослідження біоптатів дає змогу діагностувати інфекцію Hр та з’ясувати характер морфологічних змін слизової оболонки (атрофію та кишкову метаплазію). Рекомендовано брати по два біоптати із середини антрального відділу та середини тіла шлунка (мала та велика кривизна), якщо необхідно – додатковий біоптат із кута шлунка. При виразках чи інших підозрілих вогнищевих змінах слід обов’язково проводити додаткову біопсію.
Для неінвазивної оцінки стану слизової оболонки шлунка (наявність/відсутність атрофії) можна використовувати панель серологічних тестів (GastroPanel), яка включає визначення пепсиногенів І і ІІ, гастрину‑17 та антитіл до Hр.
Схеми ерадикаційної терапії
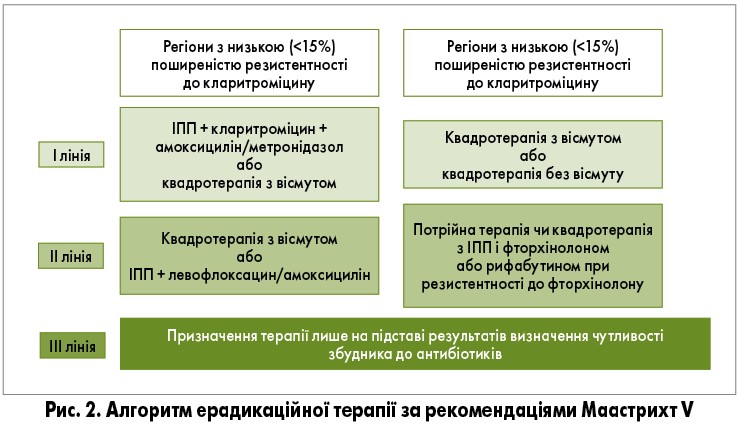
Тривалість лікування продовжено до 14 днів, а використання потрійної терапії рекомендується лише в регіонах із низькою резистентністю. Ерадикація дає змогу вилікувати асоційовані з інфекцією хвороби, знижує ризик ускладнень та запобігає розвитку раку шлунка (якщо проводиться до виникнення метаплазії чи атрофії) (рис. 2).
Методи підвищення ефективності ерадикаційної терапії
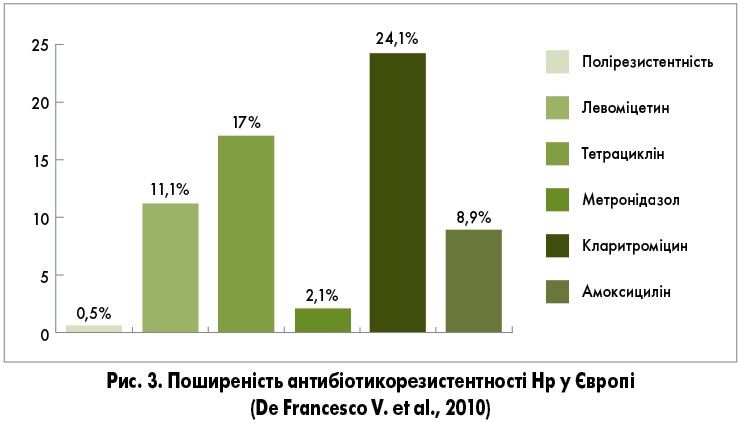
На сьогодні бактеріологічне типування Hр і визначення чутливості збудника до антибіотиків не є рутинними методами обстеження та проводяться переважно в межах наукових досліджень. У клінічній практиці терапія призначається за показаннями та за результатами простих тестів, які дають уявлення лише про наявність збудника, а не про його патогенні характеристики. Тому емпіричне (сліпе) призначення лікування не завжди гарантує результативність. Крім того, бактерія може бути резистентною до одного чи кількох антибіотиків (рис. 3). В Україні масштабних досліджень щодо вивчення чутливості штамів Hр до антибіотиків не проводилось. Окремі дослідження вказують, що резистентність до кларитроміцину не перевищує критичного рівня 15-20% (Вдовиченко В. І., Демидова А. Л., 2006).
За цих умов важливо хоча б уникнути всіх факторів, які знижують ефективність стандартної терапії. Вивчення причин неефективності антибактеріальної терапії дозволило виділити три групи чинників:
1) пов’язані з недопрацюваннями лікаря:
- призначення неправильної терапії;
- неадекватний розподіл, порушення кратності призначення або надто низькі дози правильно підібраних антибактеріальних препаратів;
- короткі курси терапії;
- неправильні комбінації препаратів у схемі;
- недостатнє пояснення пацієнтові причини хвороби, потреби ретельного виконання всіх рекомендацій та можливих наслідків їх порушення;
2) пов’язані з пацієнтом:
- невиконання рекомендацій лікаря;
- порушення режиму прийому препаратів;
- недотримання тривалості курсу терапії;
3) незалежні від лікаря та пацієнта:
- застосування неякісних препаратів чи підробок, які можуть бути в аптечній мережі.
Одним із найважливіших моментів є забезпечення прихильності пацієнта до лікування, оскільки навіть часткове недотримання рекомендацій суттєво знижує ефективність терапії. Наприклад, одноденний пропуск прийому ліків знижує ефективність терапії на 14,3%. Як свідчать результати опитування, що включало 28 тис. пацієнтів, 61% не дотримується рекомендацій лікаря з таких причин: висока вартість терапії, забудькуватість, недовіра до лікаря, надто раннє припинення курсу терапії після суб’єктивного поліпшення (Лазебник Л. Б., 2018).
Найпростішими способами поліпшення прихильності пацієнта до лікування є добра інформованість про його хворобу та можливі наслідки в разі відсутності адекватної терапії, довіра до лікаря, призначення простих і доступних режимів терапії. Останнє забезпечується застосуванням зручних форм фасування лікарських засобів. Цим вимогам цілком відповідає препарат Пілобакт НЕО (Sun Pharmaceutical Industries, Індія). Ще однією перевагою зазначеного засобу є доступна ціна та строго розрахована на курс лікування кількість таблеток.
Цей комбінований препарат містить 7 блістерів по 6 таблеток, розрахованих на щоденний дворазовий прийом із маркуванням «Ранок», «Вечір», що забезпечує зручність застосування та дотримання режиму навіть у разі забудькуватості чи зайнятості. Капсула містить 20 мг ІПП омепразолу, таблетка світло-жовтого кольору – 500 мг кларитроміцину, оранжевого – 1000 мг амоксициліну. Для проведення рекомендованого 14-денного курсу лікування пацієнт повинен прийняти дві упаковки препарату.
Омепразол знижує секрецію шлунка, що сприяє швидкому полегшенню симптомів, зменшенню запалення, загоєнню та рубцюванню виразок, а також підвищенню концентрації антибіотиків у слизовій оболонці. Стійкий у кислому середовищі шлунка макролідний антибіотик кларитроміцин зв’язується із субодиницею 50s рибосом чутливих бактерій, пригнічуючи синтез білка. Одночасний прийом омепразолу сприятливо вливає на фармакокінетику обох препаратів. Амоксицилін – напівсинтетичний пеніцилін з унікальними властивостями, завдяки яким його включено до більшості схем ерадикаційної терапії. Зокрема, це висока активність проти Hр унаслідок зв’язування з білками та порушення синтезу мікробної стінки, а також низька поширеність резистентності (1% у Європі), що не має тенденції до зростання (Graham D., Fischbach L., 2010; The Maastricht V / Florence Consensus Report, 2016).
Підготувала Ольга Королюк
Медична газета «Здоров’я України 21 сторіччя» № 5 (450), березень 2019 р.