22 квітня, 2019
Изменения параметров крови и свертывающей системы при алкоголизме
Алкоголизм – хроническое психическое прогредиентное заболевание аддиктивного круга, проявляющееся следующими основными симптомами: болезненным влечением к алкоголю, систематическим злоупотреблением алкоголем с психической и физической от него зависимостью [1].
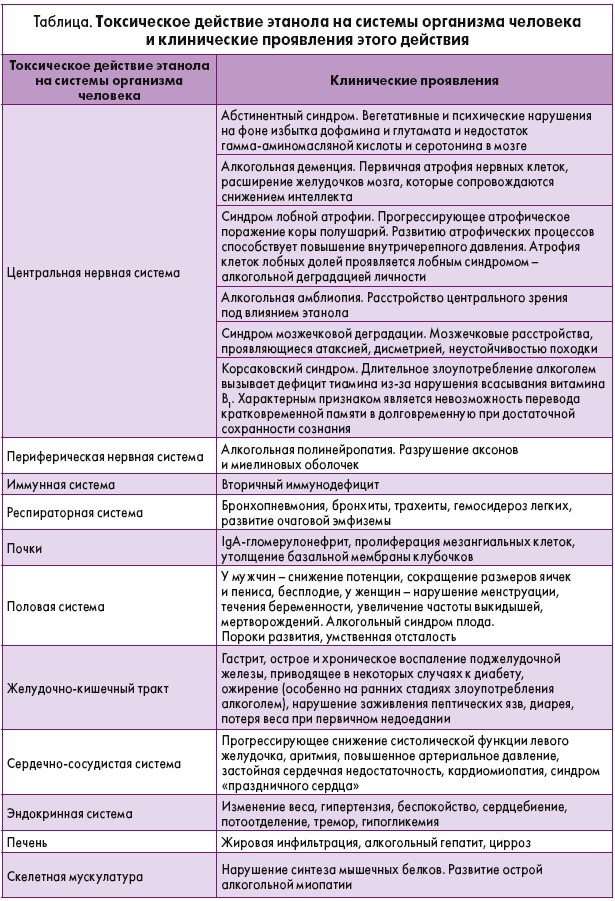
В последнее время проблема алкоголизма приобретает все большую актуальность в связи с эпидемиологической и социальной опасностью данной патологии. В практическом отношении важным является изучение токсического действия этанола на отдельные системы организма, что может обеспечить разработку эффективных методов профилактики и лечения [2]. Клинические проявления эффекта этанола определяются рядом различных факторов: физическими и химическими характеристиками самого вещества, его дозой, характером мишеней, а также способностью поврежденных структур к восстановлению. Алкогольная интоксикация приводит к неравномерному повреждению ораганов и систем организма. При этом у одних пациентов может развиться алкогольная кардиомиопатия без клинических проявлений энцефалопатии, а у других возможны периферическая нейропатия, дисфункция печени и прочие повреждения. Этанол потоком крови транспортируется по всем частям тела, поэтому его действие направлено на большинство тканей и систем организма [3, 4] (табл.).
По данным Всемирной организации здравоохранения (ВОЗ), употребление алкоголя ассоциировано с риском развития более чем 200 заболеваний, среди которых следует выделить изменения параметров крови и свертывающей системы [5].
I. Параметры крови при алкоголизме
Эритроциты
У лиц, злоупотребляющих алкоголем, зафиксированы заметные изменения в их гематологической системе [6]. При хроническом действии этанола наблюдается структурно-функциональная дезорганизация эритроцитов, которые подвергаются как прямому токсическому действию алкоголя, так и окислению их липидного мембранного компонента [7-10]. При длительном поступлении этанола повышается текучесть мембран эритроцитов, уменьшается соотношение ненасыщенные/насыщенные жирные кислоты, увеличивается содержание холестерина.
Макроцитоз эритроцитов
Макроцитоз – это состояние крови, при котором средний корпускулярный объем эритроцитов (MCV) увеличивается примерно до 110 фл (фемтолитр) при норме 80-100 фл [11]. Причинами макроцитоза могут служить немегалобластные и мегалобластные процессы. Действие алкоголя считается в первую очередь немегалобластическим процессом. При длительном злоупотреблении алкоголем у 80% мужчин и 46% женщин наблюдается мегалобластный макроцитоз эритроцитов с величиной MCV более 100 фл [12-14], что обусловлено дефицитом фолиевой кислоты и витамина В12 (мегабластная анемия). Однако присутствие увеличенных эритроцитов может свидетельствовать о других заболеваниях, не связанных с алкоголизмом, включая различные виды анемии, хроническую болезнь печени и дисфункцию щитовидной железы. Для установления окончательного диагноза врач должен исследовать клетки крови под микроскопом для определения структурных особенностей, характерных для каждого расстройства. Так, увеличенные эритроциты у пациентов с немегалобластным макроцитозом, как правило, одинаковые и круглые, в отличие от макроовалоцитов и гиперсегментированных нейтрофилов, характерных для мегалобластной анемии. Нормализация MCV обычно происходит через 2-4 месяца после прекращения приема алкоголя, поскольку продолжительность жизни эритроцитов в среднем составляет 120 дней [15]. Таким образом, макроцитоз является одним из наиболее характерных и ранних признаков хронического злоупотребления алкоголем, что позволяет отнести этот показатель к маркерам алкоголизма.
Анемии при алкоголизме
ВОЗ определяет анемию как количество гемоглобина <130 г/л у мужчин, <120 г/л у женщин и <110 г/л у беременных женщин и пожилых людей. Для алкоголизма характерны различные формы анемий – мегалобластная, сидеробластная, гемолитическая. Они имеют важное значение для ранней диагностики хронического алкоголизма [16].
1. Мегалобластная анемия
Прекурсорам клеток крови для продолжения их производства требуется фолиевая кислота и другие витамины группы В. При дефиците фолиевой кислоты предшественники клеток не могут нормально делиться, поэтому большие незрелые нефункциональные клетки (мегалобласты) аккумулируются в костном мозге и в кровяном русле. Основной причиной мегалобластной анемии является диета, бедная фолиевой кислотой из-за плохого питания. Кроме того, сам по себе алкоголь может ускорить развитие дефицита фолиевой кислоты путем изменения ее поглощения из пищи.
2. Сидеробластная анемия
Одним из компонентов эритроцитов является гемоглобин, который содержит железо и выполняет функцию транспорта кислорода. Однако иногда железо неправильно встраивается в молекулу гемоглобина и преобразуется в форму хранения, называемую ферритином, который накапливается в предшественниках эритроцитов и образует гранулы, окружающие ядро клетки. Это ферритин-содержащие клетки, которые называются кольцевыми сидеробластами. Они не могут в дальнейшем созреть до функциональных эритроцитов, результатом чего является снижение количества эритроцитов и развитие анемии. Такие циркулирующие эритроциты, содержащие ферритин-гранулы, называют тельцами Паппенгейма. Наличие этих клеток в крови служит индикатором сидеробластной анемии, что дает основание врачу назначить исследование костного мозга для подтверждения диагноза. Сидеробластная анемия характерна для алкоголиков. Примерно у 1/3 таких пациентов имеются сидеробласты в костном мозге. При воздержании от алкоголя, сидеробласты обычно исчезают из костного мозга в течение 5-10 дней.
3. Гемолитическая анемия
Гемолиз может быть основной причиной анемии. При алкоголизме наблюдается несколько типов гемолитической анемии. Одно из таких нарушений характеризуется присутствием бесформенных эритроцитов – стоматоцитов и шизоцитов. Для другого нарушения характерно снижение содержания фосфатов в крови (гипофосфатемия). Диагностировать гемолитическую анемию у алкоголиков непросто, так как на это влияет целый ряд условий: патологические уровни фолиевой кислоты, кровотечения или увеличенная селезенка.
Необходимо отметить, что анемия не относится к самым ярким проявлениям алкоголизма, однако вызванная анемией гипоксия является дополнительным фактором, ухудшающим течение алкогольной болезни печени, миопатии, поражения сердца, нефропатии, энцефалопатии, а также является одной из причин тяжелого течения инфекционных заболеваний.
Влияние алкоголя на лейкоциты
Еще в 20-х годах прошлого века клиницисты отметили связь между злоупотреблением алкоголя и развитием инфекций. Эти наблюдения подтверждают, что этанол влияет на нормальную продукцию и/или функции лейкоцитов, которые формируют защиту против микроорганизмов и других чужеродных субстанций. Так как у алкоголиков чаще всего развиваются бактериальные инфекции, многочисленные исследования были сосредоточены на изучении влияния алкоголя на нейтрофилы, являющиеся первичным звеном защиты от бактериального вторжения.
Нейтрофилы
При бактериальной инфекции организм реагирует увеличением количества лейкоцитов (особенно нейтрофилов). Это состояние называется лейкоцитозом. При бактериальной инфекции у людей, страдающих алкоголизмом, количество нейтрофилов наоборот уменьшается (нейтропения). Наблюдаемая нейтропения может быть связана с нарушением продуцирования нейтрофилов в костном мозге. Алкоголь влияет на способность нейтрофилов достигать места заражения или воспаления, так как при этом происходит адгезия нейтрофилов к стенкам кровеносных сосудов. В экспериментах на культуре клеток при использовании нейлоновых волокон для имитации инфецирования нейтрофилы не прилипали к волокнам в образцах крови при инкубации с алкоголем. Этот эффект был более выражен, чем выше была доза алкоголя. Подобное действие проявляли нейтрофилы, полученные от добровольцев в стадии опьянения. Функция нейтрофилов, включая их способность к агрегации, регулируется гормональными соединениями, называемыми лейкотриенами. Нарушение функционирования нейтрофилов наблюдалось у алкоголиков, что может быть обусловлено сокращением производства лейкотриенов или неспособностью нейтрофилов реагировать на лейкотриены.
Моноциты и макрофаги
Моноцитарно-макрофагальная система, как и нейтрофилы, представляет собой важную линию защиты от инфекций. Пациенты, злоупотребляющие алкоголем, по сравнению со здоровыми людьми, менее устойчивы к инфекциям, которые обычно уничтожаются моноцитами и макрофагами, вызывающими туберкулез и различные формы пневмонии. Функция моноцитов возвращается к норме в течение 1 недели после абстиненции.
При алкоголизме, как правило, не наблюдается уменьшения числа лимфоцитов и эозинофилия.
II. Влияние алкоголя на систему свертывания крови
Алкоголь обладает прямым токсическим действием на тромбоциты и систему коагуляции.
Тромбоциты
В 1974 г. M Haut и D. Cowan были одними из первых, кто сообщил о влиянии алкоголя на активность тромбоцитов [17]. Они показали, что этанол, добавленный к тромбоцитам человека in vitro или in vivo (перорально, внутривенно) заметно снижает агрегацию тромбоцитов в ответ на добавление тромбина, коллагена и АДФ (аденозин‑5`-дифосфат). Дальнейшие эпидемиологические и клинические исследования подтвердили эти результаты и показали, что злоупотребление алкоголем приводит к снижению агрегации тромбоцитов и способствует умеренной тромбоцитопении [18, 19]. Mikhailidis и др. при исследовании крови, полученной от алкоголиков, изучали влияние этанола на агрегацию тромбоцитов [20]. На исходном уровне тромбоциты в ответ на стимуляцию АДФ и коллагена проявляли гипокоагуляционный эффект, однако на 3-4-й день абстиненции количество тромбоцитов начинает расти, достигая максимума, превышающего норму (реактивный тромбоцитоз) на 10-14-й день. В связи с этим очень важным является то, что после 2-3 недель абстиненции повышается риск тромбоэмболических осложнений, так как тромбоциты приобретают свойства к гиперагрегации. Это увеличение активности тромбоцитов может привести к внезапной смерти из-за прекращения употребления алкоголя [21]. В многочисленных исследованиях доказано влияние этанола на агрегацию тромбоцитов человека и его ингибирующее действие, однако точный механизм этого процесса до сих пор остается неясным.
Факторы коагуляции
В нескольких исследованиях показано влияние алкоголя на факторы коагуляции. В исследовании MONICA изучали действие алкоголя на концентрацию фибриногена в плазме у 4940 здоровых добровольцев [22]. Обнаружена U-образная зависимость между потреблением алкоголя и концентрацией фибриногена. Зависимость была значительно ниже у мужчин до 45 лет и отсутствовала у молодых женщин. Во всех возрастных группах (мужчины и женщины), которые не употребляли алкоголь, отмечены нормальные уровни фибриногена, в то время как у субъектов, которые потребляли 40-59 г этанола ежедневно, зафиксированы низкие уровни фибриногена.
В другом исследовании изучали связь между влиянием алкоголя и уровнями фибриногена, фактора VII и фактора фон Виллебранда в плазме [23]. В этом исследовании приняли участие 1456 мужчин и 1767 женщин, которые при анкетировании указывали среднее количество потребляемого алкоголя. Уровни фибриногена и фактора фон Виллебранда были снижены у мужчин и женщин, которые указали, что употребляли 7 стандартных доз (СД), или standart drink (одна стандартная доза = 10 г этанола), в неделю. Концентрация фактора VII была самой низкой у субъектов, которые потребляли наибольшее количество алкоголя. Тип алкогольного напитка не влиял на концентрацию факторов у обоих полов.
Фибринолитическая система
Р. Ridker и соавт. [24] оценили влияние приема этанола на концентрацию эндогенного тканевого активатора плазминогена (t-PA) у 631 здорового мужчины в возрасте от 40 до 84 лет. Исследование было рандомизированным двойным слепым плацебо-контролируемым. Данные об употреблении алкоголя были получены путем анкетирования. Результаты показали положительную связь между дозой алкоголя и концентрацией эндогенного t-PA. Самый высокий уровень t-PA был обнаружен среди ежедневных потребителей алкоголя (от 2 и более СД в день). Самые низкие уровни t-PA обнаружены у редко или никогда не употребляющих алкоголь субъектов.
Ингибитор активатора плазминогена‑1 (PAI‑1) является эффективным ингибитором t-PA, который превращает плазминоген в его активную форму плазмин и тем самым влияет на фибринолиз. Эпидемиологические исследования показали, что потребление алкоголя связано с повышенным уровнем PAI‑1, что приводит к снижению фибринолиза [25, 26].
Необходимо отметить, что система гемостаза имеет сильный циркадный характер, а именно: повышенная агрегация тромбоцитов и снижение фибринолитической активности утром. Это циркадное изменение может объяснить высокую частоту инфаркта миокарда и ишемического инсульта утром [27, 28]. В некоторых исследованиях показано, что чрезмерное потребление алкоголя в вечернее время приводит к ингибированию фибринолиза. Это может ускорить тромботическое коронарное событие, и наоборот, умеренное потребление алкоголя утром увеличивает фибринолитическую активность, когда присутствует более высокий риск образования сгустков и развития инфаркта миокарда [29, 30].
Выводы
Алкоголь влияет на гематологические показатели и систему гемостаза человека. Среди пациентов, злоупотребляющих алкоголем, наблюдается анемия, нейтропения, уменьшение количества тромбоцитов и нарушение их агрегации, снижение уровней фибриногена, фактора VII, фактора фон Виллебранда, повышение ингибитора активатора плазминогена.
Своевременное обнаружение этих изменений позволит врачам-клиницистам остановить или обратить вспять вызванное алкоголем повреждение органов на первичных стадиях алкоголизма.
Список литературы находится в редакции.
Медична газета «Здоров’я України 21 сторіччя» № 6 (451), березень 2019 р