3 червня, 2019
Порівняльний аналіз еластографічних показників підшлункової залози та печінки при хронічному біліарному панкреатиті у коморбідності з ожирінням
 Захворювання підшлункової залози (ПЗ), зокрема хронічний панкреатит (ХП), є важливою проблемою не лише гастроентерології, а й системи охорони здоров’я в цілому, оскільки існує тенденція до зростання їх поширеності [1, 3-5]. Рання діагностика ХП утруднена, особливо при легких і стертих формах захворювання, при яких метаболічні та патоморфологічні порушення в тканині залози є компенсованими, а клінічні симптоми нечіткі або практично не проявляються [2, 6].
Захворювання підшлункової залози (ПЗ), зокрема хронічний панкреатит (ХП), є важливою проблемою не лише гастроентерології, а й системи охорони здоров’я в цілому, оскільки існує тенденція до зростання їх поширеності [1, 3-5]. Рання діагностика ХП утруднена, особливо при легких і стертих формах захворювання, при яких метаболічні та патоморфологічні порушення в тканині залози є компенсованими, а клінічні симптоми нечіткі або практично не проявляються [2, 6].
Наявність хронічного запального процесу у тканині ПЗ призводить до погіршення її структурного стану, а коморбідне ожиріння додатково сприяє цьому. Тому інформативна діагностика та відповідне раціональне лікування мають важливе клінічне значення через велику імовірність подальшого розвитку різноманітних ускладнень.
Метою нашого дослідження було вивчити структурний стан печінки та ПЗ залежно від глибини гепатобіліарних порушень і наявності супутнього ожиріння та оцінити взаємозв’язок між ними.
Матеріали та методи. Було обстежено 137 хворих на хронічний біліарний панкреатит (ХБП). До основної групи включили 115 пацієнтів із ХБП і супутнім ожирінням, до групи порівняння – 22 хворих на ХБП. До контрольної групи увійшли 20 практично здорових людей, вік і стать яких були зіставні з такими у групах дослідження.
Для визначення впливу етіологічного біліарного чинника пацієнтів розділили на 4 групи. До 1-ї групи (26 осіб) включили хворих на ХП в поєднанні з функціональними розладами (ФР) біліарної системи й ожирінням. До 2-ї групи (30 осіб) увійшли пацієнти з ХП в поєднанні з хронічним безкам’яним холециститом (ХБХ) та ожирінням. До 3-ї групи (34 осіб) розподілили хворих на ХП після перенесеної лапаротомічної холецистектомії (ЛТХЕ). У 4-ту групу (25 осіб) включили хворих на ХП після перенесеної малоінвазивної холецистектомії (МІХЕ). Вік пацієнтів становив від 28 до 71 року (середній вік – 52,57±10,89 року). Жінок було 66 (57%), а чоловіків – 49 (43%). Групи дослідження були зіставними за віком, статтю та тривалістю захворювання, що становила 9,07±5,19 року. Наявність і ступінь ожиріння визначали за індексом маси тіла. Надлишкова маса тіла діагностована у 35 хворих, ожиріння І ступеня – у 56 пацієнтів, ІІ ступеня – у 21, ІІІ ступеня – у 3 пацієнтів.
Стан та структуру ПЗ і печінки у хворих на ХП біліарного генезу у поєднанні з ожирінням оцінювали методом еластографії хвилі зсуву. Визначення щільності печінки та ПЗ проводили скануючим ультразвуковим апаратом Ultima PA («Радмир» ДП АТ НДІРІ, Харків, Україна), контактно, датчиком конвексного формату на частотах 2-5 МГц на глибині 10-50 мм. При дослідженні печінки цим методом виконували по 5 вимірювань у різних ділянках правої та лівої часток, при обстеженні ПЗ – по 5 вимірювань у ділянках головки, тіла та хвоста.
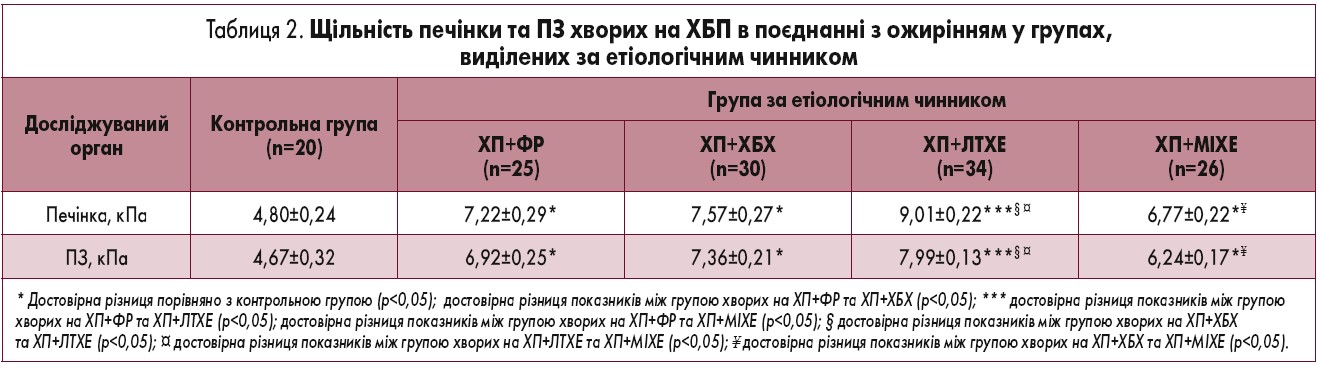
 Результати та їх обговорення. Щільність печінки та ПЗ у хворих були практично зіставними з такими у здорових осіб. Тканина обох досліджуваних паренхіматозних органів картувалася синім кольором, що свідчило про їх незмінену структуру та відсутність циротичних змін у печінці і значного фіброзу у ПЗ. У таблиці 1 наведено показники щільності печінки та ПЗ хворих на ХБП залежно від наявності в них супутнього ожиріння.
Результати та їх обговорення. Щільність печінки та ПЗ у хворих були практично зіставними з такими у здорових осіб. Тканина обох досліджуваних паренхіматозних органів картувалася синім кольором, що свідчило про їх незмінену структуру та відсутність циротичних змін у печінці і значного фіброзу у ПЗ. У таблиці 1 наведено показники щільності печінки та ПЗ хворих на ХБП залежно від наявності в них супутнього ожиріння.
Встановлено, що у хворих на ХБП показники щільності печінки та ПЗ були вищими порівняно з такими у контрольній групі, а у хворих із коморбідним ожирінням – достовірно вищими. У пацієнтів із ХБП щільність печінки була на 30,2% вищою, ніж у контрольній групі, а ПЗ – на 27,9% (p<0,05). У хворих на ХБП з ожирінням щільність печінки на 10,6% перевищувала таку у пацієнтів з ХБП, а ПЗ – на 8,6% (p<0,05).
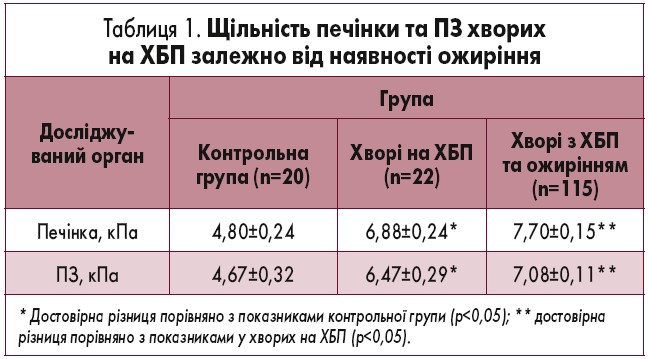
У таблиці 2 відображено показники щільності печінки та ПЗ у різних групах хворих на ХБП за етіологічним чинником.
Найвищу щільність печінки і ПЗ констатували у групі ХП+ЛТХЕ, вона була достовірно вищою відносно такої у групах ХП+ХБХ, ХП+ФР та ХП+МІХЕ (p<0,05). Достовірної різниці між вказаними параметрами у групах ХП+ХБХ і ХП+ФР не було, проте вони були достовірно вищими порівняно з такими у групі ХП+МІХЕ (p<0,05), в якій були виявлені найнижчі показники щільності.
Ці дані підтверджують, що найбільш порушеною структура обох досліджуваних органів була у пацієнтів з ХП+ЛТХЕ, а найнижча щільність печінки та ПЗ спостерігалась у групі ХП+МІХЕ. Це свідчить про достовірно меншу глибину пошкодження структури печінки та ПЗ у пацієнтів після малоінвазивної холецистектомії.
Рейтинг впливу етіологічного чинника на стан структури печінки та ПЗ був таким: ЛТХЕ>ХБХ=ФР>МІХЕ.
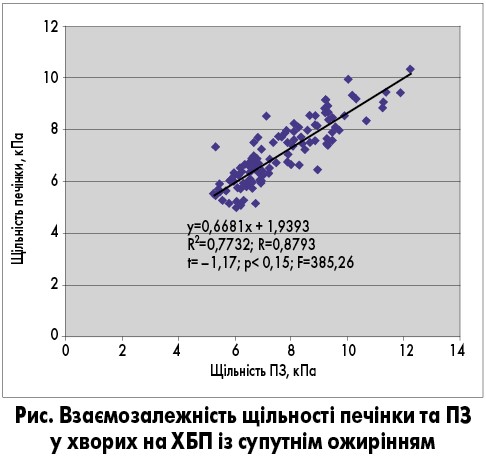 На рисунку подано графічне зображення результату проведеного кореляційно-регресійного аналізу параметрів щільності печінки та ПЗ при ХБП у поєднанні з ожирінням. Було встановлено достовірний сильний прямий кореляційний зв’язок (r=0,879; p<0,05) між щільністю печінки та ПЗ. Це засвідчило достовірну взаємозалежність структурних змін у печінці та ПЗ у хворих на ХП біліарного генезу, поєднаного з ожирінням.
На рисунку подано графічне зображення результату проведеного кореляційно-регресійного аналізу параметрів щільності печінки та ПЗ при ХБП у поєднанні з ожирінням. Було встановлено достовірний сильний прямий кореляційний зв’язок (r=0,879; p<0,05) між щільністю печінки та ПЗ. Це засвідчило достовірну взаємозалежність структурних змін у печінці та ПЗ у хворих на ХП біліарного генезу, поєднаного з ожирінням.
Висновки. За допомогою еластографії хвилі зсуву у хворих на ХБП встановлено наявність достовірного підвищення щільності як печінки, так і ПЗ до рівня стеатозу. Слід відзначити, що щільність печінки та ПЗ із приєднанням ожиріння зростала. Було встановлено рейтинг впливу етіологічного чинника на стан структури печінки та ПЗ у бік зменшення щільності: лапаротомічна холецистектомія > некалькульозний холецистит = функціональні розлади гепатобіліарної системи > малоінвазивна холецистектомія.
Наявність сильного прямого кореляційного зв’язку між показниками щільності печінки та ПЗ (r=0,879; p<0,05) довела той факт, що погіршення структурного стану паренхіми печінки викликає аналогічні зміни паренхіми ПЗ, а також констатувала їх взаємопов’язаність. Це також довело системність стеатозу паренхіматозних органів – печінки і ПЗ – при біліарному ХП у поєднанні з ожирінням, що необхідно враховувати при формуванні програм комплексного лікування.
У подальших дослідженнях плануємо розробити та науково обґрунтувати комплексні програми лікування пацієнтів з хронічним панкреатитом біліарного генезу у коморбідності з ожирінням.
Література
- Вabinets L.S. Improvement of the Complex Medical Treatment for the Patients with Chronic Biliary Pancreatitis / L.S. Babinets, K. Kytsai, Yu. Kotsaba, I. Halabitska, N. Melnyk, I. Semenova, O. Zemlyak // Wiedomosti Lekarskie. – 2017. – № 2 (1). – Р. 213-216.
- Вabinets L.S. Patogenetic substantiation of trofologic impact of complex therapy of chronic pancreatitis / L.S. Babinets, I.M. Halabitska, K Yu. Kytsai // Journal of Health Sciences. – 2014. – № 4 (16). – Р. 272-275.
- DiMagno E.P. Chronic pancreatitis: landmark papers, management decisions, and future / E.P. DiMagno, M.J. DiMagno // Pancreas. – 2016. – Vol. 45, № 5. – P. 641-650.
- Iglesias-Garcia J. New steps of elastography for the diagnosis of chronic pancreatitis / J. Iglesias-Garcia // Revista Espanola de Enfermedades Digestivas. – 2016. – Vol. 108, № 6. – P. 136-142.
- Kawada N. Elastography for the pancreas: Current status and future perspective / N. Kawada, S. Tanaka // World J. Gastroenterol. – 2016. – Vol. 22, № 14. – P. 3712-3724.
- Lohr J.M. United European Gastroenterology evidence-based guidelines for the diagnosis and therapy of chronic pancreatitis (HaPanEU) / J.M. Löhr, E. Dominguez-Munoz, J. Rosendahl // United European Gastroenterol J. – 2017 – Vol. 5, № 2. – Р. 153-199.
Тематичний номер «Гастроентерологія. Гепатологія. Колопроктологія» № 2 (52), травень 2019 р.