18 жовтня, 2016
Злоупотребление алкоголем и заболевания органов пищеварения: медико-социальные аспекты проблемы

Заболевания, связанные со злоупотреблением алкоголем, широко распространены в развитых странах мира, где алкогольные напитки достаточно дешевы, повсеместно доступны и активно продвигаются на рынке компаниями-производителями. Фактически этанол представляет собой самое доступное психоактивное вещество, наиболее часто вызывающее психическую и физическую зависимость. Эксперты Всемирной организации здравоохранения (ВОЗ) включают этанол в топ‑5 главных факторов риска заболеваемости, инвалидности и смертности во всем мире, согласно их последним оценкам, от заболеваний, непосредственно вызванных употреблением алкоголя, ежегодно умирает 3,3 млн человек (R.J. Dinis-Oliveira et al., 2015). Это обусловлено тем, что в течение последних 60 лет объемы потребления алкоголя в мире неуклонно возрастали, что закономерно привело к росту распространенности тяжелых заболеваний, связанных с алкогольной зависимостью (J. Guirguis et al., 2015). Что же касается Украины, то в мировом рейтинге наша страна занимает одно из первых мест по показателю потребления алкоголя на душу населения, составляющего 15,6 л (Т.С. Грузеєва та співавт., 2016).
Длительное, регулярное употребление алкоголя сопровождается поражением многих органов и систем организма, и в первую очередь органов пищеварения. К сожалению, пациенты зачастую недооценивают негативное влияние употребления алкоголя на организм и скрывают этот факт от лечащих врачей, что задерживает установление точного диагноза и начало адекватного, комплексного лечения с применением медикаментозных средств и современных психотерапевтических методик. Поэтому при обследовании врачам необходимо не только тщательно анализировать анамнестические сведения, сообщаемые самим пациентом, но и обращать пристальное внимание на объективные клинические признаки, которые могут косвенно свидетельствовать о возможном длительном злоупотреблении алкоголем (стеатоз печени, петехии, желтушность кожи и склер, ксантелазмы, синдром мальнутриции, гинекомастия у мужчин и т.п.).
Сегодня можно с уверенностью говорить о том, что в ближайшие годы ведение пациентов с заболеваниями органов пищеварения, вызванными злоупотреблением алкоголем, станет ключевым приоритетом в повседневной клинической практике каждого гастроэнтеролога. Безусловно, в последние годы все мы являемся свидетелями впечатляющих успехов и достижений современной гастроэнтерологии: так, уже сегодня мы наблюдаем значительный прогресс в профилактике и лечении вирусных гепатитов, обусловленный появлением высокоэффективных противовирусных препаратов и доступностью вакцинации против гепатита В, относительную стабилизацию распространенности ожирения и разработку многообещающих инновационных подходов к лечению неалкогольного стеатогепатита. Однако, к сожалению, в отношении распространенности и тяжести течения заболеваний, связанных со злоупотреблением алкоголем, нет каких-либо оснований даже для сдержанного оптимизма – совершенно очевидно, что актуальность данной проблемы по-прежнему будет только возрастать. При этом существующая система профилактики злоупотребления алкоголем и лечения связанных с ним заболеваний оказывается неэффективной и не отвечает современным требованиям. Роль медицинского сообщества в решении данных проблем трудно переоценить, ведь именно эксперты в области организации здравоохранения и клиницисты могут обосновать новые подходы к первичной профилактике алкогольной зависимости, разработать алгоритмы раннего активного выявления лиц, злоупотребляющих алкоголем, и создать систему организации оказания им своевременной профессиональной помощи, реабилитации и ресоциализации. О медико-социальных аспектах злоупотребления алкоголем, его роли в развитии различных заболеваний органов пищеварения, а также о современных возможностях их профилактики и лечения мы беседуем с ведущими отечественными экспертами в области гастроэнтерологии, гепатологии и диетологии.
 О специфической этиологической роли злоупотребления алкоголем в развитии заболеваний органов пищеварения на основании последних научных данных подробно рассказала главный внештатный специалист Министерства здравоохранения Украины по специальности «Гастроэнтерология», заведующая кафедрой гастроэнтерологии, диетологии и эндоскопии Национальной медицинской академии последипломного образования им. П.Л. Шупика, член-корреспондент НАМН Украины, доктор медицинских наук, профессор Наталия Вячеславовна Харченко.
О специфической этиологической роли злоупотребления алкоголем в развитии заболеваний органов пищеварения на основании последних научных данных подробно рассказала главный внештатный специалист Министерства здравоохранения Украины по специальности «Гастроэнтерология», заведующая кафедрой гастроэнтерологии, диетологии и эндоскопии Национальной медицинской академии последипломного образования им. П.Л. Шупика, член-корреспондент НАМН Украины, доктор медицинских наук, профессор Наталия Вячеславовна Харченко.
– Длительное злоупотребление алкоголем закономерно приводит к поражению практически всех органов и систем организма с развитием целого ряда заболеваний. Клинически различают 2 понятия: бытовое пьянство и алкоголизм. В первом случае это люди, регулярно употребляющие спиртные напитки в количествах, достаточных для того, чтобы вызвать поражение печени и других органов, но продолжающие контролировать количество выпитого, во втором – формируется алкогольная зависимость, приводящая к тяжелым медико-социальным последствиям. Сегодня психиатры кодируют этот диагноз согласно МКБ‑10: класс V, рубрика F10 «Психические и поведенческие расстройства в результате употребления алкоголя». Врачи других специальностей могут оперировать понятием «хроническая алкогольная интоксикация» (ХАИ), которое в равной мере применимо для всех форм злоупотребления алкоголем.
Злоупотребление алкоголем – один из важнейших, убедительно доказанных этиологических факторов, вызывающих заболевания желудочно-кишечного тракта (ЖКТ), печени и поджелудочной железы. Заболевания органов пищеварения, вызванные воздействием алкоголя, широко распространены в популяции и характеризуются высокими показателями смертности. Алкоголь влияет на моторику пищевода, желудка и тонкой кишки, а также оказывает прямое и дозозависимое повреждающее воздействие на слизистую оболочку верхних отделов ЖКТ, поэтому хронический гастрит (поверхностный либо атрофический) – типичное явление у лиц, злоупотребляющих алкоголем. Слабоалкогольные напитки (в особенности получаемые путем ферментации) являются мощными стимуляторами желудочной секреции, крепкие – напротив, тормозят секрецию соляной кислоты. Злоупотребление алкоголем рассматривается в качестве одного из факторов, который усугубляет клиническое течение язвенной болезни желудка и двенадцатиперстной кишки, а также повышает риск развития НПВП-гастропатий. Влияние алкоголя на поджелудочную железу опосредовано преимущественно системными холинергическими механизмами; при хроническом алкоголизме после рецидивирующих субклинических воспалительных эпизодов развивается хронический алкогольный панкреатит. В настоящее время установлено, что алкоголь способен вызывать изменения количественного и качественного состава кишечной микрофлоры и приводить к избыточному бактериальному росту в тонкой кишке. Хотя этанол сам по себе не канцерогенен, в настоящее время есть данные о том, что злоупотребление алкоголем может играть определенную роль в развитии некоторых видов опухолей ЖКТ. Так, хронический алкоголизм значимо повышает риск плоскоклеточного рака пищевода (S.V. Siegmund, M.V. Singer, 2005). Кроме того, алкоголизм ассоциирован с повышенным риском развития рака толстой кишки, ротовой полости, глотки, гортани, печени и молочной железы (Y. Cao, E.L. Giovannucci, 2016).
Абсорбируясь желудке и в верхних отделах тонкой кишки, алкоголь метаболизируется преимущественно в печени (лишь около 2% выводится легкими и почками). Если количество принятого алкоголя превышает метаболизирующую способность печени, то накапливаются токсические вещества (в первую очередь ацетальдегид), запускающие процессы перекисного окисления липидов и повреждения клеточных мембран. Метаболизм алкоголя происходит при участии либо цитоплазматической алкогольдегидрогеназы, либо микросомального этанолового окисления цитохрома Р450 2E1 (CYP2E1). Первый путь является ведущим у лиц, не злоупотребляющих алкоголем; злоупотребление алкоголем индуцирует цитохром Р450 2E1. Печень является главным органом-мишенью при злоупотреблении алкоголем, и распространенность алкогольной болезни печени (АБП), включающей целый спектр последовательно развивающихся патологических процессов (стеатоз печени, острый и хронический алкогольный гепатит, фиброз и цирроз печени – ЦП), продолжает расти во всем мире. Довольно часто АБП сочетается с периферической полинейропатией, кардиопатией, хроническим панкреатитом, язвенной болезнью, нефропатией и др.
К сожалению, возможности эффективного лечения заболеваний органов пищеварения у пациентов с алкоголизмом существенно ограничиваются их низкой мотивацией к сотрудничеству с врачом. С помощью лекарственных средств мы можем контролировать лишь часть патологических процессов, имеющих место при хроническом алкоголизме, поэтому для получения оптимального результата лечения крайне важен междисциплинарный подход к ведению таких больных. Он подразумевает использование современных психотерапевтических методик, которые позволяют добиться у многих больных осознанного сокращения объемов потребления алкогольных напитков или полного воздержания от употребления алкоголя. Поэтому если пациенту самостоятельно не удается отказаться от алкоголя, необходимо обязательно прибегнуть к помощи специалистов – психиатров, психотерапевтов, наркологов.
Полный отказ от употребления спиртного является краеугольным камнем лечения пациентов со всеми без исключения заболеваниями органов пищеварения, вызванными злоупотреблением алкоголем. Доказано, что даже при сформировавшемся алкогольном ЦП после прекращения принятия алкоголя происходит ремоделирование тканей цирротической печени и отмечается значительное улучшение прогноза в плане продолжительности жизни.
Крайне важным аспектом злоупотребления алкоголем, который порой игнорируется практикующими врачами и о котором хотелось бы сказать отдельно, является влияние ХАИ на нутритивный статус пациента. Вместе с тем мальнутриция – наиболее частое и универсальное следствие АБП, которое оказывает отрицательное влияние на клинические исходы. Поэтому особое внимание должно уделяться организации питания таких больных. Пациенты с ХАИ, как правило, страдают дефицитом массы тела. В результате окисления 1 г этанола вырабатывается 7 ккал. Однако эти калории не имеют питательной ценности. Алкоголики получают большое количество энергии (500 мл водки обеспечивает примерно 1400 ккал), но не получают пластических веществ, что приводит к разрушению собственных белков и формирует трофологическую недостаточность. Витаминную недостаточность ликвидируют назначением комплекса витаминов группы В с дополнительным включением фолиевой и липоевой кислот. Из микроэлементов акцент делают на цинк и селен. Установлено, что дефицит цинка, который имеют 40% больных ЦП, значительно усиливает проявления печеночной энцефалопатии. Известно также, что алкогольдегидрогеназа является цинк-зависимым ферментом. Напомним, что при ХАИ следует исключить применение больших доз витамина А и потребление продуктов, обогащенных железом.
 Доктор медицинских наук, профессор Марина Борисовна Щербинина (Днепропетровский национальный университет им. О. Гончара) продолжила тему алкогольного поражения печени и подробно рассмотрела механизмы развития, принципы профилактики и лечения АБП.
Доктор медицинских наук, профессор Марина Борисовна Щербинина (Днепропетровский национальный университет им. О. Гончара) продолжила тему алкогольного поражения печени и подробно рассмотрела механизмы развития, принципы профилактики и лечения АБП.
– Риск развития у конкретного индивидуума алкогольной зависимости и значимого алкоголь-индуцированного повреждения печени определяется целым рядом конституциональных и генетических факторов, а также факторов окружающей среды. Семейный и наследственный характер алкогольной зависимости хорошо известен, но к настоящему времени не обнаружено явных генов-кандидатов, за исключением вариантов генов, кодирующих ферменты алкогольдегидрогеназу и ацетальдегиддегидрогеназу. Безусловно, поражения органов и систем при ХАИ носят полиорганный характер. Однако, как хорошо известно практикующим врачам, именно печень является основным органом-мишенью, который первым подвергается пагубному воздействию алкоголя. Поражения печени, развивающиеся у лиц, которые длительно злоупотребляют алкоголем, сегодня обозначают термином АБП. Фактически этот диагноз объединяет все последовательные этапы алкогольного поражения печени – начиная от алкогольного стеатогепатита и заканчивая алкогольным ЦП в терминальной стадии. В патогенезе АБП можно выделить следующие основные звенья: токсическое действие алкоголя и его метаболитов, в частности ацетальдегида, оксидативный стресс, воспаление и иммунный ответ, фиброгенез. Важнейший фактор – некроз гепатоцитов, обусловленный прямым токсическим действием алкоголя. Под влиянием этанола происходит повреждение плазматических и интрацеллюлярных мембран клеток путем выведения фосфатидилхолина и других фосфолипидов. Как следствие, повышается проницаемость мембран, происходит нарушение мембранного транспорта и функций рецепторов. Одновременно с этим развивается оксидативный стресс. Его результатом является деградация полиненасыщенных жирных кислот реактивными формами кислорода и накопление продуктов перекисного окисления липидов (ПОЛ). Продукты ПОЛ способны реагировать с ДНК, изменяя структурные белки, и могут соединяться с ацетальдегидом и протеинами с образованием неоантигенов, стимулирующих аутоиммунный ответ. Это второй весомый фактор в прогрессировании заболевания. Именно иммунными механизмами объясняют случаи продолжения развития АБП с последующей трансформацией в ЦП после прекращения употребления алкоголя. Клиническими доказательствами участия адаптивной иммунной системы в патогенезе АБП являются обнаружение циркулирующих антител к измененным алкоголем собственным гепатоцитам, поликлональная гиперпродукция γ-глобулинов, выявление в ткани печени CD4 и CD8 Т-лимфоцитов, продукция интерферона-γ и фактора некроза опухоли в ответ на стимуляцию Т-клеточных рецепторов. Повреждение гепатоцитов, клетки воспаления (лимфоциты, полиморфноядерные клетки), выделяющие ряд факторов роста и цитокинов, эндотоксин, поступающий из кишечника в результате избыточного бактериального роста преимущественно за счет грамнегативной флоры и прочее способствуют активации, миграции и делению клеток Ито, усиливающих синтез коллагена, что лежит в основе формирования ЦП.
Безусловно, наиболее распространенным заболеванием у лиц, злоупотребляющих алкоголем, является стеатогепатоз. Он характеризуется накоплением в печеночных клетках макровезикулярных включений триглицеридов. Стеатогепатоз протекает бессимптомно и часто бывает случайной диагностической находкой.
Гистологическая картина алкогольного гепатита характеризуется жировой дегенерацией гепатоцитов, нейтрофильной инфильтрацией паренхимы и перицеллюлярным фиброзом. Возникает нарушение кровоснабжения паренхимы печени за счет капилляризации синусоидов и уменьшения сосудистого русла с развитием ишемических некрозов гепатоцитов. Схожие признаки наблюдаются и при других патологических состояниях, включая ожирение и сахарный диабет, при которых их обозначают термином «неалкогольный стеатогепатит». Течение алкогольного гепатита может быть бессимптомным, однако результаты биохимических исследований свидетельствуют о нарушении функций печени. Тяжелый алкогольный гепатит часто проявляется в виде безболевой желтухи.
К факторам риска формирования алкогольного ЦП относят количество употребляемого алкоголя, его вид, кратность употребления, нутритивный статус, наличие сахарного диабета 2-го типа, инфицирование вирусами гепатитов, синдром перегрузки железом, женский пол, этническую принадлежность и генетический полиморфизм ферментов, обеспечивающих выведение этанола из организма, в частности алкогольдегидрогеназы, ацетальдегиддегидрогеназы и цитохрома Р450. Для алкогольного ЦП характерно изменение генома гепатоцитов с формированием клонов патологически измененных клеток. Вследствие этого развивается иммуновоспалительный процесс с избыточным отложением коллагена в перисинусоидальном пространстве. Микроскопически в печеночной паренхиме образуются ложные дольки, не имеющие центральной вены. Такие пациенты чаще всего обращаются по поводу симптомов, обусловленных сниженной синтетической функцией печени и/или портальной гипертензией. Известно, что с поражением печени связаны до 90% случаев смерти среди пациентов с алкогольным ЦП, треть из них вызвана гепатоцеллюлярной карциномой.
Важно подчеркнуть, что в большинстве случаев АБП характеризуется обратимостью (даже на стадии ЦП) при условии отказа пациентом от употребления спиртных напитков. У лиц, продолжающих злоупотреблять алкоголем, примерно в 30% случаев стеатогепатоз прогрессирует до развития ЦП в течение 10 лет. При составлении диеты пациенту необходимо обеспечить коррекцию нутритивного статуса. В этой связи следует сохранить энергетическую ценность пищи исходя из 40 ккал/кг и 1,0-2,0 г белка/кг. Дозу белка подбирают индивидуально в зависимости от степени печеночной энцефалопатии и переносимости. Предпочтение отдают белкам растительного происхождения и лактоальбуминам, поскольку они обладают лучшей переносимостью. В рационе должно быть ограничение животных жиров и достаточное количество углеводов, которые способны снижать концентрации аммиака и триптофана в плазме крови. Важно помнить, что восполнение дефицита витаминов группы В и фолиевой кислоты является залогом успешной реализации терапевтического действия адеметионина. Присутствующий дефицит витаминов и минералов следует учитывать и в плане лечения анемии и неврологических проявлений.
Обязательно проведение дезинтоксикационной терапии. Одной из первых стандартных процедур является санация кишечника. Это приобретает особое значение в случаях желудочно-кишечного кровотечения, пищевой перегрузки белком и запора. Эффективно применение высоких клизм, позволяющих очистить толстую кишку на максимальном протяжении, вплоть до слепой. Из медикаментозной терапии используют очищение толстого кишечника с помощью лактулозы. Параллельно назначают антибиотики, подавляющие бактерии, продуцирующие в кишечнике аммиак и другие токсины. В настоящее время предпочтение отдается антибактериальным препаратам с минимальными побочными эффектами – ципрофлоксацину и рифаксимину. Возможен вариант применения соответствующих инфузионных препаратов и энтеросорбентов.
В случаях высокой активности процесса используют кортикостероиды, что при АБП обосновано наличием аутоиммунного компонента. Имеются данные о положительном эффекте пентоксифиллина. Усилия терапии должны быть сосредоточены на профилактике и лечении известных осложнений алкогольного ЦП.
Как и в других случаях патологии печени, при АБП следует использовать препараты гепатопротекторного действия. Одним из наиболее эффективных гепатопротекторов является адеметионин, поскольку этот препарат решает основные задачи лечения – обеспечивает функциональное восстановление печени и головного мозга, а также способствует коррекции эмоциональных проблем, имеющих место в связи со злоупотреблением алкоголем и течением абстинентного синдрома. Однако назначение адеметионина не ограничивает одновременное использование других гепатопротекторов, представляющих средства патогенетической терапии. У каждого из них есть свои механизмы и точки реализации позитивного терапевтического влияния. При необходимости адеметионин легко сочетается с препаратами этой группы без лекарственных взаимодействий. Одной из наиболее удачных комбинаций признано сочетание адеметионина и урсодезоксихолевой кислоты.
При дальнейшем прогрессировании алкогольного ЦП методом выбора может стать трансплантация органа при условии минимум 6-месячной абстиненции.
 Главный внештатный специалист Министерства здравоохранения Украины по специальности «Диетология», кандидат медицинских наук Олег Витальевич Швец акцентировал внимание на социальных аспектах злоупотребления алкоголем и сформулировал ключевые стратегические направления работы, реализация которых может привести к снижению его влияния на показатели заболеваемости и смертности в Украине.
Главный внештатный специалист Министерства здравоохранения Украины по специальности «Диетология», кандидат медицинских наук Олег Витальевич Швец акцентировал внимание на социальных аспектах злоупотребления алкоголем и сформулировал ключевые стратегические направления работы, реализация которых может привести к снижению его влияния на показатели заболеваемости и смертности в Украине.
– Воздействие алкоголя на организм чрезвычайно многогранно. Помимо характерных поражений органов пищеварения, которые выявляет врач-гастроэнтеролог при обследовании пациента, злоупотребляющего алкоголем, ХАИ оказывает выраженное неблагоприятное влияние на центральную нервную систему и поведение человека. Хорошо известно, что злоупотребление алкоголем провоцирует социально опасные, девиантные формы поведения, значительно повышающие риск травм, дорожно-транспортных происшествий, а также совершения суицида и насильственных действий по отношению к окружающим людям. Кроме того, состояние алкогольного опьянения способствует рискованному сексуальному поведению и незащищенным половым контактам, что существенно повышает риск заражения инфекциями, передающимися половым путем. Среди последних в практике гастроэнтерологов особенно актуальны вирусные гепатиты В и С, а также их сочетание с ВИЧ-инфекцией. Для пациентов с ХАИ характерно состояние иммуносупрессии, что повышает риск развития у них любых инфекционных осложнений (особенно послеоперационных) и туберкулеза. В настоящее время получены доказательные данные о значимой роли злоупотребления алкоголем в развитии таких онкологических заболеваний, как рак ротовой полости и глотки, рак пищевода, желудка, толстой кишки и молочной железы.
Однако, несмотря на все эти установленные и хорошо известные факты, масштабы проблемы злоупотребления алкоголем не имеют заметной тенденции к уменьшению. Так, в европейском регионе ВОЗ, к которому, кстати, относится и Украина, объемы потребления населением алкогольных напитков настолько высоки, что злоупотребление алкоголем занимает одно из основных мест в структуре факторов, определяющих показатели заболеваемости и смертности. По данным профессора Ларса Меллера (L. Moller, 2015), в возрастной группе мужчин от 15 до 64 лет 1 из 7 случаев смерти непосредственно вызван употреблением алкоголя, а у женщин той же возрастной категории – 1 из 13.
В ответ на этот глобальный вызов еще в 2010 г. на 63-й Всемирной ассамблее здравоохранения была одобрена Глобальная стратегия по сокращению пагубного употребления алкоголя. Несколько позже (в 2012 г.) ВОЗ был выпущен Европейский план действий по сокращению пагубного употребления алкоголя на 2012-2020 гг. Он предусматривает принятие мер в 10 основных сферах: политической, экономической, общественной деятельности и здравоохранении. Эксперты, разработавшие этот план, в первую очередь акцентируют внимание на необходимости лидерства и приверженности к выполнению данной программы действий, поскольку стабильное межсекторальное взаимодействие требует всесторонней информированности и политической воли. Важнейшее значение отводится системе оказания медицинской помощи, которая играет центральную роль в решении проблем со здоровьем у лиц, злоупотребляющих алкоголем. Поощряется активность общин и правительственных органов в принятии эффективных подходов к предотвращению и сокращению злоупотребления алкоголем. Интересно, что отдельным пунктом в Европейском плане действий по сокращению пагубного употребления алкоголя выделены меры по противодействию вождению в нетрезвом состоянии как чрезвычайно опасному для водителей, пассажиров и других участников дорожного движения. Подчеркивается, что весьма эффективными в плане снижения уровня злоупотребления алкоголем в популяции в целом и среди несовершеннолетних в частности являются меры по регулированию торгового оборота и ограничению доступности и возможностей использования современных технологий рекламы алкогольных напитков. Действенным экономическим рычагом ограничения употребления алкоголя является государственное регулирование ценовой политики, к изменениям которой особо чувствительны молодые люди и лица, страдающие поздними стадиями хронического алкоголизма. Также в документе акцентируется внимание на важности минимизации негативных последствий употребления алкоголя и алкогольной интоксикации, в том числе снижения риска совершения насильственных действий. Не утрачивает своей актуальности и борьба с употреблением незаконно произведенного алкоголя (в том числе производимого в домашних условиях). Следует отметить, что для получения объективных данных об успешности реализации этого программного документа необходимо осуществление соответствующего мониторинга.
Учитывая европейский вектор развития современной Украины, мы также должны активно двигаться в направлении сокращения употребления алкоголя и стремиться к реализации системных подходов, перечисленных в упомянутом Европейском плане действий по сокращению пагубного употребления алкоголя. Сегодня на уровне экспертов Министерства здравоохранения Украины, Министерства образования и науки Украины, Министерства юстиции Украины, Министерства экономического развития и торговли Украины и ряда других правительственных органов, а также органов местного самоуправления и негосударственных организаций уже разработана Украинская национальная стратегия, направленная на уменьшение вреда, связанного с употреблением алкоголя (План действий по уменьшению злоупотребления алкоголем), в составе Национального плана действий по борьбе с неинфекционными заболеваниями в рамках программы «Здоровье‑2020: Европейская политика в поддержку действий государства и общества в интересах здоровья и благополучия» на период до 2020 года. Данная стратегия подразумевает в первую очередь объективную оценку ситуации с употреблением алкоголя в Украине и в целом соответствует по своей сути вышеупомянутому Европейскому плану действий по сокращению пагубного употребления алкоголя. Следует подчеркнуть, что одним из основных направлений реализации Украинской национальной стратегии, направленной на уменьшение вреда, связанного с употреблением алкоголя, являются меры на уровне службы здравоохранения, а это означает признание крайне важной роли каждого украинского врача в предотвращении заболеваний, напрямую связанных со злоупотреблением алкоголем.
Подготовила Елена Терещенко
В помощь практикующему врачу
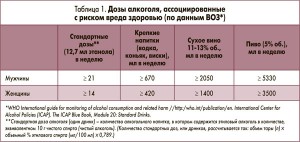
Злоупотребление алкоголем – это регулярное употребление спиртных напитков в дозах, ассоциированных с риском повреждения внутренних органов. Для женщин это более 2-3 доз в день, или 14 доз в неделю, для мужчин – более 3-4 доз в день, или 21 доза в неделю (табл. 1).
Выявление факта злоупотребления алкоголем имеет важное значение для дальнейшего ведения пациента, выработки рекомендаций по изменению образа жизни и назначения при необходимости соответствующей медикаментозной терапии. Поскольку многие пациенты на приеме у врача скрывают свое пристрастие к алкоголю, в подобной ситуации при сборе анамнеза рекомендуется применять специальные анкеты-опросники (В.Т. Ивашкин, М.В. Маевская, 2007).
Одним из наиболее популярных является опросник CAGE (табл. 2).
Положительный ответ на 2 вопроса и более указывает на скрытую привязанность к алкоголю.
Тест CAGE
Ответьте на поставленные вопросы, таким образом, как Вы их понимаете.
При утвердительном ответе – «Да», при отрицательном ответе – «Нет».
С хронической алкогольной интоксикацией (ХАИ) часто связано развитие алкогольной депрессии.
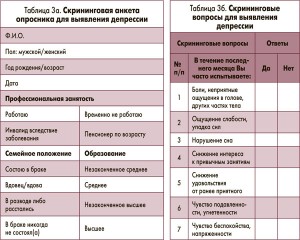
Выявить у пациента алкогольную депрессию также может помочь специальный опросник (табл. 3а, 3б). Рекомендации по оценке скрининговых анкет и отбору больных для клинической диагностики депрессивных состояний включают положительные ответы не менее чем на три любых вопроса; положительные ответы на 4-й и 5-й вопросы одновременно; положительный ответ на 6-й вопрос (изолировано или в любой комбинации); положительный ответ на 7-й вопрос (изолировано или в любой комбинации). В сомнительных случаях необходима консультация врача-психиатра.
Скрининговая анкета для выявления депрессии
Уважаемый пациент!
Вам предлагается заполнить опросник, который поможет Вашему врачу лучше понять состояние Вашего здоровья. Ваш доктор может задать Вам дополнительные вопросы по каждому из приведенных ниже пунктов. Пожалуйста, проследите за тем, чтобы каждый пункт был заполнен.