24 липня, 2019
Торасемід проти фуросеміду в пацієнтів із серцевою недостатністю
У матеріалі представлений огляд даних метааналізу рандомізованих контрольованих досліджень (РКД), що був проведений американськими вченими Shah et al. та опублікований у European Journal of Internal Medicine (2018). В роботі порівнювали петльові діуретики торасемід і фуросемід у пацієнтів із серцевою недостатністю (СН) в аспекті впливу на частоту повторної госпіталізації з приводу вказаної патології та серцево-судинних захворювань (ССЗ), летальних випадків та небажаних подій.
У 2012 р. загальні витрати на СН у США становили 30,7 млрд доларів, до 2030 р. прогнозується їхнє збільшення до 69,7 млрд доларів (Mozaffarian et al., 2016). Петльові діуретики є частиною стандартної терапії у симптоматичних пацієнтів із СН, які дозволяють знизити частоту госпіталізацій. Дані невеликих рандомізованих та обсерваційних досліджень показали перевагу торасеміду порівняно з фуросемідом у контексті зниження кількості госпіталізацій із приводу СН. Незважаючи на це, понад 80% осіб із СН приймають фуросемід, а менш ніж 10% – торасемід (Stroupe et al., 2000; Murray et al., 2001; Muller et al., 2003; Mentz et al., 2015, 2016). Спираючись на дану статистику, дослідники із США провели метааналіз РКД, у яких порівнювали вплив торасеміду та фуросеміду в пацієнтів із СН.
Після розгляду відповідних робіт автори включили до метааналізу звіти трьох РКД, що враховували кількість повторних госпіталізацій із приводу реєстрації СН, ССЗ, а також частоту летальних випадків (Stroupe et al., 2000; Murray et al., 2001; Muller et al., 2003).
Результати порівняння торасеміду та фуросеміду
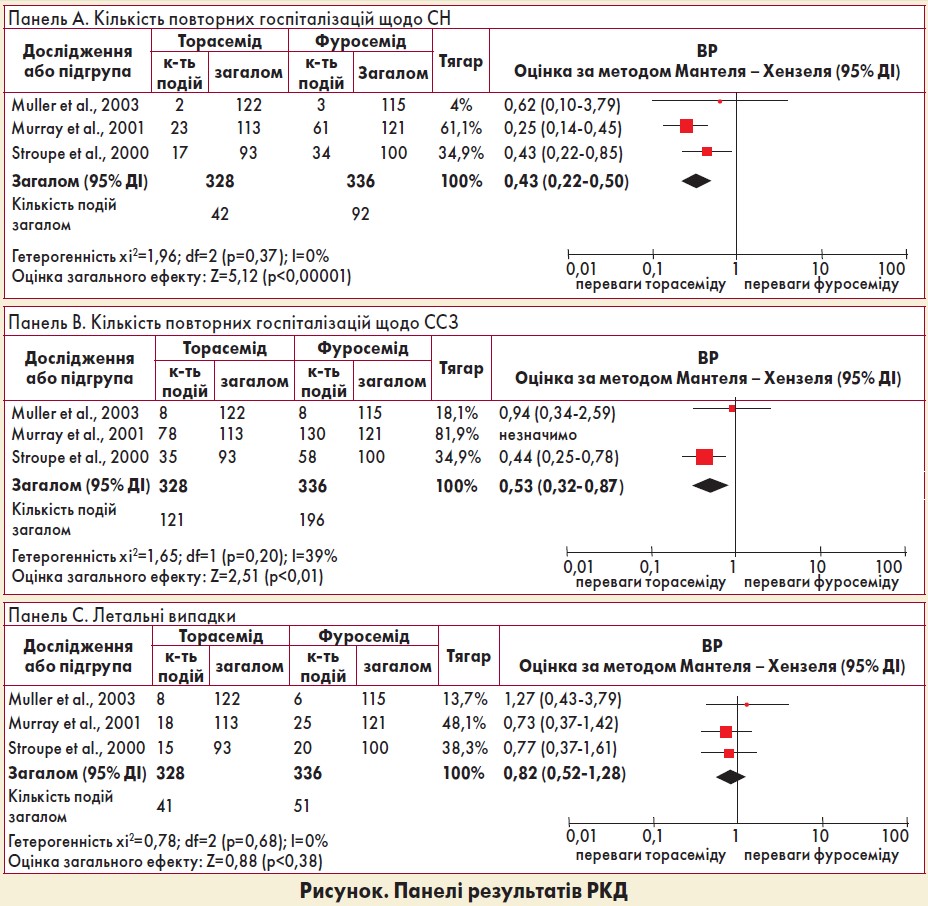
Всього в аналіз було включено 664 пацієнти (у групах торасеміду та фуросеміду 328 і 336 відповідно). Середній період спостереження становив 11 місяців, середній вік – 67,2 року, 57% хворих були жіночої статі. Кількість повторних госпіталізацій із приводу СН була значно меншою у групі торасеміду (n=42), ніж у такій фуросеміду (n=98); відносний ризик (ВР) 0,33, довірчий інтервал (ДІ) 0,22‑0,50, p<0,0001 (рисунок, панель A). Число повторних госпіталізацій щодо ССЗ також було значно меншим серед пацієнтів, що приймали торасемід (n=121) порівняно з тими, хто отримував фуросемід (n=196); ВР 0,53, ДІ 0,32‑0,87, p=0,01, (рисунок, панель В). Не було виявлено статистично значущої різниці у кількості летальних випадків між групами торасеміду (n=41) та фуросеміду (n=51); ВР 0,82, ДІ 0,52‑1,28, p=0,38 (рисунок, панель C).
Крім того, не було встановлено значної різниці у частоті небажаних подій. Кількість пацієнтів, які потребували лікування з використанням торасеміду для запобігання повторної госпіталізації з приводу СН та ССЗ, склала 6,0 і 4,7 відповідно.
Клінічна та економічна значимість результатів
Результати метааналізу показали, що торасемід значно знижує показники регоспіталізації з приводу СН та ССЗ порівняно з фуросемідом. Невелика кількість пацієнтів, яких необхідно повторно пролікувати із застосуванням торасеміду для запобігання регоспіталізації щодо СН та ССЗ, свідчить про значну перевагу торасеміду порівняно з фуросемідом. На підставі показника ВР, що дорівнював 0,33, можна стверджувати, що кількість повторних госпіталізацій із приводу СН скоротиться на 67% при використанні торасеміду протягом >1 року порівняно з фуросемідом.
Згідно з даними літератури, показник повторної госпіталізації стосовно СН становив 6,6 на 1 тис. осіб протягом року віком від 55 років (Benjamin et al., 2018). Населення США у віці після 55 років 2014 р. склало 84 млн (Age and Sex Composition in the United States, 2014). Таким чином, у 2014 р. було приблизно 0,55 млн повторних госпіталізацій із приводу СН (6,6×84000). Оскільки понад 80% пацієнтів приймають фуросемід, близько 0,44 млн пацієнтів були повторно госпіталізовані щодо СН. Якби усі ці хворі проходили терапію із призначенням торасеміду, відбулося б зниження даного параметра на 67%. В абсолютних цифрах – це зменшення на 0,3 млн випадків госпіталізації стосовно СН за термін 12 місяців (0,67×0,44). Середньорічна вартість регоспіталізації з приводу СН становить приблизно 13500 доларів США (Hines et al., 2014). Таким чином, за допомогою застосування торасеміду замість фуросеміду було б заощаджено біля 4 млрд доларів на рік (13500×0,3 млн).
Переваги торасеміду над фуросемідом можна пояснити важливими відмінностями у фармакокінетиці та механізмі дії двох препаратів:
- Біодоступність торасеміду складає від 80 до 100%. На показник не впливає споживання їжі або набряк слизової кишечнику, тоді як біодоступність фуросеміду варіює від 10 до 90%, що якраз зумовлено впливом зазначених факторів (Buggey et al., 2015; Murray e al., 2001).
- Торасемід знижує вироблення й секрецію альдостерону та, блокуючи рецептори, знижує чутливість до нього міокарда (Buggey et al., 2015).
- Торасемід знижує експресію активної лізилоксидази у міокарді, зменшуючи тим самим перехресні зв’язки між волокнами колагену (González et al., 2018). Таким чином, торасемід знижує прогресування міокардіального фіброзу. Фуросемід не має подібного впливу на ремоделювання міокарда.
- У хворих на СН зі збереженою або зниженою фракцією викиду торасемід додатково до стандартної терапії СН був асоційований зі зниженням експресії активної лізилоксидази у міокарді, ступенем поперечного зшивання колагену, нормалізацією стійкості лівого шлуночка і поліпшенням функції у 80% випадків [12].
У трьох великих нерандомізованих дослідженнях оцінювали дані пацієнтів із СН, які отримували терапію торасемідом і фуросемідом (Mentz et al., 2015, 2016). У випробуваннях ASCEND-HF (n=4177) та PROTECT (n=1004) аналізували співвідношення між вибором діуретика при виписці та 30-денною летальністю, або госпіталізацією із приводу СН та 150-денною (PROTECT) чи 180-денною летальністю (ASCEND-HF). В учасників випробування ASCEND-HF, що приймали торасемід порівняно із групою фуросеміду, було зафіксовано дещо меншу кількість вказаних вище кінцевих точок (статистично незначущі результати), незважаючи на базову нижчу фракцію викиду, вищий рівень креатиніну і натрійуретичного пептиду в сироватці крові.
Скоригований аналіз даних пацієнтів дослідження PROTECT не показав відмінностей у 30-денних результатах між групами торасеміду й фуросеміду, але підтвердив вищу 150-денну летальність серед суб’єктів, що приймали торасемід. Проте слід зазначити, що хворі у групі торасеміду мали значно гірші вихідні показники. Тобто перед початком спостереження у даної когорти учасників було відзначено більшу кількість внутрішньолікарняних декомпенсацій СН, вищий рівень креатиніну, а також більшу частоту госпіталізацій із приводу СН у попередньому році (Mentz et al., 2015).
Автори також порівнювали результати нерандомізованого дослідження за участю 4580 пацієнтів із СН з Університетської лікарні Дюка (США), яким призначали торасемід або фуросемід при виписці з лікарні. Незважаючи на те що у хворих, які отримували торасемід, мала місце більша кількість супутніх захворювань, 30-денна госпіталізація та смертність, а також 5-річна летальність були подібними у групах торасеміду та фуросеміду (Mentz et al., 2015).
Застосування інгібіторів ангіотензинперетворювального ферменту (іАПФ), блокаторів рецепторів ангіотензину (БРА) та β-блокаторів було низьким у трьох дослідженнях, включених у метааналіз. На сьогодні відсутні рандомізовані дослідження, у котрих іАПФ, БРА та β-блокатори були б частиною стандартної терапії СН, тому невідомо, чи має торасемід переваги над фуросемідом за умови комплексного лікування СН. Однак, враховуючи суттєві відмінності у фармакокінетиці та механізмі дії, автори дійшли висновку, що торасемід є ефективнішим порівняно з фуросемідом.
Середній період спостереження становив 11 місяців. Якби дослідження було тривалішим, можливо, у групі торсеміду спостерігалося б наступне скорочення кількості повторних госпіталізацій із приводу СН та ССЗ.
Насамкінець варто зазначити, що торасемід значно знижує показник повторних госпіталізацій стосовно СН та ССЗ порівняно з фуросемідом, без значущих відмінностей у кількості летальних випадків. Хоча існує потреба у проведенні масштабних РКД, сучасні дані свідчать про певні клінічні переваги торасеміду в осіб із СН порівняно з фуросемідом щодо зниження частоти госпіталізацій із приводу СН та витрат на охорону здоров’я без значного збільшення числа небажаних подій. Таким чином, при виборі петльового діуретика у симптомних пацієнтів із СН слід віддавати перевагу торасеміду.
Підготувала Маргарита Марчук
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 3 (64) червень 2019 р.