30 серпня, 2019
Діагностична значимість рН-метрії в персоніфікованому веденні пацієнта після пілорус-зберігальної панкреатодуоденальної резекції
 Кислотозалежні захворювання становлять значну частку в структурі гастроентерологічної патології. Точна діагностика й ефективно підібрана терапія в кінцевому підсумку визначають перебіг захворювання і прогноз пацієнта [4, 5]. Останніми роками з’явилась удосконалена медична електронна техніка, яка суттєво розширила уявлення не тільки про стан кислотопродукуючої функції шлунка, а й про характер моторних порушень із боку верхнього відділу шлунково-кишкового тракту. Нині оцінка секреторної функції шлунка із застосуванням рН‑метрії є найбільш інформативною і досконалою.
Кислотозалежні захворювання становлять значну частку в структурі гастроентерологічної патології. Точна діагностика й ефективно підібрана терапія в кінцевому підсумку визначають перебіг захворювання і прогноз пацієнта [4, 5]. Останніми роками з’явилась удосконалена медична електронна техніка, яка суттєво розширила уявлення не тільки про стан кислотопродукуючої функції шлунка, а й про характер моторних порушень із боку верхнього відділу шлунково-кишкового тракту. Нині оцінка секреторної функції шлунка із застосуванням рН‑метрії є найбільш інформативною і досконалою.
Внутрішньошлункова рН‑метрія розглядається як фізіологічний метод, оскільки не впливає на фізіологічні умови та роботу шлунка, не стимулює секреторну функцію, не провокує появу патологічних рефлексів [3]. З погляду практики лікування, за допомогою цього методу можна оцінити ефективність різних антацидних препаратів, а також нових потужних інгібіторів шлункової секреції, в тому числі засобів пролонгованої дії. Виконання внутрішньошлункової рН‑метрії та її ретельна оцінка бувають дуже цінними при вирішенні питань лікарської тактики в складних і невизначених випадках. До таких проблемних для лікаря ситуацій відноситься виявлення в пацієнта інсуломи [1, 6].
Інсулома – гормонально активна пухлина, яка розвивається з базофільних інсулоцитів (бета-клітин) панкреатичних острівців і продукує надлишкову кількість інсуліну, що проявляється нападами гіпоглікемічних симптомів. Уперше інсулому описав в 1902 р. Ніколс, коли виявив цю пухлину при аутопсії. Через 2 роки Л. В. Соболєв виявив її в пацієнта із цукровим діабетом та охарактеризував як гіпертрофію і гіперплазію острівцевих клітин. У 85-90% випадків інсулома є солідною доброякісною пухлиною, 10-15% пухлин множинні, 1% – локалізуються поза підшлунковою залозою (ворота селезінки, печінка, стінка дванадцятипалої кишки або шлунка, сальник та ін.). Таке розташування і гормональна активність інсуломи часто призводять до довготривалої клінічної невизначеності щодо діагнозу та лікувальної тактики [2, 6].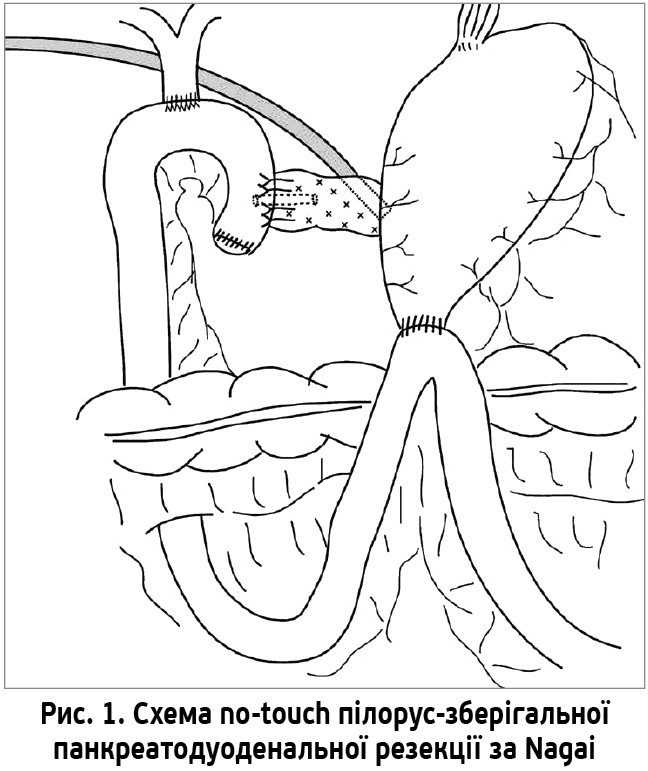
Продемонструємо на клінічному прикладі діагностичну цінність використання рН‑метрії щодо визначення лікарської тактики при кислотозалежному поліморбідному стані пацієнта.
Клінічний випадок
Пацієнт С., 45 років, уперше відмітив напад гіпоглікемії в серпні 2016 р. Після клінічного обстеження було встановлено діагноз інсуломи головки підшлункової залози Т2N0M0, ІІ стадія, ІІа клінічна група. 10.04.2017 була виконана атипова резекція головки підшлункової залози з інсуломою. Стан тимчасово покращився, але в серпні 2017 р. напади гіпоглікемії поновилися.
У квітні 2018 р. було виконано no-touch пілорус-зберігальну панкреатодуоденальну резекцію за Nagai (рис. 1).
У травні 2018 р. проходив стаціонарне лікування з приводу клінічного діагнозу: «Інсулома головки підшлункової залози Т2N0M0, ІІ стадія, ІІа клінічна група. Гострий післяопераційний панкреатит культі підшлункової залози. Зовнішня панкреатична нориця. Хронічний гастродуоденіт». У червні 2018 р. пацієнту було виконано малоінвазивну холецистектомію з приводу гострого каменевого холециститу, після чого його стан покращився.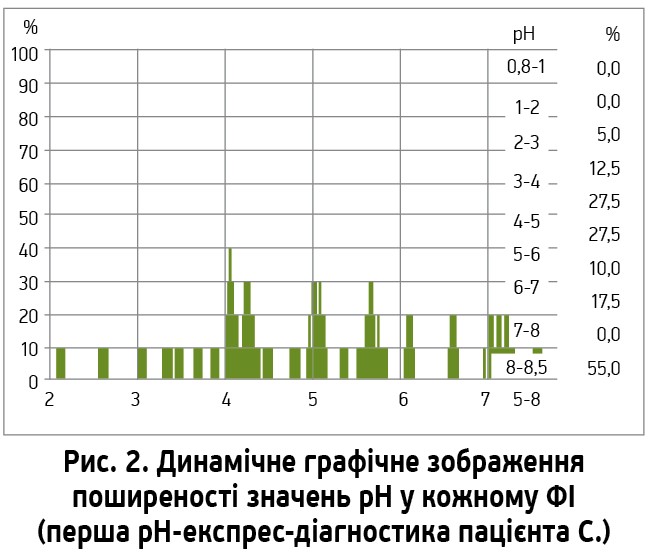
На момент звернення (березень 2019 р.) пацієнт висловлює скарги на печію, часті закрепи, які чергуються з проносами, неприємний запах з рота, іноді гіркоту. Дані езофагогастродуоденоскопії: хронічний гастродуоденіт 3 ст.; дуоденогастральний рефлюкc. УЗД органів черевної порожнини: печінка не збільшена, 172 мм, однорідна, середньозерниста, дещо ущільнена; холедох 7 мм, портальна вена 12 мм; жовчний міхур відсутній, у ложі – без особливостей; підшлункова залоза збільшена 21×9×21 мм, контури чіткі, нерівні, з явищами фіброзу; селезінка не збільшена 106×35 мм, однорідна, селезінкова вена 6 мм; наднирники без особливостей; нирки – паренхіма збережена, містять солі 3 мм, ЧМК не розширений, сечоводи не розширені; стінка шлунка 4,7 мм, рихла; кишечник – перистальтика збережена, випоту немає. Було виявлено позитивний антиген на Helicobacter pylori в калі; результат дихального тесту на H. pylori негативний.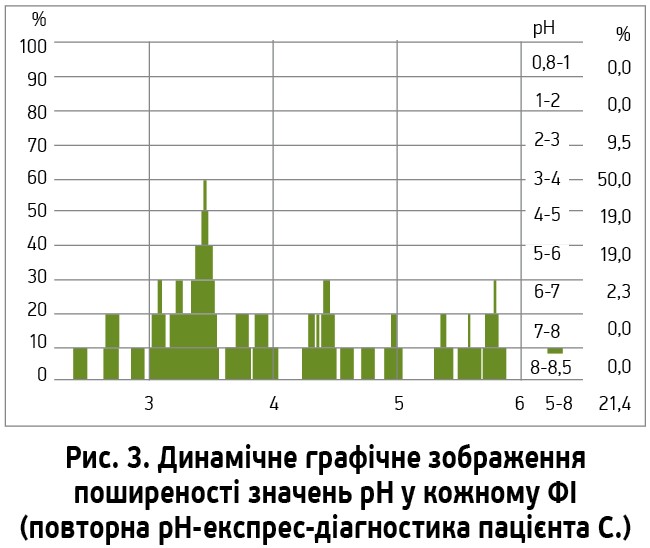
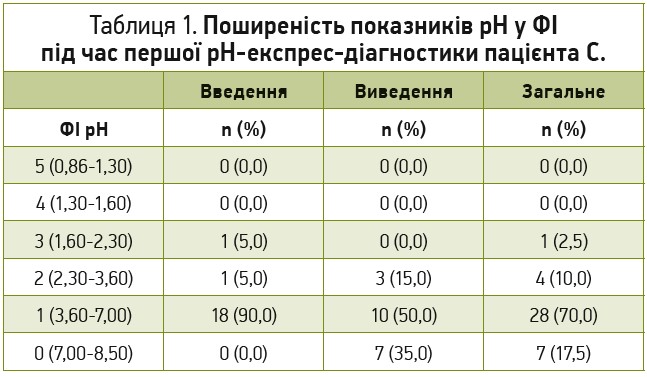
При внутрішньошлунковій рН‑експрес-діагностиці отримано висновок про виражену гіпоацидність: поширеність показників рН у функціональних інтервалах (ФІ) виражена у відсотковому значенні при введенні, виведенні та в загальному підрахунку; результат: домінуючий ФІ 1 вказує на виражену гіпоацидність 70,0% (табл. 1, рис. 2). Такий висновок зроблено на тлі наявності дуоденогастроезофагельних рефлюксів і відміни протягом тижня прийому інгібітора протонної помпи пантопразолу, який до цього пацієнт приймав у дозі 20 мг 1 р/добу протягом тривалого часу.
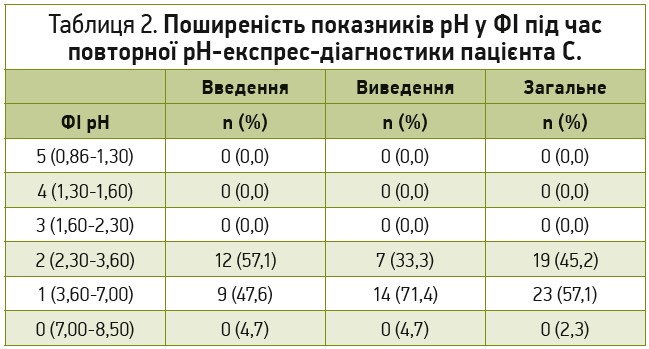
У ході рН‑експрес-моніторингу повторна внутрішньошлункова рН‑метрія на тлі відміни пантопразолу протягом 1 міс також показала результат на рівні вираженої гіпоацидності: поширеність показників рН у ФІ виражена у відсотковому значенні при введенні, виведенні та в загальному підрахунку; результат: домінуючий ФІ 1 вказує на виражену гіпоацидність 57,1% (табл. 2, рис. 3).
 Про гіпоацидність шлунка свідчать отримані значення домінуючих ФІ, на які припадає найбільша кількість показників виміру рН в обох обстеженнях. З‑поміж 40 показників внутрішньошлункової експрес-рН‑метрії найбільша кількість рН в обох обстеженнях відповідає першому ФІ (рН від 3,6 до 7,0), що свідчить про виражену гіпоацидність шлунка. Моніторинг показує наявність поступового зниження глибини гіпоацидності шлунка в пацієнта, однак наразі рекомендація щодо відміни інгібітора протонної помпи залишається в силі. Стан пацієнта покращився, зменшилася частота чергувань закрепів із проносами, хоча явища порушення випорожнень і епізоди періодичної гіркоти у роті ще зберігаються.
Про гіпоацидність шлунка свідчать отримані значення домінуючих ФІ, на які припадає найбільша кількість показників виміру рН в обох обстеженнях. З‑поміж 40 показників внутрішньошлункової експрес-рН‑метрії найбільша кількість рН в обох обстеженнях відповідає першому ФІ (рН від 3,6 до 7,0), що свідчить про виражену гіпоацидність шлунка. Моніторинг показує наявність поступового зниження глибини гіпоацидності шлунка в пацієнта, однак наразі рекомендація щодо відміни інгібітора протонної помпи залишається в силі. Стан пацієнта покращився, зменшилася частота чергувань закрепів із проносами, хоча явища порушення випорожнень і епізоди періодичної гіркоти у роті ще зберігаються.
 Для більш точної діагностики і динамічного спостереження рекомендовано добовий рН‑імпеданс-моніторинг з метою уточнення секреторної активності шлунка пацієнта і встановлення можливого зв’язку симптомів печії та гіркоти з рефлюксами. Для визначення доцільності атисекреторної терапії пацієнту рекомендовано динамічне проведення експрес-рН‑метрії.
Для більш точної діагностики і динамічного спостереження рекомендовано добовий рН‑імпеданс-моніторинг з метою уточнення секреторної активності шлунка пацієнта і встановлення можливого зв’язку симптомів печії та гіркоти з рефлюксами. Для визначення доцільності атисекреторної терапії пацієнту рекомендовано динамічне проведення експрес-рН‑метрії.
Висновки
- Призначення протокольної терапії пацієнтам із кислотозалежними захворюваннями навіть при позитивному тесті на H. pylori потребує додаткового визначення кислотності шляхом виконання внутрішньошлункової рН‑експрес-діагностики.
- Аналіз цього клінічного випадку з виконанням рН‑метрії підтвердив вищу діагностичну цінність дихального тесту на H. pylori у порівнянні з виявленням позитивного антигена в калі.
- Результат рН‑метрії у цьому клінічному випадку став підґрунтям для відміни антисекреторного препарату пантопразолу.
У подальшому варто вивчити в дослідженні доцільність призначення антисекреторних препаратів за допомогою внутрішньошлункової рН‑метрії пацієнтам з кислотозалежними захворюваннями і коморбідними станами.
Список літератури знаходиться в редакції.
Медична газета «Здоров’я України 21 сторіччя» № 13-14 (458-459), липень 2019 р.


