2 жовтня, 2019
Артеріальна гіпотензія (продовження)
Продовження. Початок у № 2 на стор. 32-34
 Згідно з патогенетичною класифікацією шокових станів (М. Вудлі, А. Уелан, 1995; М. Фрид, С. Грайнс, 1996), виділяють:
Згідно з патогенетичною класифікацією шокових станів (М. Вудлі, А. Уелан, 1995; М. Фрид, С. Грайнс, 1996), виділяють:
- гіповолемічний шок;
- кардіогенний шок;
- обструктивний шок;
- перерозподільний шок.
У таблицях 5 і 6 представлено дані, які можна використовувати для диференційної діагностики шокових станів.
Слід підкреслити, що у випадку шокового стану діагностичні та терапевтичні заходи необхідно проводити негайно та одночасно!
Лікування гострих гіпотензивних станів.
Пацієнту, в якого різко знизився АТ без гемодинамічних порушень, характерних для шоку (у тому числі у стані непритомності), насамперед необхідно:
- надати зручного горизонтального положення, щоб голова була нижче тулуба або можна було підняти нижні кінцівки під кутом 30-45° (у такому положенні покращується притік крові до голови);
- забезпечити доступ свіжого повітря та вільне дихання – розстебнути комір, пасок, послабити стиснення тими елементами одягу, які утруднюють дихання;
- дати вдихнути пари розчину аміаку, окропити обличчя холодною водою, поплескати по щоках, зігріти ноги;
- у разі тривалої непритомності розтерти верхні та нижні кінцівки, обкласти грілками.
Після відновлення свідомості хворому корисно дати міцний солодкий чай або каву.
За відсутності ефекту від перерахованих заходів і при діагностиці шокового стану для корекції гіпотензії необхідно забезпечити відновлення ОЦК та призначити адренергічні препарати. На рисунку 3 представлений алгоритм лікувально-діагностичної тактики при гострих гіпотензивних станах (A.J. Weekes, 2007).
У ситуаціях, коли причини низького АТ неможливо швидко ідентифікувати, на початкових етапах терапії рекомендоване внутрішньовенне введення рідини. У багатьох випадках для ліквідації або принаймні стабілізації гіпотензії достатньо введення фізіологічного розчину, яке є найбільш ефективним за умови, що причиною цього стану є зменшення ОЦК внаслідок зневоднення, блювання, інфекційного та алергічного шоку.
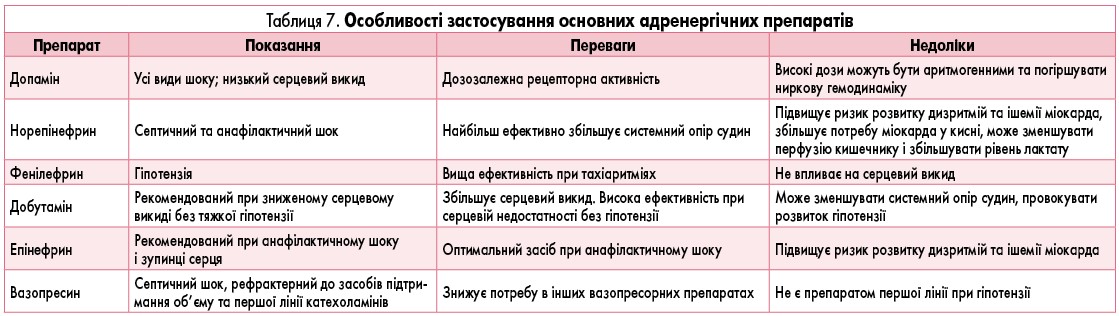
У випадках найбільш тяжкої гіпотензії, часто спричиненої серйозною інфекцією або серцевою недостатністю, необхідно ввести кардіотонічні засоби. В ургентних ситуаціях перевагу надають добутаміну, дофаміну і норадреналіну (рис. 3). У таблиці 7 наведено дані про особливості застосування основних адренергічних препаратів (A.J. Weekes, 2007).
Головна мета лікування при первинній АГТ – попередження кризового перебігу захворювання і нормалізація загального стану пацієнта.
Згідно з протоколами лікування дітей з АГТ, затвердженими МОЗ України, у комплекс лікувальних заходів входить:
- дотримання здорового способу життя (достатнє перебування на свіжому повітрі, повноцінний сон, збалансований раціон із достатнім вмістом білків та вітамінів);
- фітотерапія;
- бальнеотерапія;
- фізіотерапія (електросон, імпульсне магнітне поле тощо);
- медикаментозне лікування (фенібут, пірацетам тощо);
- санаторне лікування (у закладах загального профілю).
Дітям з АГТ і підвищеною активністю парасимпатичної нервової системи рекомендують вживати продукти з достатнім вмістом рідини та солі, чай, каву (краще з молоком), шоколад і шоколадні цукерки, кефір, гречку, горох, тобто ті продукти, що стимулюють активність адренорецепторів, які відповідають за стан тонусу судин. Якщо немає алергії, доцільно приймати на ніч мед (тривалим курсом не менше 2-3 місяців), а також вживати різні соки, настої, компоти (з обліпихи, калини, шипшини, горобини, моркви, бруслини, чорноплідної горобини, родзинок, урюку, кураги) та мінеральну воду.
Важливу роль у реабілітації пацієнтів з АГТ відіграє санаторно-курортне лікування, яке спрямоване на стимуляцію компенсаторно-пристосувальних механізмів шляхом поліпшення гемодинаміки, фізичної працездатності, активізацію обміну речовин, нормалізацію терморегуляції, усунення вегетативних, метаболічних, ендокринних та імунологічних порушень.
Згідно з клінічним протоколом санаторно-курортного лікування АГТ у дітей, затвердженим наказом МОЗ України «Про затвердження клінічних протоколів санаторно-курортного лікування дітей в санаторно-курортних закладах України» від 28.05.2009 № 364, воно включає низку заходів.
Санаторний режим: I-II.
Кліматотерапія: аеротерапія, повітряні, сонячні ванни, морські купання.
Руховий режим:
- ранкова гігієнічна гімнастика;
- лікувальна гімнастика (індивідуальна, групова);
- лікувальна дозована ходьба.
Водолікування: загальні хлоридні натрієві ванни, або морські, або вуглекислі, або перлинні, або кисневі, або ароматичні, або лікувальний душ, або лікувальне плавання.
Хлоридні натрієві ванни з мінералізацією солей 20 г/дм3 призначають з метою нормалізації вегетативної регуляції серцевої діяльності, стабілізації терморегуляторних механізмів, покращення психоемоційного статусу. Методика лікування передбачає 8-10 процедур через день або два дні поспіль із відпочинком на 3-й день для школярів молодшого віку, 10-12 процедур – для дітей старшого шкільного та підліткового віку. Температура води у ванні має бути 36-37 °C, тривалість процедури – від 7-10 до 12-15 хв залежно від віку хворого.
Вуглекислі ванни застосовують з метою активного впливу на тканинний обмін, процеси мікроциркуляції, поліпшення стану центральної та периферичної гемодинаміки. Методика лікування: ванни готують шляхом насичення води вуглекислим газом (не менш ніж 1,0-1,4 г/дм3) зі спеціального апарата через шланг або ґратки у ванні. Процедуру проводять при температурі води 36-37 °C з поступовим її зниженням до 3-ї та 5-ї процедур до 34-35 °C, її тривалість становить від 6-8 до 10-12 хв залежно від віку. Курс включає до 8 ванн для дітей молодшого шкільного віку і до 10 ванн для школярів старшого віку та підлітків.
Перлинні ванни показані для поліпшення вегетативної регуляції серцевої діяльності, стимуляції нервової та серцево-судинної систем, підвищення тканинного метаболізму, при психоемоційній лабільності. Методика лікування: процедуру проводять із хлоридною натрієвою, морською чи прісною водою температурою 36-37 °C, її тривалість становить від 10-15 хв. Чергування процедур – через день або два дні поспіль із відпочинком на 3-й день. Курс становить 8 процедур для дітей молодшого шкільного віку, до 10-12 процедур для школярів старшого віку та підлітків.
Кисневі ванни застосовують при порушеннях функціонування нервової (вегетативна лабільність, порушення терморегуляції, психоемоційні розлади) та серцево-судинної систем (зміни стану центральної та периферичної гемодинаміки), підвищеній втомлюваності, для поліпшення тканинного метаболізму. Методика лікування передбачає ванни із хлоридною натрієвою, морською чи прісною водою температурою 36-37 °C тривалістю від 5-7 до 12-15 хв. Чергування процедур – через день або два дні поспіль із відпочинком на 3-й день. Курсове призначення: до 8 ванн для дітей молодшого шкільного віку і до 10-12 – для школярів старшого віку та підлітків.
Йодобромні ванни призначають з метою поліпшення стану нервової системи, гемодинаміки, процесів обміну речовин. Методика лікування передбачає вміст йоду у воді не менш ніж 10 мг/дм3, брому – 25 мг/дм3, солі – 10 мг/дм3. Процедури проводять при температурі води у ванні до 36-37 °С тривалістю 10-15 хв, чергуючи через день або два дні поспіль із перервою на 3-й день. Курс становить 8-10 процедур.
Хвойні ванни призначають для досягнення терапевтичного ефекту для покращення стану вегетативної нервової системи, психоемоційного стану, нормалізації процесів обміну речовин, підвищення резистентності організму. Методика лікування: процедури із хлоридною натрієвою, морською чи прісною водою температурою 36-37 °C, тривалість – від 7-10 до 12 хв для школярів молодшого віку, від 7-10 до 15 хв для школярів старшого віку. Курс передбачає до 8 процедур для дітей молодшого шкільного віку, до 10-12 процедур – для дітей старшого шкільного і підліткового віку.
Лікувальний душ. Дощовий душ застосовують з метою регуляції функціонування центральної та вегетативної нервової систем, поліпшення стану гемодинаміки, підвищення загальної резистентності організму. Методика лікування: температура води 35-36 °C, тиск 1,0-1,5 атм., тривалість процедури від 3-5 до 10 хв, призначають щодня, через день або два дні поспіль із відпочинком на 3-й день. Курс включає від 8 до 10-12 процедур.
Лікувальне плавання у басейні сприяє поліпшенню тканинного метаболізму, стану судинної системи, стійкості психоемоційного тонусу, підвищенню загальної резистентності організму. Методика лікування: температура води у басейні має бути 28-29 °C, тривалість плавання – від 10 до 20-25 хв (для школярів і підлітків), проводять щодня. Курс лікування передбачає від 8 до 10 процедур.
Апаратна фізіотерапія включає одну з вказаних процедур:
- електрофорез (5% розчин хлориду кальцію, або 1% розчин кофеїну, або ефедрину, або 5% розчин мезатону на комірцеву зону);
- електрофорез ділянки шийних симпатичних вузлів (5% розчин хлориду кальцію або 1% розчин кофеїну);
- загальне ультрафіолетове опромінення з поступовим підвищенням дози (від 1 до 2 біодоз), курс – 16-20 процедур;
- дециметрохвильова терапія ділянки надниркових залоз (ThX-LIV) для активації функції кори надниркових залоз.
Додатково:
- електросон використовують у дітей молодшого та старшого шкільного віку із підвищеною нервовою збудливістю, емоційною лабільністю для поліпшення стану нервової системи (при адекватній переносимості електричного струму). Процедуру проводять за очноямково-потиличною методикою з частотою 20-40 Гц, тривалістю до 20-30 хв, через день або щодня, курс 8-10 процедур (залежно від віку);
- масаж голови, комірцевої зони;
- психокорекцію призначають дітям із переважанням астеноневротичних проявів, неврозоподібними станами, утрудненням соціальної адаптації;
- ароматерапія;
- медикаментозна терапія (за показаннями – настоянки аралії, або женьшеню, або лимоннику китайського, або інше).
Термін санаторно-курортного лікування має становити 18-24 дні.
Критерії якості лікування: поліпшення загального самопочуття, якості життя дитини, підвищення толерантності до фізичних навантажень, нормалізація показників інструментальних та функціональних досліджень.
Можливі побічні дії та ускладнення – відсутні, за винятком можливого індивідуального несприйняття фізичного фактора.
Показанням для психотерапії у дітей з АГТ є наявність психовегетативного синдрому, який включає три взаємопов’язані симптомокомплекси:
- порушення самопочуття (афективна нестійкість, підвищена дратівливість, пригнічений настрій, гіперестезії та сенестопатії);
- порушення поведінки (зниження апетиту, непереносимість фізичних навантажень, підвищена втомлюваність, розлади сну, метеопатії, висока больова чутливість);
- порушення функції різних органів (шум у вухах, часте моргання, порушення вісцеральних систем організму).
У комплексній терапії АГТ, яка супроводжується вегетативними розладами, патогенетично обґрунтованим є призначення вітамінів групи B, які забезпечують нормалізацію обмінних процесів у мозку, підвищують неспецифічну реактивність організму та активізують репаративно-відновні процеси. Використання вітамінів групи B у лікуванні таких пацієнтів підвищує толерантність до психоемоційних і фізичних навантажень.
Дітям з АГТ із супутніми функціональною соматичною патологією, резидуально-органічними змінами ЦНС показані нейрометаболічні стимулятори: пірацетам, піридитол, гопантенова кислота та ін. Вони позитивно впливають на обмінні процеси та кровопостачання мозку, активують окисно-відновні процеси, посилюють утилізацію глюкози, підвищують енергетичний потенціал і стійкість тканини мозку до гіпоксії та інтоксикації, полегшують виведення з мозку токсичних продуктів обміну.
У профілактичній метаболічній терапії можна використовувати вітамінні комплекси (карнітину хлорид, лізину гідрохлорид, коферменти В6, ко-карбоксилазу А, коферменти В1, В12) у вікових дозах.
Флудрокортизон – мінералокортикоїд, який збільшує об’єм позасудинної рідини в організмі та покращує α-адренергічну чутливість. Звичайна добова доза становить від 0,1 до 0,2 мг, але може бути збільшена до 0,6 мг.
Мідодрин чинить потужну вазоконстрикторну дію. Рекомендована початкова доза становить 2,5 мг перорально 2-3 рази на добу з поступовим збільшенням дози до 10 мг тричі на день (тільки у тих пацієнтів, які відповідають на початкову терапію). Препарат починає діяти через 30-60 хв, тривалість терапевтичного ефекту становить до 4 год. Мідодрин протипоказаний пацієнтам із захворюваннями нирок, серця, затримкою сечі, феохромоцитомою і тиреотоксикозом.
Піридостигмін забезпечує підвищення АТ при ортостатичній гіпотензії, при цьому він не спричиняє гіпертензію. Завдяки пригніченню дії ацетилхолінестерази піридостигмін покращує гангліонарну передачу імпульсу по симпатичних барорефлекторних шляхах. У пацієнтів із легкою формою ортостатичної гіпотензії препарат застосовують у дозах від 30 до 60 мг 2-3 рази на добу. У хворих із тяжкою ортостатичною гіпотензією його можна використовувати у комбінації з мідодрином (у дозі 5 мг). При застосуванні піридостигміну можуть спостерігатися холінергічні побічні ефекти, такі як біль у животі, діарея, нудота, блювання, прискорене сечовипускання, міоз, затуманений зір, гіперсалівація. Більш серйозні побічні ефекти включають атріовентрикулярну блокаду, аритмії, гіпертензію, бронхоспазм, набряк легенів, параліч, анафілаксію. Препарат слід використовувати з обережністю у пацієнтів із бронхіальною астмою, серцево-судинною патологією, епілепсією, гіпертиреозом, нирковою недостатністю і виразковою хворобою.
Стратегія лікування при постпрандіальній АГТ поки що перебуває у процесі розроблення. Як свідчать деякі повідомлення, позитивний ефект у таких випадках мають кофеїн, октреотид, акарбоза, мідодрин, дигідроерготамін, індометацин, димедрол, циметидин, флудрокортизон і вазопресин.
Прогноз захворювання. У дітей з есенціальною АГТ прогноз захворювання, як правило, сприятливий. У багатьох дітей після закінчення періоду статевого дозрівання відбувається нормалізація АТ. Прогресування захворювання спостерігається рідко. Слід враховувати те, що за відсутності адекватного лікування у таких пацієнтів АГТ може перейти у гіпертонічну хворобу.
Література
- Абдрахманова А.И. Артериальная гипотензия в клинической практике / А.И. Абдрахманова, Н.А. Цибулькин // Вестник современной клинической медицины. – 2013. – Т. 6, приложение 1. – С. 20-24.
- Барсуков А.В. Проблема артериальной гипотензии у пациентов молодого возраста в клинической практике // Новые Санкт-Петербургские врачебные ведомости. – 2013. – № 3. – С. 20-24.
- Дзилихова К.М. Первичная артериальная гипотензия у детей / Дзилихова К.М., Дзгоева М.Г., Калоева З.Д., Хестанова С.Ч., Шавлохова А.К. // Педиатрия. – 2010. – Т. 89. – № 3. – С. 116-122.
- Калоева З.Д. Ренин-ангиотензин-альдостероновая система в онтогенезе детей с первичной артериальной гипотензией / Калоева З.Д., Дзилихова К.М., Дзгоева М.Г., Дзгоева З.Г. // Педиатрия. – 2016. – № 3. – С. 39-43.
- Калоева З.Д., Дзилихова К.М., Дзгоева М.Г., Каряева С.К., Церекова А.А., Дзгоева З.Г., Махтиева А.Б. Бальнеотерапия в комплексном лечении пациентов с первичной артериальной гипотензией / Калоева З.Д., Дзилихова К.М., Дзгоева М.Г. и др. // Педиатрия. – 2015. – № 2. – С. 77-82.
- Лизогуб В.Г. Постпрандіальна гіпотензія / В.Г. Лизогуб, Т.В. Завальська, Л.А. Стахурська та ін. // Лікар. справа. – 2013. – № 1. – С. 42-48.
- Литовченко Т.А. Артериальная гипотония – начальный этап формирования хронической недостаточности мозгового кровообращения (особенности лечения) / Т.А. Литовченко, Е.К. Зинченко // Международный неврологический журнал. – 2011. – № 6. – С. 70-74.
- Майданник В.Г. Hові можливості у лікуванні гіпотензивних станів у дітей / В.Г. Майданник, І.О. Мітюряєва, Н.М. Кухта та ін. // Современная педиатрия. – 2013. – № 4. – С. 142-148.
- Майданник В.Г. Клініко-патогенетична характеристика вегетативних дисфункцій та їх лікування у дітей: навчальний посібник / В.Г. Майданник, О.І. Сміян, Т.П. Бинда, Н.О. Савельєва-Кулик. – Суми: Сумський державний університет, 2013.
- Наказ МОЗ від 28.05.2009 № 364 «Про затвердження клінічних протоколів санаторно-курортного лікування дітей в санаторно-курортних закладах України».
- Наказ МОЗ України «Про затвердження Протоколів діагностики та лікування кардіоревматологічних хвороб у дітей» від 19.07.2005 № 362.
- Пальцева А.Е. Значение суточного мониторирования артериального давления в амбулаторной педиатрии: дис. канд. мед. наук: 14.01.08 / Пальцева Александра Евгеньевна. – М., 2010. – 129 с.
- Панков Д.Д. Соматоформные расстройства и вегето-сосудистая дистония у детей и подростков / Д.Д. Панков, Е.В. Неудахин, И.Г. Морено // Научно-образовательный материал к разделу 68.4.6. «Вегетативные дисфункции у детей и подростков» для участковых педиатров, врачей детских дошкольных учреждений и школ г. Москвы под ред. Д.Д. Панкова, Е.В. Неудахина, И.Г. Морено. – М., 2010.
- Творогова Т.М. Артериальная гипотония у детей и подростков / Т.М. Творогова, Н.А. Коровина // Неврология. Психиатрия. Независимое издание для практикующих врачей. – 2012. – № 19. – С. 28-34.
- Auron M. Adrenal insufficiency / M. Auron, N. Raissouni // Pediatr Rev. – 2015. – № 36 (3). – Р. 92-102.
- Eytan D. Heart Rate and Blood Pressure Centile Curves and Distributions by Age of Hospitalized Critically Ill Children / D. Eytan, A.J. Goodwin, R. Greer et al. // Front Pediatr. – 2017. – № 17 (5). – Р. 52.
- Figueroa J.J. Preventing and treating orthostatic hypotension: as easy as A, B, C / J.J. Figueroa, J.R. Basford, P.A. Low // Cleve Clin J Med. – 2010. – № 77. – Р. 298-306.
- Freeman R. Consensus statement on the definition of orthostatic hypotension, neurally mediated syncope and the postural tachycardia syndrome / R. Freeman, W. Wieling, F.B. Axelrod et al. // Clin Auton Res. – 2011. – № 21. – Р. 69-72.
- Hajjar I. Response to Blood Pressure and Disability: First Steps in Future Studies / I. Hajjar, D. Lackland, A. Cupples // Hypertension. – 2008. – № 51. – Р. 26.
- Katzung B.G. Basic and Clinical Pharmacology / B.G. Katzung, S. Masters, A.J. Trevor – 11th ed. – New York: McGraw-Hill Medical. – 2009.
- Krishnan B. Neuropeptides and peptide hormones in syncope and orthostatic intolerance / B. Krishnan, D.G. Benditt // Cardiol J. – 2014. – № 21 (6). – Р. 591-600.
- Low P.A. Update on management of neurogenic orthostatic hypotension / P.A. Low, W. Singer // Lancet Neurol. – 2008. – № 7. – Р. 451-458.
- Luciano G.L. Postprandial hypotension / G.L. Luciano, M.J. Brennan, M.B. Rothberg // Am J Med. – 2010. – № 123. – Р. 281.
- McClellan K.J. Preventing and treating orthostatic hypotension: as easy as A, B, C / K.J. McClellan, L.R. Wiseman, M.I. Wilde, J.J. Figueroa, J.R. Basford, P.A. Low // Cleve Clin J Med. – 2010. – № 77. – Р. 298-306.
- Ricci F. Orthostatic Hypotension: Epidemiology, Prognosis and Treatment / F. Ricci, R. De Caterina, A. Fedorowski // J Am Coll Cardiol. – 2015. – № 66 (7). – Р. 848-860.
- Wagoner A.L. Distinct neurohumoral biomarker profiles in children with hemodynamically defined orthostatic intolerance may predict treatment options / A.L. Wagoner, H.A. Shaltout, J.E. Fortunato, D.I. Diz // Am J Physiol Heart Circ Physiol. – 2016. – № 310 (3). – P. 416-425.
- Kleinman M.E., Chameides L., Schexnayder S.M., Samson R.A., Hazinski M.F., Atkins D.L. et al. Pediatric advanced life support: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Pediatrics. 2010; 126 (5): 1361-1399.
- Banker A. Blood pressure percentile charts to identify high or low blood pressure in children // A. Banker, C. Bell, M. Gupta-Malhotra, J. Samuels. BMC Pediatr. 2016; 16: 98.
Тематичний номер «Педіатрія» №3 (50), 2019 р.