24 листопада, 2015
Обострение хронической печеночной недостаточности: определение, классификация и подходы к лечению

Обострение клиники у пациентов с хронической печеночной недостаточностью (ХПН) ассоциировано с высокими показателями заболеваемости и смертности, развитием мультиорганной недостаточности и высокими затратами на лечение (от 116 до 180 тыс. долларов в США). Показатель смертности при этой патологии в последние два десятилетия остается неизменным и превышает 50%. Для выявления пациентов с циррозом печени, у которых прогнозируется высокий риск возникновения обострения ХПН, разные гепатологические ассоциации – Asia Pacific Association for the Study of the Liver (APASL) и European Association for the Study of Liver Diseases (EASL) совместно с American Association for the Study of Liver Diseases (AASLD) – предложили две трактовки понятия обострения
ХПН (acuteon chronic liver failure, ACLF), которые привели скорее к затруднению понимания проблемы, чем к ее прояснению. Например, APASL подразумевает под ACLF обострение ХПН, которое может развиваться в отсутствие диагностированного цирроза печени, а EASL/AASLD – только обострение ХПН на фоне компенсированного или декомпенсированного цирроза. Поэтому есть необходимость проанализировать ACLF более детально.
Определение ACLF
В наиболее упрощенном смысле ACLF – это внезапное ухудшение состояния пациентов, связанное с хронической печеночной недостаточностью. Для лучшего понимания проблемы определение этой патологии должно включать в себя несколько аспектов: во-первых, ограничение временных рамок, в пределах которых она развивается («острая» составляющая определения); во-вторых, характеристику «хронической» составляющей; в-третьих, описание степени нарушения печеночных функций (само понятие «недостаточность»).
Cогласно APASL oпределение ACLF выглядит следующим образом: «ACLF – острая дисфункция печени, развивающаяся у пациентов с ранее диагностированным или недиагностированным хроническим заболеванием печени и проявляющаяся желтухой и коагулопатией, которая в течениe 4 недель может осложниться асцитом и/или энцефалопатией».
EASL/AASLD описывают ACLF несколько по-другому: «ACLF – это острое проявление существующей хронической патологии печени, обычно связанное с каким-либо провоцирующим фактором и ассоциирующееся с увеличением летальности в течение 3 мес в связи с развитием полиорганной недостаточности». Различия в этих двух трактовках заключаются в сроках развития болезни, которыми определяется «хроническая» составляющая, а также наличии и видах провоцирующих факторов. В частности, APASL приводит различные провоцирующие факторы, преимущественно печеночного происхождения, а в перечень EASL/AASLD входит еще и такое понятие, как сепсис. Кроме того, четкому определению ACLF мешают такие проблемы, как недостаток проведенных исследований, ограниченный опыт и несовершенство методов ведения пациентов.
Для того чтобы выделить ACLF как отдельную нозологическую единицу, необходимо выполнить следующие требования: 1) определить признаки, отличающие ACLF от острой печеночной недостаточности (acute liver failure – ALF) и декомпенсированного цирроза; 2) описать патофизиологическую картину; 3) выделить специфические результаты лабораторных или других исследований, которые подтверждали бы диагноз и исключали другие заболевания печени; 4) разработать шкалу тяжести заболевания, основанную на клинических признаках.
Таким образом, необходимо разработать такое определение ACLF, которое отличалось бы от понятия острой печеночной недостаточности или декомпенсированного цирроза печени без полиорганной патологии и основывалось на клинических, биохимических, радиологических и/или гистологических критериях. Безусловно, такое определение должно быть подкреплено обширными проспективными и проверенными исследованиями, а также доступно для использования во всем мире.
Поэтому для начала, с целью сбора информации, следует взять под наблюдение всех пациентов с хроническими заболеваниями печени (с циррозом или без цирроза). Однако сделать это достаточно сложно. В частности, на Востоке наблюдается недостаточное количество данных проспективных исследований относительно острых проявлений хронической болезни печени, связанной с вирусами гепатитов В и Е. Недавно с целью определения групп пациентов с циррозом печени и риском развития полиорганной недостаточности были проведены два глобальных проспективных исследования с привлечением большого количества пациентов в Европе (CANONIC) и Северной Америке (NACSELD). В обоих исследованиях участвовали только пациенты с циррозом печени.
В исследовании CANONIC наблюдались пациенты, госпитализированные по причине острой декомпенсации, определяемой как «острое развитие массивного асцита, печеночной энцефалопатии, гастроинтестинального кровотечения, бактериальной инфекции или любой комбинации этих признаков». Диагноз ACLF в этом случае ставили, основываясь на признаках полиорганной недостаточности и показателя 28-дневной летальности (15%). У пациентов с сопутствующей почечной недостаточностью наблюдались более высокие цифры летальности, чем при недостаточности других органов и систем. Важность недостаточности экстрапеченочных органов и систем усугублялась тем фактом, что даже среди пациентов с повышенным уровнем сывороточного билирубина летальность составляла всего 4%, при отсутствии у них признаков недостаточности других органов и систем.
В исследовании NACSELD выяснилось, что недостаточность ≥2 экстрапеченочных органов и систем ассоциируется с увеличенной летальностью среди пациентов с вирусными циррозами печени, а рост летальности у больных с недостаточностью одной системы был невысоким. Однако данное исследование касалось только пациентов с циррозом печени вирусного генеза, а не всех пациентов с циррозом печени, требующих госпитализации.
Если давать определение ACLF как заболеванию, при котором риск летальности пациентов значительно увеличен, необходимо включать в него признаки недостаточности экстрапеченочных органов и систем. Возможно, нелогично включать в определение печеночной недостаточности признаки поражения других органов и систем, однако даже в существующем общепринятом определении острой печеночной недостаточности есть признак поражения ЦНС – энцефалопатия, возникающая в период от 1 до 8 недель после появления желтухи у пациентов без предшествующих признаков заболевания печени. Также субфульминантное подострое течение или позднее проявление печеночной недостаточности определяется разными авторами как начало печеночной энцефалопатии в период 2-24 недель после появления желтухи. Следует помнить, что полиорганная недостаточность у пациентов с заболеванием печени может быть результатом не только печеночной недостаточности, но и сепсиса.
Перечень хронических заболеваний печени с риском развития ACLF может включать как цирроз печени, так и болезни печени без цирроза. Поскольку определение ACLF касается обострения на фоне хронической патологии, нельзя не учитывать промежуток времени, необходимый для «хронизации» заболевания печени (≥6 мес). Для характеристики «острой» составляющей определения следует принять промежуток в несколько недель от начала действия провоцирующего фактора до появления внепеченочных проявлений, однако эти данные подлежат уточнению.
В исследовании CANONIC были четко ограничены временные рамки повышенного риска смерти пациентов – от 28 дней до 3 мес после госпитализации. AASLD/EASL сроком повышенного риска смерти пациентов предложили считать 3-х месячный период, основываясь на информации, что ACLF у прооперированных пациентов с циррозом печени развивается именно в эти сроки. У таких пациентов после операции может развиться быстрая декомпенсация функций печени, затем – полиорганная недостаточность, а у большинства из них перед смертью развивается генерализированная инфекция. Если же в течение 3 мес у прооперированных пациентов не наступает смерть, то по сравнению с неоперированными длительность их жизни выше. У прооперированных пациентов, согласно данным Американского общества анестезиологов, развитие полиорганной недостаточности и летальность чаще всего развиваются в течение 7 дней после операции.
Поскольку на Востоке проводится недостаточно проспективных исследований по поводу описываемой патологии, разработанное определение ACLF, которое на данный момент служит только для постановки диагноза тем пациентам, за которыми установлено наблюдение с целью более глубокого изучения ACLF, выглядит следующим образом: «ACLF – это синдром, возникающий у пациентов с хроническим заболеванием печени и диагностированным ранее циррозом печени или без него, который характеризуется острой недостаточностью функций печени (желтухой и пролонгацией международного нормализационного отношения) и недостаточностью одной или более внепеченочных систем и органов, и связан с повышенной летальностью пациентов в период от 28 дней до 3 мес проявления». Такое определение применимо для больных с компенсированным или декомпенсированным циррозом печени, недиагностированным хроническим гепатитом с реактивацией гепатита В, усугубляющим клиническую картину воздействием на печень алкоголя, вирусных агентов, медикаментов, перенесенных операций.
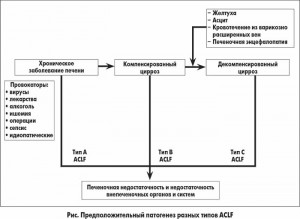
На рисунке представлено современное понимание патогенеза ACLF.
Прогностические признаки и клиническая системаоценки тяжести ACLF
На данный момент существуют универсальные критерии, которые могут быть использованы для прогноза течения ACLF. К ним относятся тяжесть цирроза печени по Чайлд-Пью и модель конечной стадии заболевания печени – MELD (Model for Endstage Liver Disease). Также могут рассматриваться универсальные критерии недостаточности органов и систем, такие как Sequential Organ Failure Assessment (SOFA). Специфические критерии оценки тяжести ACLF пока не разработаны, однако они могут основываться на предложенных CLIFSOFA. По данным NACSELD, важным фактором в оценке тяжести ACLF служит недостаточность внепеченочных органов. Следует уточнить, являются ли эти критерии прогностическими или же просто отображают процесс угасания жизненных функций организма. Для определения тактики ведения пациентов – оказания неотложной помощи, необходимости трансплантации печени, искусственного поддержания ее функций – частично можно использовать регулярно обновляемые критерии.
Мультифакторная классификация, помогающая определить клинические, прогностические и патофизиологические подгруппы ACLF
На сегодня ACLF трактуется скорее как синдром, чем отдельное заболевание. Ключевой момент определения этого состояния в том, что полиорганная недостаточность может возникнуть вне зависимости от провоцирующего фактора или этиологии хронического заболевания печени. Начальные клинические проявления могут быть разными, а прогноз – зависеть от специфики провоцирующего фактора.
Исследование CANONIC предложило критерии для дифференциации ACLF от декомпенсированного цирроза печени. В этом исследовании среди госпитализированных больных с циррозом печени у 303 из них наблюдались признаки развившегося ACLF, а у 112 оно развивалось в течение 28 или 90 дней (летальность в этих группах составила 34 и 51% соответственно). У пациентов без ACLF летальность после госпитализации составила 1,9% на 28-й день и 9,7% на 90-й день. Таким образом, основным критерием различия ACLF и декомпенсации цирроза печени стали признаки полиорганной недостаточности. Для пациентов с ACLF характерны молодой возраст, более частое инфицирование и употребление алкоголя, более высокие показатели белой крови и С-реактивного протеина, чем у лиц с декомпенсацией цирроза печени. Интересно отметить, что у пациентов без предшествующих случаев декомпенсации функций печени наблюдался более высокий риск летальности в короткий промежуток времени, чем у пациентов с повторными случаями декомпенсации, что свидетельствует в пользу необходимости разделения ACLF и декомпенсированного цирроза печени.
В зависимости от наличия цирроза печени и случаев декомпенсации печеночных функций в прошлом ACLF можно разделить на три группы. Общим признаком для всех трех групп является недостаточность внепеченочных органов и систем. Пациенты с декомпенсированным циррозом печени без признаков недостаточности других органов и систем не должны быть отнесены к какой-либо группе ACLF. Если же у таких пациентов развивается полиорганная недостаточность, они, предположительно, страдают ACLF.
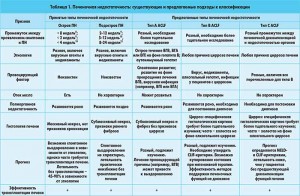
ACLF типа А. Нецирротическое ACLF – это вид печеночной недостаточности, который наблюдается у пациентов с хроническим заболеванием печени без цирроза, характеризируется острым течением, обычно переходящим в печеночную недостаточность с печеночной энцефалопатией, и его часто тяжело отличить от острого или подострого течения печеночной недостаточности. К этой группе относятся: пациенты с реактивацией гепатита В, гепатитом А или гепатитом Е на фоне хронического гепатита, аутоиммунным гепатитом, гепатитом Е на фоне риска развития алкогольного стеатогепатита; лица с риском развития хронического заболевания печени на фоне жировой инфильтрации печени, индуцированной медикаментами. Данные Department of Veterans Affairs в США также подтверждают, что пациенты с фоновым хроническим заболеванием печени или диабетом более склонны к развитию печеночной недостаточности при вирусных гепатитах. Это свидетельствует о том, что развитие ACLF типа А характерно для восточных регионов (вследствие повышенного инфицирования гепатитами В и Е), и от острой печеночной недостаточности оно отличается только признаками массивного фиброза печени (хронической патологии) при биопсии (табл. 1).
ACLF типа В. Цирротическое ACLF наблюдается у пациентов с компенсированным циррозом, состояние которых часто ухудшается после серьезного повреждения печени вирусными агентами, лекарствами, алкогольным гепатитом, инфекцией или операцией, хотя выявить провоцирующий фактор удается не всегда. Клинические признаки цирроза печени у таких пациентов более выражены. Внепеченочная недостаточность органов и систем развивается обычно в течениe 4 недель после воздействия провоцирующего фактора. Развитие алкогольного гепатита у пациентов с циррозом является наиболее частой причиной развития ACLF в некоторых регионах.
ACLF типа С. Цирротическое ACLF с предшествующими эпизодами декомпенсации функций печени в анамнезе характерно для пациентов, у которых имеются случаи желтухи и/или признаки портальной гипертензии, такие как кровотечение при варикозном расширении вен, асцит или печеночная энцефалопатия. Согласно исследованию CANONIC риск летальности в короткие сроки у таких пациентов значительно ниже, чем у больных без предшествующих случаев декомпенсации функций печени.
Ведение пациентов и роль трансплантации печени
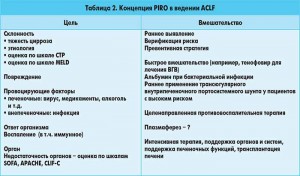
Основой для определения оптимального ведения пациентов может служить концепция PIRO (P (predisposition) – склонность, I (insult) – повреждение, R (response) – ответ организма, O (organ failure) – недостаточность органа) (табл. 2). Трансплантация печени проводится у тщательно отобранных пациентов с алкогольным гепатитом и в настоящее время приносит отличные результаты. Согласно исследованию CANONIC в США и на Востоке трансплантация печени у пациентов без алкогольного гепатита также имеет определенный успех. Данные исследователей из США показали, что MELD является подходящей системой оценки для принятия решения в этом направлении. Последующие исследования должны быть направлены на более точное определение групп пациентов для трансплантации печени и сроков проведения данной операции, а также решение вопроса о ее приоритетности для пациентов с ACLF перед пациентами с ALF.
Нерешенные вопросы и перспективы
Хотя современное определение ACLF находится в стадии разработки, очевидно, что этот синдром отличается от декомпенсированного цирроза печени без недостаточности других органов и систем.
Дальнейшие исследования должны быть направлены на проспективный сбор информации для уточнения уже полученных результатов. Например, для более четкого установления происхождения и прогноза ACLF типа А необходимо получить данные из Азии относительно пациентов с реактивацией гепатитов В и Е на фоне хронического заболевания печени. Нужно собрать биоматериал и исследовать образцы биопсий с тем, чтобы дать патофизиологическое описание болезни и отнести каждый случай ACLF к четко определенной группе. Предстоит также разработать критерии оценки тяжести ACLF, чтобы определить контингенты больных, нуждающихся в интенсивной терапии, этиологическом лечении, направленном на провоцирующий фактор (например, гепатит В), применении колониестимулирующего фактора гранулоцитов, искусственном поддержании функций печени или ранней ее трансплантации, а также тех пациентов, у которых лечение не увенчается успехом.
Точный прогноз при ACLF возможен только после разработки четких алгоритмов ведения пациентов, включая детализацию интенсивной терапии. Необходимо определить роль неинвазивных маркеров фиброза печени в выявлении хронических болезней печени при ACLF, а также установить биомаркеры для прогнозирования течения и понимания патофизиологии развития осложнений, особенно у пациентов без конкретных провоцирующих факторов развития ACLF. Важно изучить роль экстракорпоральных методов поддержания функций печени и стимуляции ее регенерации, лекарственных средств, угнетающих апоптоз, системного воспаления. Большинство исследователей полагают, что сформулировать четкое определение ACLF, разработать прогностические критерии и достичь лучшего понимания патогенеза полиорганной недостаточности удастся в ближайшие 5 лет.