4 грудня, 2019
Брентуксимабу ведотин або препарат за вибором лікаря у лікуванні пацієнтів з CD30-позитивною Т-клітинною лімфомою шкіри (ALCANZA): міжнародне відкрите багатоцентрове рандомізоване дослідження ІІІ фази
Т-клітинні лімфоми шкіри є групою рідкісних неходжкінських лімфом з неоднорідними характеристиками, тяжким свербежем і періодичним виникненням інфекційних ускладнень. Найпоширенішими їх формами є грибоподібний мікоз і синдром Сезарі. Щорічна захворюваність на Т-клітинні лімфоми шкіри у США становить приблизно 7,5 на 1 млн. Пізні стадії грибоподібного мікозу та синдрому Сезарі (IIB-IVB) проявляються як шкірні пухлини, еритродермії або позашкірні ураження й асоціюються зі зниженням якості життя та скороченням виживаності порівняно з ранніми стадіями (ІА-ІІА).
Рівномірна експресія антигену CD30 на клітинній поверхні визначає підгрупу Т-клітинних лімфом, відомих як
На ранніх стадіях захворювання контроль симптомів часто забезпечується терапією, спрямованою на симптоми з боку шкіри. Радикальне лікування при пізніх стадіях хвороби неможливе. У рандомізованих дослідженнях не визначено кращу системну терапію. Ретиноїди та метотрексат рекомендуються у настановах щодо стандартів лікування грибоподібного мікозу та первинної шкірної анапластичної великоклітинної лімфоми в усьому світі, включаючи настанови з клінічної практики Національної онкологічної мережі США, Європейського товариства медичної онкології та Європейської організації з вивчення і лікування онкологічних захворювань.
Бексаротен є стандартом лікування в усіх регіонах, клініки яких беруть участь у цьому дослідженні, і єдиною терапією, схваленою як Європейським агентством з лікарських засобів (EMA), так і Управлінням з контролю якості харчових продуктів і лікарських препаратів США (FDA) для лікування шкірних проявів розгорнутої стадії
Брентуксимабу ведотин є кон’югатом анти-CD30-антитіла та лікарської речовини, який отримав схвалення регуляторних органів більш ніж 65 країн для лікування рецидивної або рефрактерної лімфоми Ходжкіна та системної анапластичної великоклітинної лімфоми.
У дослідженні ІІ фази за участю 48 пацієнтів з CD30-позитивними рецидивними або рефрактерними Т-клітинними лімфомами шкіри брентуксимабу ведотин проявляв помітну активність: у 35 (73%) з 48 пацієнтів досягнуто об’єктивної відповіді, у 35% – повної відповіді, медіана виживаності без прогресування становила 1 рік. Ефективність було зареєстровано у 15 (54%) із 28 пацієнтів з грибоподібним мікозом, у яких досягнуто об’єктивної відповіді незалежно від рівня експресії CD30; також об’єктивна відповідь отримана у 12 (100%) пацієнтів з CD30-позитивною первинною шкірною анапластичною великоклітинною лімфомою та/або лімфоматоїдним папульозом. У іншому дослідженні ІІ фази у 32 пацієнтів з рецидивним або рефрактерним грибоподібним мікозом чи синдромом Сезарі у 21 (70%) з 30 пацієнтів досягнута об’єктивна відповідь, причому ефективність відзначена при всіх рівнях експресії CD30.
Наведені приклади послужили підґрунтям для проведення дослідження ALCANZA, метою якого було вивчення ефективності та безпечності застосування брентуксимабу ведотину порівняно з препаратом за вибором лікаря (метотрексатом або бексаротеном) у раніше лікованих пацієнтів
Методи
Дизайн дослідження та пацієнти
ALCANZA – міжнародне відкрите рандомізоване багатоцентрове дослідження ІІІ фази використання брентуксимабу ведотину порівняно зі стандартною терапією для лікування пацієнтів
До дослідження включали дорослих пацієнтів (віком ≥18 років) з CD30‑позитивним грибоподібним мікозом, які пройшли принаймні одну лінію системної терапії, або дорослих пацієнтів із CD30‑позитивною первинною шкірною анапластичною великоклітинною лімфомою, які пройшли принаймні одну лінію системної чи променевої терапії (статус за ECOG від 0 до 2). Пацієнтів вважали CD30-позитивними, якщо в одному або кількох зразках біопсії було 10% чи більше CD30-позитивних злоякісних клітин або лімфоїдного інфільтрату за визначенням експертного центру. У пацієнтів з грибоподібним мікозом для біопсії брали два або більше зразки шкіри з окремих уражень, а у пацієнтів із первинною шкірною анапластичною великоклітинною лімфомою – один або кілька зразків. Пацієнти з прогресуванням захворювання на тлі попередньої терапії метотрексатом або бексаротеном не підлягали включенню. Всі пацієнти надали письмову інформовану згоду.
Рандомізація та маскування
Пацієнти були рандомізовані (1:1) за допомогою інтерактивної системи голосової та вебвідповіді у групи брентуксимабу ведотину або традиційної терапії. Список рандомізації був сформований статистом компанії «Такеда», який не брав подальшої участі у дослідженні. Лікування проводилося без маскування. Рандомізація була стратифікована за базовим діагнозом.
Процедури та оцінювання результатів
Пацієнти отримували або брентуксимабу ведотин внутрішньовенно 1,8 мг/кг маси тіла 1 раз на 3 тижні (до 16 циклів), або препарат за вибором лікаря – метотрексат перорально 5-50 мг 19 разів на тиждень (до 48 тижнів), або бексаротен перорально 300 мг/м2 площі поверхні тіла (цільова доза) 1 раз на добу (протягом 48 тижнів). Дослідникам дозволялося коригувати дозу при проявах токсичності з використанням усталених принципів її модифікації для кожного препарату. Лікування тривало до прогресування захворювання або виникнення неприйнятної токсичності. Оцінювання щодо безпеки, токсичності, відповіді на лікування та прогресування захворювання проводилося 1 раз на 3 тижні до введення препарату в 1-й день кожного циклу та наприкінці лікування.
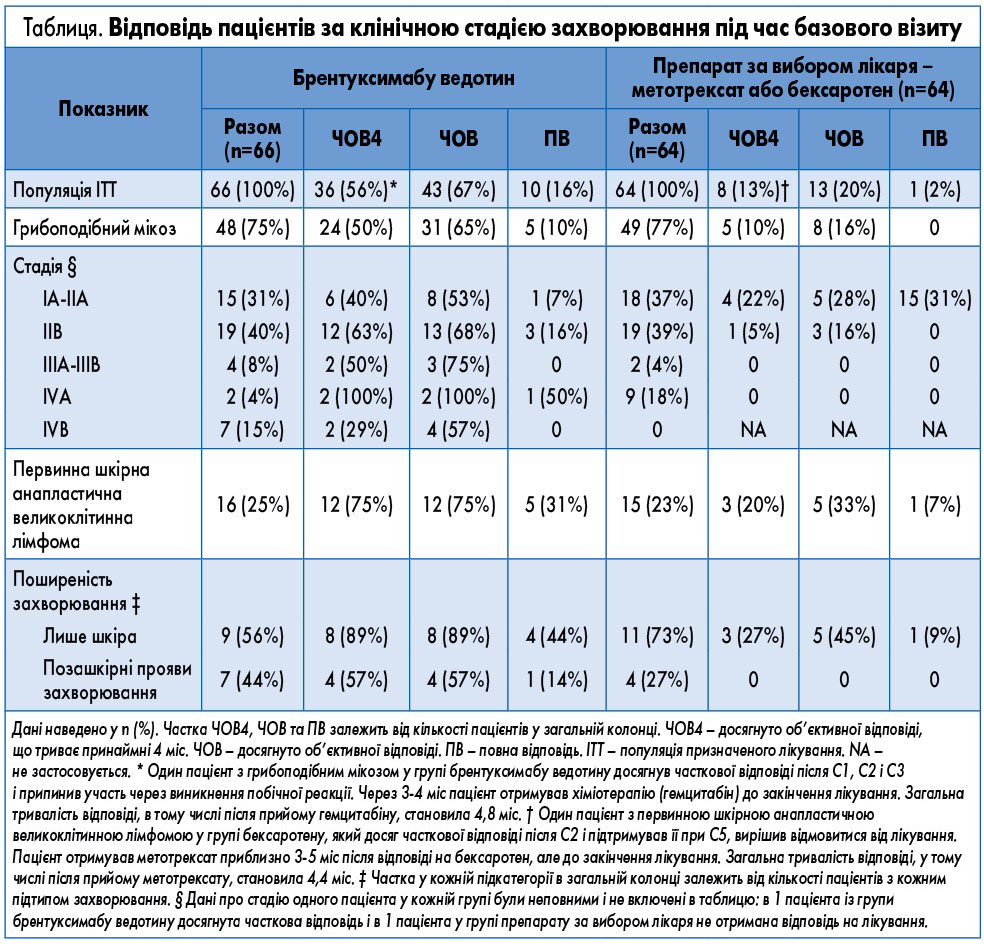
Первинною кінцевою точкою була частота об’єктивної відповіді, що тривала принаймні 4 міс (ЧОВ4). Мета цієї кінцевої точки полягала у фіксації тривалості відповіді на досліджуваний препарат, на яку мінімально впливає інша терапія. Ця кінцева точка була обрана тому, що для пацієнтів з Т-клітинною лімфомою шкіри коротка клінічна відповідь може не приносити істотної користі. Інтерпретація виживаності без прогресування ускладнюється тим, що пацієнти, у яких виникли симптоми, часто починають альтернативну терапію раніше від визначення критеріїв прогресування за протоколом. Отже, оцінювання відповіді при Т-клітинній лімфомі шкіри має відображати реакції, які не зазнають впливу наступних процедур. Оцінювали кінцеві точки, які є більш актуальними для характеристики відповіді при Т-клітинній лімфомі шкіри, ніж виживання без прогресування, такі як ЧОВ4 – кінцева точка, що фіксує як єдиний параметр два клінічно важливих аспекти успішності лікування: частку пацієнтів, у яких досягнута відповідь, та її тривалість. Ключовими вторинними кінцевими точками були частка пацієнтів, у яких досягнута повна відповідь, виживаність без прогресування захворювання та ступінь тяжкості симптомів, який вимірювали за оцінкою симптомів у анкеті Skindex‑29, розробленій для визначення якості життя, пов’язаної зі станом здоров’я. Інші вторинні кінцеві точки включали тривалість відповіді, тривалість відповіді з боку шкіри, виживаність без подій, визначення емоційного та функціонального стану за анкетою Skindex‑29, загальну функціональну оцінку терапії раку (Functional Assessment of Cancer Therapy-General, FACT-G), вимірювання концентрації брентуксимабу ведотину та монометил ауристатину Е у крові, оцінку імуногенності та безпеки.
Для визначення ЧОВ4 та прогресування захворювання загальні результати оцінки розглядав незалежний експертний центр, використовуючи консенсусні рекомендації Міжнародного товариства лімфом шкіри та Європейської організації з вивчення і лікування онкологічних захворювань. Цей експертний центр складався з незалежних дерматологів (для розгляду фотографій поверхні шкіри та оцінок Модифікованого інструменту зваженої оцінки ступеня тяжкості – modified severity weighted assessment tool, mSWAT), рентгенологів (для розгляду зображень комп’ютерної, магнітно-резонансної та позитронної емісійної томографії з метою визначення залучення лімфатичних вузлів і органів), а також патологоанатома (для встановлення кількості клітин Сезарі у периферичній крові пацієнтів з грибоподібним мікозом). Глобальний результат оцінки складався з кількох параметрів: оцінки стану шкіри за mSWAT, рентгенографічного аналізу вузлів і внутрішніх органів незалежним експертним центром, а для пацієнтів з грибоподібним мікозом – визначення кількості клітин Сезарі. Усі пацієнти, в яких не спостерігалося прогресування захворювання після закінчення лікування, мали проходити обстеження стосовно відповіді на терапію та виживання через кожні 12 тижнів протягом щонайменше 24 міс, потім – через кожні 6 міс до прогресування захворювання, смерті, відмови від участі у дослідженні або закриття дослідження. Загальна відповідь на основі показника глобальної відповіді була підтверджена стійкою відповіддю з боку шкіри за оцінкою mSWAT. Дослідники оцінювали виживаність без прогресування, використовуючи два критерії: попередньо визначений критерій, який включав усі події, незважаючи на два або більше пропущених візити чи початок наступної лінії протипухлинної терапії (критерії EMA), та критерій аналізу чутливості, який цензурував пацієнтів при останній оцінці до пропущеного візиту або початку наступної лінії протипухлинної терапії (критерії FDA). Відповіді у розділах Skindex‑29 були перераховані на 100 балів за допомогою встановлених правил оцінки (більші оцінки вказують на підвищення тяжкості симптомів і зниження якості життя, пов’язаної зі станом здоров’я). Оцінка FACT-G була розрахована відповідно до встановлених правил (версія 4); для всіх підрахунків FACT-G та загальної оцінки більший бал свідчить про покращення якості життя.
Побічні ефекти, що виникали під час лікування, оцінювали згідно з загальними критеріями з термінології Національного інституту раку США для небажаних явищ (версія 4.03).
Це дослідження було зареєстровано на ClinicalTrials.gov за номером NCT01578499.
Результати
Між 13 серпня 2012 та 31 липня 2015 року ми включили у дослідження та рандомізували 131 пацієнта (66 у групу брентуксимабу ведотину та 65 у групу препарату за вибором лікаря). Загалом лікування було призначено 128 пацієнтам (64 в кожній групі); 3 пацієнти були виключені через недостатню експресію CD30.
Початкові характеристики пацієнтів були, як правило, збалансованими між групами, за винятком того що у групі брентуксимабу ведотину було більше пацієнтів із грибоподібним мікозом і позашкірними проявами первинної шкірної анапластичної великоклітинної лімфоми стадії IVB. У 97 пацієнтів, яким призначено лікування, був грибоподібний мікоз, а у 31 – первинна шкірна анапластична великоклітинна лімфома.
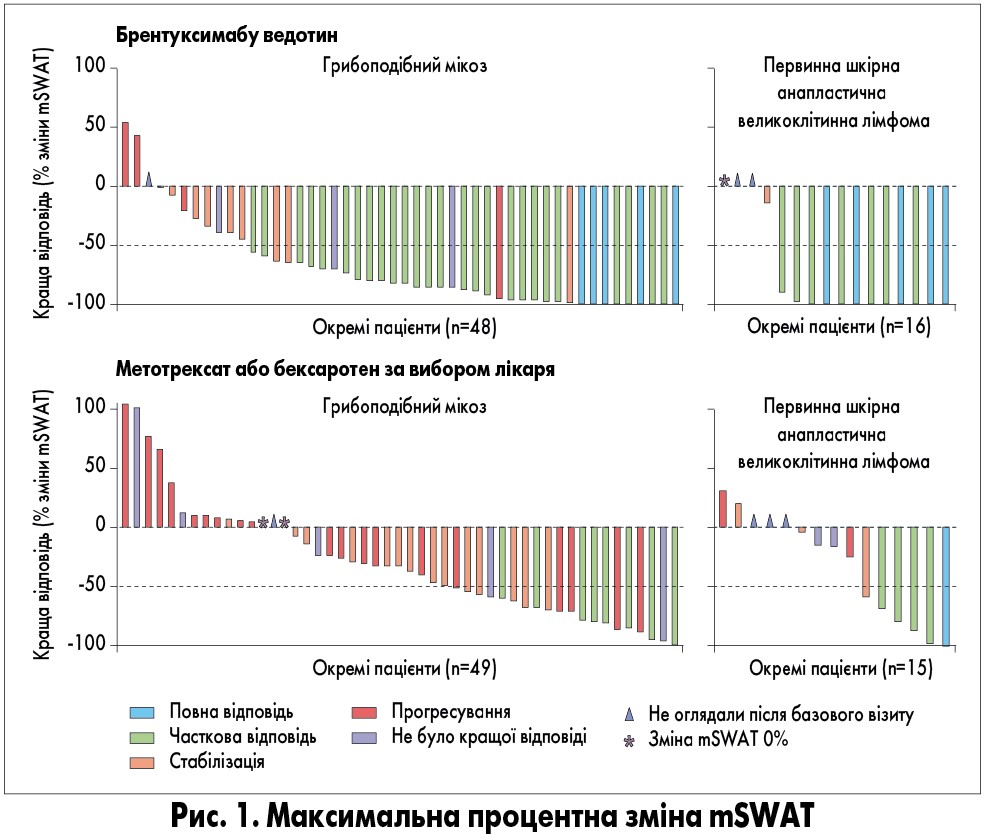
При медіані спостереження 22,9 міс (95% довірчий інтервал – ДІ – 18,4-26,1) показник ЧОВ4 значно відрізнявся на користь групи брентуксимабу ведотину порівняно з групою препарату за вибором лікаря: ЧОВ4 становила 56,3 (36 із 64 пацієнтів) проти 12,5% (8 з 64 пацієнтів), внаслідок чого різниця між групами дорівнювала 43,8% (95% ДІ 29,1-58,4; р<0,0001; табл.). Ця перевага групи брентуксимабу ведотину спостерігалася як для підгрупи грибоподібного мікозу, так і первинної шкірної анапластичної великоклітинної лімфоми: 50 (24 з 48 пацієнтів) проти 10% (5 з 49) та 75 (12 з 16) проти 20% (3 з 15) відповідно. Збільшення ЧОВ4 у групі брентуксимабу ведотину було послідовним у всіх ключових підгрупах, включаючи осіб зі шкірними та позашкірними проявами захворювання. Середня початкова експресія CD30 у всіх біопсійних зразках для кожного пацієнта складала від 3 до 100%, а ЧОВ4 на введення брентуксимабу ведотину спостерігалася при усіх рівнях експресії CD30. Частка пацієнтів, у яких досягнута об’єктивна відповідь (будь-якої тривалості), була більшою у групі брентуксимабу ведотину – 67% (43 з 64 пацієнтів), ніж у групі препарату за вибором лікаря – 20% (13 з 64); p<0,0001; табл.). Частка пацієнтів, у яких досягнута повна відповідь, також була більшою у групі брентуксимабу ведотину – 16% (10 з 64 осіб), ніж у групі препарату за вибором лікаря – 2% (1 з 64); р=0,0046; скоригована р=0,0046; табл.). У 20 (41%) з 49 хворих на грибоподібний мікоз у групі препарату за вибором лікаря та 37 (77%) з 48 пацієнтів у групі брентуксимабу ведотину зниження mSWAT складало 50% або вище (рис. 1). Слід відзначити, що у 10 (63%) з 16 пацієнтів з первинною шкірною анапластичною великоклітинною лімфомою у групі брентуксимабу ведотину рівень шкірних проявів захворювання знизився на 100%.
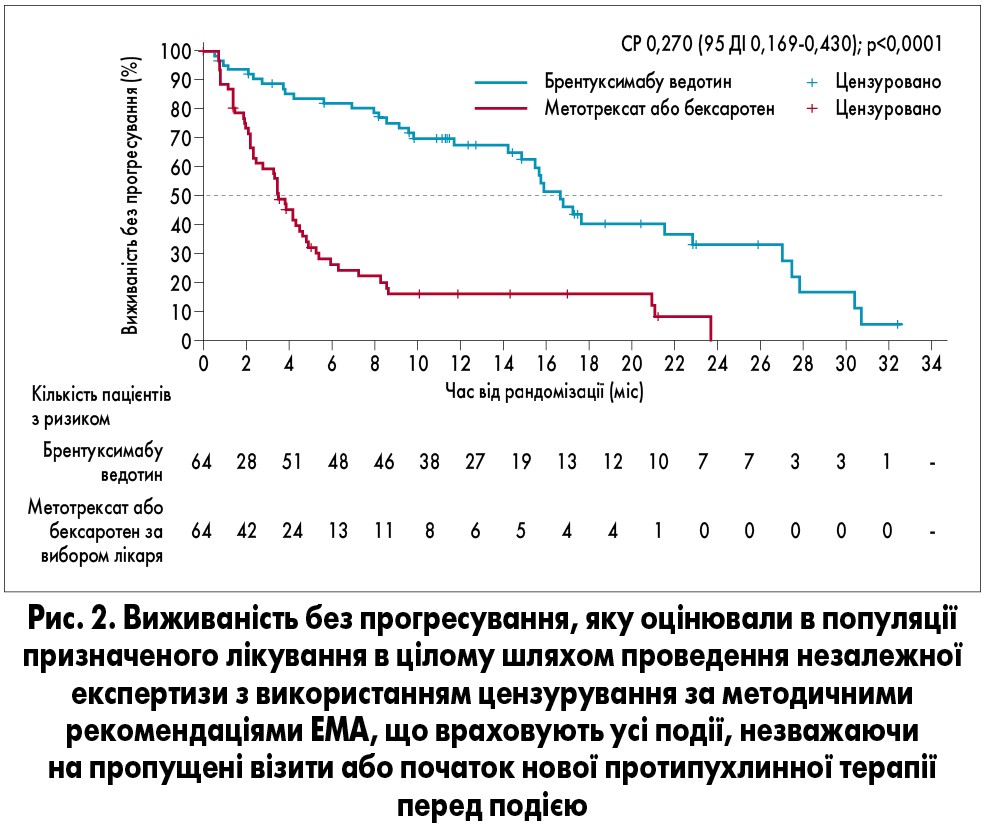
Перевагу брентуксимабу ведотину було виявлено для всіх ключових вторинних кінцевих точок. Медіана виживаності без прогресування захворювання за критеріями EMA становила 16,7 міс в групі брентуксимабу ведотину проти 3,5 міс у групі препарату за вибором лікаря (СР 0,270; 95% ДІ 0,169-0,430; p<0,0001; скоригована р<0,0001; рис. 2), а медіана виживаності без прогресування відповідно до критеріїв FDA становила 17,2 проти 3,5 міс (СР 0,181; 0,101-0,324; р<0,0001). Припущення про співвідношення ризиків було підтверджене. Після лікування 38 пацієнтів у групі брентуксимабу ведотину та 47 – у групі препарату за вибором лікаря отримали ще одну або декілька ліній протипухлинної терапії.
Згідно з оцінкою пацієнтами тяжкості симптомів, визначеною за анкетою Skindex‑29, у групі брентуксимабу ведотину мало місце більш виражене полегшення симптомів порівняно з групою препарату за вибором лікаря: середнє максимальне зниження показника склало -27,96 (СВ 26,877) проти -8,62 (17,013; p<0,0001; скоригована р<0,0001), тобто середнє максимальне зменшення показника становило -18,9 (95% ДІ 26,6-11,2).
Результати опитування FACT-G не показали істотних відмінностей між двома групами лікування як для загального показника, так і для показників за будь-яким підрозділом.
Медіана виживаності без подій становила 9,4 міс в групі брентуксимабу ведотину проти 2,3 міс в групі препарату за вибором лікаря (СР 0,285; 95% ДІ 0,189-0,429; р<0,0001). Середня тривалість відповіді у 43 пацієнтів з отриманою відповіддю на лікування брентуксимабу ведотином становила 15±1 міс (95% ДІ 9,7-25,5) проти 18,3 міс (3,5-18,4) для 13 пацієнтів, у яких досягнута відповідь на лікування препаратом за вибором лікаря. Середня тривалість відповіді з боку шкіри у 47 пацієнтів у групі брентуксимабу ведотину, у яких була така відповідь, становила 20,6 міс (14,1-25,7) проти 18,3 міс (3,5‑18,9) у 19 пацієнтів у групі препарату за вибором лікаря.
Загалом 128 пацієнтів пройшли лікування у межах дослідження та були включені до популяції оцінки безпеки (брентуксимабу ведотин – n=66, препарат за вибором лікаря – n=62). Середня тривалість лікування склала 269 днів (12 (МКІ 5-16) 3-тижневих циклів) для брентуксимабу ведотину проти 114 днів для бексаротену (еквівалентно 5,5 (МКІ 3-11) 3-тижневим циклам) і 77 днів для метотрексату (еквівалентно 3 (МКІ 2-6) 3-тижневим циклам). Найчастішими причинами припинення лікування були завершення 16 циклів у групі брентуксимабу ведотину (23 (35%) з 66 пацієнтів) та прогресування захворювання у групі препарату за вибором лікаря (40 (62%) з 65).
Серйозні побічні явища були подібні і виникли у 19 (29%) з 66 пацієнтів у групі брентуксимабу ведотину та 18 (29%) з 62 пацієнтів у групі препарату за вибором лікаря. Припинення участі у дослідженні через побічні явища мало місце у 16 (24%) пацієнтів у групі брентуксимабу ведотину проти 5 (8%) у групі препарату за вибором лікаря. Чотири випадки смерті під час лікування у групі брентуксимабу ведотину (три не пов’язані з досліджуваним препаратом: по 1 – прогресування захворювання, сепсис та емболія легень та один випадок синдрому поліорганної недостатності у пацієнта з T3bN0M1 первинною шкірною анапластичною великоклітинною лімфомою, віднесений дослідником на рахунок лізису пухлини, викликаного брентуксимабу ведотином у вісцеральних вогнищах лімфоми) зафіксовані не пізніше ніж через 30 днів після введення останньої дози. Загалом у групі брентуксимабу ведотину було зареєстровано 16 (24%), а у групі препарату за вибором лікаря – 14 (23%) летальних випадків за період спостереження в середньому 22,9 міс.
Небажані явища 3-4 ступеня були зафіксовані у 27 (41%) з 66 пацієнтів у групі брентуксимабу ведотину та 29 (47%) з 62 пацієнтів у групі препарату за вибором лікаря. Серед небажаних явищ, що часто (≥10% пацієнтів) спостерігалися під час лікування, периферична сенсорна нейропатія найчастіше реєструвалася в групі брентуксимабу ведотину. Периферична нейропатія – відомий прояв токсичності при лікуванні брентуксимабом ведотином – була зафіксована у 44 (67%) із 66 пацієнтів у групі брентуксимабу ведотину (n=17, ступінь 1; n=21, ступінь 2; n=6, ступінь 3) і 4 (6%) із 62 пацієнтів у групі препарату за вибором лікаря (n=1, ступінь 1; n=3, ступінь 2). Дев’ять пацієнтів у групі брентуксимабу ведотину припинили призначене лікування через периферичну нейропатію (у групі препарату за вибором лікаря такі випадки відсутні). Під час останнього візиту (медіана 22,9 міс) у 36 (82%) із 44 пацієнтів у групі брентуксимабу ведотину спостерігалося зменшення вираженості (стадія ≥1) або зникнення периферичної нейропатії. Підвищення рівня трансаміназ у сироватці крові (відома ознака токсичності при лікуванні метотрексатом) рідко спостерігалося у будь-якій групі. Підвищена концентрація тригліцеридів (відомий прояв токсичності при лікуванні бексаротеном) виявлена в 1 (2%) з 66 пацієнтів, які отримували брентуксимаб ведотин (ступінь 1), в 11 (30%) пацієнтів, які отримували бексаротен (n=1, ступінь 1; n=2, ступінь 2; n=5, ступінь 3; n=3, ступінь 4). Інші небажані явища, що виникли під час лікування, відповідали встановленим профілям безпеки зазначених лікарських засобів.
Обговорення
Це міжнародне відкрите рандомізоване багатоцентрове дослідження ІІІ фази продемонструвало значне збільшення частки раніше лікованих пацієнтів з грибоподібним мікозом або первинною шкірною анапластичною великоклітинною лімфомою, які досягли загальної об’єктивної відповіді, що тривала принаймні 4 міс, при лікуванні брентуксимабу ведотином, порівняно з препаратом за вибором лікаря – метотрексатом або бексаротеном. Зокрема, лікування брентуксимабу ведотином порівняно з метотрексатом або бексаротеном забезпечувало абсолютне покращення ЧОВ4 на 43,8% (95% ДІ 29,1-58,4): 56,3 (36 з 64 пацієнтів) проти 12,5% (8 з 64) відповідно.
Аналіз результатів виживаності без прогресування показав, що між досліджуваними групами виникає раннє розділення, яке надалі лише збільшується: при лікуванні брентуксимабу ведотином ризик прогресування захворювання зменшився у 3,7 раза, а перевага за виживаністю без прогресування в середньому дорівнювала 13,2 міс (16,7 проти 3,5 міс). Ефективність брентуксимабу ведотину також полягала у поліпшенні щодо усіх інших ключових вторинних кінцевих точок, включаючи частку пацієнтів, які досягли повної відповіді, та ступінь тяжкості симптомів, що оцінювався за анкетою якості життя, пов’язаної зі станом здоров’я (Skindex‑29). Серед пацієнтів обох груп, у яких досягнута відповідь на лікування, її тривалість була подібною; однак у групі препарату за вибором лікаря відповідь отримана лише у 13 пацієнтів, а у групі брентуксимабу ведотину – у 43. Частка пацієнтів, які досягли об’єктивної відповіді у групі препарату за вибором лікаря, склала 16% (n=8) для грибоподібного мікозу та 33% (n=5) для первинної шкірної анапластичної великоклітинної лімфоми. Це відповідає значенням, зафіксованим для затверджених системних препаратів для лікування Т-клітинної лімфоми шкіри, – ромідепсину та вориностату, які, як правило, становили близько 30-35%. Проте частку пацієнтів з об’єктивною відповіддю у нашому дослідженні визначали за консенсусними критеріями загальної оцінки, тоді як вориностат в основному оцінювали за відповіддю з боку шкіри, а ромідепсин – за допомогою нетрадиційного методу. У даному дослідженні у групі препарату за вибором лікаря відповідь досягається у меншої частки пацієнтів, ніж у попередніх дослідженнях метотрексату або бексаротену. Так, у попередніх дослідженнях бексаротену – єдиної терапії, затвердженої як EMA, так і FDA для лікування шкірних проявів Т-клітинної лімфоми шкіри, – повідомлялося про отримання об’єктивної відповіді у 45% пацієнтів з лімфомою на пізній стадії та 54% пацієнтів з ранньою стадією лімфоми. Об’єктивна відповідь була зареєстрована у 33% пацієнтів, які отримували метотрексат, широко рекомендований для лікування первинної шкірної анапластичної великоклітинної лімфоми. Ці відмінності, ймовірно, пов’язані з тим, що у попередніх дослідженнях використовували менш суворі та стандартизовані інструменти оцінки відповіді або інший режим дозування, ніж у нашому дослідженні. Крім того, попередні дослідження зосереджувалися на оцінці лише шкірних проявів захворювання, без детальної оцінки лімфатичних вузлів, внутрішніх органів і крові. Для порівняння: у даному дослідженні 50% або більше зниження компонента шкірних проявів захворювання, виміряного за mSWAT, спостерігалося у 41% (n=20) пацієнтів з грибоподібним мікозом у групі препарату за вибором лікаря та 77% (n=37) у групі брентуксимабу ведотину.
Профілі безпеки групи брентуксимабу ведотину та компараторів показали подібні пропорції пацієнтів з серйозними небажаними явищами, хоча в групі брентуксимабу ведотину спостерігалося більше небажаних явищ та припинення участі у дослідженні через них. Проте застосування брентуксимабу ведотину було значно довшим, ніж інших препаратів. У групі препарату за вибором лікаря не повідомляли про смерть під час лікування; 1 з 4 випадків смерті під час лікування у групі брентуксимабу ведотину був визнаний дослідником як пов’язаний з лікуванням. Єдиними небажаними явищами 3 або іншого вищого ступеня з 5-відсотковою або більшою різницею між групами були периферична нейропатія, відома токсичність при лікуванні брентуксимабу ведотином, симптоми якої у більшості пацієнтів зникали або полегшувалися після припинення чи завершення лікування, а також підвищений рівень тригліцеридів, що частіше спостерігався у пацієнтів, які приймали бексаротен. Гіпертригліцеридемію усіх ступенів раніше було реєстровано у 46 (79%) з 58 пацієнтів, які отримували бексаротен на ранній стадії Т-клітинної лімфоми шкіри. Хоча для контролю цих проявів токсичності запропоновано профілактичні стратегії та титрування дози, подібність інтенсивності доз у групах дослідження, про яке йдеться у цій статті, підкреслює зусилля лікарів щодо оптимізації контролю небажаних явищ та дози бексаротену у цих пацієнтів.
Брентуксимабу ведотин був пов’язаний зі значно кращим співвідношенням пацієнтів, які досягли об’єктивної загальної відповіді, що тривала принаймні 4 міс, або повної відповіді, збільшенням безрецидивної виживаності та зменшенням ступеня тяжкості симптомів порівняно з препаратами за вибором лікаря – метотрексатом або бексаротеном. Ці дані становлять переконливі докази на користь лікування брентуксимабу ведотином при рецидивній або рефрактерній CD30-позитивній Т-клітинній лімфомі шкіри.
Список літератури знаходиться в редакції.
Стаття друкується у скороченні.
http://dx.doi.org/10.1016/S0140-6736(17)31266-7
Матеріал опубліковано за підтримки компанії «Такеда Україна».
UA/ADC/1019/0055
Тематичний номер «Онкологія. Гематологія. Хіміотерапія» № 3 (59), 2019 р.