9 січня, 2020
Осмотерапия отека головного мозга: все ли мы знаем?
Развитие отека головного мозга (ОГМ) является патологическим состоянием, которое развивается вторично в ответ на любое повреждение мозга, проявляется накоплением жидкости в интерстиции и увеличением объема паренхимы мозга. ОГМ представляет собой наиболее сложную проблему интенсивной терапии – в частности, в плане правильного выбора осмодиуретика.
Отек головного мозга осложняет многие неврологические и общесоматические заболевания. По этиологии выделяют опухолевый, травматический, послеоперационный, токсический, воспалительный, ишемический и другие виды ОГМ.
К основным церебральным причинам развития ОГМ относят:
- травматическое повреждение головного мозга или проведение оперативного вмешательства;
- опухоли, нарушающие отток цереброспинальной жидкости или приводящие к смещению мозговых структур;
- нарушения мозгового кровообращения (в том числе на фоне системного атеросклероза, артериальной гипертензии);
- нейроинфекции (бактериальный менингит, энцефалит).
Из причин, не связанных с поражением головного мозга, к ОГМ могут привести:
- отравление лекарственными препаратами (нейролептиками, антидепрессантами, атропином, хинином и антигистаминными средствами) или нейротоксическими ядами (фенолами, бензином, цианидами и др.), а также аллергические реакции по типу отека Квинке;
- энцефалопатия вследствие сахарного диабета, печеночной/почечной недостаточности, чрезмерного употребления алкоголя;
- инфекционные заболевания (грипп, корь, скарлатина, токсоплазмоз и др.);
- радиационное облучение.
На современном этапе доказано, что в первые минуты нейронального повреждения любого генеза развивается цитотоксический отек, к которому затем присоединяется дисфункция эпителия капилляров с накоплением жидкости в интерстициальном пространстве. Эндотелиальная дисфункция протекает в несколько стадий, сопровождающихся сначала функциональной (ионный отек), а затем и анатомической (вазогенный отек, геморрагическое преобразование) недостаточностью гематоэнцефалического барьера (ГЭБ) [1].
В основе патогенеза цитотоксического отека лежит внутриклеточное накопление осмотически активных веществ (ионы натрия, калия, хлора и молекулы глютамата), которые способствуют перемещению воды из интерстиция во внутриклеточное пространство по градиенту осмолярности. Отличительной особенностью этой стадии является отсутствие анатомического и функционального нарушения ГЭБ. Однако при развитии цитотоксического отека формируются условия, способствующие развитию последующих стадий ОГМ. В первую очередь – это снижение концентрации интерстициального натрия. Развитие цитотоксического отека не ведет к увеличению объема ткани мозга и внутричерепной гипертензии.
Фаза ионного отека представляет собой функциональное нарушение проницаемости анатомически сохранного ГЭБ. Отек в эту фазу формируется за счет трансэпителиального потока натрия из сосудистого пространства, вместе с которым для сохранения электронейтральности перемещаются ионы хлора, а для сохранения осмонейтральности – вода.
Вазогенный отек сопровождается грубым нарушением гомеостаза интерстициального пространства, ведущим к нарушению жизнедеятельности нейронов. Повышение проницаемости ГЭБ приводит к накоплению воды в межклеточном пространстве. Такой отек провоцирует гипоксию и сбой работы ионных насосов клеток головного мозга, что приводит к пассивному прониканию в клетку ионов натрия, а за ними и воды (набухание клетки). Согласно доктрине Монро – Келли, накопление жидкости в ограниченном пространстве ведет к закономерному повышению внутричерепного давления (ВЧД), а в поврежденной вследствие отека глии нарушаются процессы захвата и обмена медиаторных аминокислот [2]. В случае развития тяжелой внутричерепной гипертензии увеличение объема мозга приводит к смещению его структур с вклинением стволовых отделов и миндалин мозжечка в большое затылочное отверстие.
Прогрессирование эндотелиальной дисфункции сопровождается некрозом эпителиоцитов с увеличением межклеточного пространства до размеров, достаточных для прохождения клеток крови, что приводит к геморрагическому пропитыванию ткани мозга. Геморрагическое пропитывание ведет к тяжелому нарушению гомеостаза интерстициального пространства, не совместимому с жизнью нейронов, и развитию геморрагического некроза. Эта фаза является самым тяжелым проявлением ОГМ и ассоциирована с более тяжелым исходом у пациентов [1].
Клиническая симптоматика отека головного мозга
Начальный этап формирования ОГМ характеризуется неспецифической симптоматикой. Клиническая картина в этом периоде связана с механическим раздражением болевых рецепторов мозговой оболочки и внутримозговых сосудов за счет повышения ВЧД, что проявляется общемозговыми симптомами и менингеальным синдромом [2]. В отсутствие разрешения ОГМ на фоне увеличения объема мозга нарушаются функции определенных структур, в связи с чем появляются очаговые симптомы. Рассогласование межнейронных связей и возникновение очагов гиперактивных нейронов клинически проявляется судорожным синдромом.
В клинической картине ОГМ выделяют три стадии:
- общемозговой синдром, симптомы которого характерны для повышения ВЧД;
- диффузное рострокаудальное нарастание неврологических симптомов;
- дислокация мозговых структур и нарушение витальных функций.
Повышение ВЧД обычно проявляется головной болью, сопровождающейся тошнотой и/или рвотой, сонливостью, отеком дисков зрительных нервов. При медленном нарастании ВЧД появляется неопределенная, чаще утренняя, головная боль, иногда на ее восхождении возникает рвота, после которой головная боль несколько уменьшается. У пациентов наблюдаются изменения психики по типу повышенной возбудимости: беспокойство, раздражительность, капризность. Ранними объективными симптомами медленно прогрессирующего нарастания ВЧД служат полнокровие вен и начальный отек диска зрительного нерва.
При быстром нарастании ВЧД головная боль имеет приступообразный характер: распирающая, сильная, сопровождающаяся рвотой, не приносящей облегчения. Появляются менингеальные симптомы, повышаются сухожильные рефлексы, возникает замедление моторных реакций, двоение в глазах, нечеткость зрения. При дальнейшем нарастании ВЧД возникают нарушения психики по типу торможения: выраженная сонливость, снижение памяти, замедление мышления, речи, больной неохотно вступает в контакт. Возможно появление эпилептических приступов (как судорожных, так и бессудорожных). На глазном дне определяются резко выраженный застой, кровоизлияния и вторичная атрофия дисков зрительных нервов. Декомпенсация внутричерепной гипертензии завершается симптомами прогрессирующего нарушения сознания и витальными нарушениями, одними из причин которых становятся дислокация и вклинение головного мозга.
Синдром диффузного рострокаудального распространения неврологических симптомов отражает постепенное вовлечение в патологический процесс вначале корковых, а затем подкорковых и стволовых структур. При отеке полушарий головного мозга нарушается сознание и появляются генерализованные клонические судороги. Вовлечение в процесс подкорковых и глубинных структур мозга сопровождается психомоторным возбуждением, гиперкинезами, появлением хватательных и защитных рефлексов, нарастанием тонической фазы эпилептических пароксизмов. При вовлечении в патологический процесс верхних отделов ствола мозга, как правило, нарастает степень нарушения сознания, появляются нарушения функции дыхания и сердечно-сосудистой деятельности. Судороги приобретают стволовой характер (горметония, опистотонус), формируется поза децеребрационной ригидности (разгибательное положение рук и ног). При этом наблюдается расширение зрачков с «вялой» реакцией на свет. Для распространения отека на средние отделы ствола мозга (мост) характерны своеобразные нарушения дыхания (периодическое дыхание), двустороннее максимальное сужение зрачков, стволовой парез взора, исчезают окулоцефалический и окуловестибулярный рефлексы. Распространение отека на продолговатый мозг приводит к нарастанию нарушения витальных функций – дыхания (дыхание Биота) и сердечно-сосудистой деятельности (замедление пульса и снижение артериального давления). При неврологическом осмотре у больных отмечаются диффузная мышечная гипотония, отсутствие сухожильных и периостальных рефлексов, максимальное расширение зрачков с отсутствием их реакции на свет, неподвижность глазных яблок.
Синдром дислокации мозговых структур проявляется дальнейшим ухудшением состояния больного, угнетением сознания, нарушением функции дыхательного и сосудодвигательного центров, а также глазодвигательных нервов (птоз, мидриаз, расходящееся косоглазие).
Таким образом, при развитии ОГМ наибольшую угрозу представляет увеличение объема мозгового вещества, которое приводит к дислокации мозга и в конечном итоге может стать причиной несовместимого с жизнью нарушения кровоснабжения [2].
Принципы лечения отека головного мозга
Первая помощь при ОГМ представляет собой практически одновременное проведение диагностических и лечебных манипуляций. Этиотропная терапия заключается в устранении первичного фактора, вызвавшего внутричерепную гипертензию, в то время как основной задачей патогенетической терапии является коррекция ВЧД. Интенсивная терапия ОГМ должна начинаться как можно раньше с учетом того факта, что степень неврологического дефицита пропорциональна длительности и степени выраженности отека [3].
Главной целью терапевтических мероприятий при ОГМ является оптимизация церебральной перфузии, оксигенации и венозного оттока из полости черепа, минимизация метаболических потребностей мозга и предотвращение вмешательств, которые могут повлиять на ионный или осмотический градиент между мозгом и сосудистым руслом.
Консервативное лечение ОГМ предусматривает дифференцированный подход и включает как общие терапевтические мероприятия (оптимальное положение головы и шеи для улучшения оттока из внутричерепных венозных систем, предотвращение дегидратации, системной гипотензии и гипоксии, а также поддержание нормальной температуры тела), так и специальные (контролируемая гипервентиляция, осмотерапия и фармакологическая супрессия церебрального метаболизма) [4]. Общие меры целесообразно применять с профилактической целью у всех больных с подозрением на наличие внутричерепной гипертензии, особенно при отсутствии возможности проведения инвазивного мониторинга ВЧД. Определение показаний к применению специальных терапевтических мероприятий и оценка их эффективности требуют обязательного контроля ВЧД.
Терапевтические цели при ведении больных с ОГМ [2]:
- снижение ВЧД <20 мм рт. ст.;
- церебральное перфузионное давление – 60-90 мм рт. ст.;
- PaCO2 – 35-45 мм рт. ст.;
- PaO2 артериальной крови >90 мм рт. ст.; PaO2 венозной крови в яремной вене >50 мм рт. ст.;
- систолическое артериальное давление >90 мм рт. ст., центральное венозное давление – 8-12 мм рт. ст.;
- уровень гемоглобина >80-90 г/л;
- нормогликемия;
- температура тела <37 °C;
- эрадикация возбудителя (при нейроинфекции).
Сравнение эффективности осмодиуретиков
Исходя из патогенеза ОГМ, в качестве основного терапевтического подхода можно рассматривать воздействие на осмотический градиент. Наиболее исследованы в этом отношении растворы маннитола и гипертонического хлорида натрия.
В течение многих лет маннитол является препаратом, наиболее широко используемым в клинической практике с целью лечения внутричерепной гипертензии. Вместе с тем, несмотря на 40-летний опыт применения, механизм его действия остается до конца не выясненным. Авторы Кокрановского обзора (2003) пришли к выводу, что в настоящее время недостаточно достоверных данных для разработки рекомендаций по применению маннитола в лечении пациентов с повышенным ВЧД вследствие черепно-мозговой травмы [5]. Тем не менее маннитол активно применяется клиницистами. Однако в последние годы в ученой среде все больше обсуждаются вопросы осложнений и ограничений применения маннитола [6].
Главной проблемой при использовании маннитола является отсутствие метаболических путей его утилизации в организме, что способствует накоплению введенного препарата во внесосудистом пространстве и повышению осмолярности внесосудистого сектора. Клинический эквивалент этого явления – хорошо известный «феномен рикошета», развивающийся после неоднократных инфузий маннитола. Известно, что через 3-4 ч после введения этого раствора на фоне массивного диуреза отмечается снижение объема циркулирующей крови (ОЦК), а также осмолярности плазмы. Снижение осмолярности крови возникает как за счет вывода из организма самого маннитола, так и вследствие нарушения реабсорбции натрия (гипонатриемия, вызванная маннитолом). Оно приводит к выходу жидкости в интерстиций и внутриклеточное пространство и проявляется развитием ОГМ. Снижение ОЦК на фоне массивного диуреза сопровождается снижением артериального давления и сгущением крови. В ответ на это происходит компенсаторное расширение мозговых сосудов и увеличение объема крови головного мозга. Таким образом, ВЧД может повышаться за счет двух механизмов – отека головного мозга и повышения его перфузии. Такое повышение ВЧД через 3-4 ч после введения маннитола и есть проявлением «феномена рикошета». Выраженность этого эффекта в основном зависит от выраженности гиповолемии и гипонатриемии, к которым приводит стимулированный маннитолом диурез. Поэтому распространенное мнение о том, что маннитол снижает ВЧД за счет диуретического эффекта, не совсем соответствует действительности. Повторное применение маннитола сопровождается его накоплением в поврежденных участках мозга и в цереброспинальной жидкости, что способствует увеличению ее объема. Кроме того, введение маннитола может спровоцировать развитие острой почечной недостаточности, особенно у больных с имеющимися хроническими заболеваниями почек или сахарным диабетом [6].
В соответствии с результатами ретроспективного исследования (Ito U. et al., 2014) с участием приблизительно 1000 пациентов, большее количество случаев летального исхода отмечалось среди лиц, пролеченных маннитолом, независимо от возраста или уровня сознания при поступлении. В проспективном исследовании (Nagaraja T.N. et al., 2014) отмечен более высокий уровень смертности среди пациентов с острым нарушением мозгового кровообращения (ОНМК), в схемы лечения которых входил маннитол. Авторы этого исследования пришли к выводу, что, возможно, применение маннитола при остром ишемическом инсульте должно быть ограниченным [6].
В исследовании отечественных авторов (Семененко А.И. и соавт., 2016) было продемонстрировано достоверное ухудшение неврологического статуса пациентов в группе использования маннитола по сравнению с 0,9% NaCl по показателю шкалы FOUR (Full Outline of Unresponsiveness) [6].
Еще одно ретроспективное исследование украинских ученых было организовано с целью изучить эффективность использования раствора маннитола у больных (n=416), перенесших острый ишемический инсульт [7]. Полученные результаты позволили авторам сформулировать следующие выводы.
Аргументы в пользу использования маннитола:
- снижает повышенное ВЧД;
- включен в рекомендации по снижению ВЧД при ОНМК и черепно-мозговой травме.
Аргументы против использования маннитола:
- практически неэффективен при ОГМ (не действует на вазогенный отек, действие при цитотоксическом отеке сомнительно);
- в случае набухания мозга терапия маннитолом противопоказана, поскольку патогенетически необоснована;
- действие данного препарата трудно проконтролировать лабораторно;
- часто наблюдаются нарушения электролитного обмена (в первую очередь – натрия и калия);
- много побочных эффектов и противопоказаний;
- ограничения по применению при сахарном диабете и у лиц пожилого возраста.
Одним из методов, позволяющих эффективно лечить и предотвращать возникновение ОГМ, является введение гипертонических растворов хлорида натрия. Данный метод основан на закономерности связи уровня натрия плазмы крови и ВЧД. Согласно этой концепции, снижение концентрации натрия в плазме приводит к повышению ВЧД и наоборот. Наиболее выраженный эффект в отношении контроля ВЧД получен при использовании гипертонических (3%) растворов хлорида натрия при травматическом и послеоперационном ОГМ (Quershi A.l. et al., 1998; 1999). В отличие от маннитола, который создает осмотический градиент (в результате чего снижается ВЧД), но противопоказан при геморрагическом шоке, гипертонические растворы кристаллоидов улучшают как церебральное перфузионное давление (поддерживая его на уровне >80 мм рт. ст.), так и среднее артериальное, что позволяет применять их при гиповолемических состояниях, в том числе для предупреждения вторичного ишемического повреждения мозга (Berger S. et al., 1995; Quershi A.l. et al., 1999). Кроме того, в отличие от маннитола, при использовании гипертонических солевых растворов не наблюдается «феномена рикошета» (McGraw C.P., Howard G., 1983; Nau R., 2000). Учитывая вышеизложенное, продолжается поиск более перспективных методик борьбы с внутричерепной гипертензией при ОГМ.
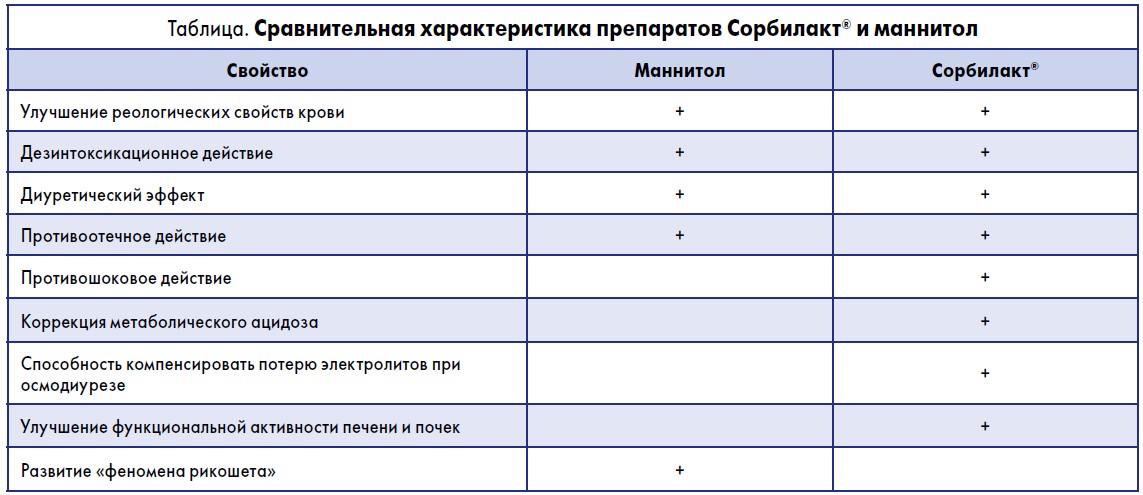
В качестве альтернативы маннитолу предложено применение препарата Сорбилакт® (компания «Юрия-Фарм», Украина). Сорбилакт® является сочетанием гипертонического раствора натрия и осмотического диуретика – сорбитола, поэтому его терапевтический эффект обусловлен сочетанным действием этих компонентов. В состав Сорбилакта, кроме сорбитола, представленного в препарате в гипертонической по отношению к плазме концентрации (1095 ммоль), входят основные катионы (натрия, калия, кальция, магния), анион хлора и лактат-анион; общая осмолярность Сорбилакта превышает осмолярность плазмы крови в 5,5 раза (1,7 Осм). Благодаря столь высокой осмолярности препарат вызывает перемещение жидкости из межклеточного пространства в сосудистое русло, что сопровождается увеличением ОЦК за счет увеличения объема плазмы и способствует улучшению микроциркуляции и перфузии тканей. Благодаря мощному осмодиуретическому эффекту сорбитола, обусловленному отсутствием у человека природных механизмов реабсорбции многоатомных спиртов в проксимальных почечных канальцах, отмечается выраженное диуретическое действие препарата. За счет того же осмодиуретического эффекта Сорбилакт® оказывает выраженное противоотечное действие [8, 9].
Одним из показаний к применению Сорбилакта является повышенное вследствие отека мозга ВЧД. Механизм его действия при ОГМ состоит в следующем:
- снижает объем ткани мозга за счет перемещения интерстициальной жидкости в сосудистое русло по осмотическому градиенту;
- снижает перфузию мозга за счет вазоконстрикции мозговых сосудов;
- уменьшает продукцию цереброспинальной жидкости.
Механизм действия сорбитола как осмотического диуретика аналогичен механизму действия маннитола, однако главной отличительной особенностью препарата Сорбилакт® является отсутствие «феномена рикошета». Это явление отсутствует при введении Сорбилакта, поскольку в отличие от маннитола сорбитол метаболизируется в печени и не накапливается в большом количестве во внесосудистом пространстве и цереброспинальной жидкости. Следовательно, осмолярность этих секторов не повышается и оттока жидкости не происходит.
По сравнению с маннитолом Сорбилакт® имеет и другие преимущества. Как показали клинические исследования, действие Сорбилакта является более многогранным, что связано с поликомпонентностью его раствора. Он обладает не только диуретическим, противоотечным и дезинтоксикационным эффектами, но и способствует восстановлению кислотно-щелочного равновесия (за счет входящего в его состав лактата натрия), улучшению метаболизма в организме [8, 10].
Сравнительные характеристики препаратов Сорбилакт® и маннитол представлены в таблице.
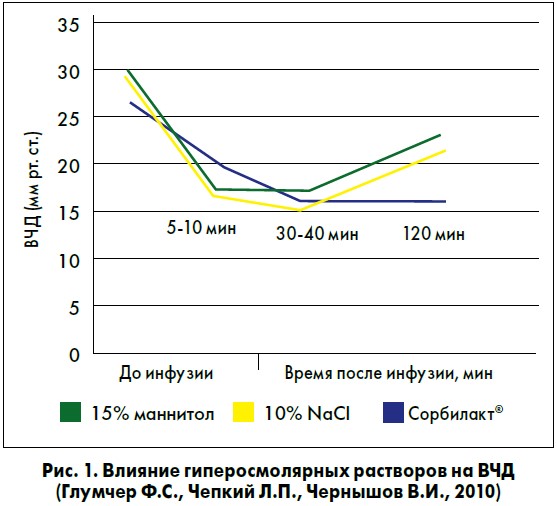
При сравнении влияния гиперосмолярных растворов на ВЧД (Глумчер Ф.С., Чепкий Л.П., Чернышов В.И., 2010) обнаружено, что при применении Сорбилакта (5-10 мл/кг) достигается более плавное снижение ВЧД (рис. 1).
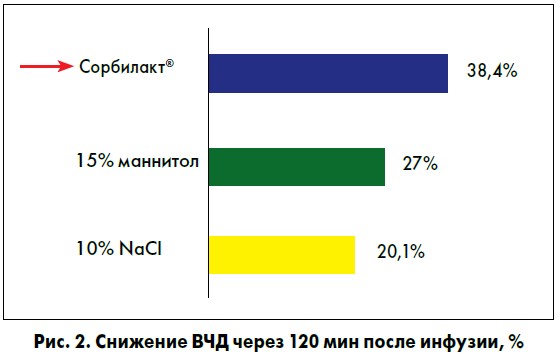
Сбалансированный электролитный состав Сорбилакта способствует уменьшению потерь электролитов и нивелирует «феномен рикошета», вызванный осмодиуретическим действием основных компонентов препарата. Стойкий терапевтический эффект наблюдается только при введении Сорбилакта: 38,4% через 120 мин после инфузии против 27% для маннитола и 20,1% для гипертонического раствора хлорида натрия (рис. 2).
К настоящему времени установлены биологические свойства и эффекты Сорбилакта в организме, определены оптимальные и предельно допустимые дозы для введения, научно обоснованы области применения, доказана его безопасность. При использовании Сорбилакта в клинической практике не было зарегистрировано серьезных, угрожающих жизни осложнений.
Изучение эффективности и безопасности применения Сорбилакта в комплексной терапии острых неврологических и нейрохирургических заболеваний, сопровождающихся ОГМ, проведено Н.Е. Полищук и соавт. (2002) [11]. В ходе этого исследования всем больным в комплекс терапевтических мероприятий включали Сорбилакт® в суточной дозе от 200 до 600 мл (разовая доза – 200 мл) в течение 1-7 сут. При этом другие осмотические диуретики не назначались. В результате лечения у всех пациентов отмечен положительный клинический эффект, подтвержденный результатами инструментальных исследований (компьютерная и магнитно-резонансная томография). Особый акцент исследователями сделан на отсутствии «феномена рикошета» при применении Сорбилакта. Полученные результаты позволили рекомендовать этот препарат как эффективное средство в комплексе лечения пациентов с ОГМ.
В.И. Черний и соавт. провели исследование, целью которого была разработка новых протоколов инфузионной терапии у пациентов с острой церебральной недостаточностью (вследствие черепно-мозговой травмы) с включением в нее препарата Сорбилакт®, оценка его влияния на восстановление мозгового кровообращения и регрессию явлений ОГМ [12]. Исследователи отмечают, что с целью стабилизации гемодинамических показателей у пациентов с травматическим повреждением мозга необходимо использовать так называемый стандарт Triple-H therapy (Guidelines for the Management of Severe Head Injury, 1996), основанный на принципах гемодилюции, гиперволемии и гипертензии. На основании полученных результатов авторы пришли к выводу, что, учитывая доказанное противошоковое действие Сорбилакта, целесообразно его использование в схеме Triple-H therapy. Кроме того, абсолютным показанием к применению Сорбилакта у больных с черепно-мозговой травмой является повышенное ВЧД. Положительные реологические, гемодинамические и осмотические свойства растворов многоатомных спиртов в комплексе интенсивной терапии у пациентов с острой церебральной недостаточностью могут рассматриваться как нейропротективные за счет эффективного восстановления кровоснабжения пораженных участков головного мозга, активного удаления токсических метаболитов и эффективного купирования явлений ОГМ [12].
Также доказано (Чепкий Л.П. и соавт., 2006), что Сорбилакт® является более предпочтительным по сравнению с маннитолом для профилактики и устранения ОГМ после операций по поводу опухолей головного мозга [13]. В качестве преимуществ Сорбилакта ученые отмечают отсутствие «феномена рикошета», способность поддерживать электролитный баланс и обеспечение энергетических потребностей организма.
Таким образом, накоплена достаточная доказательная база клинической эффективности препарата Сорбилакт® в лечении ОГМ различного генеза. Сочетание в данном препарате гипертонического раствора натрия и сорбитола не только снижает ВЧД, но и улучшает кровообращение головного мозга и потребление им кислорода. Сорбилакт® вызывает длительное снижение ВЧД без клинически значимых побочных явлений. Противоотечный эффект Сорбилакта не сопровождается «феноменом рикошета», свойственным маннитолу. Кроме того, Сорбилакт® оказывает благотворное влияние на гемодинамику, что является дополнительным фактором устранения ОГМ и способствует стабилизации состояния пациентов.
Литература
1. Задворнов А.А., Голомидов А.В., Григорьев Е.В. Клиническая патофизиология отека головного мозга. Ч. 2 // Вестник анестезиологии и реаниматологии. – 2017. – Т. 14. – № 4. – С. 52- 60.
2. Мартынов В.А., Жданович Л.Г., Карасева Е.А., Агеева К.А., Хасанова Л.А. Отек-набухание головного мозга: тактика ведения больных // Инфекционные болезни: новости, мнения, обучение. 2018. – Т. 7. – № 1. – С. 124-131.
3. Павленко А.Ю. Отек мозга: концептуальные подходы к диагностике и лечению // Медицина неотложных состояний. – 2007. – № 2 (9).
4. Дзяк Л.А., Сірко А.Г., Сук В.М. Сучасні принципи консервативного лікування набряку головного мозку та внутрішньочерепної гіпертензії // Міжнародний неврологічний журнал. – 2009. – № 6 (28).
5. Wakai A., McCabe A., Roberts I., Schierhout G. Mannitol for acute traumatic brain injury. Cochrane Database of Systematic Reviews 2013, Issue 8. Art. No.: CD001049.
6. Галушко О.А., Богдан А.М. Дискусійні питання застосування манітолу у хворих на гострий інсульт (огляд літератури й власний досвід) // Медицина неотложных состояний. – 2018. – № 2 (89). – С. 23-28.
7. Галушко О.А. Застосування манітолу у хворих з гострим інсультом при супутньому цукровому діабеті: за і проти // Ліки України. – 2017. – № 4 (33). – С. 40-43.
8. Чепкий Л.П., Гавриш Р.В., Читаева Г.Е. Эффекты, возможности и преимущества комплексного инфузионного препарата Сорбилакт // Український нейрохірургічний журнал. – 2007. – № 2 (38). – С. 55-88.
9. Использование растворов многоатомных спиртов (препаратов Сорбилакт и Реосорбилакт) в интенсивной терапии при тяжелой политравме: Метод. рекомендации / Сост. И.П. Шлапак, И.Р. Малыш, Л.В. Згржебловская. – К., 2003. – 29 с.
10. Трещинский А.И., Трещинская М.А. Реосорбилакт и Сорбилакт как препараты инфузионной терапии в неврологии // Мистецтво лікування. – 2006. – № 12 (036). – С. 66-68.
11. Поліщук М.Є., Камінський О.А., Литвиненко А.Л. та ін. Застосування гіперосмолярного інфузійного препарату Сорбілакт у клініці невідкладної нейрохірургії // Український нейрохірургічний журнал. – 2002. – № 1. – С. 94-96.
12. Черний В.И., Колесников А.Н., Чернявский Р.И., Городник Г.А. и др. Растворы многоатомных спиртов (Реосорбилакт®, Сорбилакт®) как компонент нейропротекции у пациентов с острой церебральной недостаточностью // Ліки України. – 2007. – № 108. – С. 68-71.
13. Чепкий Л.П., Шамаев М.И. Клинико-морфологическое обоснование профилактики и лечения отека-набухания мозга при внутричерепных внемозговых опухолях // Український нейрохірургічний журнал. – 2006. – № 3. – С. 27-35.
Подготовила Виктория Лисица
Тематичний номер «Хірургія, Ортопедія, Травматологія, Інтенсивна терапія» № 3 (37), вересень 2019 р.