21 січня, 2020
Гострий тонзиліт: стратегія раціональної антибіотикотерапії з тактикою відкладеного призначення
 Бактеріальна етіологія гострого тонзиліту (ГТ), на тлі визначення раціональної та зваженої антибактеріальної терапії (АБТ), не так часто спостерігається в рутинній практиці. Відповідно, перед клініцистом постає питання щодо необхідності та/або доцільності амбулаторного призначення антибактеріальних препаратів (АБП), особливо з огляду на високу вірогідність розвитку резистентності мікроорганізмів до більшості сучасних антибіотиків (АБ). Цією статтею для лікарів-практиків ми продовжуємо цикл публікацій, присвячених менеджменту запальних захворювань піднебінних мигдаликів та ліфмоглоткового кільця відповідно до положень клінічної настанови «Тонзиліт». Темою сьогоднішньої «Колонки експерта» є питання відкладеної АБТ при ГТ. Надати коментарі щодо причин та механізмів розвитку ГТ, а також сучасних принципів раціональної АБТ погодився голова експертної групи МОЗ України за напрямом «Отоларингологія. Дитяча отоларингологія. Сурдологія», завідувач кафедри отоларингології та офтальмології з курсом хірургії голови і шиї Івано-Франківського національного медичного університету, доктор медичних наук, професор Василь Іванович Попович.
Бактеріальна етіологія гострого тонзиліту (ГТ), на тлі визначення раціональної та зваженої антибактеріальної терапії (АБТ), не так часто спостерігається в рутинній практиці. Відповідно, перед клініцистом постає питання щодо необхідності та/або доцільності амбулаторного призначення антибактеріальних препаратів (АБП), особливо з огляду на високу вірогідність розвитку резистентності мікроорганізмів до більшості сучасних антибіотиків (АБ). Цією статтею для лікарів-практиків ми продовжуємо цикл публікацій, присвячених менеджменту запальних захворювань піднебінних мигдаликів та ліфмоглоткового кільця відповідно до положень клінічної настанови «Тонзиліт». Темою сьогоднішньої «Колонки експерта» є питання відкладеної АБТ при ГТ. Надати коментарі щодо причин та механізмів розвитку ГТ, а також сучасних принципів раціональної АБТ погодився голова експертної групи МОЗ України за напрямом «Отоларингологія. Дитяча отоларингологія. Сурдологія», завідувач кафедри отоларингології та офтальмології з курсом хірургії голови і шиї Івано-Франківського національного медичного університету, доктор медичних наук, професор Василь Іванович Попович.
Преамбула
Відомо, що ГТ може розвинутися в будь-якому віці, проте пік виникнення цього захворювання припадає на шкільний період.
Постійне, так зване фізіологічне, запалення є нормою для мигдаликів, які таким чином здійснюють свою основну функцію – формування місцевої та системної імунної відповіді організму. Фізіологічне запалення мигдалика як структурно-функціональної одиниці периферичної імунної системи характеризується тим, що його ознаки під час патогістологічного дослідження визначаються навіть в анамнестично здорового пацієнта. Таким чином, у період ремісії мигдалики здорових і хворих осіб патогістологічно не відрізняються. Також не має значення й розмір (об’єм) мигдалика; ця ознака важлива для пацієнта в разі утрудненні дихання (СОСА) і/або ковтання.
Поширення запального процесу за межі крипт мигдаликів може відбуватися під впливом різноманітних факторів, які призводять до порушення балансу між життєдіяльністю активованої флори і місцевими та системними імунними механізмами. Відповідно, поняття «тонзиліт» (у сенсі діагнозу) потрібно розуміти як запалення мигдаликів понад їхньої фізіологічної норми, тобто з додатково виникаючою клінічною симптоматикою.
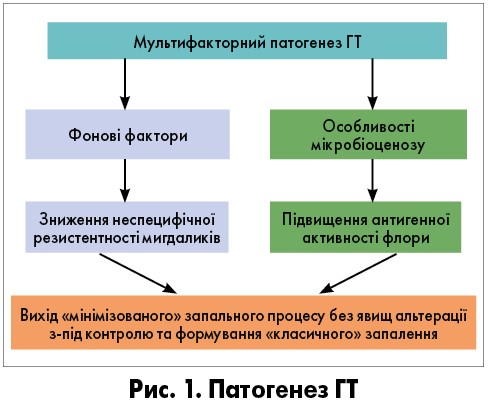 Згідно із сучасними поглядами на етіопатогенез ГТ розвивається внаслідок дії низки факторів, незалежно від етіологічного чинника (рис. 1).
Згідно із сучасними поглядами на етіопатогенез ГТ розвивається внаслідок дії низки факторів, незалежно від етіологічного чинника (рис. 1).
Фоновими називають фактори, які приводять до зниження неспецифічної резистентності організму: переохолодження, незбалансоване харчування, гіповітамінози, погані побутові умови, хронічний стрес. Унаслідок зниження неспецифічної резистентності флора, що знаходиться в криптах мигдаликів, підвищує свою антигенну активність. Так виникають спорадичні епізоди тонзиліту. Під час контакту з хворим (переважно під час сезонних спалахів інфекцій) велике інфекційне навантаження перевищує можливості неспецифічної резистентності мигдаликів. Для виходу «мінімізованого» запального процесу поза межі контролю та розвитку клінічної картини тонзиліту зазвичай необхідна комплексна дія низки фонових факторів.
Згідно з визначенням клінічної настанови «Тонзиліт» (J03.0–J03.9) у більшості випадків (70-85%) ГТ викликаний респіраторними вірусами. Щодо розвитку бактеріального ГТ (15-30% випадків), ключову роль у цьому процесі відіграє β-гемолітичний стрептокок групи А (БГСГА), або Streptococcus pyogenes, який спричиняє 15-30% випадків цього захворювання в дитячому і 5-10% – у дорослому віці. При цьому морфологічна картина тонзилітів є різною і залежить від етіологічного чинника; віруси викликають лімфоцитарний тип запального процесу, бактерії – гранулоцитарний.
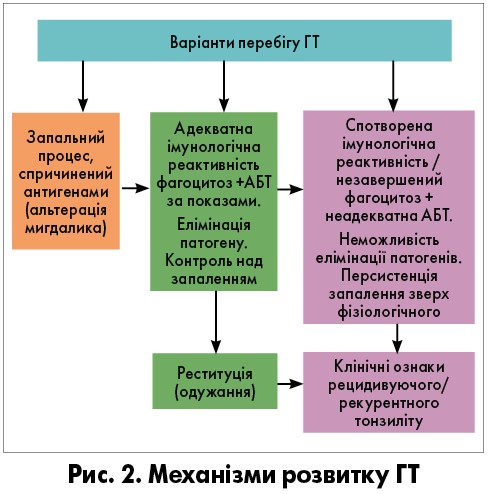 Перебіг ГТ відбувається в декілька етапів і закінчується повним одужанням за умови адекватної імунологічної реактивності організму (рис. 2).
Перебіг ГТ відбувається в декілька етапів і закінчується повним одужанням за умови адекватної імунологічної реактивності організму (рис. 2).
У разі вроджених або набутих порушень імунологічної реактивності фагоцитоз не завершується нейтралізацією та лізисом антигену. Останній залишається в макрофагах, через що не відбувається подальша презентація антигенних фрагментів іншим імунокомпетентним клітинам, однак цей антиген постійно дає так звані антигенні сигнали, що для макроорганізму є свідченням необхідності його нейтралізації. Через постійну антигенну стимуляцію, як наслідок незавершеності фагоцитозу, місцева та системна імунна відповідь спотворюється. Стан персистенції антигену супроводжується постійним млявим (персистуючим) запаленням мигдалика з поширенням цього процесу на перитонзилярну тканину. Одужання не наступає, а на клінічному рівні спостерігаються ознаки рецидивуючого/рекурентного тонзиліту.
Отже, у процесі прийняття клінічних рішень щодо тактики АБТ доцільно вважати за концептуальну основу формування запальних процесів лімфоїдного глоткового кільця такі положення:
- ГТ – це запалення одного з основних органів периферичної імунної системи;
- запалення і бактеріальна інфекція не є тотожними поняттями.
Діагностичні критерії бактеріального ГТ із позицій доказової медицини
Згідно з чинною клінічною настановою «Тонзиліт», затвердженою наказом МОЗ України № 1422 від 29.12.2016 (у редації наказу МОЗ України № 302 від 21.03.2017) для встановлення діагнозу ГТ основне значення має наявність відповідних симптомів. При цьому специфічними для тонзиліту ознаками є відчуття болю в «горлі», гіперемія, набряк мигдаликів, можлива наявність на них нашарувань (ексудату). Щодо проявів реактивного лімфаденіту, потрібно пам’ятати, що для піднебінних мигдаликів реґіонарними є защелепні лімфовузли. Необхідно зауважити, що нашарування не є патогномонічним симптомом ГТ, тим більше бактеріального. Такі ознаки, як гарячка, слабкість, нездужання, біль у суглобах та в попереку, теж мають менше діагностичне значення, хоча й супроводжують тонзиліт (табл. 1).
Щодо етіологічної верифікації ГТ, точне визначення діагнозу можливе лише з урахуванням даних анамнезу, клінічних симптомів і результатів лабораторних обстежень. У таких випадках для диференціації бактеріального ГТ потрібно провести оцінювання за діагностичною шкалою Centor/McIsaac (табл. 2).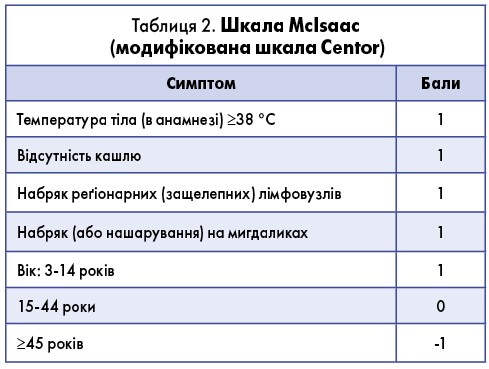
Стратифікація осіб із «болем у горлі без гострої задишки» за діагностичною шкалою Centor/McIsaac проводиться з метою визначення пацієнтів, яким АБТ не показана. Алгоритм обстеження хворих на ГТ представлений на рисунку 3.
Основні принципи терапії ГТ
Одним із сучасних канонів доказової медицини (ДМ) є партисипативність – залучення самого пацієнта до лікувального процесу. На практиці це означає, що лікар має довести до пацієнта інформацію щодо клінічної ситуації і обговорити доступні на сьогодні варіанти лікування. Оскільки остаточне рішення залишається за пацієнтом, останній має бути проінформований про ефективність (з точки зору ДМ) методу терапії в його клінічному випадку.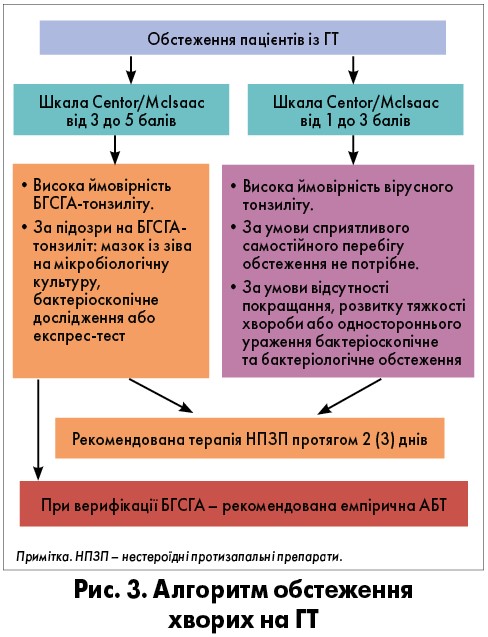
Симптоматичне лікування ГТ проводиться відповідно до чинних клінічних рекомендацій; основний акцент скеровано на знеболення (місцеве та системне). Недооцінка раннього знеболення веде до стійкості больової реакції та тривалого дискомфорту для пацієнта. Противірусні препарати в лікуванні ГТ не застосовують, за винятком випадків тяжкого перебігу грипу.
Умови призначення АБ при бактеріальному тонзиліті
Загалом стратегію АБТ при запальних захворюваннях верхніх дихальних шляхів та ЛОР-органів визначено уніфікованим клінічним протоколом «Гострі респіраторні інфекції», затвердженим наказом МОЗ України № 499 від 16.07.2014 (у редакції наказу МОЗ України № 85 від 11.02.2016). У рутинній практиці важливо пам’ятати, що актуальність клінічних проявів ГТ зумовлена насамперед наявністю болю в горлі, який значуще знижує якість життя пацієнтів. Цей біль і є найчастішою причиною необґрунтованого призначення АБ. Разом із тим встановлено, що АБ на біль не впливають; навіть після 3-7 днів АБТ постійний біль спостерігається у 30% пацієнтів. Рекомендація щодо місцевого призначення АБ також є сумнівною через те, що вони не потрапляють із порожнини рота чи глотки в лакуни мигдаликів. Не застосовують АБ і для запобігання бактеріальним інфекціям.
При обґрунтованій АБТ запальних процесів лімфоїдного глоткового кільця принципово важливим є положення про те, що в їх основі має бути саме бактеріальна інфекція. Стратегія АБТ при бактеріальному тонзиліті базується на сумарній оцінці балів за шкалою Centor/McIsaac (табл. 3).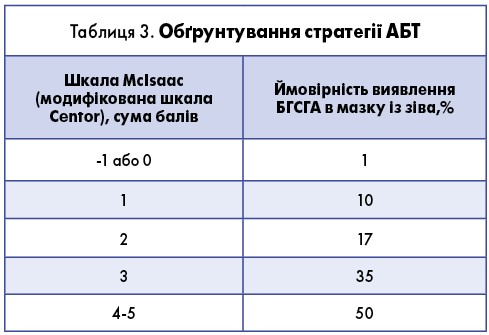
Навіть при оцінці згідно зі шкалою Mclsaac від 4 до 5 балів вірогідність БГСГА етіології тонзиліту не перевищує 50%, тому сучасні настанови рекомендують його верифікацію за допомогою бактеріоскопічного дослідження або експрес-тесту. Тільки наявність верифікації стрептокока потребує негайного призначення АБТ. У разі відсутності верифікованого БГСГА-тонзиліту рекомендована відкладена АБТ.
Слід нагадати, що при бактеріальному тонзиліті метою АБТ є ерадикація інфекції у вогнищі запалення, тому обов’язковою умовою є її наявність. Адекватна АБТ, попри ерадикацію бактеріальних патогенів, також сприяє мінімальному ризику селекції їх резистентності на тлі максимальної клінічної ефективності. Натомість нераціональне призначення АБТ запускає цілу низку несприятливих процесів, які в підсумку призводять до селекції антибіотикорезистентних штамів мікроорганізмів.
Покази для невідкладного призначення АБ
АБТ у сучасній рутинній практиці призначається отоларингологами у 64% випадків ГТ, педіатрами – у 53%, сімейними лікарями – у 72%. Показами для призначення АБ при ГТ зазвичай є такі клінічні ситуації:
- фебрильна гарячка (14,29% випадків);
- біль у горлі (28,57% випадків);
- результати лабораторних обстежень: лейкоцитоз, зсув формули вліво (14,29% випадків);
- нашарування на мигдаликах (14,29% випадків).
На жаль, жодний із цих показників не має бути показом для призначення АБТ. Підставою для невідкладного її призначення є адекватний клінічний діагноз гострого стрептококового тонзиліту (J03.0), який включає комплексну оцінку стану пацієнта згідно зі шкалою Mclsaac від 3 до 5 балів і верифікацію БГСГА як етіологічного чинника тонзиліту. Отже, показом для невідкладного призначення АБ є адекватний клінічний діагноз, верифікований згідно з принципами ДМ і відповідно до Міжнародної класифікації хвороб 10-го перегляду (МКХ 10).
Перевага відкладеного призначення АБ
Функціональний (фізіологічний) підхід вважається найсучаснішою технологією лікування ГТ. У парадигмі цього підходу перевага відкладеного призначення АБ у порівнянні зі стратегією відмови від їх застосування полягає в наступному:
- призначення АБП передбачено в основному для пацієнтів групи ризику, в яких можуть розвинутися ускладнення;
- пацієнти, які очікують можливого призначення АБП, можуть виявитися більш схильними погодитися з таким курсом лікування, аніж з повною відмовою від їх застосування.
Такий підхід робить відкладену АБТ важливою стратегією лікування тонзиліту і дає змогу скоротити кількість недоречних призначень антибактеріальних лікарських засобів та селекцію резистентних штамів мікроорганізмів. Основною умовою вибору стратегії відкладеної АБТ у пацієнтів із запальними захворюваннями глотки є не пасивне спостереження, а призначення терапії з доведеною ефективністю відповідно до встановленого діагнозу. Лікування запальних захворювань мигдаликів (комплекс препаратів чи препарати з комплексною дією – на вибір лікаря), ефективність якого доведена в клінічних дослідженнях, виконує основну його мету: вплив на механізми формування больового синдрому і ключову ланку патогенезу – підвищення ефективності фагоцитозу як основи функціонального підходу до терапії ГТ.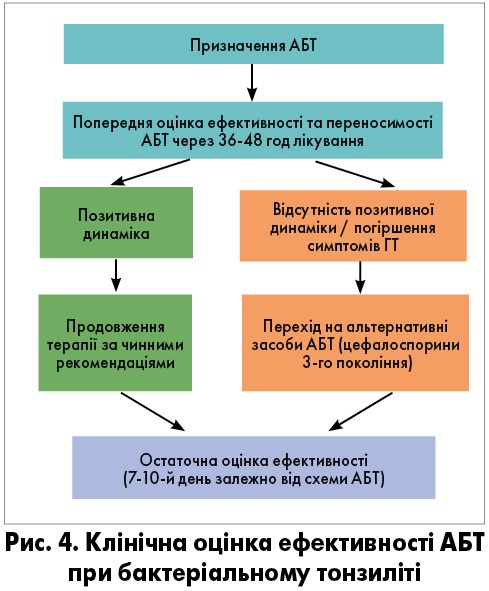
Основні принципи вибору антибактеріальних засобів та оцінка ефективності АБТ
Згідно з клінічною настановою «Тонзиліт» вибір АБ залежить від клінічної ситуації та епідеміологічних даних (табл. 4). Препаратами першої лінії АБТ при тонзилітах залишаються амінопеніциліни (амоксицилін) та інгібітор-захищені амінопеніциліни (амоксицилін/клавуланат). За неможливості призначення препаратів цих групп як альтернативу призначають АБ цефалоспоринового ряду 3-го покоління. Щодо макролідів, їх застосування при ГТ та загалом в амбулаторній практиці останніми роками зазнає обмежень через значний ріст мікробної резистентності до цієї групи АБП унаслідок нераціонального їх використання в більшості країн світу, у тому числі в Україні. Але головним запереченням використання макролідів є той факт, що вони не забезпечують ерадикації БГСГА і не запобігають гострій ревматичній лихоманці, тому їх не варто використовувати для терапії навіть тих ГТ, які зумовлені in vitro-чутливими до цієї групи АБ штамами бактерій.
Оцінка ефективності АБТ і необхідність корекції лікування здійснюються за певним алгоритмом (рис. 4).
За відсутності в пацієнта ефекту на тлі адекватної АБТ та/або погіршення стану хворого треба госпіталізувати або переглянути діагноз щодо ймовірністі вторинного характеру бактеріального тонзиліту.
Підготувала Наталія Позднякова
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 3 (48), 2019 р.




