6 лютого, 2020
Популяционный скрининг рака легкого в Украине
.jpg) Рак легкого является болезнью, которую, несомненно, «создал» сам человек. К 1898 г. в медицинской литературе имелось описание всего 140 случаев рака легкого, а к 1912 г. были известны только 374 официальные истории болезни (Adler, 1912). Сразу после окончания Первой мировой войны и на протяжении всего ХХ века заболеваемость раком легкого прогрессивно возрастала. В последнее время в мире ежегодно выявляют более 2,1 млн случаев легочного рака, т.е. за 100 лет заболеваемость возросла более чем в 14 тысяч раз. Сегодня рак легкого как у мужчин, так и у женщин является одной из наиболее распространенных форм злокачественных опухолей с плохим прогнозом и высокой смертностью. Каждый пятый онкологический пациент умирает от рака легкого. Всего регистрируют 1,7 млн смертей в год.
Рак легкого является болезнью, которую, несомненно, «создал» сам человек. К 1898 г. в медицинской литературе имелось описание всего 140 случаев рака легкого, а к 1912 г. были известны только 374 официальные истории болезни (Adler, 1912). Сразу после окончания Первой мировой войны и на протяжении всего ХХ века заболеваемость раком легкого прогрессивно возрастала. В последнее время в мире ежегодно выявляют более 2,1 млн случаев легочного рака, т.е. за 100 лет заболеваемость возросла более чем в 14 тысяч раз. Сегодня рак легкого как у мужчин, так и у женщин является одной из наиболее распространенных форм злокачественных опухолей с плохим прогнозом и высокой смертностью. Каждый пятый онкологический пациент умирает от рака легкого. Всего регистрируют 1,7 млн смертей в год.
Табачный дым как причина рака легкого
Долгое время человечество не хотело признавать очевидный факт, что причиной рака легкого является курение табака, потребление которого увеличилось в ХХ веке в геометрической прогрессии. На конференции в Лондоне в 1950 г. возможными причинами рака легкого называли грипп, туманы, обычный холод, дорожный гудрон, бензиновые выхлопы – все, за исключением сигаретного дыма.
 Известный американский торакальный хирург Evarts A. Graham (первым выполнивший пульмонэктомию по поводу карциномы) на вопрос, повышает ли курение табака частоту рака легкого, с сарказмом отвечал: не больше, чем ношение капроновых чулок! Такую же корреляцию, говорил Graham, можно провести и с питьем молока. Курение табака считали здоровой привычкой практически все врачи, а их пациенты с гордостью заявляли: мой доктор курит Camel!
Известный американский торакальный хирург Evarts A. Graham (первым выполнивший пульмонэктомию по поводу карциномы) на вопрос, повышает ли курение табака частоту рака легкого, с сарказмом отвечал: не больше, чем ношение капроновых чулок! Такую же корреляцию, говорил Graham, можно провести и с питьем молока. Курение табака считали здоровой привычкой практически все врачи, а их пациенты с гордостью заявляли: мой доктор курит Camel!
По иронии судьбы именно анализ смертности врачей Великобритании позволил установить связь между курением и заболеваемостью раком легкого. Многолетние исследования провели английские эпидемиологи Richard Doll и Austin Hill. Их публикация в журнале The New England Journal of Medicine была отнесена к 15 наиболее выдающимся научным медицинским открытиям начиная с середины XIX века.
Со временем были выявлены и другие химические канцерогены, повышающие риск развития рака легкого: радон, асбест, мышьяк, формальдегид, полициклические ароматические углеводороды, дым от сгорания твердого топлива в домашних хозяйствах, однако роль табачного дыма в канцерогенезе рака легкого является ведущей.
Успешные антитабачные кампании, начатые во многих странах мира во второй половине ХХ века, привели к существенному снижению заболеваемости у мужского населения. Однако и сегодня этот вид рака по-прежнему остается главным онкологическим «киллером», отвечая за 26% онкологических смертей пациентов обоих полов и существенно опережая рак остальных локализаций.
Рак легкого, не связанный с курением
Главной «онкологической загадкой» остается рост заболеваемости раком легкого в некоторых странах у молодых никогда не куривших женщин. В возрасте до 50 лет этот рак действительно развивается чаще у женщин, и заболеваемость продолжает расти.
 Есть все основания утверждать, что рак легкого является гендерным онкологическим заболеванием с разными этиологическими причинами у мужчин и женщин. У мужчин чаще выявляют карциномы центральной локализации, проявляющиеся постоянным кашлем, кровохарканьем, респираторными инфекциями и обструкцией дыхательных путей.
Есть все основания утверждать, что рак легкого является гендерным онкологическим заболеванием с разными этиологическими причинами у мужчин и женщин. У мужчин чаще выявляют карциномы центральной локализации, проявляющиеся постоянным кашлем, кровохарканьем, респираторными инфекциями и обструкцией дыхательных путей.
У женщин чаще диагностируют периферические аденокарциномы, первыми симптомами которых является одышка и усталость (их иногда связывают с возрастом или увеличенной массой тела). Паранеопластические синдромы (гиперкальциемия, гипонатриемия, слабость в верхних конечностях, потеря координации, мышечные спазмы) также чаще возникают у женщин.
Существуют и молекулярные отличия, характерные исключительно для рака легкого у мужчин и у женщин.
Генетические ассоциации строгого риска развития рака легкого у мужчин включают гаплотип VEGF и аномалию CYP1A1. Для женщин риск ассоциирован с мутациями других генов – MTHFR и GSTM1, а защитные ассоциации – с хромосомой 15q25. Эти генетические аномалии носят исключительно гендерный характер.
Сегодня исследованиям «женского» рака легкого уделяют все больше внимания. Возможно, вирус папилломы человека (ВПЧ) может оказаться основной причиной немелкоклеточного рака легкого у молодых никогда не куривших женщин. Так, в США ДНК вируса папилломы человека при немелкоклеточном раке легкого у обнаруживается у 15% больных женщин, в Европе – у 17%, в Греции и на Тайване – у 70%, в Японии – у 80%.
Вирусная ДНК чаще обнаруживается в клетках плоскоклеточного рака (85%), чем в клетках аденокарциномы (45%). В 30% случаев выявляются онкогенные штаммы вируса. Наличие ДНК и белков Е6, Е7 в опухолевых клетках свидетельствует о том, что вирус не только присутствовал, но и был активным. Наличие ВПЧ часто сочетается с мутациями в гене EGFR.
У курящих мужчин, а также при неопухолевых заболеваниях у лиц обоих полов ВПЧ-инфекция в тканях легких не обнаруживается.
Семейный рак легкого
Существует еще одна редко обсуждаемая проблема – наследственный рак легкого. Принято считать, что в 8% случаев рак этой локализации является наследственным или возникает в результате генетической предрасположенности. Наследственный компонент с большей вероятностью присутствует при раке легкого у молодых никогда не куривших женщин.
Фактором риска развития наследственного заболевания является семейный анамнез. Наличие заболевшего члена семьи первой степени родства (родителя, родного брата или ребенка) повышает риск развития рака легкого у остальных членов семьи примерно на 50%. Наличие заболевшего родственника второй степени родства (тетя, дядя, племянница, племянник или прародитель) увеличивает риск развития рака легкого примерно на 30%. Риск еще больше возрастает, если рак легкого развился у двух и более членов семьи, особенно если заболевшими были не курившие лица женского пола.
Наследственный характер рака можно также предположить, если у больного развился более чем один первичный рак легкого, а также если у пациента имеется второй, внелегочной рак. У лиц, имеющих генетическую предрасположенность к раку легкого, курение, по-видимому, усиливает этот риск.
Семейная предрасположенность к заболеванию выше при немелкоклеточном раке легкого (аденокарцинома). Наследственный мелкоклеточный рак легкого является большой редкостью.
В целом, особенностью рака легкого у женщин является генетическая предрасположенность, отсутствие курения в анамнезе, фенотип аденокарциномы (80% случаев), мутации EGFR (50%), ALK, ROS1.
Группы риска и скрининг рака легкого
Результаты лечения больных немелкоклеточным раком легкого в Украине являются крайне неудовлетворительными. Согласно данным бюллетеня Национального канцер-регистра (№ 20, 2019), из 13 тыс. впервые выявленных за год больных раком легкого умирают 10 тыс. человек. Почти у 40% больных рак легкого выявляют в IV стадии. 60% заболевших умирают в течение первого года после установления диагноза. Эти цифры обусловлены отсутствием программ ранней диагностики и популяционного скрининга в нашей стране.
До 2011 г. рак легкого не был объектом скрининга во всем мире. По рекомендациям Всемирной организации здравоохранения (3-я версия), массовый онкологический скрининг необходимо было проводить только в отношении рака молочной железы, шейки матки и толстой кишки.
Первая публикация о снижении смертности от рака легкого в результате внедрения программ популяционного скрининга вышла в журнале The New England Journal of Medicine (4, 2011, vol. 365, № 5).
В 2018 г. было закончено новое исследование NELSON Study, которое показало, что скрининг снижает смертность от рака легкого на 26% у мужчин и на 40% у женщин. С этого момента программы скрининга рака легкого были окончательно введены в национальные стандарты большинства стран.
В скрининге рака легкого должны участвовать не все, а только лица с наличием факторов риска. Факторами риска развития рака легкого являются возраст старше 50 лет, история курения, бытовое облучение радоном, профессиональное облучение, история семейного рака легкого, пульмонарный фиброз, эмфизема легких, пассивное курение, высокий индекс массы тела.
 На основании оценки этих факторов формируют группы риска. Высокий риск имеют люди в возрасте 55-75 лет со стажем курения больше 30 пачко/лет и прекратившие курить менее чем 15 лет назад. Для этой популяции участие в скрининге принесет несомненную пользу. К группе среднего риска относятся люди старше 50 лет с историей курения больше 20 пачко/лет или пассивные курильщики без дополнительных факторов риска. В этой группе также возможно проведение скрининга. Людям младше 50 лет со стажем курения меньше 20 пачко/лет скрининг не показан.
На основании оценки этих факторов формируют группы риска. Высокий риск имеют люди в возрасте 55-75 лет со стажем курения больше 30 пачко/лет и прекратившие курить менее чем 15 лет назад. Для этой популяции участие в скрининге принесет несомненную пользу. К группе среднего риска относятся люди старше 50 лет с историей курения больше 20 пачко/лет или пассивные курильщики без дополнительных факторов риска. В этой группе также возможно проведение скрининга. Людям младше 50 лет со стажем курения меньше 20 пачко/лет скрининг не показан.
Низкодозная компьютерная томография
Инструментом скрининга рака легкого является низкодозная компьютерная томография (КТ). В скрининговом режиме она проводится без использования внутривенного контрастного усиления.
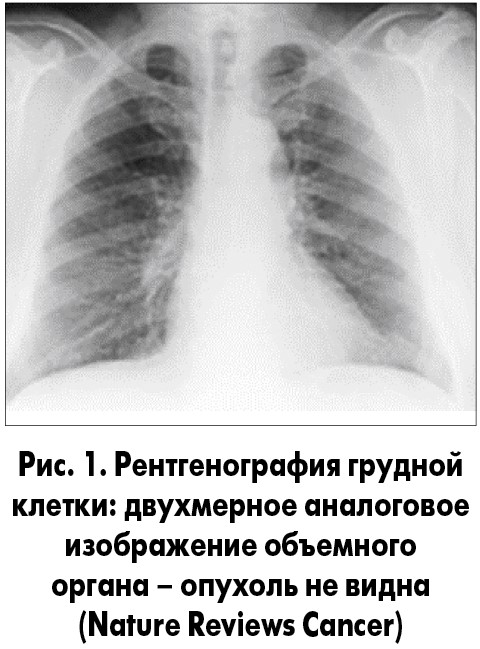
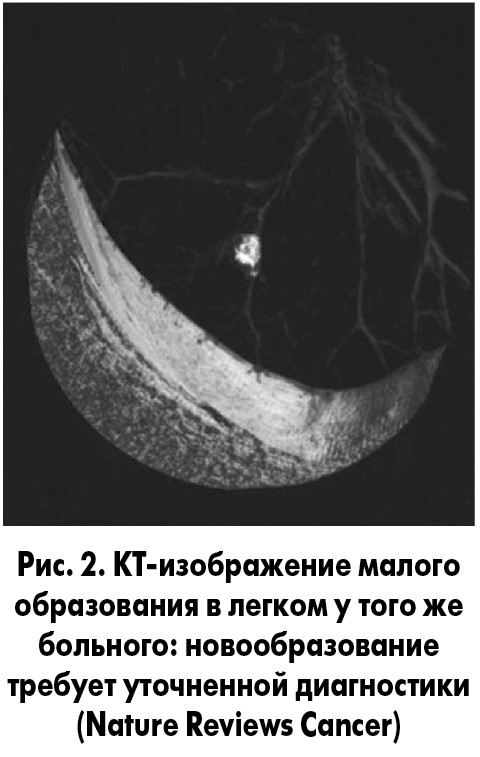
Обычное аналоговое двухмерное рентгенографическое изображение, в отличие от цифрового, не позволяет увидеть мелкие, несколько миллиметров в диаметре, очаговые поражения легочной паренхимы (рис. 1). С помощью КТ можно не только обнаружить малое образование в легком (рис. 2), но и провести дифференциальную диагностику этих малых опухолей, применив технику 3D-реконструкции (рис. 3).
 Существует алгоритм наблюдения за участниками скрининга, у которых были обнаружены узелки в легких. Узелки диаметром менее 3 мм не представляют опасности для пациентов. При обнаруженном узелке диаметром 5 мм рекомендуется наблюдение с повторной низкодозной КТ (НДКТ) через 12 мес. Узелки диаметром 6-7 мм требуют повторной НДКТ через 6 мес. При узлах диаметром 8-14 мм НДКТ проводят каждые 3 мес или выполняют позитронную эмиссионную томографию (ПЭТ)/КТ.
Существует алгоритм наблюдения за участниками скрининга, у которых были обнаружены узелки в легких. Узелки диаметром менее 3 мм не представляют опасности для пациентов. При обнаруженном узелке диаметром 5 мм рекомендуется наблюдение с повторной низкодозной КТ (НДКТ) через 12 мес. Узелки диаметром 6-7 мм требуют повторной НДКТ через 6 мес. При узлах диаметром 8-14 мм НДКТ проводят каждые 3 мес или выполняют позитронную эмиссионную томографию (ПЭТ)/КТ.
Обнаруженные узлы большего диаметра требуют более активной тактики. При узлах более 15 мм проводят КТ с контрастированием в обычном диагностическом, а не скрининговом режиме или выполняют ПЭТ/КТ. При низком уровне подозрений у этих пациентов НДКТ проводят каждые 3 мес, при высоком выполняют трансторакальную или торакоскопическую биопсию. Если с помощью НДКТ обнаружен эндобронхиальный узел, выполняется бронхоскопия.
Негативной стороной НДКТ-скрининга рака легкого является его возможные ложноположительные результаты, которые могут привести к избыточным медицинским вмешательствам, в том числе инвазивным.
В последнее время для проведения дифференциальной диагностики рака от доброкачественной «инциденталомы» начинают использовать искусственный интеллект, нейронные связи, глубокое машинное обучение и облачные технологии.
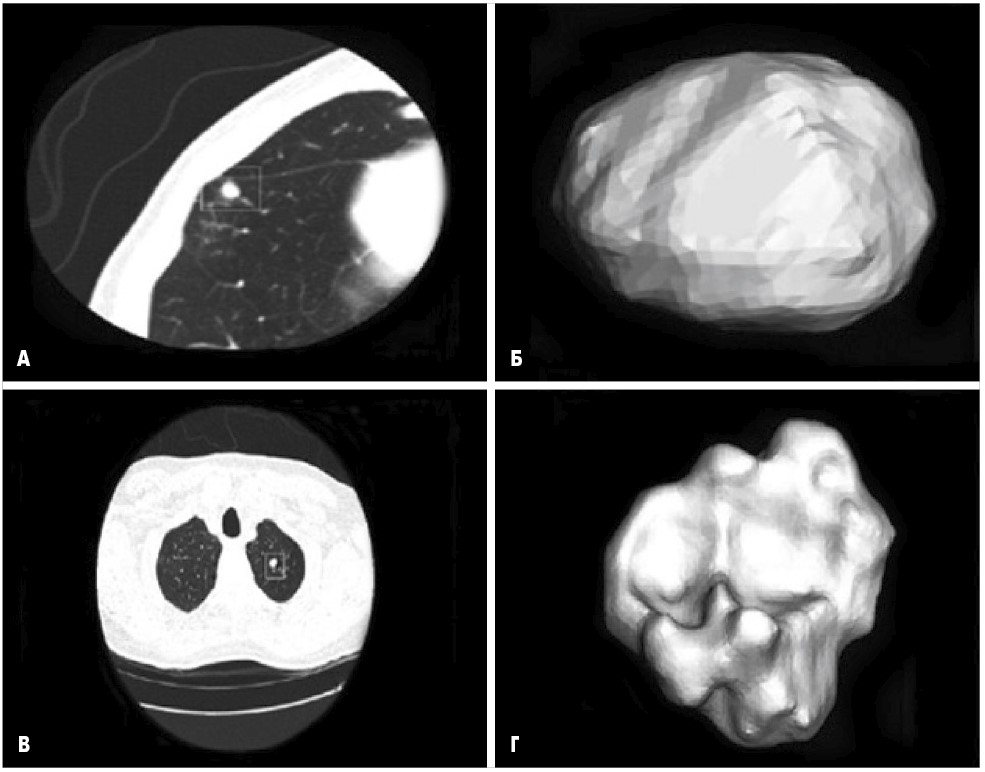 Рис. 3. КТ-изображение легких с 3D-реконструкцией: отличия доброкачественных узелков от карциномы (Nature Reviews Cancer)
Рис. 3. КТ-изображение легких с 3D-реконструкцией: отличия доброкачественных узелков от карциномы (Nature Reviews Cancer)
Технологии Liquid biopsy для скрининга рака легкого
На медицинском рынке уже присутствуют коммерческие программы анализа автоматического распознавания малых изображений. Таковыми являются программы Veolity LungCAD, Riverian ClearRead CT и некоторые другие. Высокая стоимость этих программ пока не позволяет использовать их массово во всех скрининговых центрах, однако в ближайшем будущем роль искусственного интеллекта в принятии медицинских решений, несомненно, будет увеличиваться.
Еще одной современной тенденцией является развитие молекулярных технологий скрининга рака легкого. Выявление в биологических жидкостях опухолевой ДНК, РНК, микро-РНК, протеинов, аутоантител и метаболитов позволяет опережать клиническую диагностику рака легкого на несколько месяцев (или лет?), а также проводить дифференциальную диагностику доброкачественного образования в легком от «малого» рака.
Примером такого решения является гематологическая платформа для раннего обнаружения рака CancerSEEK, основанная на изучении мутаций в циркулирующей ДНК (80 пар оснований ДНК из 16 генов) и выявлении в плазме крови циркулирующих онкобелков – СА125, СЕА, СА19-9, пролактина, фактора роста гепатоцитов, остеопонтина, миелопероксидазы, тканевого ингибитора металлопротеиназ. С помощью этой уже коммерческой гематологической платформы с большой долей вероятности можно предположить развитие рака яичника, молочной железы, печени, желудка, пищевода, поджелудочной железы, колоректального рака и рака легкого.
Метаболические маркеры выдыхаемого воздуха
Особенно перспективным направлением онкологического скрининга является обнаружение метаболомных маркеров человеческого рака. Сегодня, благодаря начатому в 2004 г. проекту Human Metabolome Project, создан каталог 2500 метаболитов для мониторинга генетических, инфекционных, эпидемических и онкологических заболеваний.
Метаболиты – это органические молекулы с молекулярной массой <1000 дальтон: пептиды, олигонуклеотиды, сахара, органические кислоты, кетоны, альдегиды, амины, аминокислоты, липиды, стероиды, алкалоиды, ксенобиотики. Метаболиты находятся не только в тканях и биологических жидкостях, но и в выдыхаемом воздухе.
Еще в 1902 г. доктор Маккейси в своей публикации в газете Medical Times утверждал, что каждый врач, обладающий известным опытом, должен по запаху распознавать корь, дифтерию, чахотку, падучую болезнь, ревматизм и лихорадку. В зависимости от той или иной болезни пациенты могут пахнуть мускусом, кислым пивом, аммиаком, мышами, ананасом или даже фиалками. Alexander Graham Bell в 1914 г. писал: «Пока еще запахи остаются вне науки. Если у Вас большие амбиции и Вы хотите найти новую науку – измерьте запах».
Сегодня «измерить запах» оказалось возможным. С помощью масс-спектрометрии можно провести количественную оценку не только естественных компонентов выдыхаемого воздуха (кислород, углекислый газ, азот, пары воды), но и различных патологических примесей – ацетон, этан, аммиак, сероводород, окись углерода, алкоголь и метаболомные онкомаркеры.
К метаболомным маркерам раковой клетки, которые выдыхает онкологический больной, относятся Sarcosine, Uracil, Kynurenine, Glycerol‑3-phosphate, Leucine, Proline, Lactat, Alanine, Succinate, Glutamate, Citrare, Aspartate. По всей видимости, количество новых известных метаболомных онкомаркеров будет увеличиваться, и «метаболическая дактилоскопия» станет таким же инструментом сверхранней диагностики рака, как функциональная геномика, транскриптомика и протеомика.
 Для скрининга рака легкого сегодня активно разрабатываются облачные технологии, основанные на использовании масс-спектрометрии и искусственного интеллекта. Предполагается, что уже в ближайшие 2-3 года Sniffphone project, в реализации которого участвуют научные институты шести стран Евросоюза, станет доступным для населения, и каждый человек сможет самостоятельно с помощью личного «искусственного носа» периодически изучать состав выдыхаемого воздуха, используя для этого собственный айфон, портативную приставку – масс-спектрометр и соответствующую компьютерную программу распознавания опухолевых метаболитов (рис. 4).
Для скрининга рака легкого сегодня активно разрабатываются облачные технологии, основанные на использовании масс-спектрометрии и искусственного интеллекта. Предполагается, что уже в ближайшие 2-3 года Sniffphone project, в реализации которого участвуют научные институты шести стран Евросоюза, станет доступным для населения, и каждый человек сможет самостоятельно с помощью личного «искусственного носа» периодически изучать состав выдыхаемого воздуха, используя для этого собственный айфон, портативную приставку – масс-спектрометр и соответствующую компьютерную программу распознавания опухолевых метаболитов (рис. 4).
Впрочем, для задач массового онкологического скрининга еще предстоит оценить роль жидкостной биопсии (Liquid biopsy), основанной на анализе онкогенных мутаций в циркулирующей опухолевой ДНК, или роль метаболомных онкомаркеров в выдыхаемом воздухе. Сегодня же существует метод скрининга рака легкого, основанный на проведении НДКТ и имеющий высокий уровень доказательности.
Возможен ли скрининг рака легкого в Украине
Несмотря на последние достижения фармацевтической онкологии, именно ранняя диагностика имеет решающее значение в снижении смертности от рака легкого.
Результаты крупных исследований показали, что скрининг с помощью НДКТ у лиц с высоким риском (нынешние или бывшие курильщики в возрасте от 55 до 74 лет) способствует снижению смертности от этого вида рака на 26% у мужчин и на 40% у женщин. На основе этих доказательств в последние годы несколько экспертных органов Северной Америки обнародовали руководящие принципы для скрининга групп высокого риска (рекомендации класса В).
Скрининг рака легкого активно развивается в Великобритании, Италии, многих странах Евросоюза. Технология НДКТ рекомендована Национальной онкологической сетью США, а также внесена в национальные стандарты стран с высоким уровнем развития здравоохранения.
Для обеспечения доступа к НДКТ оборудованы специальные передвижные трейлеры, обеспечивающие этот вид профилактической диагностики в отдаленных участках страны.
В Украине рак легкого не является объектом национальной программы онкологического скрининга, впрочем – как и рак других локализаций.
В Запорожье на базе Клиники новой онкологии и семейной медицины в 2018 г. был открыт скрининговый центр, где начата реализация программы популяционного онкологического скрининга в регионе. Эта программа включает проведение ВПЧ-скрининга рака шейки матки с помощью метода Self Sampling (самозабор) по шведской технологии Qvintip Aprovix, проведение скрининга рака прямой и ободочной кишки с помощью неинвазивного теста Quik Read go CRP – количественное определение гемоглобина и гаптоглобина в фекальных массах (тест финской компании Orion Diagnostica), маммографический скрининг и скрининг рака легкого с помощью НДКТ.
Однако онкологический скрининг должен развиваться не в одной, а во всех областях Украины. Только массовый популяционный скрининг сможет повлиять на показатели онкологической заболеваемости и смертности и в конце концов снизить онкологическую нагрузку на общество. Это станет возможным лишь в том случае, если программы профилактической онкологии не будут ограничиваться декларативными заявлениями чиновников и организаторов здравоохранения, как это было все предшествующие годы, а на самом деле станут приоритетом нашего государства.
Тематичний номер «Онкологія. Гематологія. Хіміотерапія» № 4 (60), 2019 р.


