17 лютого, 2020
Усе, що необхідно знати лікарю про вітамін D. Практичні рекомендації Національних інститутів здоров’я США (NIH, 2019)
 Вітамін D, що є жиророзчинним, наявний у деяких харчових продуктах та продукується ендогенно у відповідь на ультрафіолетове (УФ) опромінення. Отриманий зазначеними способами вітамін є інертним і для активації має підлягати двом реакціям гідроксилювання. У результаті першої з них, яка відбувається в печінці, утворюється
Вітамін D, що є жиророзчинним, наявний у деяких харчових продуктах та продукується ендогенно у відповідь на ультрафіолетове (УФ) опромінення. Отриманий зазначеними способами вітамін є інертним і для активації має підлягати двом реакціям гідроксилювання. У результаті першої з них, яка відбувається в печінці, утворюється
Вітамін D сприяє всмоктуванню кальцію в кишечнику та підтриманню адекватних рівнів кальцію і фосфору в сироватці крові, що забезпечує нормальну мінералізацію кістки та запобігає гіпокальціємічним судомам [1, 2].
Іншими функціями вітаміну D в організмі є модуляція росту клітин, контроль нейром’язових зв’язків та імунної функції, зменшення запалення [1, 3, 4].
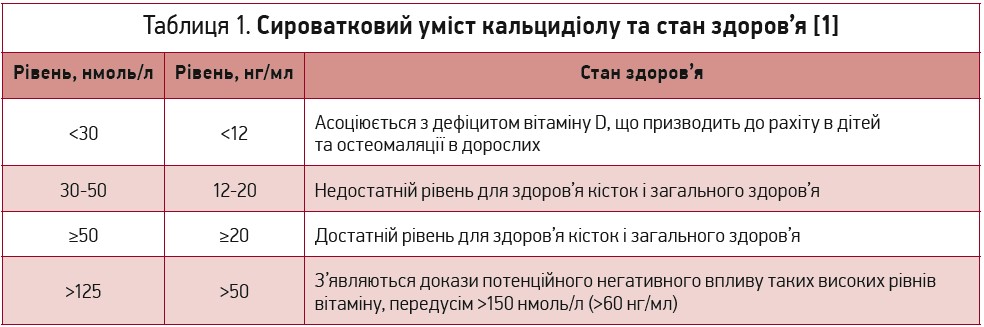
Найкоректнішим індикатором статусу організму за вітаміном D є сироватковий уміст кальцидіолу [1] (табл. 1), хоча він не відображає кількості вітаміну, накопиченого в тканинних депо. На противагу цьому, вміст кальцитріолу є невдалим маркером, оскільки ця речовина має короткий період напіврозпаду, а її сироваткова концентрація залежить від рівня паратгормону, кальцію та фосфору [5]. Зазвичай рівень кальцитріолу знижується лише при тяжкій недостатності вітаміну D [2, 6]. На жаль, наявні методи визначення кальцидіолу дають дуже варіабельні результати, зокрема занижені та завищені [1, 7-9].
Інститут медицини Національних академій США встановив рекомендовані рівні щоденного вживання вітаміну D для різних груп населення [1] (табл. 2).
Джерела вітаміну D
Харчові джерела
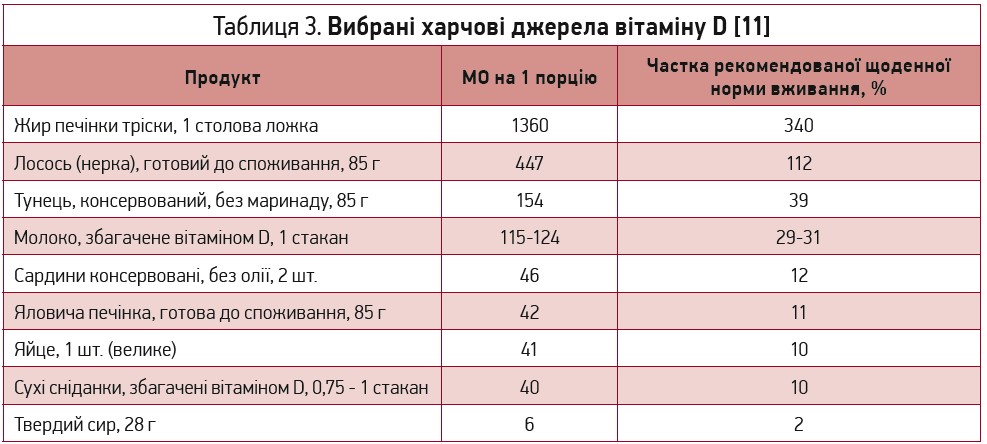
Вітамін D міститься лише в деяких харчових продуктах (табл. 3). Найкращими джерелами є жирна риба (лосось, тунець, макрель) і жир риб’ячої печінки [1, 11]. Невеликі кількості також визначаються в яловичій печінці, сирі, яєчних жовтках, деяких грибах [12-14]. З метою покращення властивостей їжі в США проводиться збагачення харчових продуктів цим вітаміном [1, 14].
Контакт із сонячним випромінюванням
Більшість людей задовольняють принаймні частину своїх потреб у вітаміні D, контактуючи із сонячним випромінюванням [1, 2]. УФ‑промені з довжиною хвилі 290-320 нм проникають через шкіру та перетворюють
УФ‑випромінювання не проходить крізь скло, тому контакт із сонячним промінням через вікна приміщень не сприяє продукції вітаміну D [21]. Сонцезахисні засоби із сонцезахисним фактором (SPF) у межах ≥8 блокують УФ‑промені, утім, у реальному житті люди зазвичай не наносять достатню кількість цих засобів, не покривають усі відкриті ділянки шкіри та недостатньо часто повторюють нанесення [1, 22].
Загальних рекомендацій щодо необхідної тривалості контакту з УФ‑випромінюванням для отримання рекомендованої добової кількості вітаміну D наразі немає. Деякі дослідники вказують на необхідність перебування на сонці впродовж 5-30 хв у часовому проміжку між 10:00 та 15:00 щонайменше двічі на тиждень із відкритим обличчям, руками, ногами або спиною (без використання сонцезахисних засобів) [6, 23]. Особи, які мають обмежений контакт із сонячним промінням, повинні включити до свого раціону джерела вітаміну D або приймати відповідні добавки.
Незважаючи на важливість сонця для синтезу вітаміну D, варто обмежити контакт шкіри із сонячним світлом та відвідування солярію [22, 24]. УФ‑випромінювання є канцерогеном, відповідальним за більшість з 1,5 млн випадків раку шкіри та 8 тис. смертей від метастатичної меланоми, які щороку трапляються у США [22]. Американська академія дерматології радить застосовувати фотопротекторні заходи при будь-якому контакті із сонцем [25].
Харчові добавки
У харчових добавках і збагачених харчових продуктах вітамін D представлений у двох формах: D2 (ергокальциферол) і D3 (холекальциферол), що відрізняються лише структурою бічного ланцюга [6]. Ці форми у звичних дозах еквівалентні в лікуванні рахіту та збільшенні сироваткового вмісту кальцидіолу [2], проте у високих дозах ергокальциферол є менш потужним.
За рекомендаціями Американської академії педіатрії, діти, які перебувають на повному або частковому грудному вигодовуванні, мають отримувати добавки вітаміну D у дозі 400 МО/день невдовзі після народження та до введення прикорму або вживати ≥1000 мл/день збагаченого вітаміном D дитячого харчування чи цільного молока [26]. Аналогічно, діти на штучному вигодовуванні, які отримують <1000 мл/день збагаченого вітаміном D дитячого харчування чи цільного молока, повинні отримувати добавку вітаміну D у дозі 400 МО/день [26]. Якщо дитина старшого віку чи підліток не отримує з молоком та їжею 400 МО/день вітаміну D, також рекомендується застосовувати добавки останнього (400 МО/день). Ця рекомендація підлягає перегляду, оскільки новий показник рекомендованого щоденного вживання цього вітаміну для дітей і підлітків становить 600 МО/день.
Дефіцит вітаміну D
Недостатність нутрієнтів переважно є наслідком їхньої нестачі в раціоні, порушення всмоктування, підвищеної потреби або посиленої екскреції. Дефіцит вітаміну D може виникати внаслідок тривалого вживання в недостатніх кількостях, обмеження контакту із сонячним випромінюванням, нездатності нирок перетворювати кальцидіол в активну форму, неадекватного всмоктування вітаміну в шлунково-кишковому тракті. На вітамін D бідні раціони осіб з алергією на молокопродукти, непереносимістю лактози, вегетаріанців і веганів [1].
У дітей дефіцит вітаміну D спричиняє рахіт – хворобу, яка характеризується нездатністю кісткової тканини адекватно мінералізуватися [20], а в дорослих – остеомаляцію [1, 5].
Групи ризику нестачі вітаміну D
Отримати достатню кількість вітаміну D з природних джерел досить складно, утім, є певні групи ризику, в яких імовірність дефіциту цього вітаміну особливо висока.
Діти на грудному вигодовуванні
Необхідність у вітаміні D неможливо покрити виключно за рахунок грудного молока [1, 31], яке містить лише
Особи похилого віку
Літні люди належать до групи ризику, оскільки в такому віці шкіра нездатна ефективно синтезувати вітамін D. До того ж вони проводять більше часу в приміщенні та можуть отримувати недостатню кількість цього вітаміну з харчуванням [1].
Особи з обмеженим контактом із сонячним випромінюванням
Пацієнти, які через хворобу змушені постійно перебувати вдома, жінки, які носять довгі сукні та покривають голову з релігійних причин, й особи, професійна діяльність яких пов’язана зі зменшенням тривалості перебування на сонці, не можуть отримувати достатню кількість вітаміну D під дією УФ‑променів [35, 36]. Цим категоріям людей слід уживати рекомендовану добову кількість вітаміну з їжею чи добавками.
Люди з темною шкірою
Високий уміст меланіну в епідермісі зменшує здатність шкіри виробляти вітамін D під дією сонячних променів [1].
Люди із запальними захворюваннями кишечнику й іншими станами, що спричиняють мальабсорбцію жирів
Оскільки вітамін D є жиророзчинним, його всмоктування залежить від здатності кишечнику абсорбувати харчові жири. Особи зі зниженим всмоктуванням жирів можуть потребувати прийому добавок вітаміну D [37]. Мальабсорбція жирів може асоціюватися з деякими хворобами печінки, муковісцидозом, целіакією, хворобою Крона та виразковим колітом [1, 3, 37].
Люди з ожирінням та пацієнти із шунтуванням шлунка в анамнезі
Індекс маси тіла ≥30 кг/м2 асоціюється з меншим сироватковим рівнем кальцидіолу в порівнянні з таким за відсутності ожиріння. Пацієнти з ожирінням можуть потребувати вищих доз вітаміну D для досягнення нормальних показників кальцидіолу, ніж особи з нормальною вагою [1].
У пацієнтів, які підлягали шунтуванню шлунка, із часом може розвинутися дефіцит вітаміну D, оскільки з роботи виключається частина верхнього відділу тонкого кишечнику, де всмоктується цей вітамін [38, 39].
Вітамін D та стан здоров’я
Сироватковий рівень кальцидіолу зростає у відповідь на збільшення вживання вітаміну D, проте цей зв’язок нелінійний і залежить від вихідного вмісту кальцидіолу та тривалості вживання добавок [1]. У 2011 р. Ендокринологічне товариство видало клінічні рекомендації, в яких було вказано, що бажана сироваткова концентрація кальцидіолу для оптимального метаболізму кальцію в кістках і м’язах має становити >75 нмоль/л (>30 нг/мл) [40]. Для досягнення та стабільного підтримання цих рівнів може знадобитися застосовувати добавки вітаміну D у дозі щонайменше 1500-2000 МО/день (дорослі) та 1000 МО/день у дітей і підлітків.
На думку деяких дослідників, вітамін D пов’язаний зі стійкістю до низки хронічних хвороб (рак, кардіоваскулярна патологія), певними фізіологічними параметрами (імунна відповідь, уміст паратгормону) та функціональними показниками (стан скелета, фізичні можливості). Однак, за винятком здоров’я кісток, ці зв’язки не були підтверджені достатніми доказами [41].
Понад 40 млн дорослих у США належать до групи ризику остеопорозу, який характеризується зменшенням кісткової маси та структурною перебудовою кісток із підвищенням їхньої ламкості та зростанням ризику переломів [42]. Остеопороз найчастіше асоціюється з недостатнім уживанням кальцію, однак дефіцит вітаміну D сприяє розвитку зазначеного стану, знижуючи всмоктування цього мікроелемента [43]. Достатнє депо вітаміну D підтримує міцність кісток і запобігає остеопорозу в осіб старшого віку, жінок у постменопаузі та пацієнтів, які на постійній основі отримують терапію кортикостероїдами [44].
У нормі в кістках постійно відбувається ремоделювання, але під час менопаузи процеси резорбції переважають над процесами відновлення. Гормонотерапія естрогенами та прогестероном здатна сповільнити початок остеопорозу [45-47].
Більшість досліджень з використанням харчових добавок передбачають застосування вітаміну D у поєднанні з кальцієм, тому ізольовано визначити ефекти кожного нутрієнта складно. У жінок у постменопаузі та чоловіків похилого віку добавки вітаміну D та кальцію сприяють невеликому підвищенню мінеральної щільності кісток і зменшенню кількості переломів [1, 2, 48]. Добавки лише вітаміну D не впливають на зниження ризику переломів і падінь в осіб похилого віку [1, 2, 48]. Разом із тим у великому дослідженні за участю жінок віком ≥69 років було показано, що несприятливими є як низький (<50 нмоль/л [<20 нг/мл]), так і високий (≥75 нмоль/л [≥30 нг/мл]) рівні кальцидіолу [50].
Онкопатологія
Лабораторні дослідження, експерименти на тваринах та епідеміологічні дані свідчать, що статус за вітаміном D асоціюється з ризиком раку. Деякі автори вказують на протекторну функцію цього вітаміну щодо пухлин товстого кишечнику, але стосовно інших видів новоутворень докази не такі переконливі [1, 51, 52].
У проспективному дослідженні за участю дорослих віком ≥50 років (n=3121, 96% чоловіків), які підлягали колоноскопії, найбільше вживання вітаміну D (>645 МО/день) супроводжувалося найнижчим ризиком поширених ракових пухлин [55]. Натомість в іншому дослідженні, у якому жінок у постменопаузі (n=36 282) було рандомізовано в групи вітаміну D (400 МО/день) у поєднанні з 1000 мг кальцію та плацебо, відмінностей у частоті колоректального раку не встановлено [56]. Більш недавнє клінічне випробування показало, що в постменопаузальних жінок, які щодня отримували кальцій (1400-1500 мг) і вітамін D3 (1100 МО), через 4 роки спостерігалася достовірно менша поширеність раку, ніж в учасниць, які приймали плацебо [57]. У великому аналізі NHANES III (n=16 618) загальна смертність від раку виявилася не пов’язаною зі статусом за вітаміном D [58], однак смертність від колоректального раку була обернено пропорційна сироватковій концентрації кальцидіолу. Велике дослідження за участю пацієнтів із 10 західноєвропейських країн також показало стійкий зворотний зв’язок між умістом кальцидіолу та ризиком колоректального раку [59].
Для вивчення зв’язків рівня вітаміну D та розвитку онкопатології потрібні подальші дослідження [51, 60].
Ризики для здоров’я, пов’язані з надлишковим уживанням вітаміну D
Токсична дія надлишку вітаміну D може зумовлювати анорексію, втрату ваги, поліурію й аритмії, а також підвищувати рівень кальцію в сироватці крові, внаслідок чого відбувається кальцифікація судин і тканин із подальшим ушкодженням серця та нирок [1]. Застосування добавок кальцію (1000 мг/добу) та вітаміну D (400 МО) жінками в постменопаузі впродовж 7 років спостереження асоціювалося зі зростанням на 17% ризику формування каменів у нирках [70]. Стійка сироваткова концентрація кальцидіолу >500 нмоль/л (>200 нг/мл) вважається потенційно токсичною [5].
Тривале перебування на сонці не спричиняє накопичення токсичного надлишку вітаміну D, оскільки сонячне опромінення та нагрівання шкіри призводять до фотодеградації вітаміну D3 і його попередників [6]. Крім того, температурна активація превітаміну D3 у шкірі асоціюється з утворенням речовин, які обмежують подальше формування вітаміну [1]. Отримання токсичних кількостей вітаміну D із їжею також малоймовірне.
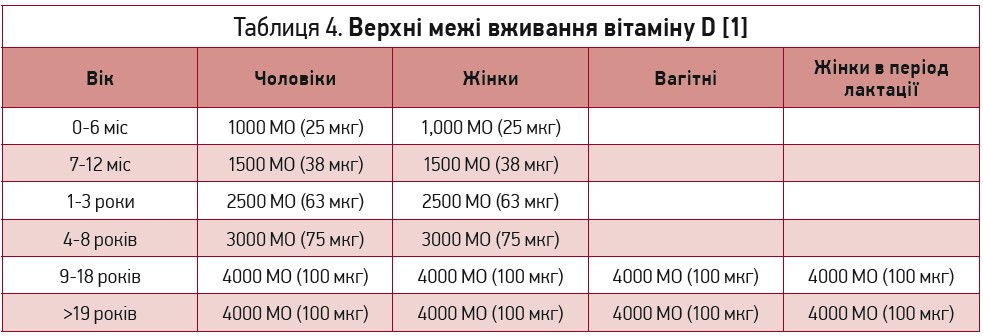
Більшість авторів вказує на такі межі токсичності: вітамін D у дозі 10-40 тис. МО/день; сироватковий рівень кальцидіолу 500-600 нмоль/л (200-240 нг/мл). Верхні межі переносимості вживання вітаміну D представлені в таблиці 4.
Взаємодія з ліками
Добавки вітаміну D потенційно здатні взаємодіяти з кількома типами ліків, тому особи, які регулярно приймають ці препарати, мають обговорити вживання зазначеного вітаміну зі своїм лікарем.
Стероїдні гормони
Кортикостероїди здатні зменшувати всмоктування кальцію [71-73] і порушувати метаболізм вітаміну D, сприяючи втраті кісткової маси та розвитку остеопорозу [72, 73].
Інші медикаменти
Засіб для зменшення маси тіла орлістат та холестеринознижувальний препарат холестирамін можуть знижувати всмоктування вітаміну D й інших жиророзчинних вітамінів [74, 75]. Фенобарбітал і фенітоїн пришвидшують метаболізм вітаміну D у печінці до неактивних речовин і погіршують всмоктування кальцію [76].
Вітамін D і здорове харчування
Американські федеральні рекомендації з харчування на 2015-2020 рр. вказують, що всі потреби в нутрієнтах повинні реалізуватися передусім за допомогою їжі. Харчові продукти містять усі необхідні вітаміни та мінерали, а також клітковину й інші природні речовини, що чинять сприятливий вплив на стан здоров’я. У деяких випадках доцільно вживати збагачені тим чи іншим нутрієнтом продукти.
Ці рекомендації описують здорове харчування таким чином:
- включає різноманітні овочі, фрукти, цільні злаки, знежирені молочні продукти та рослинні олії;
- передбачає різноманітні джерела білка, зокрема морепродукти, пісне м’ясо та птицю, яйця, бобові, горіхи, насіння та соєві продукти;
- містить малу кількість насичених жирів і трансжирів, вільних цукрів і натрію;
- відповідає індивідуальним потребам за енергетичною цінністю.
Довідка «ЗУ»
Харчова добавка Декап (ТОВ «ОМНІФАРМА Київ») містить 2000 МО (50 мкг) або 5000 МО (125 мкг) вітаміну D3 (холекальциферолу) в одній таблетці. Декап рекомендується як додаткове джерело вітаміну D з метою підтримання його оптимального рівня в організмі. Вітамін D і його метаболіти регулюють метаболізм кальцію та фосфору, сприяючи нормальному формуванню та росту кісток. Поряд із цим вітамін D бере участь у регуляції функціональної активності багатьох органів і систем. Додаткове надходження вітаміну D особливо актуальне навесні та в осінньо-зимовий період, коли УФ-випромінювання в наших широтах незначне. Контроль рівня вітаміну D і поповнення його в разі дефіциту особливо важливі для осіб із цукровим діабетом, метаболічним синдромом, ожирінням, остеопорозом, аутоімунними та дерматологічними захворюваннями. Дорослим рекомендовано вживати Декап 2000 МО по 1 таблетці на добу або Декап 5000 МО по 1 таблетці на 2 доби під час або після прийому їжі.
Vitamin D. Fact Sheet for Consumers. NIH. Office of Dietary Supplements. Updated: August 7, 2019. [Електронний ресурс]. – Режим доступу: https://ods.od.nih.gov/factsheets/VitaminD‑health%20Professional
Переклала з англ. Лариса Стрільчук
Медична газета «Здоров’я України 21 сторіччя» № 2 (471), січень 2020 р.