25 лютого, 2020
Ведення хворих із безсимптомною бактеріурією та циститом: Рекомендації Європейської асоціації урології 2019 року
Інфекція сечовивідних шляхів (ІСШ) – це запальна реакція епітелію сечовивідного тракту у відповідь на дію патогенних мікроорганізмів, переважно бактерій (Schaeffer A. J., 2002). Актуальність проблеми інфекцій сечових шляхів і нирок зумовлена значною їх поширеністю та високим ризиком хронізації патології.
Класифікація
Існують різні системи класифікацій ІСШ. Найбільш часто використовуються класифікації Центру з контролю та профілактики захворювань США (CDC) [6], Американського товариства з інфекційних захворювань (IDSA) [7], Європейського товариства з клінічної мікробіології та інфекційних захворювань (ESCMID) [8], а також Федеральної служби США з контролю за якістю харчових продуктів і лікарських засобів (FDA) [9, 10].
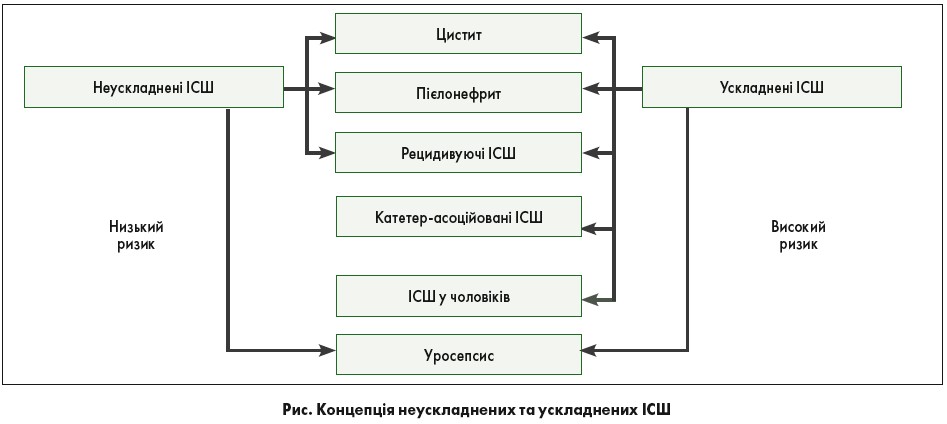
У діючих рекомендаціях широко застосовується концепція неускладнених та ускладнених ІСШ із різними модифікаціями (рисунок). У 2011 р. ЄАУ/відділ ЄАУ з інфекцій в урології запропонували систему класифікації ORENUC, засновану на клінічній картині ІСШ, категоризації факторів ризику та доступності відповідної антибактеріальної терапії [11].
У рекомендаціях щодо інфекцій в урології представлена наступна класифікація ІСШ (таблиця).
Стратегія раціонального використання антибактеріальних препаратів
Метою програми раціонального використання антибактеріальних препаратів є оптимізація результатів профілактики та лікування інфекцій разом зі зменшенням надлишкового й неправильного використання антибактеріальних препаратів [12‑16]. Критерії ефективності включають регулювання призначення антибіотиків, зниження частоти нозокоміальних інфекцій, наприклад Clostridium difficile, і появи резистентних штамів [16]. В урології програма раціонального використання антибактеріальних препаратів має включати низку заходів для забезпечення правильного, заснованого на доказах застосування антибіотиків із метою профілактики й лікування ІСШ та чоловічих статевих органів, а також інші стратегії лікування. Програма потребує багатопрофільного підходу, включаючи урологів, фахівців з інфекційних захворювань, мікробіологів і клінічних фармакологів або фармацевтів [13‑16].
Найбільш важливі компоненти стратегії раціонального використання антибактеріальних препаратів включають [14]:
- регулярне навчання персоналу раціональному використанню антибактеріальних препаратів;
- дотримання місцевих, національних або міжнародних рекомендацій;
- регулярний моніторинг і консультації з фахівцем із інфекційних захворювань та аудит;
- оцінку результатів лікування;
- моніторинг та регулярний зворотний зв’язок із відповідними фахівцями щодо призначення антибактеріальних препаратів та місцевих показників резистентності збудників.
У ряді досліджень в умовах клінік показано, що регулярний моніторинг разом із аудитом лікаря-інфекціоніста дозволяють значно знизити загальне використання антибактеріальних препаратів за рахунок більш короткої тривалості терапії, раннього переходу на пероральні форми препаратів та відмови від антибіотиків, якщо це не впливає на результат захворювання [16, 17]. На даний час відсутні дослідження, в яких би оцінювали суто урологічну популяцію. В той же час у дослідженнях типу «випадок – контроль» відзначалося зниження застосування антибіотиків і резистентності збудників у госпіталізованих урологічних пацієнтів при дотриманні рекомендацій ЄАУ з періопераційної профілактики (без зростання кількості ускладнень) [18].
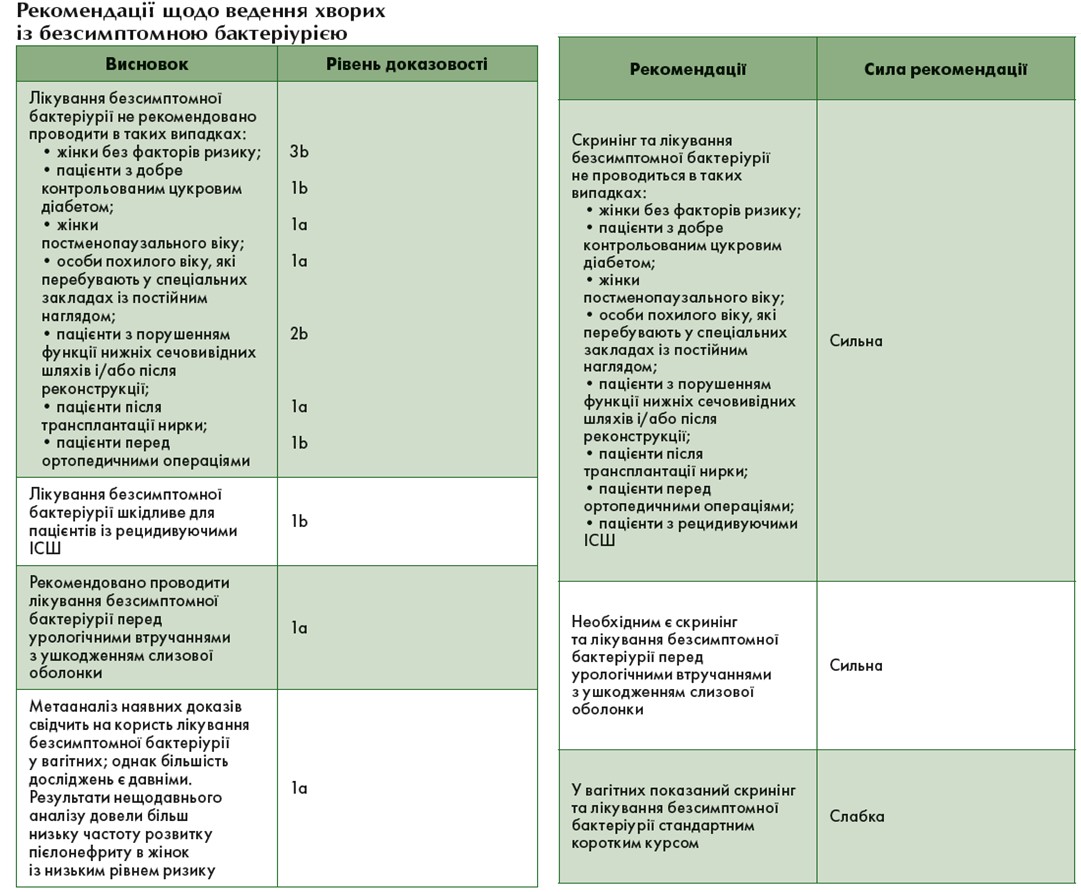
Безсимптомна бактеріурія
Діагностика
Безсимптомна бактеріурія в пацієнтів без клінічних проявів визначається як концентрація бактерій у середній порції сечі ≥105 КУО/мл у двох послідовних аналізах у жінок [23] і в одному аналізі у чоловіків [24]. Справжня бактеріурія в сечі, зібраній при катетеризації, діагностується за концентрації >102 КУО/мл як у чоловіків, так і у жінок [22, 25]. При обстеженні необхідно визначати об’єм залишкової сечі. У разі відсутності інших змін виконання цистоскопії й/або візуалізації верхніх сечовивідних шляхів не є обов’язковим. За стійкого зростання уреазопродукуючих бактерій, наприклад Proteus mirabilis, слід виключити утворення каменів верхніх сечовивідних шляхів [26]. У чоловіків слід виконувати пальцеве ректальне дослідження для виключення захворювань передміхурової залози.
Гострий неускладнений цистит
Неускладнений цистит визначається як гострий, спорадичний або рецидивний у невагітних жінок пременопаузального віку, у яких не виявлено анатомічних і функціональних порушень сечовивідних шляхів або супутніх захворювань.
Майже в половини жінок протягом життя спостерігається принаймні один епізод циститу. До 24 років приблизно кожна третя жінка хоча б один раз перенесла гострий цистит [103]. Фактори ризику включають статевий акт, нового статевого партнера, використання сперміцидів, ІСШ в анамнезі матері та епізод ІСШ у дитячому віці. При неускладненому циститі та пієлонефриті спостерігається аналогічний спектр збудників: Escherichia coli складає 70‑95% випадків, а Staphylococcus saprophyticus – 5‑10%. У рідкісних випадках виділяються інші ентеробактерії, включаючи P. mirabilis і Klebsiella spp. [104].
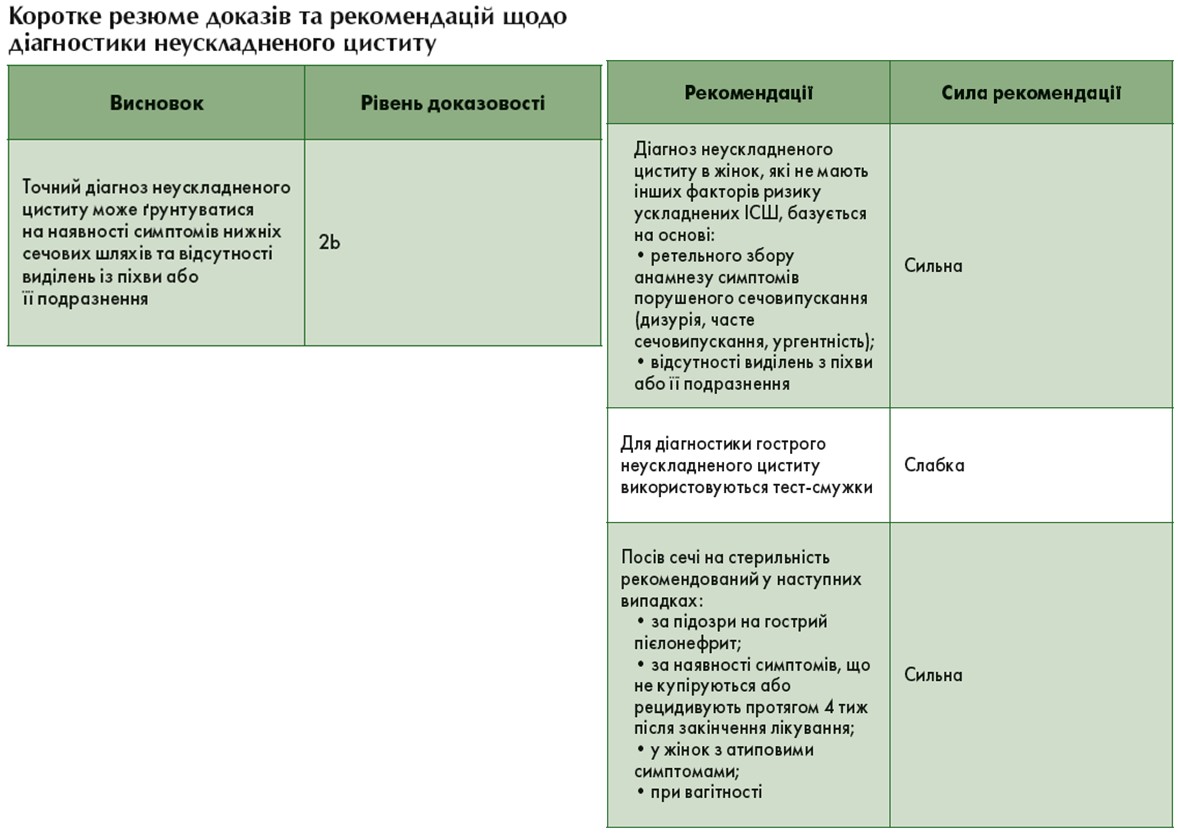
Діагностика
Клінічна діагностика
Діагноз гострого неускладненого циститу може бути встановлений із високою ймовірністю, ґрунтуючись на наявності ірритативних симптомів сечовипускання (дизурія, часті позиви й ургентність) та відсутності виділень із піхви або її подразнення [105, 106]. У жінок похилого віку симптоми з боку органів сечостатевої системи не завжди пов’язані з циститом [107].
Диференційна діагностика
Необхідно диференціювати неускладнений цистит від безсимптомної бактеріурії, яка не потребує лікування, а отже, і діагностики, за винятком випадків, коли вона вважається специфічним фактором ризику (див. вище).
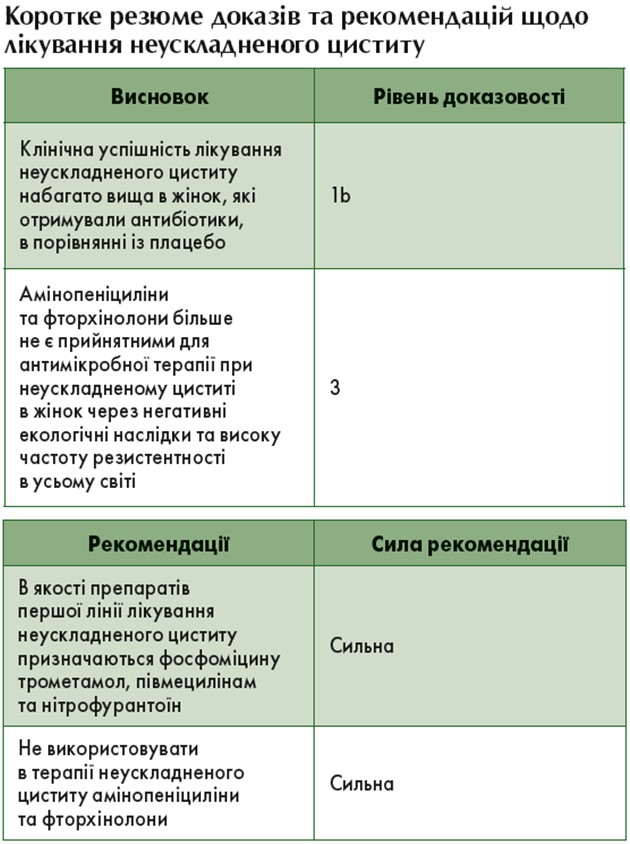
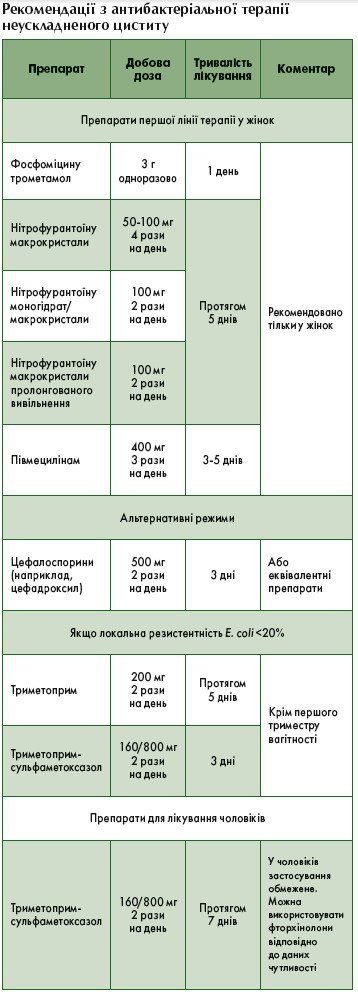
Лікування
Рекомендовано проведення антибактеріальної терапії, оскільки клінічна ефективність набагато вища в тих жінок, які отримували антибіотики, в порівнянні із плацебо [113]. При виборі антибактеріальної терапії слід керуватися наступним [105]:
- спектр і чутливість уропатогенів, що викликають ІСШ;
- ефективність у клінічних дослідженнях при відповідних показаннях;
- переносимість та побічні ефекти;
- небажані екологічні ефекти;
- вартість;
- доступність.
Спостереження
Рутинне призначення загального аналізу або культурального дослідження сечі у безсимптомних пацієнтів не показано [123]. У жінок, у яких симптоми не проходять до кінця курсу лікування, зменшуються, але рецидивують протягом 2 тиж, слід провести культуральне дослідження сечі з визначенням чутливості виділених збудників до антибіотиків [124]. У цій ситуації слід припустити, що етіологічно значущий уропатоген не чутливий до застосовуваного антибіотика, тому необхідно призначити повторне лікування іншим препаратом упродовж 7 днів [124].
Список літератури знаходиться в редакції.
Підготувала Марія Ареф’єва
За матеріалами G. Bonkat, R. R. Bartoletti et al., Urological Infections Guidelines EAU2019.