2 березня, 2020
Саркоїдоз легень: менеджмент захворювання згідно із сучасними рекомендаціями
Саркоїдоз – гранульоматозне захворювання невідомої етіології, яке може вражати будь-який орган, але найчастіше маніфестує ураженням легень. Поширеність саркоїдозу становить 10-20 випадків на 100 тис населення. Клінічна картина дуже варіабельна: від безсимптомного перебігу, який не потребує лікування, до розвитку прогресуючої дихальної недостатності з летальним виходом. Діагноз саркоїдозу легень (СЛ) встановлюється на основі результатів біопсії, яку проводять для визначения наявності гранульом і виключення інфекційної, злоякісної або екологічної етіології захворювання. Лікування має проводитися в пацієнтів із прогресуючим погіршенням симптомів захворювання, ґрунтуючись на даних інструментальних обстежень і результатах функціональних тестів. Препаратами вибору є системні кортикостероїди, які складають основу терапії саркоїдозу.
Етіологія та патогенез
Незважаючи на численні дослідження, етіологія та патогенез СЛ на сьогодні вивчені недостатньо. В основі розвитку захворювання лежить імунно-опосередковане формування гранульом. У ролі тригерних факторів, які спричинюють цей процесс, можуть виступати інфекційні агенти (мікобактерії, кутібактерії, деякі лімфотропні віруси), на що вказує виявлення цих патогенів у матеріалі хворих на саркоїдоз. Крім того, причиною розвитку саркоїдозу може стати потрапляння в легені неорганічного пилу. Свою роль у розвитку гранульоматозного процесу, характерного для саркоїдозу, відіграє також генетична схильність. Патогени, які потрапляють до легень, захоплюються антигенпрезентуючими клітинами – дендритними клітинами та макрофагами – і презентуються CD4+ T-лімфоцитам. Важливе значення для розвитку запалення мають хемокіни: інтерферон-γ (ІНФ), інтерлейкін (ІЛ)-1, ІЛ‑2 та фактор некрозу пухлин альфа (ФНП-α). Постійна стимуляція Т-лімфоцитів призводить до накопичення їх у місцях хронічного запалення та імунно-опосередкованого формування гранульом.
Клінічні симптоми та ознаки
Саркоїдоз зазвичай маніфестує у віці 30-60 років. Відомий як «великий імітатор», СЛ часто маскується під інші захворювання та проявляється відповідною клінічною картиною. Найчастіше при СЛ спостерігаються такі симптоми, як кашель і задишка. У пацієнтів з ендобронхіальним саркоїдозом можуть зазначатися візинг та підвищення реактивності дихальних шляхів; такі ж симптоми можуть виникати і при фібротичних змінах легень. За наявності бронхоектазів пацієнти зазвичай скаржаться на виділення великої кількості гнійного мокротиння, кровохаркання. У деяких хворих можуть розвиватися інфекційні ускладнення, зокрема міцетоми. Розвиток дихальної недостатності можливий, проте спостерігається рідко (на відміну від ідіопатичного легеневого фіброзу). Водночас у хворих на СЛ може зазначатися прогресуюча декомпенсація на тлі ускладнень захворювання, зокрема інфекцій, серцевої недостатності, легеневої емболії. У деяких пацієнтів із СЛ може розвиватися легенева гіпертензія. Розвиток легеневої гіпертензії, асоційованої із саркоїдозом (sarcoid associated pulmonary hypertension, SAPH), слід запідозрити в разі непропорційного зниження дифузійної здатності легень у порівнянні з результатами спірометрії.
При фізикальному обстеженні в пацієнтів із СЛ можуть виявлятися тахіпное, тахікардія та гіпоксемія. Хрипи не є характерними для саркоїдозу навіть при вираженому фіброзі легень, проте в деяких випадках (ендобронхіальний саркоїдоз, бронхоцентричний фіброз) може спостерігатися візинг. Зрідка в деяких пацієнтів із саркоїдозом може мати місце симптом «барабанних паличок», який розвивається на тлі запущеного фіброзу легень.
Принципи діагностики
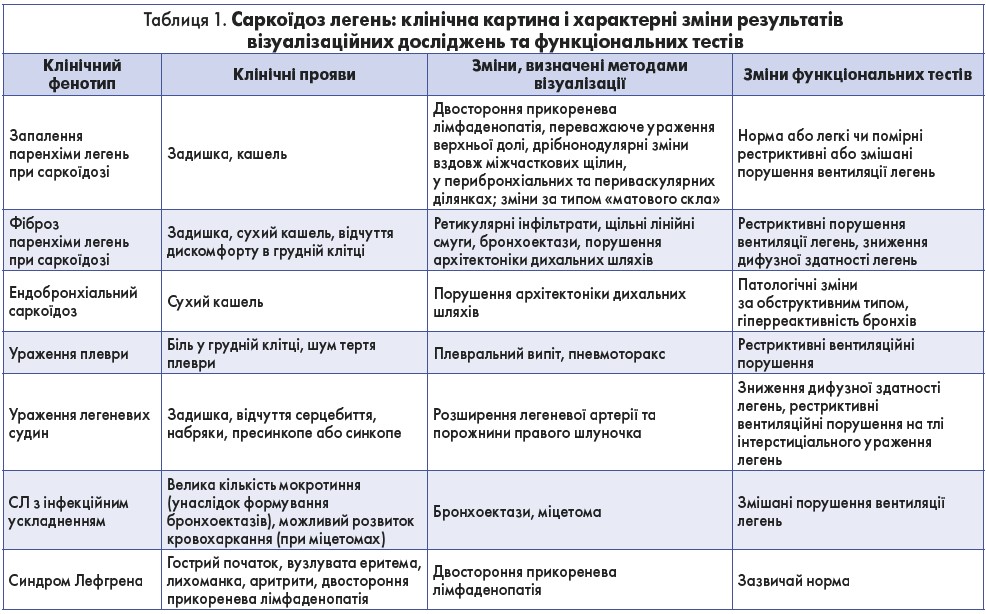
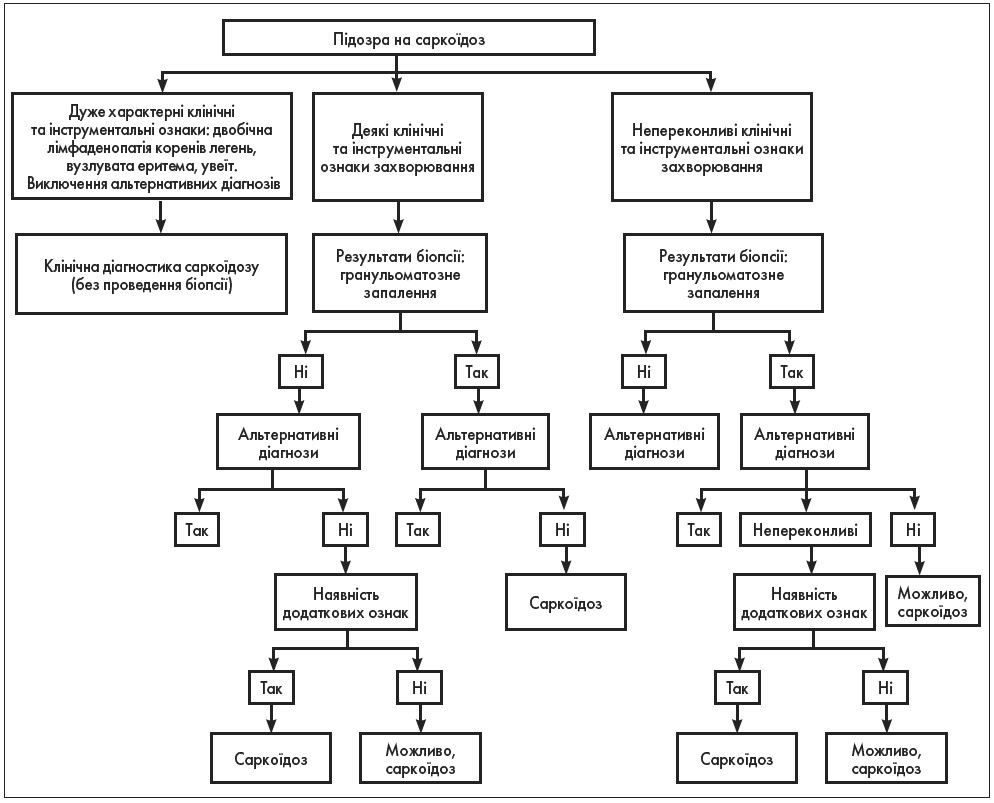
Діагноз СЛ встановлюється на основі клінічної картини, результатів інструментальних та гістологічних досліджень. Ураження легень зазначається в 90% хворих на саркоїдоз. У 50% пацієнтів СЛ виявляється «випадково» під час рутинної рентгенографії органів грудної порожнини (ОГП). При цьому на рентгенограмі ОГП найчастіше виявляють двобічну лімфаденопатію коренів легень. Бронхоскопію з бронхоальвеолярним лаважем (БАЛ), трансбронхіальну біопсію та тонкоголкову аспіраційну біопсію легень і медіастінальних лімфатичних вузлів проводять для виключення інфекції та ідентифікації гранульом. У таблиці 1 представлені характерні для саркоїдозу прояви уражень легень, а також клінічна картина, результати інструментальних досліджень і функціональних тестів. Алгоритм діагностики саркоїдозу зображений на рисунку 1.
Рис. 1. Алгоритм діагностики саркоїдозу
Глюкокортикоїди – основа лікування хворих на СЛ
Лікування хворих на СЛ спрямоване на полегшення симптомів, покращання якості життя та запобігання прогресуванню захворювання. У менеджменті СЛ препаратами вибору є глюкокортикоїди, застосування яких сприяє пригніченню та обмеженню гранульоматозного запалення завдяки регуляції транскрипції генів і модуляції сигнальних шляхів лімфоцитів та альвеолярних макрофагів. Згідно з результатами невеликої кількості досліджень, які вивчали СЛ, застосування пероральних глюкокортикоїдів може сприяти полегшенню респіраторних симптомів, покращанню показників спірометрії та результатів візуалізаційних обстежень.
Глюкокортикоїди застосовуються в терапії саркоїдозу протягом кількох десятків років. Проте рекомендації щодо дозування глюкокортикоїдних препаратів і тривалості лікування СЛ різняться. Згідно з рекомендаціями ATS/ERS/WASOG (American Thoracic Society – Американське торакальне товариство, European Respiratory Society – Європейське респіраторне товариство, World Association for Sarcoidosis and Other Granulomatous Disorders – Всесвітня асоціація саркоїдозу та інших гранульоматозних розладів) 1999 року, у веденні пацієнтів із СЛ необхідно застосовувати преднізолон у дозі 20-40 мг/день протягом 1-3 міс із подальшим застосуванням підтримувальної дози протягом 6-9 місяців. У 2008 р. консенсус Делфі визначив, що застосування глюкокортикоїдного препарату, еквівалентного 40 мг преднізолону, є максильним дозуванням і рекомендується в менеджменті гострого СЛ. Зокрема, у пацієнтів із тяжким перебігом саркоїдозу, гострою дихальною недостатністю препаратом вибору є метилпреднізолон – внутрішньовенно протягом 3 днів, поки не з’явиться можливість перорального прийому препарату (Foundation for Sarcoidosis Research – Sarcoidosis Treatment Guide, 2016).
Водночас для лікування хворих на хронічний СЛ рекомендованим є застосування глюкокортикоїдного препарату перорально в дозі, еквівалентній 10 мг преднізолону, наприклад метилпреднізолону. Останній, на відміну від преднізолону, має вищу глюкокортикоїдну активність і мінімальну мінералкортикоїдну дію, що запобігає затримуванню натрію в організмі, розвитку набряків і підвищенню артеріального тиску. При цьому протизапальний ефект метилпреднізолону сильніший, ніж у преднізолону, а фармакокінетика більш передбачувана, що пов’язано з лінійним зв’язуванням препарату з білками плазми (S.M.H. Al-Habet et al., 1989). Таким чином, лікування СЛ із застосуванням метилпреднізолону має суттєві переваги в разі довготривалої терапії.
Зважаючи на можливі побічні явища, які виникають на тлі тривалого прийому стероїдів, необхідно застосовувати найменші ефективні та добре переносимі дози препаратів. Загальна тривалість лікування зазвичай становить 12 місяців. Після припинення застосування глюкокортикоїдів рецидив спостерігається щонайменше в 14% випадків протягом наступного року. При виникненні рецидиву повторне застосування глюкокортикоїдів дає можливість стабілізувати стан хворого та полегшити симптоми захворювання. В одному з досліджень було виявлено, що куріння та підвищення рівня нейтрофілів >70% є серйозними факторами ризику розвитку рецидиву.
Інгаляційні глюкокортикоїди не рекомендують для початкового лікування СЛ через недостатню ефективність і обмежену кількість досліджень. Проте їх застосування може бути доцільним у пацієнтів із СЛ, якщо основні скарги пов’язані з гіперреактивністю дихальних шляхів та проявляються у вигляді кашлю. Інгаляційні кортикостероїди можна застосовувати в менеджменті СЛ, який супроводжується легкими симптомами та незначними відхиленнями в результатах функціональних тестів. Інгаляційні глюкокортикоїди також можна призначати в якості підтримувального лікування хворих, які потребують прийому низької дози перорального глюкокортикоїду.
Прийом пероральних глюкокортикоїдів може супроводжуватися побічними ефектами та явищами, про що необхідно повідомити пацієнта перед початком лікування.
Інші підходи до лікування СЛ
Слід розглянути доцільність застосування цитотоксичних препаратів як альтернативного лікування саркоїдозу в разі поганої переносимості або недостатньої ефективності глюкокортикоїдів. Усіх жінок із СЛ, які потребують лікування цитотоксичними препаратами, треба попередити про їхній потенційний тератогенний ефект. Крім того, застосування цитотоксичних препаратів може призводити до розвитку цитопеній і опортуністичних інфекцій, мати гепатотоксичний вплив. Отже, використання цитотоксичних препаратів у терапії СЛ потребує регулярного моніторингу загального аналізу крові та печінкових проб. Метотрексат – цитотоксичний препарат, який найчастіше використовується для лікування хворих на СЛ.
Якщо лікування цитотоксичними препаратами не дає можливості досягти оптимальної терапевтичної відповіді, препаратами третьої лінії є біологічні препарати – інгібітори ФНП-α. Найбільш часто застосовуваним препаратом є інфліксімаб. У разі непереносимості пацієнтами інфліксімабу призначають адалімумаб.
У рідкісних випадках у пацієнтів із рефрактерним або прогресуючим перебігом захворювання може бути доцільним застосування циклофосфаміду – алкілувальної сполуки, метаболіти якої мають імунодепресивні та протизапальні властивості. Токсичні ефекти, асоційовані з прийомом циклофосфаміду, включають цитопенію, підвищення ризику інфекційних ускладнень, геморагічний цистит, рак сечового міхура, гепатотоксичність.
Оскільки певна роль у патогенезі СЛ належить нетуберкульозним мікобактеріям, цікавим аспектом у менеджменті захворювання є застосування протитуберкульозних препаратів. В одному із досліджень ефективності застосування левофлоксацину, етамбутолу, азитроміцину та рифампіцину у хворих на СЛ було продемонстровано, що таке лікування призводило до покращання якості життя та подовження дистанції
Загальні відомості про препарати, які застосовуються в лікуванні СЛ, їх дозування, механізм дії та можливі побічні ефекти представлені в таблиці 2.
За неефективності медикаментозного лікування слід розглянути можливість трансплантації легень.
Алгоритм лікування СЛ представлений на рисунку 2.
Рис. 2. Алгоритм лікування саркоїдозу легень
Індивідуальний підхід до кожного пацієнта із СЛ
СЛ, як уже зазначалося, «великий імітатор» із великою варіабельністю клінічних проявів, що є причиною частих діагностичних помилок. Діагноз саркоїдозу встановлюється на основі результатів візуалізаційних обстежень, функціональних тестів та гістологічного підтвердження. Кожен пацієнт із СЛ потребує індивідуального терапевтичного підходу та має бути обізнаний щодо всіх аспектів лікування. У менеджменті СЛ препаратами вибору є глюкокортикоїди. Їх застосування дає можливість зменшити вираженість симптомів і покращити якість життя хворих на СЛ. У деяких випадках необхідно розглянути доцільність інших варіантів лікування – призначення цитостатичних або біологічних препаратів, трансплантації легень.
Література
- S.M.H. Al-Habet et al. Methylprednisolone pharmacokinetics after intravenous and oral administration. Br. J. clin. Pharmac. 1989, 27, 285-290
- Foundation for Sarcoidosis Research – Sarcoidosis Treatment Guide, 2016;
- Aryal S., Nathan S. Contemporary optimized practice in the management of pulmonary sarcoidosis. Therapeutic Advances in Respiratory Disease. 2019, Vol. 13: 1-15.
- Адаптований переклад Анастасії Козловської
Надруковано за підтримки Представництва «Пфайзер Експорт.Бі.Ві.» в Українї
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 4 (49), 2019 р.