26 березня, 2020
Гіперпролактинемія як міждисциплінарна проблема у форматі круглого столу
Міждисциплінарні медичні освітні заходи, у рамках яких обговорюється ведення пацієнтів із певною патологією кількома суміжними спеціалістами, привертають особливу увагу сучасних практикуючих лікарів. Саме з таких позицій слід розглядати одне з основних нейроендокринних порушень – гіперпролактинемію, яка негативно впливає на реалізацію репродуктивної функції. Які особливості діагностики та лікування таких пацієнток із позиції гінеколога-ендокринолога, нейрохірурга й акушера-гінеколога?
Пролактин в адаптації та дезадаптації
Гіперпролактинемія – це патологічний стан, що характеризується стійким підвищенням рівня пролактину в сироватці крові у жінок поза вагітністю й у чоловіків. Даний стан є біохімічним маркером дисфункції гіпоталамо-гіпофізарної системи та найбільш поширеною нейроендокринною патологією: частота її становить 20 випадків на 100 тис. чоловіків і 90 на 100 тис. жінок. Про причини й наслідки підвищеного рівня пролактину розповіла керівник відділення ендокринної гінекології ДУ «Інститут педіатрії, акушерства і гінекології НАМН України ім. акад. О.М. Лук’янової» (м. Київ), член-кореспондент НАМН України, доктор медичних наук, професор Тетяна Феофанівна Татарчук [1].
Пролактин – поліпептидний гормон, що містить 199 амінокислотних залишків, із молекулярною масою 23 кДа, який секретується лактотрофними клітинами передньої долі гіпофіза. Значимість пролактину зумовлена тим, що він виконує в організмі понад 80 біологічних функцій, тобто більше, ніж усі гіпофізарні гормони в сукупності. Крім впливу на репродуктивну систему пролактин має здатність збільшувати вміст ДНК і РНК, прискорювати синтез білка, підвищувати активність фосфатаз, зберігати кількість глікогену, зменшувати споживання глюкози, кисню, демонструє виражений адаптивний ефект.
Вплив на вуглеводний і жировий обмін пролактин здійснює шляхом участі в регуляції активності ферментів та транспортних факторів у жировій тканині, завдяки модулюючому впливу на будову та підтримку маси тіла. Підвищений рівень пролактину асоційований із підвищенням ваги та розвитком ожиріння. Крім того, цей гормон підвищує активність β-клітин підшлункової залози, що призводить до зниження толерантності до глюкози та інсулінорезистентності, тобто при гіперпролактинемії відбуваються певні метаболічні порушення.
Зміни в ліпідному обміні характеризуються: гіперхолестеринемією, підвищенням концентрації ліпопротеїнів низької та дуже низької щільності з одночасним зниженням концентрації ліпопротеїнів високої щільності. У результаті цих змін підвищується ризик ішемічної хвороби серця й артеріальної гіпертензії.
Відомо, що гіперпролактинемія асоційована з порушенням метаболізму кісткової тканини. Зниження мінеральної щільності кісток зумовлено прямим і опосередкованим пригніченням стероїдогенезу в яєчниках. Щільність кісткової тканини хребта у жінок із гіперпролактинемією знижена приблизно на 25% і не завжди відновлюється за нормалізації рівня пролактину. У молодих жінок із гіперпролактинемією, що дебютувала в підлітковому віці, остеопенія і/або остеопороз спостерігається у 80% випадків. У даної категорії хворих відмічається також значне зниження рівня сироваткового остеокальцину – стимулятора ремоделювання кісткової тканини, при цьому зазначені зміни позитивно корелюють із тривалістю гіперпролактинемії.
Із гіперпролактинемією пов’язаний розвиток пухлинних процесів. Доведено, що пролактин пригнічує процеси апоптозу, стимулює інсуліноподібний фактор росту 1 (ІПФР‑1) і тим самим сприяє пухлинному росту в молочних залозах (МЗ), гіперплазії ендометрію, зростанню міоми матки. При виявленні підвищеного рівня пролактину необхідно виключити патологію печінки, надниркових залоз і щитоподібної залози, синдром полікістозу яєчників та захворювання нирок.
Професор Т.Ф. Татарчук відзначила, що в результаті гіперпролактинемії розвиваються серйозні патологічні стани, з якими стикаються акушери-гінекологи в повсякденній практиці, а саме: захворювання МЗ, порушення менструального циклу, міома матки, діенцефальний пубертатний синдром, остеопенічний та метаболічний синдроми, невиношування вагітності, безпліддя, аномальна маткова кровотеча.
З огляду на це, наголосила доповідач, у лікарів-гінекологів має бути настороженість щодо гіперпролактинемії при появі в пацієнтки неврологічної симптоматики: головного болю, запаморочення, порушення сну, погіршення пам’яті, розладів зору (зниження гостроти і звуження полів зору, двоїння в очах, сльозотеча). Визначити рівень пролактину необхідно за наявності скарг неспецифічного характеру (слабкість, підвищена втомлюваність, дратівливість, тривожність, емоційна лабільність тощо), а також емоційно-особистісних розладів (схильність до депресії, аутизація, психосоціальна дезадаптація).
Гіперпролактинемія як причина доброякісних захворювань молочної залози
Про провідну роль гіперпролактинемії в патогенезі дисгормональних захворювань МЗ (ДЗМЗ) розповіла старший науковий співробітник відділення ендокринної гінекології ДУ «Інститут педіатрії, акушерства і гінекології НАМН України ім. акад. О.М. Лук’янової», кандидат медичних наук Ольга Олексіївна Єфименко [2-4].
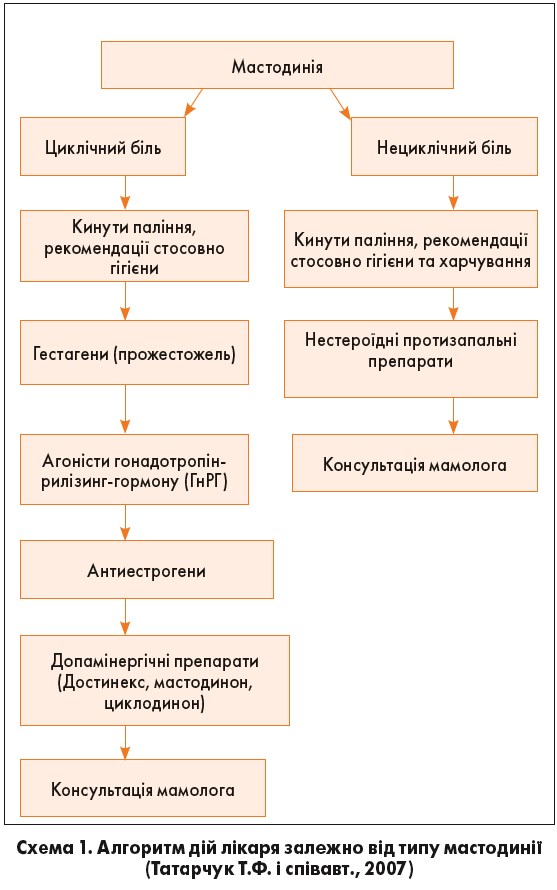 Зокрема, вона зазначила, що гіперпролактинемія викликає гіпопрогестеронемію, збільшує кількість рецепторів до естрадіолу в тканині МЗ і підвищує чутливість до його дії, призводить до прискорення росту епітеліальних клітин у МЗ, здійснює прямий стимулюючий вплив на розвиток у них проліферативних процесів. Доведено, що гіперпролактинемія має канцерогенний вплив на тканини МЗ.
Зокрема, вона зазначила, що гіперпролактинемія викликає гіпопрогестеронемію, збільшує кількість рецепторів до естрадіолу в тканині МЗ і підвищує чутливість до його дії, призводить до прискорення росту епітеліальних клітин у МЗ, здійснює прямий стимулюючий вплив на розвиток у них проліферативних процесів. Доведено, що гіперпролактинемія має канцерогенний вплив на тканини МЗ.
Відомо, що частота виявлення доброякісних дисплазій МЗ серед жінок репродуктивного віку становить понад 40%. Більшість учених вважають, що основною причиною їх розвитку є порушення балансу між рівнями естрогенів і прогестерону в бік відносної гіперестрогенії. У жінок, які страждають на доброякісні дисплазії МЗ, спостерігається підвищений ризик розвитку раку МЗ.
До дисгормональних доброякісних станів МЗ відносяться фіброаденоми, кісти, мастодинія – циклічна (переважно дисгормональна) і нециклічна (запальної етіології). Циклічна масталгія, у свою чергу, пов’язана з менструальним циклом, часто білатеральна, як правило, гормонозалежна, поєднується із ДЗМЖ. Такий тип масталгії є фактором ризику розвитку раку МЗ; застосування комбінованих оральних контрацептивів і замісної гормональної терапії хоча й не протипоказане, проте може посилювати больові відчуття. Лікарська тактика при мастодинії представлена на схемі 1.
Якщо скарг на мастодинію немає, на підставі яких клінічних ознак можна запідозрити у жінки підвищення рівня пролактину? Відповідаючи на це питання, О.О. Єфименко зазначила, що жінки з гіперпролактинемією зовні, як правило, не відрізняються від здорових. До симптомів цього патологічного стану відносяться порушення менструального циклу (оліго- або аменорея, ановуляторний цикл), галакторея, безпліддя, зниження лібідо і фригідність, гірсутизм, акне.
Окремо вона зупинилася на такому прояві гіперпролактинемії, як галакторея – патологічне виділення молока. Виділення молока з молочних залоз можна вважати патологічним, якщо воно виявляється через три роки після вагітності. Поява галактореї може бути першою ознакою захворювання. У 18% хворих галакторея з’являється за кілька років до порушень менструального циклу, у 56% – одночасно з ними й тільки у 26% осіб – через кілька років після таких. Утім наявність галактореї не завжди корелює з рівнем пролактину, тому ця ознака не є діагностичним критерієм гіперпролактинемії й може розглядатися тільки в сукупності з іншими симптомами.
У більшості пацієнток із гіперпролактинемією спостерігається своєчасний початок і регулярний ритм менструацій із моменту менархе. Порушення циклу може виникнути під впливом стресових ситуацій, після початку статевого життя, внаслідок мимовільних або медичних абортів. Нерідко початку захворювання передують оперативні втручання, травми, прийом лікарських препаратів. Згідно з результатами досліджень функціонального стану яєчників, причиною порушення менструального циклу у більшості (80%) хворих є ановуляція, у решти – недостатність лютеїнової фази. Зміни функціонування яєчників призводять до репродуктивних розладів – значна кількість (72%) пацієнток страждають на первинне безпліддя.
Відповідно до положень Національного консенсусу з гіперпролактинемії (2016), визначення рівня пролактину проводиться у жінок за наступних станів:
- порушення менструального циклу;
- безпліддя;
- гіпоплазія матки;
- галакторея;
- фіброзно-кістозна мастопатія;
- ожиріння;
- надмірне оволосіння;
- остеопороз;
- прояв неврологічної симптоматики (за наявності макроаденоми).
Алгоритм діагностики гіперпролактинемії
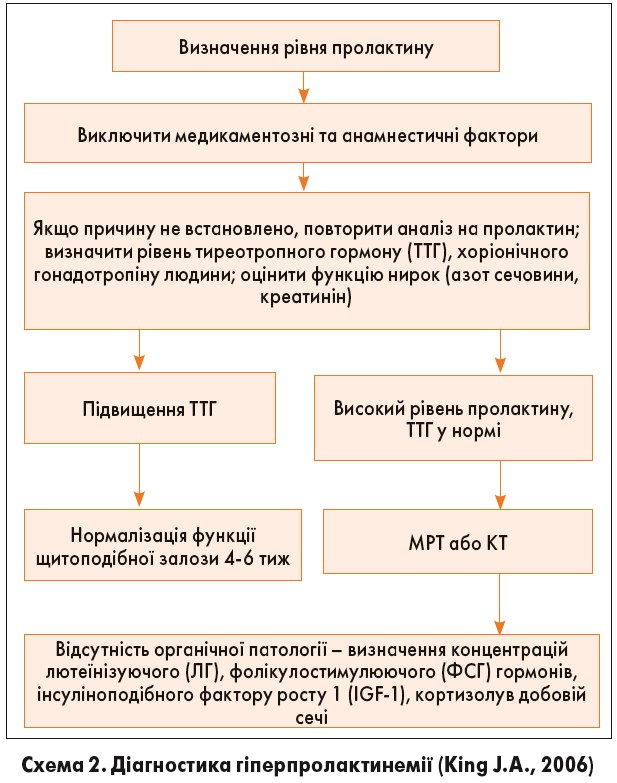 О.О. Єфименко зауважила, що діагностика різних форм гіперпролактинемії ґрунтується на визначенні рівня пролактину в сироватці крові (схема 2). Забір крові проводять у ранкові години натщесерце, на фоні попереднього психоемоційного, фізичного й статевого спокою. Для встановлення підвищеної концентрації пролактину достатньо одного аналізу. У разі перевищення значення 25 нг/мл рекомендовано дослідження на молекулярні фракції з визначенням рівня макропролактину.
О.О. Єфименко зауважила, що діагностика різних форм гіперпролактинемії ґрунтується на визначенні рівня пролактину в сироватці крові (схема 2). Забір крові проводять у ранкові години натщесерце, на фоні попереднього психоемоційного, фізичного й статевого спокою. Для встановлення підвищеної концентрації пролактину достатньо одного аналізу. У разі перевищення значення 25 нг/мл рекомендовано дослідження на молекулярні фракції з визначенням рівня макропролактину.
Якщо виникають сумніви щодо діагнозу, наприклад за наявності клінічних проявів та відсутності лабораторного підтвердження, слід повторити визначення рівня пролактину в інший день, виконавши два аналізи з інтервалом у 15-20 хв, щоб уникнути помилок внаслідок пульсуючої секреції пролактину.
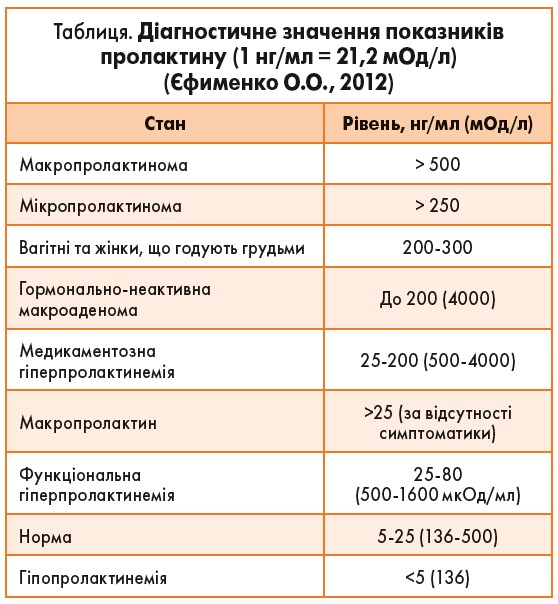
Інтерпретація результатів визначення рівня пролактину (таблиця). О.О. Єфименко зазначила, що все залежить від рівня пролактину – наскільки вираженою є гіперпролактинемія. Якщо концентрація пролактину відповідає рівню ≤250 нг/мл, то в даному випадку мова йде про функціональну гіперпролактинемію. При цьому, як правило, пухлинні новоутворення не визначаються. У разі концентрації пролактину 250-500 нг/мл слід враховувати можливість наявності в пацієнтки мікропролактиноми. Відповідно, при підвищенні рівня пролактину >500 нг/мл необхідно застосовувати візуалізаційні методи діагностики, оскільки в даному випадку високою є ймовірність того, що у жінки буде виявлена макропролактинома.
 У пацієнток із гіперпролактинемією без клінічних симптомів рекомендується виключити феномен макропролактинемії – переважання big-big пролактину або наявність антипролактинових антитіл. Нейровізуалізаційні дослідження слід виконати незалежно від ступеня гіперпролактинемії, щоб виключити патологію гіпоталамо-гіпофізарної зони. МРТ із гадолінієм й акцентом на параселярну ділянку є методом вибору діагностичної візуалізації.
У пацієнток із гіперпролактинемією без клінічних симптомів рекомендується виключити феномен макропролактинемії – переважання big-big пролактину або наявність антипролактинових антитіл. Нейровізуалізаційні дослідження слід виконати незалежно від ступеня гіперпролактинемії, щоб виключити патологію гіпоталамо-гіпофізарної зони. МРТ із гадолінієм й акцентом на параселярну ділянку є методом вибору діагностичної візуалізації.
У клінічній практиці часто трапляються випадки стрес-індукованої гіперпролактинемії, особливо в молодих жінок і дівчат-підлітків у період становлення репродуктивної функції. Такий стан характеризується помірним підвищенням рівня пролактину або його коливаннями на верхній межі норми. Лабораторні показники необхідно оцінювати в комплексі із клінічною картиною та результатами додаткових методів дослідження. До них відносяться: оцінка стресу; УЗД МЗ і/або мамографія; визначення рівня гонадотропінів, естрадіолу і прогестерону.
Тактика лікаря за наявності характерних для гіперпролактинемії симптомів (порушення менструального циклу, безпліддя, мастопатія тощо) за нормального рівня пролактину. У разі коли рівень пролактину знаходиться в межах норми (близько 5-25 нг/мл), причина зазначених порушень може полягати в іншому й бути не пов’язана з порушенням гормонального фону. Призначати агоністи дофаміну (група препаратів, що знижують концентрацію пролактину) відповідно до інструкції для їх застосування слід тільки тоді, коли показник перевищує норму.
Загалом, визначення рівня пролактину й підтвердження або виключення діагнозу «гіперпролактинемія» на сьогодні є досить простим завданням, оскільки дана методика не потребує великих витрат часу та коштів.
Терапевтична тактика гіперпролактинемії
Практично за будь-якого підвищення рівня пролактину, особливо якщо показники перевищують 80 нг/мл, золотим стандартом лікування, відповідно до Національного консенсусу щодо ведення пацієнтів із гіперпролактинемією (2016), є призначення агоністів дофаміну, таких як каберголін або бромокриптин, або ж рослинних препаратів дофамінергічної дії. При цьому каберголін є препаратом першої лінії як найбільш ефективний засіб для нормалізації рівня пролактину та зменшення розмірів пухлини гіпофіза. Курс лікування має ґрунтуватися на призначенні мінімально ефективних доз (1 таблетка Достинексу = 0,5 мг каберголіну) відповідно до рекомендованих режимів прийому (1 таблетка одноразово або 1/2 таблетки 2 рази на тиждень).
Через 1 міс після закінчення курсу лікування визначають рівень пролактину. Якщо він у межах норми, то курс лікування каберголіном у такій самій дозі та кратності прийому має бути продовжений як мінімум до 6 місяців.
Особливості призначення агоністів дофаміну. Одна з головних помилок у застосуванні препарату каберголін полягає в тому, що при його прийомі рівень пролактину нормалізується в короткі терміни, але вимагає постійного контролю відповідно до вищезазначеного курсу лікування. Проте більшість клініцистів після одноразового досягнення нормальної концентрації пролактину скасовують його прийом, і, відповідно, вже невдовзі рівень пролактину повертається до вихідних показників.
Ще однією помилкою є твердження, що чим вищий рівень пролактину, тим вищою має бути стартова доза препарату. Ґрунтуючись на рекомендаціях Національного консенсусу (2016), яким би високим не був рівень пролактину, починати прийом агоністів дофаміну слід із мінімальних ефективних доз. Підвищувати дозу можна залежно від переносимості препарату. При цьому концентрацію пролактину слід контролювати кожні 4 тиж з титруванням дози препарату для досягнення мінімальної ефективної дози.
На окрему увагу заслуговує поширена хибна думка, що в пацієнток із гіперпролактинемією, які проходять курс терапії препаратом каберголін, здійснення репродуктивних планів є неможливим. О.О. Єфименко зазначила, що це не так. При безплідді, зумовленому гіперпролактинемією, настання вагітності на фоні прийому цього препарату не лише можливе, а й, по суті, є основною метою терапії. Що ж стосується ймовірності розвитку гіпопролактинемії на фоні прийому препарату каберголін, то, виходячи з особистого досвіду й даних численних міжнародних досліджень, теоретично розвиток даного ефекту можливий, однак на практиці майже ніколи не зустрічається. Проте, наголосила О.О. Єфименко, стосовно порушень рівня пролактину завжди слід бути напоготові, і на додачу до першого визначення його рівня через 1 міс після початку терапії препаратом каберголін порекомендувала проводити повторні аналізи 1 раз на 2 місяці.
Пролактиноми: хірургічний погляд на нехірургічну проблему
Досвідом хірургічної тактики ведення пролактином поділився з колегами старший науковий співробітник відділення транссфеноїдальної нейрохірургії аденом гіпофіза ДУ «Інститут нейрохірургії імені А.П. Ромоданова НАМН України» (м. Київ), доктор медичних наук Микола Олександрович Гук [1].
Він зазначив, що на даний час стратегія лікування пролактином полягає в застосуванні мультидисциплінарного підходу (ендокринологія, нейрохірургія, радіологія) на всіх стадіях терапії, але з явним домінуванням агоністів дофаміну як методу вибору. Оскільки пролактинома – це гормонально-активна пухлина передньої долі гіпофіза (аденогіпофіза), що секретує пролактин, то діагноз «пролактинома» може бути встановлений тільки після імуногістохімічної верифікації тканини аденоми гіпофіза.
У структурі всіх діагностованих аденом гіпофіза на частку пролактином припадає 40%, тобто вони є найбільш поширеними гормонально-активними формами пухлин гіпофіза. Пролактиноми складають 4-5% всіх внутрішньочерепних новоутворень. При аутопсії померлих внаслідок різних причин виявлені мікроаденоми гіпофіза у 22% випадків, причому половина з них – імунопозитивні на пролактин.
Діагностика пролактином включає оцінку клінічних симптомів і визначення рівня пролактину. Виявлена гіперпролактинемія потребує проведення МРТ головного мозку. Відзначено, що при рівні пролактину 150-200 нг/мл у 99% випадків виявляється аденома гіпофіза, при рівні 70 нг/мл – із таким же ступенем імовірності можна прогнозувати відсутність будь-якої пухлини. При цьому найбільші труднощі диференційної діагностики виникають у групі хворих, у яких концентрація пролактину становить від 70 до 200 нг/мл. У таких пацієнтів необхідно визначати ізоформи гормону, враховувати hook-ефект; на МРТ може бути виявлена інша нейрохірургічна патологія – пухлина кишені Ратке, або краніофарингіома, гермінома.
Подальша тактика ведення пацієнтів залежить від розмірів виявленої пухлини. Мікропролактиноми в 95% випадків не збільшуються, краще піддаються консервативному лікуванню. Такі хворі мають перебувати на обліку в ендокринолога. Макропролактиноми мають більш агресивний перебіг, у ряді випадків вимагають хірургічного втручання, тому дана категорія пацієнтів повинна перебувати під спостереженням і ендокринолога, і нейрохірурга.
Прогрес у лікуванні пролактином агоністами дофаміну докорінно змінив роль нейрохірургії в терапії цих пухлин – операції проводяться лише у випадках непереносимості або резистентності до препаратів. Виняток становлять кістозні макропролактиноми або симптоматичні випадки гіпофізарної апоплексії на будь-якому етапі лікування.
Відповідно до клінічних рекомендацій Міжнародного ендокринологічного товариства (МЕТ, 2011) із діагностики та лікування гіперпролактином у таких пацієнтів М.О. Гук рекомендував дотримуватися наступної тактики:
- за відсутності нормалізації рівня пролактину, але зменшення розмірів пухлини – підвищення дози агоністів дофаміну;
- у разі непереносимості або резистентності до бромокриптину – заміна каберголіном;
- за наявності симптомів у пацієнтів, які не переносять високі дози каберголіну або нечутливі до лікування агоністами дофаміну, їм слід запропонувати транссфеноїдальне нейрохірургічне втручання.
Стосовно хірургічного методу лікування пролактином необхідно враховувати кілька аспектів:
- гарантувати мінімальний рівень ускладнень при хірургії аденом гіпофіза можуть тільки клініки з досвідом понад 100 трансназальних втручань на рік;
- хірургічне втручання має потенційні ризики для функції гіпофіза;
- тільки оперативне лікування (без комплексного підходу) є ефективним не більш ніж у 10% усіх пацієнтів із пролактиномами.
Гіперпролактинемія і вагітність
Проблеми ведення вагітності у жінок із гіперпролактинемією висвітлила професор Одеського національного медичного університету, доктор медичних наук Світлана Родіонівна Галич [1].
Вона зазначила, що у клінічних рекомендаціях МЕТ (2011) представлений доказовий підхід до визначення етіології та лікування медикаментозно індукованої гіперпролактинемії і пролактином у вагітних і невагітних жінок. Так, на сучасному етапі правильне ведення вагітності починають у прегравідарному періоді. При цьому завдання прегравідарної підготовки при гіперпролактинемії є наступними:
- нормалізація рівня пролактину;
- відновлення фертильності у жінок і чоловіків, а також статевої функції у чоловіків;
- нормалізація менструального циклу;
- за наявності пролактин-секретуючої аденоми гіпофіза – зменшення розмірів пухлини.
Відповідно до клінічних рекомендацій МЕТ, у прегравідарному періоді не показано застосування агоністів дофаміну для лікування пацієнток із мікропролактиномами, що не проявляються клінічно. У хворих із симптоматичними пролактин-секретуючими мікро- або макроаденомами гіпофіза рекомендована терапія агоністами дофамінових рецепторів, що сприяє зниженню рівня пролактину, зменшенню розмірів пухлини й відновленню гонадної функції.
Існують три підходи до лікування гіперпролактинемії: призначення медикаментозних засобів, хірургічне втручання і променева терапія. На сьогодні при всіх формах гіперпролактинемії основним методом лікування є фармакотерапія агоністами дофамінових рецепторів.
Порівняння трьох поколінь препаратів агоністів дофаміну свідчить про те, що на сьогодні за багатьма показниками лідируючі позиції в лікуванні хворих із пролактиномами займає каберголін (Достинекс). Особливо важливим при підготовці до вагітності є те, що цей препарат вирізняється максимальною тривалістю пролактин-інгібуючого ефекту. Зниження концентрації пролактину у плазмі крові відзначається протягом 3 год після прийому каберголіну й зберігається впродовж 7-28 днів у здорових осіб і пацієнтів із гіперпролактинемією. Фахівці рекомендують віддавати перевагу каберголіну через його високу ефективність у нормалізації рівня пролактину та з огляду на більшу частоту зменшення розміру пухлини.
Рекомендована схема прегравідарного лікування гіперпролактинемії препаратом Достинекс (каберголін):
- початкова доза – 0,5 мг/тиж;
- середня терапевтична доза – 1 мг/тиж;
- підбір оптимальної щотижневої дози.
Існуючі на сьогодні публікації щодо дослідження ефективності Достинексу свідчать про те, що його застосування призводить до значного зменшення розмірів, а в ряді випадків – до повного зникнення пухлини гіпофіза. Крім того, Достинекс має більш високий профіль безпеки й переноситься значно краще, ніж бромокриптин. Випадки відмови пацієнток від лікування у разі прийому Достинексу спостерігаються в 4 рази рідше, ніж при прийомі бромокриптину.
За умови ретельного клінічного й біохімічного динамічного контролю терапія агоністами дофаміну може бути поступово скорочена й навіть скасована. Оптимальні умови для настання вагітності формуються у пацієнток, які отримували лікування протягом не менш ніж 2 років, у яких зберігається нормальний рівень пролактину й на МРТ не виявляються ознаки пухлини.
Деякі ендокринологи рекомендують пацієнткам із макропролактиномами, які планують вагітність, здійснювати прегравідарне хірургічне втручання на гіпофізі. Однак слід враховувати той факт, що операція може призвести до гіпопітуїтаризму та необхідності використання репродуктивних технологій (індукція овуляції гонадотропінами) для досягнення вагітності, так само й як і до довічної замісної гормональної терапії. Тому більшість фахівців, у тому числі й нейрохірургів, схиляються до доцільності медикаментозного прегравідарного лікування таких пацієнток.
При веденні вагітності лікарі завжди вирішують проблему потенційного впливу застосовуваних медикаментів на плід. У даному аспекті на ранніх термінах гестації підхід залежить від розмірів пухлини й попереднього лікування. Усім пацієнткам із перших місяців вагітності слід обов’язково здійснювати профілактику вад розвитку нервової трубки плода призначенням препаратів фолієвої кислоти.
На даний час відомо, що ризик росту пухлини в період вагітності за наявності мікропролактиноми становить 2,6%, після хірургічного лікування макропролактиноми – 2,8%, а у випадках нелікованої макропролактиноми – 31%.
Професор С.Р. Галич зазначила, що у вагітних із пролактиномами немає необхідності в рутинному визначенні пролактину. Так, за нормального розвитку вагітності рівень пролактину підвищується в 10 разів, досягаючи 150-300 мкг/л наприкінці III триместру. Об’єм гіпофіза вагітної збільшується більш ніж у 2 рази в основному за рахунок стимульованого естрогенами зростання кількості лактотрофів. У разі відміни агоністів дофаміну на початку вагітності рівень пролактину сироватки зростає, і подальше його збільшення неточно відображає зміни в розмірах та активності пухлини. У деяких пацієнток із пролактиномами може не підвищуватися рівень пролактину під час вагітності. Крім того, у період гестації допологова гіперпролактинемія може навіть зменшуватися, при цьому післяпологовий рівень пролактину часто буває нижчим, ніж до зачаття. Після вагітності у деяких жінок гіперпролактинемія може повністю зникнути.
Щодо контролю розмірів пухлини, то експерти МЕТ рекомендують утриматися від проведення МРТ головного мозку під час вагітності в пацієнток із мікроаденомами або з інтраселярними макроаденомами, якщо немає клінічних ознак зростання пухлини (порушення зору, зміни його полів, головний біль тощо).
Таким чином, тактика ведення вагітності в жінок із гіперпролактинемією включає:
- спільне ведення вагітної лікарями акушером-гінекологом і нейрохірургом (при макропролактиномах);
- рутинне клінічне обстеження в кожному триместрі у вагітних пацієнток із мікро- і макроаденомами після хірургічного лікування без ознак порушення зору;
- лікування агоністами дофаміну і визначення полів зору у пацієнток із макроаденомами, яким раніше не проводилося оперативне або променеве лікування.
Показання для додаткового обстеження (офтальмологічне + МРТ без застосування контрастного посилення):
- поява або посилення головного болю;
- порушення полів зору;
- наявність обох вищезазначених ознак.
Ведення пацієнток із гіперпролактинемією на прикладі клінічних випадків
Про особливості диференційної діагностики та важливість комплексного підходу у веденні пацієнток із гіперпролактинемією розповіла завідувач кафедри акушерства, гінекології та перинатології факультету післядипломної освіти Львівського національного медичного університету ім. Данила Галицького, доктор медичних наук, професор Віра Іванівна Пирогова, що було продемонстровано на прикладі двох клінічних випадків [5].
З огляду на різноманіття етіологічної структури істинної гіперпролактинемії, діагностика має включати ретельний збір анамнезу хвороби, інструментальне обстеження органів і систем, задіяних у процесах регуляції секреції або метаболізму пролактину.
Про важливість дотримання певних діагностичних і лікувальних підходів у практиці акушера-гінеколога свідчить наступна клінічна ситуація.
Таким чином, основними завданнями лікування гіперпролактинемії є нормалізація рівня пролактину, відновлення фертильності, нормалізація менструального циклу, досягнення регресії або стабілізації росту за наявності пролактин-секретуючої аденоми гіпофіза.
Клінічний випадок № 1
Пацієнтка К., 23 років, домогосподарка, одружена, звернулася із приводу відсутності вагітності протягом двох років статевого життя без запобігання. Скарги на нерегулярні менструації, слабкість, сонливість, забудькуватість, випадіння волосся, схильність до закрепів останніми місяцями. Зріст пацієнтки – 164 см, маса тіла – 77 кг, індекс маси тіла (ІМТ) – 28,6 кг/м2.
Анамнез. Менструальний цикл нерегулярний із моменту менархе (15 років), затримки до 2-3 міс, менструації болісні. Періодично приймала нестероїдні протизапальні препарати, вітаміни. Консультація гінеколога перший раз у 19 років у зв’язку з початком статевого життя (побоювалася вагітності при затримці менструації). Після ультразвукового обстеження (УЗО) встановлено діагноз «полікістоз яєчників». З лікувальною і контрацептивної метою було призначено лікування: комбінований оральний контрацептив, що містить 0,035 мг етинілестрадіолу і 2 мг ципротерону ацетату, генікохель, оваріум композитум. На фоні лікування менструальний цикл став регулярним – 3-4 дня через 28 днів, проте у зв’язку зі збільшенням маси тіла на 6 кг пацієнтка через 7 міс лікування припинила. Із сімейного та соматичного анамнезу відомо, що в матері пацієнтки був діагностований вузловий зоб, у зв’язку із чим їй було проведено струмектомію. Чи отримує мати терапію із приводу патології щитоподібної залози (ЩЗ), пацієнтці не відомо.
Обстеження. Пацієнтці проведено комплексне обстеження, включаючи УЗД ЩЗ, органів малого таза, гормональні дослідження. Під час обстеження виявлено ознаки аутоімунного тиреоїдиту (об’єм ЩЗ – 24 мл3, об’ємні утворення відсутні, неоднорідна ехо-структура, титр антитіл до тиропероксидази – 235 Од), субклінічного гіпотиреозу (СГ) (ТТГ – 6,6 мМО/л), гіперпролактинемії (пролактин – 52, 9 нг/мл).
З метою виключення аденоми гіпофіза пацієнтці було проведено МРТ із контрастуванням. За результатами обстеження встановлено: накопичення контрасту рівномірне, розміри гіпофіза відповідають нормі. Даних, які б свідчили про мікроаденому гіпофіза, не виявлено. Чоловік обстежений, фертильний.
У разі виявлення підвищеного рівня пролактину необхідно виключити патологію печінки, надниркових залоз, ЩЗ, сечовидільної системи, синдром полікістозних яєчників. За дефіциту тиреоїдних гормонів відбувається порушення продукції тропних гормонів гіпофіза, при цьому частота гіперпролактинемії при маніфестному гіпотиреозі спостерігається у 35% випадків, при субклінічному – у 22%. Відсутність нормалізації тиреоїдного статусу пацієнтки не дозволяє ефективно нормалізувати рівень пролактину.
Мета лікування – нормалізація рівня пролактину та функції ЩЗ, відновлення фертильності. Пацієнтці у зв’язку з безпліддям на фоні гіперпролактинемії, СГ, аутоімунного тиреоїдиту призначено відповідне лікування: левотироксин – 125 мкг/добу з корекцією дози до досягнення рівня ТТГ 2 мМО/л, Достинекс – із початкової дози 0,25 мг двічі на тиждень із корекцією дози через 1 міс до досягнення рівня пролактину 12 нг/мл, дидрогестерон – по 10 мг двічі на добу.
Нормалізація рівня пролактину була досягнута через 3 міс терапії. Продовжено терапію СГ зі зменшенням дози левотироксину. На фоні нормалізації гормонального гомеостазу (пролактин – 12,6 н/мл, ТТГ – 2,2 мМО/л) й адекватної прегравідарної підготовки (фолієва кислота, йодомарин у рекомендованих дозах) у пацієнтки діагностовано маткову вагітність.
Клінічний випадок № 2
Пацієнтка С., 34 років, звернулася за консультацією у зв’язку з відсутністю менструації протягом 3 міс після закінчення лактації. Пологи перші, без особливостей, грудне вигодовування протягом 1,5 року.
Анамнез. Лікування з приводу безпліддя, мікроаденоми гіпофіза (діаметр – 4 мм). Отримувала каберголін по 0,5 мг 2 рази/ тиждень протягом 6 міс. У зв’язку з настанням вагітності лікування припинила, контрольне МРТ до і під час вагітності не проводилося. Після пологів обстеження не проходила, лікування не відновлювала.
Обстеження. Галакторея середньої інтенсивності. Рівень пролактину – 98 нг/мл. За результатами МРТ діагноз «мікроаденома» підтверджений, констатовано прогресування пухлинного процесу – мікроаденома діаметром 6 мм із супраселярним ростом. Консультація окуліста: незначне звуження полів зору на білий колір по периферії обох очей.
Пацієнтка отримала консультацію нейрохірурга – оперативне лікування не показано, рекомендована терапія каберголіном. Призначено препарат Достинекс по 0,5 г 2 рази/тиждень із контролем рівня пролактину, спочатку – через 1 міс від початку терапії для необхідної корекції; МРТ головного мозку – через 6 і 12 міс. З огляду на попередній досвід недбалого ставлення до лікування, пацієнтка поінформована, що зниження дози каберголіну або скасування його прийому рекомендовано не раніше ніж через 2 роки безперервного лікування, за тривалої нормалізації рівня пролактину та позитивної регресії мікроаденоми за даними МРТ. На час лікування рекомендована бар’єрна контрацепція.
Література
1. Гиперпролактинемия как междисциплинарная проблема // Медицинские аспекты здоровья женщины. – № 10 (96), 2015.
2. Татарчук Т.Ф., Ефименко О.А. Гиперпролактинемия как причина доброкачественных заболеваний молочной железы // Медицинские аспекты здоровья женщины. – № 5 (91), 2015.
3. Ефименко О.А. Гиперпролактинемия в гинекологической практике // Медичні аспекти здоров’я жінки. Спецвипуск: ГТ і контрацепція 2018.
4. Ефименко О.А. Агонисты дофамина: 6 мифов о лечении гиперпролактинемии // Здоров’я України. Акушерство. Гінекологія. Репродуктологія. – № 3, 2018.
5. Пирогова В.І., Шурпяк С.О. Клінічні аспекти синдрому гіперпролактинемії. Приклади з клінічної практики // Здоров’я України. Акушерство. Гінекологія. Репродуктологія. – № 3, 2019.
Підготувала Марія Ареф’єва
Надруковано за підтримки представництва «Пфайзер Експорт Бі Ві»
PP-DOS-UKR-0041


