12 січня, 2017
Индивидуализированный подход к выбору НОАК и АВК
25-28 мая 2016 года в г. Монпелье (Франция) состоялась 62-я совместная встреча Международного общества по тромбозам и гемостазу и Международного комитета по стандартизации показателей системы гемостаза.
Ведущие специалисты из различных областей клинической медицины (кардиологи, сосудистые хирурги, гинекологи, онкологи, гематологи и др.) представили итоги научных и клинических исследований, проведенных в крупнейших университетских клиниках и медицинских центрах Европы и США и озвучили последние рекомендации по диагностике, профилактике и лечению нарушений в системе гемостаза. От Украины был представлен доклад, с которым выступил автор данной статьи, о предикторах вторичной аспиринорезистентности у пациентов с кардиоваскулярной патологией, основанный на данных 10-летнего наблюдения.
В ходе встречи наиболее обсуждаемыми были вопросы о месте оральных антикоагулянтов в профилактике и лечении венозных тромбоэмболий (ВТЭ), о преимуществах и недостатках новых представителей данного класса препаратов и месте антагонистов витамина К (АВК) в современных рекомендациях по профилактике ВТЭ.
Как известно, в 2016 году были опубликованы обновленные рекомендации Американской коллегии торакальных врачей (АССР) по антитромботической терапии ВТЭ (Antithrombotic Therapy for VTE Disease, 2016), которые послужили дополнением к 9-му изданию практического руководства АССР по антитромботической терапии и профилактике тромбоза.
В значительной степени публикация данного дополнения была связана с необходимостью внедрения в практику результатов исследований, посвященных изучению эффективности и безопасности новых оральных антикоагулянтов (НОАК), и расширением возможности их использования для профилактики и лечения ВТЭ.
Суть дополнения сводилась к тому, что у пациентов с ВТЭ в анамнезе, не связанными с наличием онкологического заболевания, НОАК имеют преимущества перед АВК в связи с соизмеримой либо более высокой антитромботической эффективностью, более низким (либо соизмеримым) риском развития кровотечений. В качестве преимуществ НОАК отмечены менее выраженные межлекарственные взаимодействия, удобная, не требующая коррекции доза и отсутствие необходимости рутинного контроля схемы приема, а также возможность использования ривароксабана и апиксабана для лечения ВТЭ в качестве альтернативы парентеральному лечению низкомолекулярными гепаринами (НМГ).
Вместе с тем, несмотря на возрастающую роль НОАК в лечении ВТЭ, существуют категории пациентов, для которых остается предпочтительным прием АВК – варфарина.
В частности, к этой категории относятся пациенты с почечной недостаточностью. В ходе выполнения клинических испытаний дабигатрана было отмечено, что даже при слабовыраженном нарушении функции почек концентрация препарата в крови на 50% выше, чем у больных с нормальной функцией почек. При умеренном ухудшении функции почек уровень дабигатрана в крови может увеличиваться в 3 раза.
Аналогично обстоит ситуация с ривароксабаном: у больных с почечной недостаточностью наблюдалось увеличение экспозиции препарата, обратно пропорциональное степени снижения почечной функции. У пациентов с почечной недостаточностью легкой (клиренс (Cl) креатинина 50-80 мл/мин), средней (Cl креатинина 30-49 мл/мин) или выраженной степени тяжести (Cl креатинина 15-29 мл/мин) наблюдалось соответственно 1,4-, 1,5- и 1,6-кратное увеличение площади под кривой (AUC) время/концентрация в плазме крови ривароксабана по сравнению со здоровыми добровольцами.
Применение прямого орального антикоагулянта апиксабана согласно результатам субанализа исследования ARISTOTLE, опубликованного в JAMA Cardiology, приводило к снижению скорости клубочковой фильтрации. В большей мере данный показатель снижался у пациентов пожилого возраста и с низким уровнем гематокрита, сердечной недостаточностью, сосудистыми заболеваниями или сахарным диабетом. У пациентов с более тяжелыми нарушениями функции почек отмечали более высокую частоту развития инсульта и системной эмболии (относительный риск 1,53; 95% доверительный интервал 1,17-2,01), значительного кровотечения (ОР 1,56; 95% ДИ 1,27-1,93) и смертности от всех причин (ОР 2,31; 95% ДИ 1,98-2,68).
Исходя из вышесказанного, пациентам с умеренным и выраженным нарушением функции почек прием НОАК противопоказан.
Еще одной категорией пациентов, у которых не доказано преимущество НОАК, являются больные с выраженной печеночной недостаточностью. Напомним, что при планирующейся антикоагулянтной терапии наиболее важным следствием нарушения функции печени является уменьшение синтеза факторов свертывания крови в печени. Так как этот показатель соответствует только одному из пяти клинических/биохимических критериев, составляющих классификацию Чайлд-Пью, риск развития кровотечения не совсем четко коррелирует с данной классификацией. Вопрос о лечении таких пациентов антикоагулянтами должен решаться независимо от класса по классификации Чайлд-Пью.
В исследованиях с ривароксабаном у больных с циррозом печени и легкой степенью печеночной недостаточности (класс А по Чайлд-Пью) фармакокинетика ривароксабана лишь незначительно отличалась от соответствующих показателей в контрольной группе здоровых добровольцев (в среднем отмечалось увеличение AUC ривароксабана в 1,2 раза). Значимые различия фармакодинамических свойств между группами отсутствовали. Вместе с тем у больных с циррозом печени и печеночной недостаточностью средней степени тяжести (класс В по Чайлд-Пью) средняя AUC ривароксабана была существенно повышена (в 2,3 раза) по сравнению со здоровыми добровольцами вследствие значительно сниженного клиренса лекарственного вещества. Подавление активности фактора Ха было выражено сильнее (в 2,6 раза), чем у здоровых добровольцев. Протромбиновое время при этом в 2,1 раза превышало показатели у здоровых добровольцев. Из полученных данных были сделаны выводы о том, что ривароксабан противопоказан пациентам с заболеваниями печени, протекающими с коагулопатией, обусловливающей клинически значимый риск развития кровотечения.
Эти рекомендации касаются также дабигатрана, хотя пациенты с выраженным нарушением функции печени из исследований исключались, однако, учитывая, что 27% препарата метаболизируются в печени, больным с тяжелыми нарушениями функции органа прием дабигатрана не рекомендован. В исследовании фармакокинетики и фармакодинамики апиксабана при его однократном приеме в дозе 5 мг у пациентов с печеночной недостаточностью легкой и средней степени тяжести (классы А и В по Чайлд-Пью соответственно) и здоровых добровольцев было продемонстрировано, что печеночная недостаточность не оказывает влияние на эти показатели. Изменения анти-Xa активности и международного нормализованного отношения (MHO) у больных с печеночной недостаточностью средней степени тяжести и здоровых добровольцев были сопоставимы. Однако, учитывая, что исследования по изучению состояния системы гемостаза на фоне приема апиксабана при тяжелой печеночной недостаточности и активной патологии гепатобилиарной системы также не проводились, назначение препарата пациентам с данной патологией на сегодняшний день не рекомендовано. По-прежнему показан прием варфарина под контролем МНО при клапанной фибрилляции предсердий (ФП), под которой в последних рекомендациях Европейского общества кардиологов (ESC) подразумевается ФП при выраженных митральных пороках (преимущественно при митральном стенозе) и протезированных клапанах сердца. Исследование RE-ALIGN было прекращено досрочно после набора 252 пациентов из-за высокой частоты тромбоэмболических и геморрагических событий среди пациентов в группе дабигатрана: корректировка дозы или прекращение приема дабигатрана потребовались 52 из 162 пациентов (32%). Ишемический инсульт в группе дабигатрана, в отличие от группы, принимавшей варфарин, развился у 9 пациентов (5%); значительное кровотечение возникло у 7 (4%) и 2 (2%) больных соответственно.
Еще одну категорию пациентов, у которых препаратом выбора для антикоагулянтной терапии является варфарин, составляют пациенты с ФП, перенесшие острый коронарный синдром (ОКС) и/или нуждающиеся в чрескожном коронарном вмешательстве (ЧКВ). Это связано с тем, что вопрос о применении НОАК в составе тройной антитромботической терапии остается открытым, поскольку единственным крупным исследованием НОАК, в котором клопидогрель не был противопоказан, было исследование RE-LY, однако его результаты не позволяют сделать окончательный вывод о безопасности данной комбинации. Возможность применения ривароксабана в составе тройной антитромботической терапии также требует дальнейшего изучения: несмотря на доказанную эффективность ривароксабана в дозах 2,5-5 мг у пациентов с инфарктом миокарда с подъемом сегмента ST, данных по применению препарата в дозе 20 мг в сочетании с ацетилсалициловой кислотой (АСК) и клопидогрелем нет. В настоящее время продолжается подбор пациентов для рандомизированного клинического исследования по изучению эффективности и безопасности терапии АСК, клопидогрелем и пероральными антикоагулянтами в сравнении с более щадящими режимами антитромботической терапии после имплантации интракоронарных стентов (MUSICA‑2). Возможно, результаты указанного исследования помогут окончательно определить приоритеты в данном вопросе.
Пока же переход пациентов на НОАК, если они постоянно принимают варфарин, а значение МНО у них находится в терапевтическом диапазоне, не рекомендуется.
Ввиду того, что некоторые НОАК необходимо принимать два раза в сутки, не рекомендуется переход с АВК для пациентов, в недостаточной степени соблюдающих режим лечения. Показано, что необходимость постоянного лабораторного контроля дисциплинирует таких пациентов и оптимизирует антикоагулянтную терапию.
Тяжелым осложнением любого вида антикоагулянтной терапии являются кровотечения. И хотя, по результатам проведенных исследований, средняя частота кровотечений на фоне приема НОАК и АВК существенно не различалась, опубликованный недавно метаанализ, включавший 71 684 пациентов из 4 исследований (III фаза) НОАК, показал, что желудочно-кишечные кровотечения (ЖКК) на фоне терапии НОАК встречаются на 25% чаще, чем на фоне приема варфарина.
В подтверждение этого факта в 2015 году были опубликованы результаты ретроспективного анализа, основанного на информации из базы данных Optum Labs Data Warehouse (США) о 219 027 пациентах, получавших антикоагулянтную терапию с 1 ноября 2010 года по 30 сентября 2013 года. Анализ по подгруппам выявил повышение риска развития ЖКК среди пациентов с ФП старше 75 лет, получавших дабигатран, по сравнению с группой варфарина (дабигатран: ОР 2,49; 95% ДИ 1,61-3,83; варфарин: ОР 1,62; 95% ДИ 1,02-2,58). Среди пациентов данной возрастной группы без ФП риск возникновения ЖКК при применении дабигатрана был сопоставим с таковым при назначении варфарина (дабигатран: ОР 1,56; 95% ДИ 0,42-5,80; варфарин: ОР 2,73; 95% ДИ 0,83-8,94).
Риск развития ЖКК на фоне приема ривароксабана увеличивался с возрастом вне зависимости от наличия ФП: у лиц с ФП относительный риск ЖКК при назначении ривароксабана составил 2,91 (95% ДИ 1,65-4,81); у пациентов без ФП старше 75 лет – 4,58 (95% ДИ 2,40-8,72). На основании полученных данных было принято решение о нецелесообразности назначения НОАК пациентам с высоким риском развития ЖКК.
Группой риска в отношении приема НОАК также являются женщины репродуктивного возраста: по данным субанализа исследования EINSTEIN, риск возникновения кровотечений на фоне приема ривароксабана в 2 раза превышал соответствующий показатель на фоне применения варфарина (ОР 2,12; 95% ДИ 0,57-1,89). Также в этой группе в среднем продолжительность меноррагий была на 1 день больше, хирургические вмешательства по поводу развившегося кровотечения потребовались в 25% случаев (на фоне приема варфарина только в 7%). Метаанализ, посвященный оценке гендерных различий эффективности и безопасности НОАК, показал, что относительный риск развития кровотечения у мужчин был на 30% ниже, чем у женщин.
Не следует назначать НОАК пациентам, принимающим мощные ингибиторы либо стимуляторы Р-гликопротеина или CYP3A4. Выведение ривароксабана осуществляется главным образом посредством метаболизма в печени, опосредованного ферментами системы цитохрома Р450 (CYP3A4, CYP2J2), а также путем почечной экскреции неизмененного лекарственного вещества с использованием систем переносчиков Р-гликопротеина. Поэтому одновременное использование ривароксабана и мощных ингибиторов изофермента CYP3A4 и Р-гликопротеина
(кетоконазола, ритонавира, кларитромицина, эритромицина, флуконазола) может привести к снижению почечного и печеночного клиренса ривароксабана и, таким образом, значительно увеличить его системное воздействие. Следует избегать одновременного применения ривароксабана с дронедароном в связи с ограниченностью клинических данных о совместном использовании.
Дабигатрана этексилат хотя и не метаболизируется изоферментами CYP450, но является субстратом для Р-гликопротеина, который в значительном количестве представлен в кишечнике и почках и принимает участие в переносе многих молекул через клеточные мембраны. Поэтому одновременное применение препаратов, ингибирующих проницаемость гликопротеиновых мембран (хинидин, кетоконазол, амиодарон и верапамил), может повышать AUC дабигатрана за счет уменьшения его реабсорбции в желудочно-кишечном тракте. При этом одновременное назначение индуктора проницаемости мембран – рифампицина может снижать AUC дабигатрана за счет повышения его реабсорбции в кишечнике.
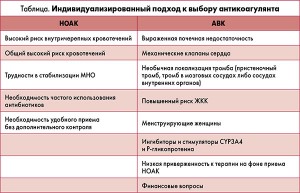
В таблице представлен индивидуализированный подход к выбору антикоагулянта, сформированный с учетом представленных выше данных.