10 червня, 2016
На допомогу терапевту й сімейному лікарю: класифікація та клінічний протокол ведення хворих на стабільну ІХС
У березні поточного року Міністерством охорони здоров’я (МОЗ) України було видано наказ «Про затвердження та впровадження медико-технологічних документів зі стандартизації медичної допомоги при стабільній ішемічній хворобі серця» та затверджено Адаптовану клінічну настанову, засновану на доказах, Уніфікований протокол первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Стабільна ішемічна хвороба серця».
Продовження. Початок у № 9.
Програма лікування
Перелік обов’язкових медичних послуг включає рекомендації щодо модифікації способу життя й контролю факторів КВ ризику: відмову від куріння, здорове харчування, зокрема середземноморську дієту (дієтичні рекомендації презентовано в таблиці 7), адекватну фізичну активність (аеробні вправи по 30 хв ≥3 р/тиж, інтенсивність залежить від індивідуальної ТФН), корекцію маси тіла (індекс маси тіла – ІМТ – від 18,5 до 24,9 кг/м2, окружність талії <102 см у чоловіків і <88 см у жінок); за показаннями – терапію артеріальної гіпертензії (АГ; цільовий рівень АТ <140/90 мм рт. ст., оптимальний – 130-139/80-85 мм рт. ст.) та ЦД (показником контролю глікемії є рівень HbA1c ≤7,0%).
Фармакотерапія
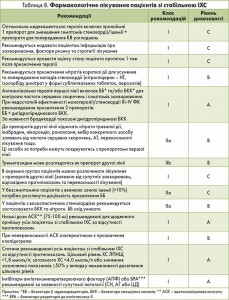
Фармакотерапія хворих на стабільну ІХС описана в таблиці 8.
Перелік та обсяг додаткових медичних послуг
1. Оцінка психосоціального статусу / визначення депресивних розладів, за необхідності – їх корекція.
2. Залучення пацієнтів до реабілітаційних програм (дозовані фізичні навантаження, освітні заходи тощо).
3. Вакцинація проти грипу, особливо пацієнтам з тяжким перебігом захворювання, особам похилого віку.
4. За показаннями для корекції дисліпідемії додатково призначаються фібрати, секвестранти жовчних кислот, препарати нікотинової кислоти, езетиміб (зазначені засоби призводять до додаткового зниження ХС ЛПНЩ, але не впливають на прогноз).
5. Реваскуляризація міокарда (обсяг і необхідність втручання визначають за даними коронароангіографії).
Характеристика очікуваних кінцевих результатів лікування
Зменшення вираженості симптомів, ФК або повне усунення нападів стенокардії, попередження розвитку ГКС.
Тривалість лікування
Хворі потребують постійної корекції факторів ризику, дотримання здорового способу життя та щоденного прийому рекомендованих лікарських препаратів.
Критерії якості лікування
Зменшення частоти нападів стенокардії, відсутність ЕКГ-ознак ішемії міокарда, підвищення ТФН. Відсутність прогресування захворювання та розвитку КВ ускладнень (ІМ, ГКС, смерть).
Можливі побічні реакції та ускладнення
Можливі побічні реакції, пов’язані з дією лікарських засобів. Наприклад, застосування ББ може супроводжуватись брадикардією та артеріальною гіпотензією. Проведення антитромботичної терапії може провокувати кровотечі, особливо в пацієнтів з ураженням травного тракту та/або за наявності інших факторів ризику. Терапія статинами потребує контролю функції печінки (визначення рівнів трансаміназ АЛТ, АСТ) та ризику міопатії (визначення КФК). Призначення інгібіторів фосфодіестерази протипоказане при прийомі нітратів через вірогідність розвитку неконтрольованої гіпотензії.
Рекомендації щодо амбулаторного нагляду
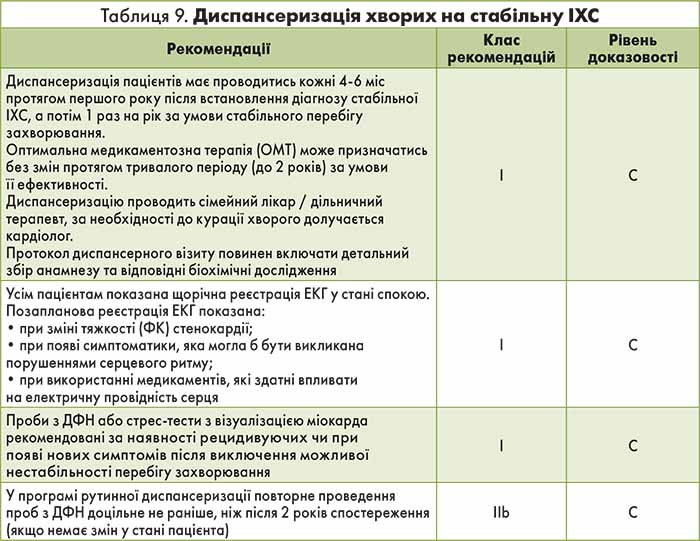
Пацієнти з підтвердженим діагнозом стабільної ІХС повинні перебувати під диспансерним наглядом за місцем проживання. Рекомендації щодо повторних обстежень хворих представлені в таблиці 9.
Після ендоваскулярної та хірургічної реваскуляризації міокарда хворі мають потребу в постійному прийомі АСК (АСК + клопідогрель) та статинів. Подвійна антитромбоцитарна терапія (АСК + клопідогрель) тривалістю не менше 6-12 міс рекомендована після встановлення елютинг-стентів, не менше 1 міс (бажано 1 рік) після імплантації біометалевого стента.
Освітні заходи для пацієнта зі стабільною ІХС
• Інформація щодо модифікації способу життя та контролю КВ факторів ризику, які впливають на прогноз і перебіг захворювання: раціональна дієта, контроль маси тіла, фізична активність, відмова від куріння й уникнення впливу пасивного куріння, контроль показників ліпідного обміну; контроль АТ; дієтичні рекомендації та контроль глікемії у хворих на ЦД.
• Індивідуальні роз’яснення характеру захворювання, можливих методів лікування, необхідності постійного прийому рекомендованих препаратів у відповідних дозах, значення прихильності до лікування для ефективності терапевтичних заходів і прогнозу.
• Навчання щодо вміння розпізнавати напади стенокардії та застосовувати засоби невідкладної допомоги (швидкодіючі нітрати, НГ), а також чіткі інструкції, в яких випадках необхідно негайно звертатись за медичною допомогою.
• Інформація про симптоми й вплив стресу та депресії на клінічні прояви й перебіг захворювання, а також рекомендації щодо методів їх корекції.
• За необхідності – направлення хворих до інших спеціалістів (дієтологів, психотерапевтів тощо).
Відповідна інформація може надаватись у вигляді індивідуальних співбесід під час планових візитів, друкованих матеріалів, наочної агітації тощо.
Реабілітаційні заходи
Програма реабілітації, як правило, призначається пацієнтам після ГКС, перенесеного ІМ та проведеного коронарного втручання, проте такі заходи доцільні для усіх хворих на ІХС, в т. ч. зі стабільною стенокардією. Основою реабілітаційних програм є залучення пацієнтів до регулярної дозованої фізичної активності, що має сприятливий вплив на зниження рівнів загальної і серцево-судинної смертності та частоти госпіталізацій. В окремих групах хворих реабілітаційні заходи можуть ефективно проводитись не лише в спеціалізованих медичних центрах, а й в домашніх умовах (після відповідного навчання). У реабілітаційних програмах за участі відповідних спеціалістів використовуються фізіотерапевтичні процедури, спеціальні тренінги для корекції поведінкових реакцій, зняття впливу стресових факторів тощо.
Показання та протипоказання щодо санаторного лікування
• Санаторний етап лікування показаний як частина реабілітаційної програми пацієнтам зі стабільною ІХС після ГКС, перенесеного ІМ, ендоваскулярної реваскуляризації міокарда чи АКШ (див. також відповідні протоколи).
• Санаторне лікування доцільне в пацієнтів зі стабільним перебігом ІХС, стенокардією напруження І-ІІІ ФК.
До протипоказань відносять:
• стенокардію ІV ФК;
• підтверджені діагнози та підозру на ГКС чи гострий ІМ;
• тяжкі порушення серцевого ритму (атріовентрикулярна блокада ІІ-ІІІ ст., трьохпучкова блокада, шлуночкова екстрасистолія (політопна, рання, групова), пароксизми миготливої аритмії чи пароксизмальна тахікардія з частотою нападів >2 р/міс);
• АГ ІІІ ст., неконтрольовану АГ та АГ з кризовим перебігом;
• СН ≥ІІА ст.;
• ЦД декомпенсований, з тяжким перебігом;
• підтверджене гостре порушення мозкового кровообігу та підозру на нього;
• наявність супутніх захворювань та інших патологічних станів, які виключають можливість проведення санаторного лікування (гострі інфекційні, онкологічні, психічні захворювання тощо).
Етапність надання медичної допомоги
Первинна медична допомога:
1. Виявлення та корекція факторів КВ ризику.
2. Діагностика ІХС: збір анамнезу, клінічний огляд, визначення пре-тестової імовірності ІХС, реєстрація ЕКГ, лабораторне обстеження (загальний аналіз крові, сечі, ліпідний профіль, рівень глюкози крові, креатинін/ШКФ); за показаннями – додаткові лабораторні дослідження; за наявності відповідного обладнання й спеціалістів – ЕхоКГ, ультразвукове дослідження сонних артерій.
3. Визначення супутньої патології, яка може обумовлювати відповідну симптоматику чи впливати на перебіг захворювання.
4. У пацієнтів з вірогідним діагнозом стабільної стенокардії – оцінка її ФК за класифікацією Канадської асоціації кардіологів.
5. Навчання пацієнта.
6. Фармакотерапія хворих на стабільну ІХС (призначення ОМТ за відсутності протипоказань): НГ для усунення нападів стенокардії + ББ (або БКК) + АСК + статин + за показаннями – інгібітор АПФ, інші засоби (табл. 8). Контрольний візит для оцінки ефективності терапії – протягом першого тижня після її призначення.
7. Скринінг пацієнтів, які потребують направлення до закладу/спеціаліста вторинного рівня для підтвердження діагнозу, вибору методів лікування (реваскуляризація міокарда тощо).
8. Виявлення ознак ГКС, ІМ і направлення таких хворих у відповідні медичні заклади для надання високоспеціалізованої допомоги (третинного рівня).
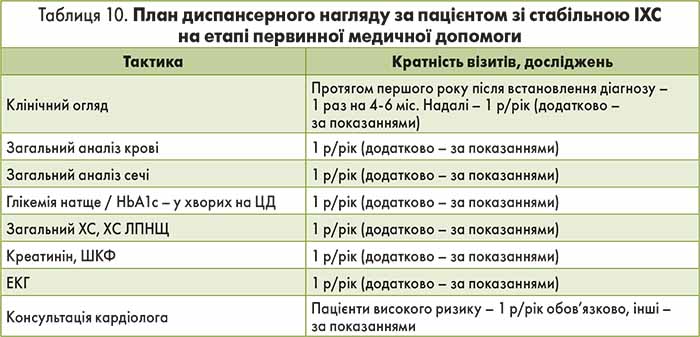
9. Диспансерний нагляд (табл. 9, 10).
10. Скринінг ознак/симптомів депресії в пацієнтів зі встановленим діагнозом ІХС у відповідності до УКПМД «Депресія» (наказ МОЗ України від 25.12.2014 № 1003).
Вторинна (спеціалізована) медична допомога:
1. Оцінка попереднього виявлення та корекції факторів КВ ризику.
2. Діагностика ІХС: збір анамнезу, клінічний огляд, визначення пре-тестової імовірності ІХС, оцінка даних ЕКГ (за показаннями – повторна реєстрація), оцінка результатів лабораторного обстеження; за показаннями – додаткові лабораторні та інструментальні дослідження.
3. ЕхоКГ, ультразвукове дослідження сонних артерій, якщо вони не були проведені раніше.
4. Для верифікації діагнозу та подальшої стратифікації ризику – проби з ДФН (тредміл-тест, ВЕМ).
5. Стратифікація ризику за клінічними показниками та результатами проб з ДФН (номограма М. Lauer – рис. 1, індекс Duke).
6. Фармакотерапія пацієнтів зі стабільною ІХС – оцінка ефективності попередньо призначеної терапії, її корекція (табл. 8, 11). Контрольний візит для оцінки ефективності лікування – протягом першого тижня після її призначення.
7. Скринінг пацієнтів, які потребують направлення до закладу третинного рівня:
• для підтвердження діагнозу ІХС (за умови недостатньої інформативності чи протипоказань до проведення проб з ДФН);
• визначення хворих на ІХС високого/середнього ризику, які потребують проведення ІКА з подальшим вирішенням питання про можливість реваскуляризації міокарда (див. розділ щодо стратифікації ризику);
• виявлення ознак нестабільного перебігу захворювання.
8. Навчання пацієнта.
9. Диспансерний нагляд (табл. 9).
10. Скринінг ознак/симптомів депресії в пацієнтів зі встановленим діагнозом ІХС у відповідності до УКПМД «Депресія» (Наказ МОЗ України від 25.12.2014 № 1003), якщо він не був проведений на попередньому етапі.
11. Направлення пацієнтів до інших спеціалістів для лікування супутньої патології (за показаннями).
Третинна (високоспеціалізована) медична допомога:
1. Оцінка ефективності виявлення та корекції факторів КВ ризику на попередніх етапах. Додаткові заходи щодо модифікації способу життя, контролю ліпідних показників, АТ, глікемії (за показаннями).
2. Діагностика ІХС: збір анамнезу, клінічний огляд, визначення пре-тестової імовірності ІХС, оцінка даних ЕКГ (за показаннями – повторна реєстрація), оцінка результатів лабораторного обстеження; за показаннями – додаткові лабораторні дослідження.
3. ЕхоКГ, ультразвукове дослідження сонних артерій, якщо вони не були проведені раніше або вимагають уточнень.
4. Оцінка результатів попередніх проб з ДФН (тредміл-тест, ВЕМ). У випадках, якщо зазначені проби неінформативні чи не могли бути проведені через певні причини, рекомендовані навантажувальні/фармакологічні тести з візуалізацією міокарда. Для визначення ступеня ураження коронарного русла проводяться ІКА, КТ-коронарографія.
5. Діагностика особливих форм стабільної ІХС (вазоспастичної, мікроваскулярної, рефрактерної стенокардії).
6. Стратифікація ризику за клінічними показниками та результатами діагностичних досліджень (табл. 5).
7. Вибір методу лікування для хворих на ІХС високого ризику (за показаннями – для пацієнтів з середнім ризиком): після ІКА визначення можливості та способу реваскуляризації міокарда.
8. Фармакотерапія хворих на стабільну ІХС – оцінка ефективності попередньо призначеної терапії, за необхідності її корекція (табл. 8). Контрольний візит для оцінки ефективності медикаментозного лікування здійснюється протягом першого тижня після її призначення.
9. Виявлення ознак ГКС та ІМ; забезпечення таких хворих відповідним лікуванням.
10. Навчання пацієнта.
11. Диспансерний нагляд (табл. 9).
12. Скринінг ознак/симптомів депресії в пацієнтів зі встановленим діагнозом ІХС у відповідності до УКПМД «Депресія» (наказ МОЗ України від 25.12.2014 № 1003), якщо він не був проведений на попередньому етапі.
13. Направлення пацієнтів до інших спеціалістів для лікування супутньої патології (за показаннями).
Інтервенційні та хірургічні методи лікування
Показання для реваскуляризації при стабільній ІХС
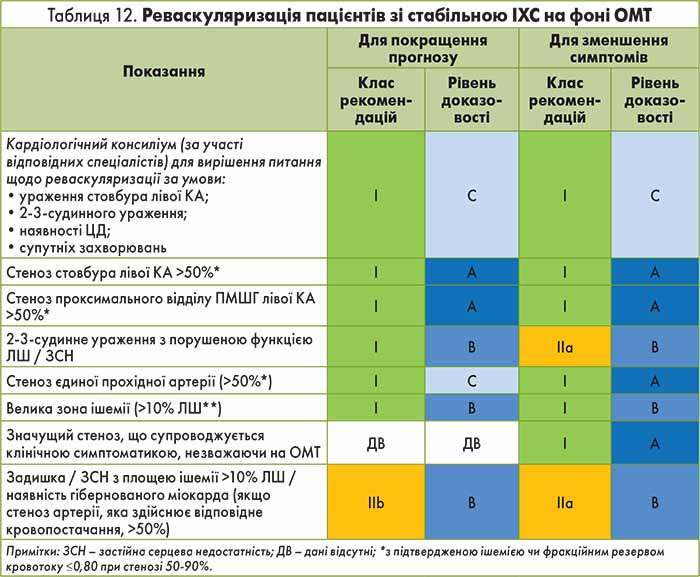
Показаннями для реваскуляризації міокарда у хворих на стабільну ІХС є значний обструктивний стеноз КА, кількісні характеристики обумовленої ним ішемії, а також очікуваний сприятливий вплив на прогноз пацієнта й наявну клінічну симптоматику (табл. 12).
Реваскуляризація міокарда може розглядатись у якості терапії першої лінії в таких ситуаціях: постінфарктна стенокардія/ішемія, недостатність ЛШ, зумовлена ішемією міокарда, багатосудинне ураження та/чи велика зона ішемії (>10% площі міокарда ЛШ), стеноз стовбура лівої КА.
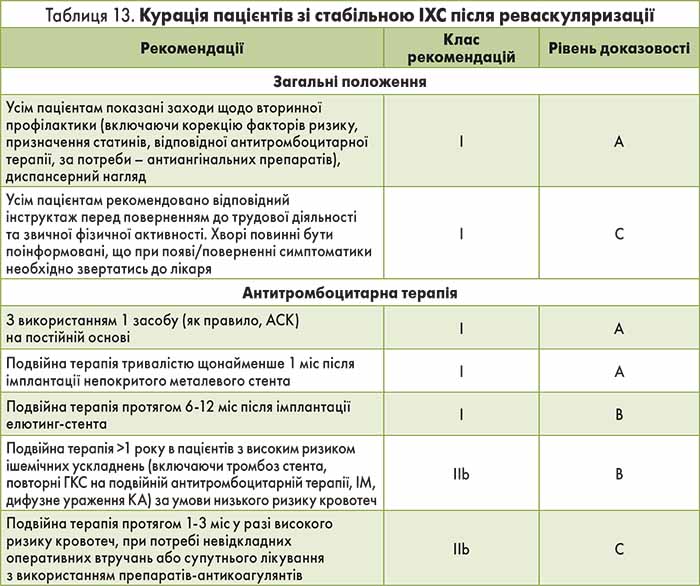
Ведення хворих на стабільну ІХС після реваскуляризації міокарда
Терапію та заходи щодо вторинної профілактики необхідно розпочинати під час стаціонарного етапу лікування хворого після процедури реваскуляризації міокарда (табл. 13).
Медична газета «Здоров’я України 21 сторіччя» № 10 (383), травень 2016 р.