17 травня, 2016
Ангиолейомиофиброма трехстворчатого клапана: случай диагностики и хирургического лечения
Первичные опухоли сердца являются редкой патологией. Первое упоминание о новообразовании сердца, обнаруженном при аутопсии, датируется XVI веком [1]. В настоящее время, по данным различных авторов, частота выявления опухолей сердца при патологоанатомических секциях варьирует от 0,0017 до 0,33 % [2, 9]. Такой широкий статистический диапазон, по-видимому, связан с различиями критериев патогистологической диагностики, а также изменениями в перечне субъектов для вскрытия и заболеваний, подлежащих исследованию путем аутопсии.
Чаще процесс носит доброкачественный характер, который имеет место в 58-77% случаев новообразований сердца [6]. Среди них, помимо наиболее распространенных миксом (24,4-36,7% от всех новообразований сердца), выделяют группу немиксоматозных доброкачественных опухолей, к которым относятся папиллярные фиброэластомы (2,9-8,0%), рабдомиомы (2,2-6,8%), фибромы (3,2-6,5%), гемангиомы (2,8-4,4%), липомы (0,07-8,4%), тератомы (0,3-2,6%) и др. [3]. Несмотря на гистологически доброкачественный характер, указанные опухоли, в зависимости от своей локализации, объема и распространенности, могут иметь злокачественное течение.
Опыт лечения опухолей сердца в ГУ «Национальный институт сердечно-сосудистой хирургии им. Н.М. Амосова НАМН Украины» охватывает период с 1 января 1969 г. по 1 января 2015 г. и включает 846 прооперированных пациентов. Доброкачественный характер образования отмечен в 789 (93,3%) случаях, подавляющее большинство из которых составили миксомы различной локализации – 758 наблюдений, или 89,6% от общего числа новообразований сердца. Опухоли немиксомного происхождения, наблюдавшиеся у 31 (10,4%) пациента, включали: рабдомиомы – 9 случаев (1,1% от общего количества новообразований), папиллярные фиброэластомы – 7 (0,8%), гемангиомы – 5 (0,6%), фибромы – 3 (0,4%), липомы – 3 (0,4%), лейомиофибромы – 2 (0,2%), а также 1 (0,1%) случай незрелой тератомы и 1 (0,1%) случай ангиолейомиофибромы, которую можно расценивать как зрелую тератому, содержащую многочисленные сосуды, свободные гладкомышечные клетки и фиброзную ткань.
Представляем случай клинического течения, диагностики и хирургического лечения ангиолейомиофибромы правого желудочка (ПЖ) как разновидности тератомы.
Клинический случай
Больная П., 54 года, поступила в отделение хирургического лечения врожденной и приобретенной патологии сердца ГУ «Национальный институт сердечно-сосудистой хирургии им. Н.М. Амосова НАМН Украины» 09.10.2014 г. в удовлетворительном состоянии с жалобами на одышку при физической нагрузке и периодически возникающие приступы сердцебиения. При осмотре обращала на себя внимание незначительная бледность кожных покровов, признаков застойной сердечной недостаточности не было. При аускультации выслушивался небольшой систолический шум на верхушке сердца. Артериальное давление – 130/70 мм рт. ст.
На ЭКГ регистрировали синусовый ритм с частотой 71 в 1 мин, умеренную гипертрофию левого предсердия и левого желудочка, неполную блокаду правой ножки пучка Гиса.
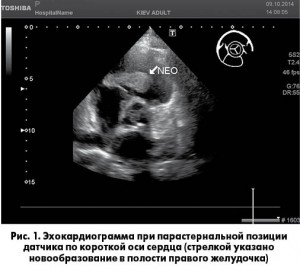
При двухмерной трансторакальной эхокардиографии в полости ПЖ визуализировались объемные, подвижные опухолевидные образования размером до 6 см, с местом фиксации в области основания трехстворчатого клапана (ТК) – приточный отдел желудочка (рис. 1).
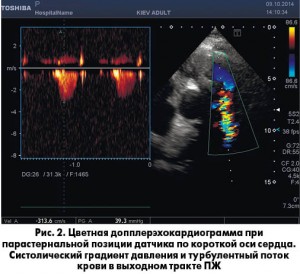
В момент систолы образования пролабируют в выходной тракт ПЖ и легочную артерию. При этом градиент систолического давления в выходном тракте ПЖ составил 40 мм рт. ст., а давление в ПЖ – 60 мм рт. ст. (рис. 2). При допплеровском исследовании на ТК определялся умеренный обратный ток.
Со стороны других органов и систем, а также результатов лабораторных исследований изменений не выявлено.
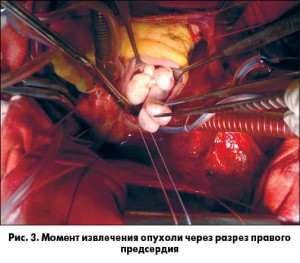
10.10.2014 г. по неотложным показаниям в условиях искусственного кровообращения, умеренной гипотермии и фармако-холодовой кардиоплегии выполнена операция, направленная на удаление опухоли. При визуальном осмотре сердца во время оперативного вмешательства отмечено увеличение его размеров за счет правого и левого предсердий. После пережатия аорты доступом через правое предсердие произведена ревизия ТК и ПЖ. В полости последнего обнаружена многокомпонентная, узловая опухоль плотной консистенции общим размером 6×6×2 см. При этом передняя и задняя створки ТК вместе с удерживающим их хордальным аппаратом и единственной папиллярной мышцей являлись непосредственно вовлеченными в опухолевый процесс (рис. 3).
Попытки сепарировать опухолевую ткань от клапанных структур оказались безуспешными. В связи с этим для достижения радикальности операции принято решение об иссечении клапана и последующей имплантации в трехстворчатую позицию механического протеза St. Jude Medical № 31. Время пережатия аорты составило 92 мин, а время искусственного кровообращения – 128 мин.
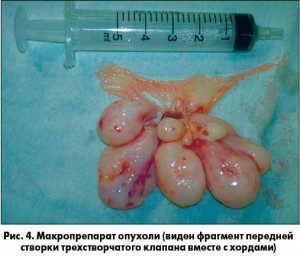
Удаленное образование представлено пятью дольками длиной 2-2,5 см, соединенными между собой по типу «виноградной грозди». Поверхность новообразования гладкая, блестящая и белесая. Консистенция опухолевой ткани очень плотная (рис. 4). На разрезе на всем протяжении серовато-белая.
Ранний послеоперационный период протекал без осложнений. При контрольной эхокардиографии фрагментов опухоли и дополнительных образований в полостях сердца не обнаружено. Градиент давления на протезе ТК равен 4 мм рт. ст., функция протеза не нарушена. На 8-е сутки после операции в удовлетворительном состоянии пациентку выписали под наблюдение кардиолога по месту жительства.
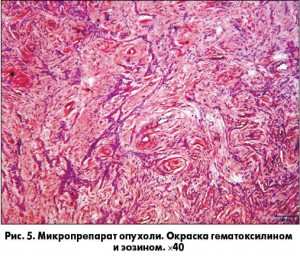
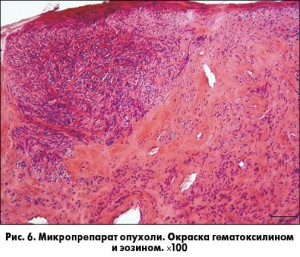
Патогистологическое исследование удаленного образования выявило большое количество разнокалиберных, хаотично ориентированных сосудов, часть из которых имеет толстые фиброзированные стенки. Другие сосуды, более молодые, являются тонкостенными и создают своеобразную сеть. Пространство вокруг сосудов резко фиброзировано (рис. 5, 6).
Исследование крупных сосудов под большим увеличением с селективным окрашиванием коллагена и мышечных волокон показало, что они представляют собой артерии с резко гипертрофированным мышечным слоем, где многие гладкомышечные волокна замещены коллагеном. Наружный контур медии (средней оболочки) этих сосудов не имеет четкого отграничения с адвентицией (наружной оболочкой), в результате чего гладкомышечные клетки диссоциируют и выходят в периваскулярное пространство (рис. 7).
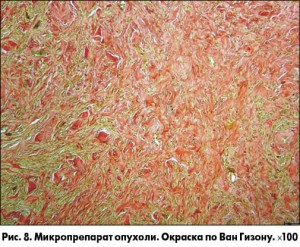
В некоторых полях зрения отмечено формирование солидных участков с хаотичным чередованием гладкомышечных клеток и фиброзных волокон (рис. 8).
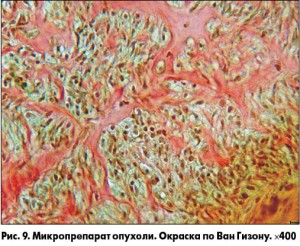
Гладкомышечные клетки локализуются в петлях фиброзной ткани, кое-где наблюдаются признаки перинуклеарной вакуолизации (рис. 9). Признаков клеточного атипизма не выявлено.
Таким образом, данные, полученные при гистологическом исследовании, позволяют верифицировать указанную опухоль как ангиолейомиофиброму, представляющую собой зрелую гистиоидную тератому.
Обсуждение
Тератома – чрезвычайно редкое новообразование сердца. В литературе имеются лишь единичные сообщения о внутрисердечной локализации тератомы, встречающейся у взрослых пациентов с частотой менее 1% от общего числа опухолей сердца [4, 8].
Как и тератомы другой локализации, тератома сердца – это новообразование эмбрионального происхождения, состоящее из элементов трех зародышевых листков различной степени выраженности [7]. Такие опухоли являются результатом аномального развития плюрипотентных зародышевых и эмбриональных клеток. Как правило, это плотные образования с хорошо сформированной оболочкой, имеющие дольчатое строение и кистообразные включения.
Наиболее частой локализацией тератом являются гонады, а затем средостение [7]. Девяносто процентов тератом сердца обнаруживаются исходящими из перикарда, а остальные десять – из миокарда [5].
Степень зрелости опухоли зависит от процентного содержания в ней дифференцированных клеток. Если опухоль состоит более чем на 50% из хорошо дифференцированных элементов, то опухоль является зрелой. В отдельных случаях зрелая кистозная тератома может содержать дифференцированные компоненты костей, хрящей, зубов, мышц, соединительной, лимфоидной и нервной ткани, слизистых и слюнных желез, легких, печени и поджелудочной железы. Зрелая тератома, как правило, – доброкачественная опухоль.
Выводы
Ангиолейомиофиброма как разновидность зрелой гистиоидной тератомы, содержащей многочисленные сосуды, свободные гладкомышечные клетки и фиброзную ткань, является крайне редким доброкачественным новообразованием сердца.
При внутрисердечной локализации ангиолейомиофибромы клиническая картина заболевания может существенно не отличаться от таковой при других патологических процессах, поражающих клапанный аппарат сердца.
Основным методом диагностики ангиолейомиофибромы является комплексная эхокардиография, позволяющая выявить новообразование, определить его локализацию, форму, размеры, взаимосвязь с внутрисердечными структурами и степень гемодинамических нарушений.
При поражении опухолевым процессом элементов клапанного аппарата и, особенно, угрозе отрыва чрезмерно подвижных фрагментов новообразования пациентам с ангиолейомиофибромой показано экстренное оперативное вмешательство, направленное на радикальное удаление опухоли.
Патогистологическое исследование материала удаленной опухоли является неотъемлемой частью дифференциальной диагностики и определяет дальнейшую тактику лечения.
Литература
- Абрикосов А.И. Частная патологическая анатомия. Сердце и сосуды. – М. – Л.: Медгиз, 1947.– 574 с.
- Amano J., Nakayama J., Ikeda U. Epidemiology and frequency of cardiac tumors / J. Amano, J. Nakayama // Textbook of cardiac tumors. – Tokyo: Nanzando, 2011. – P. 8-18.
- Amano J., Nakayama J., Yoshimura Y, Ikeda U. Clinical classification of cardiovascular tumors and tumor-like lesions, and its incidences // Gen. Thorac. Cardiovasc. Surg. – 2013. – Vol. 61, № 8. – P. 435-447.
- Bruce C.J. Cardiac tumours: diagnosis and management // Heart. – 2011. – Vol. 97, № 2. – P. 151-160.
- Burke A., Loire R., Virmani R. Pericardial tumours // The international agency for research on cancer. Ch. 4. Tumours of the heart / Ed. W. Travis, E. Brambilla, H.K. Muller-Hermelink, C.C. Harris. – Lyon, France: IARC and WHO, 2004. – 287 p.
- Burke A., Virmani R. Tumors of the heart and great vessels. Atlas of tumor pathology.– Washington DC: Armed Forces Institute of Pathology, 1996. – P. 1-11.
- Feigin D.S., Fenoglio J.J., McAllister H.A., Madewell J.E. Pericardial cysts. A radiologic-pathologic correlation and review // Radiology. – 1977. – Vol. 25, № 1. – P. 15-20.
- Gonzalez M., Krueger T., Schaefer S.C. et al. Asymptomatic intrapericardial mature teratoma // Ann. Thorac. Surg. – 2010. – Vol. 89, № 6. – P. e46-e47.
- Wold L.E., Lie J.T. Cardiac myxomas: a clinicopathologic profile // Am. J. Pathol. – 1980. – Vol. 101, № 1. – P. 219-240.