8 січня, 2017
Орбиты болевого синдрома и его менеджмент в Украине
По материалам Второго Восточно-Европейского конгресса по боли, г. Одесса, 1-3 июня 2016 года
В начале лета этого года в г. Одессе прошел уникальный международный междисциплинарный форум, вся программа которого была посвящена одной проблеме – боли. Она столь многогранна и глобальна, что в каждом докладе и лекции участники Второго Восточно-Европейского конгресса по боли смогли услышать много новой и полезной информации по патогенезу, диагностике и лечению различных болевых синдромов. Значительный интерес у врачей вызвал сателлитный симпозиум «Орбиты болевого синдрома и его менеджмент в Украине», который состоялся при поддержке компании Dr. Reddy’s и под модераторством ведущего специалиста по проблеме боли из Израиля доктора Дэниела Оведа. Предлагаем читателям ознакомиться с основными положениями докладов, прозвучавших в рамках данного симпозиума.
Секретарь Украинской ассоциации по изучению боли, сотрудник Украинского института боли Владимир Игоревич Романенко (Киев, Украина) начал свое выступление с напоминания об амбивалентном отношении человека к боли. С одной стороны, прекрасно известно, что боль – это один из базовых защитных механизмов, обеспечивающих выживание и адаптацию живых организмов к изменяющимся условиям внешней среды. Боль не только информирует о тканевом повреждении, но и вызывает рефлекторные и поведенческие реакции, позволяющие свести повреждающее воздействие к минимуму. С другой стороны, боль представляет собой фактор, способный существенно нарушать жизнь человека, иногда превращая ее в сплошное мучение. Именно поэтому на протяжении практически всей своей истории человечество ищет эффективные методы борьбы с ней.
В последние годы к этим двум аспектам боли добавился еще один – социальный. Важно понимать, что влияние боли не ограничивается только человеком, который страдает от нее. Боль нарушает социальное функционирование человека, является частой причиной временной и постоянной утраты трудоспособности, требует значительных финансовых затрат.
Стоит обратить внимание и на масштаб проблемы:
• на протяжении жизни практически 100% людей испытывают хотя бы один эпизод боли, требующей приема аналгетика;
• боль является причиной более 2/3 обращений за неотложной помощью;
• более 50% госпитализированных пациентов жалуются на боль;
• примерно пятая часть взрослого населения страдает хроническими болевыми синдромами;
• в 2013 году затраты, связанные с болью, в США достигли 650 млрд долларов.
Поэтому боль должна восприниматься как проблема общества, а не отдельного человека.
И наконец, было показано, что не только боль определяет эмоциональное состояние и поведенческие реакции человека, но и что психологические и социальные факторы могут влиять на выраженность и устойчивость боли. Таким образом, на смену биомедицинской модели боли пришла биопсихосоциальная, и назрела необходимость пересмотра определения боли. Еще в 1994 году эксперты Международной ассоциации по изучению боли согласовали следующее значение термина «боль»: неприятное сенсорное и эмоциональное переживание, связанное с существующими или возможными повреждениями ткани или описываемое в терминах такого повреждения. А в 2016 г. предложено уже несколько иное определение боли: неприятное ощущение, связанное с реальным или потенциальным повреждением ткани с чувственным, эмоциональным, когнитивным и социальным компонентом.
Возвращаясь к вопросу борьбы с болью, докладчик отметил, что далеко не всегда это оказывается простой задачей, поскольку приходится балансировать между терапевтическими (купирование боли, улучшение функции) и побочными эффектами. В настоящее время очень важным считается вовлечение пациента в принятие решений, чтобы он мог сам взвесить все «за» и «против» и выбрать оптимальный для него вариант. Также стоит согласовать с больным реалистичные цели терапии до ее начала, что позволит избежать в будущем неудовлетворенности терапией.
Купировать боль можно как с помощью фармакотерапии, так и немедикаментозных методов, а чаще всего – их комбинации. Для фармакологического лечения боли предложен целый перечень препаратов: НПВП, ненаркотические аналгетики, опиаты, антидепрессанты, антиконвульсанты, миорелаксанты, антагонисты NMDA-рецепторов, местные анестетики. Выбор препарата определяется характером боли (острая или хроническая) и ее преобладающим компонентом – ноцицептивным, нейропатическим или дисфункциональным.
Для купирования острой боли могут применяться НПВП, парацетамол, опиоиды, а также миорелаксанты, если в основе болевого синдрома лежит мышечный спазм. И поскольку лечение острой боли обычно не превышает нескольких дней или 1-2 недель, на первый план выходят такие критерии выбора препарата, как скорость наступления и сила аналгетического эффекта.
Традиционно наиболее сильными по аналгетическому потенциалу считаются наркотические препараты, однако их широкое применение ограничено как частыми побочными эффектами, так и организационными трудностями. Докладчик отметил, что ситуация в нашей стране с регулированием использования опиатов такова, что широкое их применение реально возможно в основном только в условиях стационара. Среди проблем докладчик отметил неполноценное законодательство, которое делает выписку наркотических аналгетиков чрезмерно сложной, и отсутствие протоколов лечения боли, в которых было бы отведено четкое место для использования опиатов. Кроме того, у украинских пациентов практически нет доступа к альтернативным и более удобным лекарственным формам наркотических аналгетиков – пероральным, сублингвальным, трансдермальным. С другой стороны, всегда следует помнить о высоком риске нежелательных явлений, ассоциированных с применением опиатов, и стремиться минимизировать их применение, используя мультимодальный подход.
Поскольку острая боль чаще всего носит ноцицептивный характер и обусловлена местным воспалением вследствие травматического повреждения тканей, инфекции, ишемии и других факторов, ее лечение должно быть направлено в первую очередь на воспалительный каскад. С этой целью применяют нестероидные противовоспалительные препараты (НПВП), которые успешно купируют воспаление и вызванную им боль. Кроме того, некоторые НПВП могут влиять на центральный механизм боли, усиливая аналгезию и предотвращая хронизацию боли.
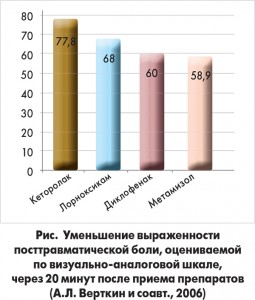
НПВП – большой и разнообразный класс препаратов с разной аналгетической активностью и существенными отличиями в профилях безопасности. Как уже было отмечено, для купирования острой боли очень важными критериями являются скорость наступления и сила обезболивающего эффекта. Наиболее мощным среди НПВП аналгетиком на сегодня признан кеторолак (Кеторол®). В ряде исследований было показано, что кеторолак не уступает по эффективности морфину, превосходя его по профилю безопасности. Что же касается скорости наступления обезболивающего эффекта, то, к примеру, в исследовании А.Л. Верткина и соавт. (2006) уменьшение выраженности посттравматической боли, оцениваемой по визуально-аналоговой шкале, через 20 минут после приема было значительно более выраженным в группе кеторолака по сравнению с препаратами сравнения – диклофенаком, метамизолом и лорноксикамом (рис.).
Наряду с быстрым и выраженным обезболивающим эффектом Кеторол® столь же безопасен, как и другие НПВП. Так, в масштабном европейском исследовании по изучению безопасности НПВП после хирургического вмешательства, включившем более 11 тыс. пациентов, частота любых осложнений, включая желудочно-кишечные кровотечения и кровотечения в месте операции, была сопоставима с кетопрофеном и диклофенаком (J.B. Forrest et al., 2002).
Таким образом, кеторолак (Кеторол®) – самый мощный ненаркотический аналгетик, который в условиях ограниченной доступности опиатов в Украине позволяет эффективно решать проблему острой боли.
При применении Кеторола® по инструкции риск развития побочных эффектов минимален.
О проблеме нейропатической боли и современных путях ее решения участники конгресса смогли узнать из доклада доктора медицинских наук, профессора кафедры неврологии Харьковского национального медицинского университета Елены Леонидовны Товажнянской.
В начале своего выступления докладчик напомнила о том, что с точки зрения патофизиологии болевые синдромы принято разделять на ноцицептивные, нейропатические и смешанные. Ноцицептивная боль возникает при раздражении ноцицепторов и сохранении целостности нервной системы. Чаще всего она бывает острой, но может быть и хронической, например, при патологии суставов. В свою очередь, в основе нейропатической боли лежит повреждение или дисфункция нервной системы. Она, как правило, носит хронический характер, но может быть и острой (острые невриты и невралгии). Нейропатическая боль не играет никакой защитной роли и только причиняет страдание пациенту, в связи с чем рассматривается не как симптом, а как самостоятельная болезнь.
Что касается патогенеза нейропатической боли, то она может быть результатом как непосредственного повреждения нервной системы, так и хронизации ноцицептивной боли. Среди основных механизмов хронизации боли докладчик выделила периферическую сенситизацию (чрезмерное повышение чувствительности ноцицепторов к воздействию повреждающих стимулов), центральную сенситизацию (повышенная возбудимость нейронов задних рогов спинного мозга и таламуса) и нарушение нисходящего контроля (снижение активности антиноцицептивных систем – серотонинергической, норадренергической, опиоидной). Предрасполагают к хронизации боли такие факторы, как генетическая предрасположенность, психологические особенности личности, наличие тревожного или депрессивного расстройства, нарушения сна и др. В частности, психоэмоциональные нарушения и нарушение сна оказывают выраженное негативное влияние на функционирование антиноцицептивных систем. Очень важным фактором риска хронизации боли является неэффективное лечение острой боли.
Терапия нейропатической боли отличается от купирования ноцицептивной боли и проводится с помощью антиконвульсантов (прегабалин, габапентин, карбамазепин), антидепрессантов (дулоксетин, амитриптилин) и местных средств (капсаицин, лидокаин). Что касается профилактики хронизации боли, то своевременное и адекватное купирование острой боли с помощью НПВП позволяют предупредить или устранить периферическую сенситизацию и снизить риск формирования хронического болевого синдрома.
Однако профессор Е.Л. Товажнянская признала, что часто лечение и профилактика нейропатической боли оказываются достаточно непростыми задачами, что определяет необходимость применения адъювантных средств. Так, по мнению докладчика, повысить эффективность лечения острых и хронических нейропатических болевых синдромов, а также снизить риск хронизации ноцицептивной боли позволяет применение комплексов витаминов группы В. Заслуженно получившие название нейротропных эти витамины воздействуют сразу на несколько механизмов патогенеза нейропатической боли: улучшают метаболические процессы и энергетический обмен в нейронах и нервных волокнах, тормозят ноцицептивную активность в нейронах задних рогов и таламуса, усиливают активность серотонинергической и норадренергической антиноцицептивных систем.
Способность витаминов группы В потенцировать эффект других обезболивающих препаратов в лечении острой и хронической боли показана в ряде экспериментальных и клинических исследований.
Так, в экспериментальной работе C.M. Kopruszinski и соавт. (2015) комплекс витаминов группы B показал способность уменьшать тепловую гипералгезию, ассоциированную с тригеминальной нейропатической болью, и синергетический эффект с карбамазепином, который самостоятельно не оказывал выраженного влияния на гипералгезию.
J.J. Beltran-Montoya и соавт. оценили эффективность добавления комплекса витаминов группы В к кеторолаку для купирования послеоперационной боли. Результаты этого рандомизированного контролируемого исследования с участием 100 пациентов показали сопоставимую аналгетическую эффективность кеторолака 30 мг и кеторолака 15 мг в сочетании с витаминами В.
В крупном исследовании DOLOR (M.A. Mibielli et al., 2009) с участием 372 пациентов с люмбаго применение диклофенака в комбинации с витаминами группы В показало существенно лучшие результаты в снижении выраженности боли, а также улучшении подвижности и функциональности пациентов. Уже через 3 дня лечения оно оказалось успешным у 46,5% пациентов в группе комбинированной терапии по сравнению с 29% в группе монотерапии диклофенаком.
В работе G. Xu и соавт. (2014) тиамин в монотерапии обеспечивал купирование постгерпетического зуда, а кобаламин – боли, в то время как их комбинация эффективно устраняла оба симптома. Таким образом, это исследование подтверждает целесообразность применения витаминов В в комплексе, поскольку каждый из них обладает уникальными нейротропными, аналгетическими и противовоспалительными свойствами.
Среди препаратов, содержащих витамины группы В, по мнению профессора Е.Л. Товажнянской, особого внимания заслуживает Нейробион®, который содержит сбалансированный комплекс В1, В6 и В12 в адекватных т ерапевтических дозах.
Препарат применяется в клинической практике в течение нескольких десятилетий и накопил значительную доказательную базу эффективности и безопасности.
Наличие парентеральной и пероральной формы препарата Нейробион® обеспечивает возможность ступенчатой терапии, которая характеризуется оптимальным результатом с точки зрения соотношения эффективности, удобства и стоимости лечения. Как правило, для купирования острой боли используют инъекционную форму препарата, а затем для профилактики рецидивов или же для лечения хронической боли назначают таблетированный Нейробион®. При этом важно отметить, что инъекционная форма этого препарата не содержит лидокаин и бензиловый спирт, что снижает риск аллергических реакций.

Эффективной схемой лечения боли в нижней части спины поделился заведующий кафедрой фармакологии, клинической фармакологии и фармакоэкономики Днепропетровской медицинской академии, доктор медицинских наук, профессор Виталий Иосифович Мамчур.
По его мнению, начинать лечение острой боли в нижней части спины целесообразно с инъекционного введения препарата Кеторол® – самого мощного аналгетика среди НПВП. Он позволяет быстро купировать боль и предотвратить ее хронизацию. При правильном применении препарат побочных эффектов, как правило, не возникает. Так, согласно инструкции инъекционный Кеторол® можно применять в течение 2 дней 3 раза/сут. При необходимости можно продолжить терапию препаратом Кеторол® еще на 5 дней, но уже в таблетированной форме, таким образом, общий курс лечения может составлять до 7 дней.
При потребности в более длительном приеме НПВП актуальнее становится вопрос безопасности терапии. Докладчик напомнил, что в целом для неселективных НПВП характерны гастроинтестинальные побочные эффекты, а для специфических ингибиторов ЦОГ‑2 (коксибов) – сердечно-сосудистые осложнения. Оптимальным решением для продолжительной терапии являются так называемые селективные ингибиторы ЦОГ‑2, занимающие промежуточное положение между неселективными ингибиторами ЦОГ и косибами. К этой группе относится нимесулид (Найз®). Поэтому, если за 5-7 дней острую боль в спине не удалось полностью купировать, то пациенту стоит назначить Найз® еще на 1-2 недели.
При наличии противопоказаний к применению системных НПВП эффективным решением может быть использование топических препаратов, которые позволяют доставить
действующее вещество непосредственно к органу (ткани)-мишени, минуя системный кровоток и другие органы и ткани. Также они могут использоваться в дополнение к системным препаратам, усиливая их эффект и позволяя снизить дозу, что может помочь минимизировать риск побочных эффектов.
Одним из наиболее эффективных топических НПВП является Кеторол® гель – единственный кеторолак на украинском рынке для наружного применения.
Помимо самого мощного НПВП Кеторол® гель содержит также диметилсульфоксид (димексид), который одновременно является и проводником для кеторолака, обеспечивающим его лучшее проникновение в ткани, и самостоятельным аналгетическим и противовоспалительным средством.
Следует отметить, что большинство других топических НПВП, представленных на украинском рынке, не содержат такого проводника. В результате такой комбинации Кеторол® гель глубоко проникает в ткани и оказывает быстрый, мощный и длительный обезболивающий эффект. Среди дополнительных преимуществ этого препарата следует также отметить, что он не вызывает фотосенсибилизации, приятно пахнет и не оставляет следов на одежде.
Еще одним способом повысить эффективность НПВП в лечении боли в спине является применение адъювантных средств, в частности миорелаксантов и витаминов группы В. Среди В-витаминных комплексов профессор В.И. Мамчур выделил Нейробион® – оригинальный препарат известной немецкой фармацевтической компании Merck, который обладает мощной доказательной базой и является мировым лидером среди витаминных комплексов группы B (по объемам продаж по данным компании IMS Health, MIDAS Global Database).
Подготовила Наталья Мищенко




