15 грудня, 2015
Алергічні реакції негайного типу в дітей: набряк Квінке й анафілактичний шок
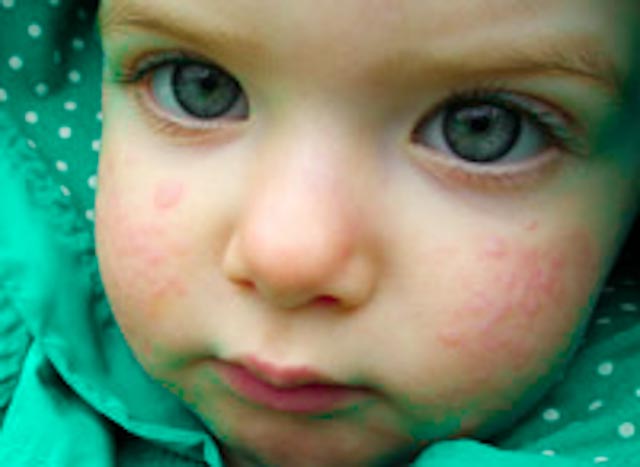
Набряк Квінке
Набряк Квінке (НК) – алергічна реакція негайного типу, яка характеризується появою щільного, обмеженого певною ділянкою тіла набряку шкіри, підшкірної основи, слизових із переважною локалізацією патологічного процесу в місцях із рихлою підшкірною клітковиною (частіше це обличчя, голова, шия, статеві органи). Дуже рідко НК може розповсюджуватися не тільки на дерму та підшкірну основу, а і на м’язи.
Основними причинами розвитку НК у дітей можуть бути:
• харчові продукти (соки, шоколад, яйця, морква тощо);
• лікарські препарати (антибіотики, анальгетики, білкові препарати, рентгенконтрастні засоби й ін.);
• отрута при жаленні комахами;
• пилкові алергени.
В окремих випадках безпосередню причину розвитку НК з’ясувати неможливо (ідіопатичні форми).
В основі змін при НК лежить підвищена проникність судин мікроциркуляторного русла під дією біологічно активних речовин із подальшим гострим розвитком набряку в області периваскулярних тканин (ангіоневротичний набряк) із переважним ушкодженням підшкірного і підслизового прошарків дерми.
Діагностичні критерії
Клінічні прояви НК розвиваються гостро – від декількох хвилин до годин після дії причинно-значимого фактора. Швидко наростає ангіоневротичний набряк певної ділянки тіла в місцях із рихлою підшкірною основою, насамперед у ділянці голови (обличчя, слизова оболонка ротової порожнини, губи, язик, мигдалики), шиї, кистей рук, стоп, зовнішніх статевих органів. Набряк може сягати великих розмірів і деформувати відповідну ділянку ураження.
Набряки викликають відчуття розпирання, печіння, а також дискомфорт, рідше свербіж у зоні ушкодження. Шкіра над зоною НК найчастіше не змінена, щільна на дотик, пальпаторно безболісна. Можливе підвищення температури. Виникаючи несподівано, НК швидко та безслідно зникає, але можливі рецидиви.
Дещо умовно можна говорити про НК легкого, середньої тяжкості й тяжкого перебігу з урахуванням характеру патологічного процесу та локалізацією набряку.
Безпосередню загрозу для життя дитини мають варіанти розвитку НК, коли є реальна обструкція верхніх дихальних шляхів. Особлива небезпека виникає за НК у ділянці гортані, який проявляється охриплістю голосу, дисфонією, «гавкаючим» кашлем, утрудненим диханням, задишкою з переважанням інспіраторного компонента, шумним, стридорозним диханням, наростанням ознак дихальної недостатності. За поширення НК на трахею та бронхи розвивається бронхоспастичний синдром (додається й утруднений видих) із реальною загрозою настання смерті від асфіксії.
За умови набряку язика утруднена мова, порушуються процеси жування та ковтання. За розвитку НК на обличчі до процесу можуть бути залучені серозні мозкові оболонки з розвитком менінгеальних симптомів і судом.
За локалізації набряку на слизових оболонках шлунково-кишкового тракту пацієнтів непокоять нудота, блювання, гострий біль у животі (спочатку локальний, потім розлитий), метеоризм, посилена перистальтика, профузні проноси.
Необхідно враховувати і той факт, що НК може супроводжуватися висипами на шкірі у вигляді елементів кропив’янки.
Невідкладна допомога
• припинити надходження алергену;
• парентерально (в/м або в/в) ввести антигістамінні препарати: 2% розчин супрастину 0,1-0,15 мл/рік життя, або 2,5% розчин піпольфену 0,1-0,15 мл/рік життя, чи 1% розчин димедролу в дозі 0,5-1 мг/кг;
• за відсутності ефекту парентерально (в/м або в/в) ввести преднізолон в дозі 1-2 мг/кг або дексаметазон у відповідній дозі;
• за наявного стенозу гортані – інгаляції протинабряковою сумішшю, парентерально 1% розчин лазиксу в дозі 1-3 мг/кг, 2% розчин еуфіліну в дозі 0,1-0,2 мл/кг, інгаляції сальбутамолу за необхідності;
• за показаннями при наростаючому набряку гортані з обтураційною дихальною недостатністю проведення інтубації трахеї або трахеостомії з можливою подальшою вентиляцією легень;
• симптоматична, інфузійна терапія за наявності загальнотоксичних симптомів і синдромів.
Анафілактичний шок
Анафілактичний шок (АШ) – максимально тяжкий прояв алергічної реакції негайного типу, яка виникає на введення алергену на тлі сенсибілізації організму, характеризується тяжкими порушеннями кровообігу, дихання, діяльності центральної нервової системи і реально загрожує життю.
Алергенами розвитку АШ у дітей можуть бути:
– ліки (антибіотики, сульфаніламіди, місцеві анестетики, гепарин, рентгенконтрасти, антипіретики, стрептокіназа, аспарагіназа, плазмозамінники – декстран, желатин);
– чужорідні білки (вакцини, сироватки, донорська кров, плазма);
– екстракти алергенів для діагностики та лікування;
– отрута комах, змій;
– деякі харчові продукти (цитрусові, горіхи тощо);
– хімічні сполуки;
– пилок рослин;
– охолодження тіла.
На частоту і час розвитку АШ впливає шлях введення алергену в організм. У разі парентерального введення алергену АШ спостерігається частіше. Особливо небезпечний в/в шлях введення медикаментозного препарату, хоча розвиток АШ цілком можливий за будь-якого варіанту надходження лікарських засобів в організм дитини.
Діагностичні критерії
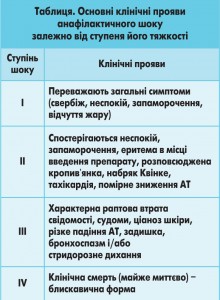
АШ розвивається швидко, протягом перших 30 хв (максимально до 4 год) від моменту контакту з алергеном, причому тяжкість шоку не залежить від дози алергену. У найтяжчих випадках АШ розвивається уже в момент контакту з алергеном.
Виділяють п’ять клінічних форм АШ:
1. Асфіктичний варіант – з’являються і наростають слабкість, відчуття тиснення в грудях, брак повітря, надсадний кашель, пульсуючий головний біль, біль у ділянці серця, страх. Шкірні покриви різко бліді, надалі ціанотичні. Піна у рота, задуха, експіраторна задишка з хрипами на видиху. Можливий розвиток ангіоневротичного набряку обличчя й інших частин тіла. У подальшому, в разі прогресування дихальної недостатності і приєднання симптомів гострої надниркової недостатності, можливе настання смерті.
2. Гемодинамічний (кардіально-судинний) варіант – з’являються та наростають слабкість, шум у вухах, проливний піт, ангінозні болі в ділянці серця. Наростає блідість шкіри, акроціаноз. Прогресивно падає артеріальний тиск (АТ), ниткоподібний пульс, тони серця різко ослаблені, аритмії серцевої діяльності. Через декілька хвилин можливі втрата свідомості, судоми. Летальний кінець може настати при наростанні явищ серцево-судинної недостатності.
3. Церебральний варіант – швидко наростає осередкова неврологічна та загальномозкова симптоматика.
4. Абдомінальний варіант – спастичні розлиті болі в животі, нудота, блювання, діарея, шлунково-кишкові кровотечі.
5. Змішаний варіант.
Клінічна картина залежить від ступеня тяжкості шоку (табл.).
Невідкладна допомога
• припинити подальше надходження алергену в організм: припинити введення ліків; видалити жало комахи; вище місця ін’єкції або укусу накласти джгут тривалістю до 25 хв; місце ін’єкції чи ураження обколоти навхрест 0,1% розчином адреналіну в дозі 0,1 мл/рік життя в 3,0-5,0 мл ізотонічного розчину натрію хлориду; місце введення обкласти льодом на 10-15 хв; у разі надходження алергену через рот, якщо дозволяє стан пацієнта, промити шлунок, дати проносне, зробити очисну клізму; при потраплянні алергенів у ніс або очі промити їх під проточною водою;
• при блискавичній формі – реанімаційні заходи й інтенсивна терапія за загальноприйнятою програмою;
• хворого покласти на спину, забезпечити прохідність верхніх дихальних шляхів – видалити сторонні тіла з ротоглотки, закинути голову назад, відвести нижню щелепу, розтулити рот, налагодити подачу зволоженого, підігрітого 100% кисню через дихальну маску або носовий катетер в кількості 10-12 л/хв чи забезпечити доступ свіжого повітря;
• негайно ввести в/м:
– 0,1% розчин адреналіну в дозі 0,05-0,1 мл/рік життя (не більше 1 мл) і 3% розчин преднізолону в дозі 5 мг/кг у м’язи дна ротової порожнини;
– антигістамінні препарати: 1% розчин димедролу у дозі 0,05 мл/кг (не більше 0,5 мл – дітям до 1 року і 1,0 мл – старшим року) або 2% розчин супрастину 0,1-0,15 мл/рік життя;
• забезпечити центральний або периферичний венозний доступ, ввести в/в або ендотрахеально 0,1% розчин адреналіну в дозі 5 мкг/кг з подальшим його введенням у дозі від 1-2 мкг/кг/хв в/в краплинно в 200 мл 0,9% розчину натрію хлориду до відновлення ефективного кровообігу та появи тахікардії. Якщо АТ низький, то болюсне в/в введення адреноміметичних препаратів проводиться кожні 10-15 хв до покращення стану дитини в дозах: 0,1% розчин адреналіну 0,05-0,1 мл/рік життя (сумарно до 5 мг) або 0,2% розчин норадреналіну 0,1 мл/рік життя (не більше 1 мл), або 1% розчин мезатону 0,1 мл/рік життя (не більше 1 мл);
• за відсутності ефекту при низькому АТ в/в титровано ввести допамін з індивідуальним підбором дози конкретному пацієнту: 6-8-10 мкг/кг/хв і більше за допомогою інфузійного насоса чи краплинно. При введенні адреноміметичних препаратів постійний контроль частоти серцевих скорочень і АТ;
• проводити інтенсивну інфузійну терапію, починаючи з в/в введення кристалоїдів в об’ємі 10-20 мл/кг (розчини Рінгера, 0,9% натрію хлориду) протягом 20-30 хв і в подальшому за відсутності стабілізації показників гемодинаміки продовжуючи в/в введення колоїдів в дозі 10-20 мл/кг. Вибір препаратів, їх співвідношення, об’єм інфузії та швидкість введення розчинів визначається величиною АТ, центрального венозного тиску, станом хворого;
• ввести в/в глюкокортикостероїди: 3% розчин преднізолону 2-5 мг/кг (в 1 мл – 30 мг) або гідрокортизон 10-15 мг/кг (в 1 мл суспензії – 25 мг) або 0,4% розчин дексаметазону 0,3-0,6 мг/кг (в 1 мл – 4 мг);
• ввести в/в 1% розчин димедролу в дозі 1-2 мг/кг;
• при бронхоспазмі й інших розладах дихання продовжувати проводити оксигенотерапію; в/в ввести 2% розчин еуфіліну в дозі 5 мг/кг на 20,0 мл фізіологічного розчину; інгаляції селективних β2-агоністів (сальбутамол, вентолiн) по 2-4 дози через 20 хв при використанні дозованого інгалятора, по 0,15 мг/кг (максимально 5 мг) або 0,03 мл/кг 0,5% розчину в 3 мл ізотонічного розчину при інгаляції через небулайзер; видаляти накопичений секрет із трахеї та ротової порожнини; за ознак стридорозного дихання й відсутності ефекту від комплексної терапії – негайна інтубація, за життєвими показаннями – конікотомія;
• при явищах шоку, що зберігаються, – iнтубацiя трахеї та переведення пацієнта на штучну вентиляцію легень;
• симптоматична терапія.
За матеріалами книги: Марушко Ю.В., Шеф Г.Г. Невідкладна педіатрія. – Київ, 2014.