10 липня, 2016
Современные подходы к диагностике и лечению акромегалии
Акромегалия – заболевание нейроэндокринной системы, обусловленное избыточной продукцией соматотропного гормона (СТГ) у лиц с законченным физиологическим ростом и характеризующееся патологическим диспропорциональным периостальным ростом костей, хрящей, мягких тканей, внутренних органов, а также нарушением функционального состояния сердечно-сосудистой,
легочной системы, периферических эндокринных желез, различных видов метаболизма.
В 40% случаев опухолей гипофиза, продуцирующих СТГ, выявляются мутации α-субъединицы G-протеина, так называемого gsp-онкогена. G-белок связан с рецептором соматостатина (рСС), через который происходит активация фосфолипазы С и повышение концентрации внутриклеточного кальция. Мутация приводит к накоплению в клетках большого количества циклического аденозинмонофосфата (цАМФ), усилению дифференцировки, пролиферации и повышенной гормональной секреции. Эти опухоли имеют гиперсекреторный статус, происходят из высокодифференцированных клеток, плохо реагируют на агенты, действующие через цАМФ (соматолиберин). Отмечена их хорошая чувствительность к соматостатину, тогда как отсутствие онкогенов ассоциируется с резистентностью к его аналогам.
Семейство G-протеин-связывающих трансмембранных pCC включает в себя 5 подтипов, которые имеют различные молекулярные, биохимические и фармакологические характеристики и неодинаковое распределение в опухолях. рCC типа 2 и pCC типа 5 экспрессируются почти во всех соматотрофных опухолях, рCC типа 1 и 3 экспрессируются почти в 50% всех опухолей гипофиза, в то время как pCC типа 4 не выявлен ни в одном из типов опухолей гипофиза.
Реже этиологией акромегалии могут быть соматолиберин-продуцирующие опухоли (гамартрома, ганглиоцитома, нейроцитома, карциноид легких или поджелудочной железы, мелкоклеточный бронхогенный рак, опухоли надпочечника). Изредка причиной акромегалии служат наследственные болезни: множественная эндокринная неоплазия типа I, синдром МакКьюна – Олбрайта, семейная акромегалия и комплекс Карни.
Соматотропинома составляет 14% от всех оперируемых опухолей гипофиза, а ее распространенность – 5-10 случаев на 1 млн населения.
Клиническая картина. Разнообразие клинических симптомов и развивающихся осложнений данного заболевания обусловлено как непосредственным анаболическим эффектом гормона роста и инсулиноподобного фактора роста-1 (ИФР-1) на мышечную, хрящевую, костную ткань, так и воздействием на различные обменные процессы (стимуляция липолиза, контринсулярные эффекты, проявляющиеся в замедлении периферической утилизации глюкозы, активизации ее печеночной продукции и др.).
Классические симптомы акромегалии – выступающие лобные бугры, грубые черты лица, широкая переносица, толстые губы, выступающая нижняя челюсть с увеличенными межзубными промежутками, крупные кисти и стопы.
К признакам сдавления смежных анатомических структур соматотропиномой относятся головная боль, сужение полей зрения (из-за сдавления зрительного перекреста) и поражение черепно-мозговых нервов, проходящих внутри пещеристого синуса.
Больные акромегалией часто жалуются на головную боль и утомляемость. Около 30% страдают артериальной гипертензией, вероятно, обусловленной увеличением объема плазмы и структурными изменениями сосудов. Существует и особая форма поражения сердца – акромегалическая кардиомиопатия. У молодых недавно заболевших лиц систолическая функция левого желудочка обычно не изменена, хотя его маса может быть увеличена, а систолическая функция при физической нагрузке – снижена. Чаще всего при акромегалии страдает диастолическая функция левого желудочка. Выраженность кардиомиопатии коррелирует с длительностью болезни. В отсутствие лечения со временем возникает сердечная недостаточность.
Часто встречающиеся при акромегалии артериальная гипертензия и сахарный диабет способствуют прогрессированию ишемической болезни сердца. Почти постоянный симптом акромегалии – апноэ во сне (их выявляют почти у 90% больных с храпом) (табл. 1).
Еще одно распространенное проявление акромегалии – потливость. Разрастание синовиальных оболочек и суставных хрящей приводит к артропатии, которая вызывает дегенеративные изменения суставов (в первую очередь опорных). Сдавление срединного нерва приводит к синдрому запястного канала (встречается у 20% больных).
Считается, что при акромегалии повышен риск развития многих опухолей, прежде всего рака толстой кишки. До 30% больных страдают полипозом толстой кишки (предраковое заболевание).
Диагностика. Диагностика акромегалии основана на клинических и лабораторных данных. Характерные изменения внешности, особенно увеличение кистей и стоп, можно заметить даже при незначительном повышении уровня СТГ. Тем не менее болезнь часто остается нераспознанной: диагноз устанавливают в среднем только через 9 лет после появления первых симптомов.
Лабораторная диагностика. Секреция СТГ при акромегалии имеет пульсирующий характер с колебаниями показателей от 5-10 до 50-80 нг/мл в течение 20-40 мин. Многократные измерения СТГ показали, что у здоровых лиц также отмечаются подобные пульсации, в частности базальные уровни СТГ колеблются от 0,2 до 20-40 нг/мл (5-10 импульсов в день). С другой стороны, нередко можно видеть пациентов с клиническими признаками активной акромегалии, у которых в случайно взятой пробе крови уровень СТГ будет меньше 1,5 нг/мл.
К факторам, ложно повышающим уровень СТГ натощак, относятся боль, стресс, сахарный диабет 1 типа, хронические заболевания почек, недоедание, длительное голодание.
В настоящее время золотым стандартом в диагностике акромегалии является оральный глюкозотолерантный тест (ОГТТ). При проведении теста забор крови проводится натощак, а также каждые 30 мин в течение 2-3 ч после приема 75 г глюкозы. В норме прием глюкозы вызывает снижение уровня СТГ вплоть до минимально определяемых у 94% здоровых лиц, но не у больных акромегалией.
При оценке результатов ОГТТ рекомендуют учитывать такие параметры, как пол, возраст, индекс массы тела, соотношение окружности талии к окружности бедра. Базальный и минимальный уровень СТГ достоверно выше у женщин, чем у мужчин. Выявлена отрицательная корреляция возраста, ИМТ и соотношения окружности талии к окружности бедра с базальным и минимальным уровнем СТГ. Кроме того, показано, что на результаты ОГТТ оказывают влияние половые стероиды, и для правильной интерпретации данных у женщин тест предпочтительно проводить в ранней фолликулиновой фазе.
При активной стадии акромегалии тест считается положительным, если отсутствует снижение гормона роста ниже 1 нг/мл (2,7 мЕд/л). Такая реакция отмечается у большинства больных. Однако до 41% лиц с данным заболеванием имеют парадоксальный подъем уровня СТГ в ответ на гипергликемию. Данный феномен объясняется повышенной экспрессией GIP-рецептора в СТГ-секретирующих аденомах гипофиза.
Проблема возникает также, когда тест проводится у больных с минимально выраженными клиническими признаками акромегалии, базальным уровнем СТГ от 1 до 3 нг/мл. В настоящее время созданы новые «суперчувствительные» методики, в частности иммунолюминометрический и флюорометрический методы с чувствительностью до 0,005 нг/мл, позволяющие поставить диагноз в случае так называемой мягкой акромегалии.
Показано, что применение ранее широко используемого теста с тиролиберином (внутривенно 500 мкг) не несет дополнительной информации в диагностике акромегалии. Тест с соматолиберином (внутривенно 100 мкг) также не является ценным как в диагностике СТГ-продуцирующих аденом, так и в диагностике эктопической продукции соматолиберина. До недавнего времени в качестве «интегратора» секреции СТГ предлагалось использовать значение содержания в крови ИФР-1-связывающего белка-3, выработка которого индуцируется одновременно гормоном роста и ИФР-1. Определение уровня данного белка
рекомендуется проводить в пограничных случаях, когда имеется сочетание положительного ОГТТ в отношении подавления СТГ с минимально повышенным уровнем ИФР-1.
В настоящее время установлено, что единственным показанием определения в сыворотке крови уровня соматолиберина является подозрение на его эктопическую продукцию, которое основывается на отсутствии МРТ-признаков аденомы гипофиза и выявлении объемного образования в грудной либо брюшной полости у пациента с клинической картиной акромегалии. При данном заболевании уровни соматолиберина превышают 300 пг/мл, тогда как во всех остальных случаях, включая и гипоталамическую гиперпродукцию соматолиберина, его уровень составляет менее 50 пг/мл. В литературе на 2010 год представлено только 50 случаев акромегалии, обусловленной эктопической продукцией соматолиберина.
Наилучшим диагностическим маркером, подтверждающим хроническую гиперпродукцию СТГ, является уровень ИФР-1 в плазме крови. Такое утверждение основывается на ряде факторов: ИФР-1 в конечном итоге ответственен за большинство клинических проявлений акромегалии; уровень ИФР-1 отражает средний уровень СТГ за предшествующий день; ИФР-1 в отличие от СТГ не подвержен колебаниям в течение короткого периода времени благодаря длительному периоду полужизни, и даже незначительно повышенный уровень СТГ сопровождается высоким уровнем ИФР-1.
Таким образом, в отличие от СТГ однократное определение уровня ИФР-1 может реально использоваться для дифференциальной диагностики лиц с нормальной и патологической секрецией СТГ. Для правильной интерпретации получаемых результатов уровня ИФР-1 необходимо помнить ряд положений: уровень ИФР-1 зависит от пола и возраста, а также от характера питания. Изменение уровня ИФР-1 (вплоть до нормального значения, соответствующего данному полу и возрасту) возникает при расстройстве или недостаточности питания любого происхождения, голодании, тяжелых заболеваниях печени и почек. Установлено также, что применение оральных (но не трансдермальных) эстрогенов снижает уровень ИФР-1, поэтому рекомендуется с осторожностью интерпретировать результаты определения уровней ИФР-1 у женщин, получающих заместительную гормональную терапию. Установлено также, что наличие у пациента хронического заболевания кишечника, нервной анорексии, гипотиреоза, а также декомпенсации сахарного диабета 1 типа может изменять продукцию ИФР-1.
В связи с нередким расхождением результатов уровней СТГ и ИФР-1 между лабораториями различных исследовательских центров из-за использования разных методик определения содержания данных гормонов, что затрудняет интерпретацию получаемых результатов, Консенсусом 2010 года введен ряд строгих рекомендаций. В частности, для улучшения интерпретации показателей СТГ считается необходимым использование международного стандарта ВОЗ (WHO IS98/574) с единицами измерения мкг/л. Консенсусом принято, что исследование уровня общего ИФР-1 является достаточным для отражения состояния секреции СТГ как с целью диагностики данного заболевания, так и мониторинга после проведения различных видов терапии.
Определение уровня свободного ИФР-1 или связывающих его белков, в частности ИРФ-1-связывающего белка-3, грелина, не несут дополнительной клинической информации.
Оценка эффективности лечения и критерии ремиссии. Несмотря на то что уровни СТГ и ИФР-1 тесно коррелируют между собой, у больных в активной стадии заболевания и здоровых индивидуумов существуют доказательства, указывающие на высокую частоту расхождения (до 30%) между данными показателями у лиц, подвергнутых различным видам лечения. Причем чаще всего регистрируется сочетание нормальных показателей СТГ и повышенных уровней ИФР-1. Предположительно, выявляемые расхождения могут быть результатом недостаточного количества определений показателя СТГ, которые не отражают суточную секрецию гормона, различий в периоде полужизни гормонов, пульсирующем характере секреции, а также из-за отсутствия стандартизации методик.
С введением в лабораторную практику ультрачувствительных методов диагностики критерии ремиссии становятся еще более строгими в отношении показателей СТГ. Принято решение считать, что заболевание контролируемо, если базальный или случайный уровень СТГ составляет менее 1 нг/мл, а минимальный уровень СТГ в ходе ОГТТ – менее 0,4 нг/мл и показатель ИФР-1 соответствует норме (табл. 2).
Инструментальная диагностика. Поскольку главной причиной акромегалии (более 95%) является возникновение СТГ-продуцирующей аденомы гипофиза (соматотропиномы), основным в инструментальной диагностике данного заболевания является применение современных методов ее визуализации. В настоящее время разработан оптимальный метод визуализации аденомы гипофиза, которым является магнитно-резонансная томография (МРТ).
Отсутствие лучевой нагрузки и возможность применения данного метода многократно особенно ценно для динамического наблюдения за опухолями гипофиза на фоне проводимого лечения. Дополнительное использование количественных МРТ-параметров позволяет проводить четкую дифференциацию между пролиферативными процесами в гипофизе и кистозными изменениями, надежно доказать «пустое» турецкое седло. По некоторым данным, в случае соматотропином преобладают макроаденомы (80%) с экстраселлярным распространением (72%), преимущественно латероселлярным (73%). Данный тип распространения аденом за пределы турецкого седла является наиболее сложным с позиций радикального удаления опухоли. Микроаденомы в подавляющем большинстве случаев (80%) локализуются в латеральных отделах аденогипофиза.
Определение содержания СТГ в крови, оттекающей из нижних каменистых синусов, показано в случаях, когда необходимо уточнение локализации микроаденомы ввиду отсутствия ее четких МРТ-признаков либо в случае подозрения на гиперплазию гипофиза. В этом случае, как правило, исследование сочетают с внутривенным введением соматолиберина.
Современные методы лечения акромегалии
Хирургическое лечение. Первая операция по поводу акромегалии была проведена F. Paul в 1892 году в г. Ливерпуле путем краниотомии через височную область. В 1908 году J. Hochenegg впервые осуществил операцию транссфеноидальным доступом, и в начале 1970-х годов G. Guiot и J. Hardy утвердили транссфеноидальный доступ как основной при оперативных вмешательствах на гипофизе.
Показания. В настоящее время транссфеноидальная аденомэктомия по-прежнему является методом выбора в лечении акромегалии. Хирургическое лечение имеет ряд преимуществ по сравнению с другими методами лечения данного заболевания. Главным из них является быстрота наступления эффекта. В случае успешной (радикальная) операции уже в раннем послеоперационном периоде отмечается нормализация ответа СТГ на введение глюкозы, а в период от нескольких недель до 2-3 месяцев – нормализация уровня ИФР-1. Аденомэктомия позволяет ликвидировать так называемые масс-эффекты, развившиеся у пациента вследствие давления опухолевой массы: зрительные, различные неврологические нарушения, головные боли, нередко являющиеся ведущей жалобой. Более того, оперативное вмешательство оптимизирует (усиливает) эффект последующей дополнительной терапии, в частности аналогами соматостатина, назначаемой в случае неполного удаления опухоли в силу ее значительных размеров
и/или особенностей расположения.
Эффективность. Одним из главных факторов, определяющих исход оперативного вмешательства, является размер и характер распространения аденомы. Так, наличие у пациента опухоли эндоселлярной локализации позволяет достичь ремиссии в 78-88% случаев (в основном при удалении эндоселлярных микроаденом), при этом в случае экстраселлярных аденом, особенно гигантских, этот шанс практически сводится к нулю. К сожалению, большинство больных акромегалией в связи с поздним выявлением заболевания к моменту постановки диагноза имеют макроаденому (до 88%) с частотой экстраселлярного распространения до 83%. Прогностически наименее благоприятными являются смешанные СТГ/пролактин-секретирующие макроаденомы гипофиза с латероселлярным ростом и высокой пролиферативной активностью.
По данным разных исследователей, частота истинного рецидива акромегалии колеблется от 0 до 8,4% с максимальным сроком возникновения от момента первой операции 10 лет. Нередко так называемый ранний рецидив акромегалии может быть обусловлен развитием «ребаунд-эффекта» после отмены предоперационной терапии длительно действующими аналогами соматостатина, особенно если данный вид лечения проводился длительное время.
Установлено, что частота рецидива минимальна, если хотя бы 1 раз в послеоперационном периоде выявлено снижение СТГ ниже 2 нг/мл в ходе ОГТТ. Считается, что другим надежным фактором, препятствующим рецидиву, является послеоперационная лучевая терапия. Значительно влияет на исход оперативного вмешательства техническая нейрохирургическая оснащенность (эндоскопический контроль, нейронавигация, интраоперационный гормональный анализ и МРТ-контроль), позволяющая увеличить процент послеоперационной ремиссии, а также человеческий фактор (опытный нейрохирург).
Проблема ведения больных после первичной неудачной аденомэктомии является полностью нерешенной. Повторная операция может быть успешной (радикальная), если отсутствуют признаки инвазии опухоли, что подтверждается результатами интраоперационного и последующего гистологического исследования, а также при исходном уровне СТГ не более 40 мкг/л. Частота ремиссии после повторного хирургического вмешательства составляет от 21,3 до 75% случаев без развития серьезных хирургических осложнений и значительных нарушений тропных функций гипофиза.
К сожалению, несмотря на совершенствование нейрохирургической техники, не менее 50% пациентов после проведенного нейрохирургического вмешательства требуется дополнительная терапия (медикаментозная и/или лучевая).
Лучевая терапия акромегалии. Лечение акромегалии предполагает не только достижение гормонального контроля, но и контроль за опухолевой массой, поэтому в случае сохранения остаточной аденоматозной ткани одним из способов такого контроля является проведение лучевой терапии.
В период развития клинической радиологии было определено 2 основных направления в лечении аденом гипофиза: послеоперационная лучевая терапия, предложенная Gushing для профилактики рецидивов и продолжающегося роста нерадикально оперированных опухолей, и самостоятельное радикальное лучевое лечение начала XX века, разработанное Beclere и Gramegna, проводимое с целью уменьшения гормональной активности аденом гипофиза, прекращения их роста и резорбции опухолевой ткани: впервые французский радиолог Gramegna в 1909 году применил источник рентгеновского излучения для лечения больного акромегалией методом «освещения через рот».
Показания к проведению лучевой терапии весьма ограничены. Лучевая терапия как первичный метод лечения применяется только при невозможности проведения аденомэктомии из-за отсутствия специализированной нейрохирургической службы либо при категорическом отказе больного. Как дополнительный метод – при агрессивных опухолях гипофиза с инвазией в окружающие структуры, включая кавернозные синусы, височные доли; в случае неполного удаления аденомы, особенно в сочетании с неблагоприятной гистологической картиной (большое количество митозов, высокий показатель клеточной пролиферации, аденокарцинома) с целью подавления дальнейшей клеточной пролиферации и гиперпродукции СТГ. Лучевая терапия показана также пациентам, резистентным к терапии аналогами соматостатина, либо когда есть серьезные противопоказания к проведению данных видов лечения и/или в случае отказа больного от других методов лечения.
Традиционная дистанционная гамма-терапия как самостоятельный метод лечения акромегалии практически не имеет своих приверженцев, но активно используется как дополнение к хирургическому лечению. Облучение проводится в фракционированных дозах, не превышающих 1,75 Грей/сеанс (общая доза 45-50 Грей за 30 сеансов), статическим либо ротационным методом. Анализ эффективности дистанционной гамма-терапии на когортах пациентов от 45 до 411 человек с длительностью катамнеза (медиана) от 6,7 до 15 лет показал, что достижение ремиссии заболевания происходит у 30-50% больных в сроки 5-10 лет от момента лучевой терапии и у 75% – через 15 лет после облучения.
Кроме отдаленности во времени лечебного эффекта данный вид терапии обладает и другими значимыми недостатками. К ним относятся возможность повреждения окружающих тканей мозга, поражения зрительных нервов и развитие пангипопитуитаризма. Степень гипопитуитаризма положительно коррелирует с длительностью постлучевого периода: через 2-5 лет данное осложнение регистрируется у 10-29% больных, через 10 лет у 50-54% пациентов возникают новые проявления гипопитуитаризма, требующие применения заместительной гормональной терапии, а после 15 лет с момента облучения данное осложнение имеют до 60% лиц.
Помимо указанных осложнений возникает поражение сосудов головного мозга, что в 2-4 раза увеличивает риск инсульта, в 2 раза ограничивающего продолжительность жизни. Этот эффект сохраняется независимо от уровней СТГ и ИРФ-1, размера опухоли, распространения ее за пределы турецкого седла или наличия гипопитуитаризма.
Есть предположения, что лучевая терапия может приводить к нейропсихологическим изменениям, нарушению когнитивных функций центральной нервной системы: снижению памяти, депрессии, вербальной функции.
В настоящее время для минимизации воздействия на окружающие здоровые ткани при проведении лучевой терапии и уменьшения побочных эффектов предпочтение отдается узкофокусированным методикам (стереотаксическая радиотерапия, протонотерапия, гамма- и кибер-нож).
В ряде центров проводится мегавольтовое облучение (стереотаксическая радиотерапия) с использованием линейного ускорителя. Используются несколько полей облучения с целью максимальной концентрации дозы в области гипофиза и минимальной – в окружающих тканях. Обычная доза облучения составляет 45-50 Грей в виде 25 фракционных доз; ежедневная доза – 1,8 Грей в течение 5 дней в неделю на протяжении 5 нед.
Однократная фракционная радиохирургия может быть проведена как с помощью линейного ускорителя, так и гамма-ножа. При проведении облучения с помощью гамма-ножа происходит концентрация гамма-лучей, исходящих из 201 источника, содержащих радиоактивный кобальт-60 (60Co), на узком поле.
Результаты применения техники линейного ускорения (стереотаксической фракционной радиотерапии) сходны с таковыми в случае дистанционной гамма-терапии. Так, по данным ряда исследований, в сроки наблюдения от 1,5 до 5,5 года в группах от 7 до 96 человек (всего 904) ремиссия наступает у 10-60% больных. Использование гамма-ножа позволяет достичь ремиссии акромегалии у 17-67% лиц в сроки от 2 до 5 лет, что показано при катамнестическом наблюдении в целом в группе из 631 человека. Таким образом, несмотря на усовершенствование техники лучевой терапии, значимого повышения эффективности данного вида лечения не отмечено. Правда, при использовании техники гамма-ножа частота осложнений уменьшается до 0,001%.
Протонотерапия проводится многопольноконвергентным методом с 15-25 полей в левой височной области способом «напролет» в дозе 50-80 Грей, как правило, в один сеанс. При сроках наблюдения до 20 лет клиническое улучшение с положительной динамикой гормональных показателей отмечено у 46% больных, ремиссия заболевания – у 44%. Медленное развитие ремиссии обусловлено постепенным супрессивным воздействием пучка протонов на секрецию СТГ и ИФР-1.
Согласно данным, полученным в радиационной лаборатории имени Э.О. Лоуренса в г. Беркли, после облучения гипофиза методом протонотерапии с «остановкой» пучка в «мишени» (суммарная доза 100-120 Грей) ремиссия заболевания через 2 года была достигнута у 27,5% пациентов, через 5 лет – у 56%, через 10 лет – у 75% и через 20 лет – у 92,5%. При неполном облучении СТГ-продуцирующей аденомы (как правило, при диаметре опухоли более 15 мм) или при инвазивном опухолевом росте в базальные отделы твердой мозговой оболочки эффективность метода резко снижается.
В настоящее время такие виды лучевой терапии, как рентгенотерапия и интраселлярная имплантация радиоактивных изотопов Y90 и Au198, не применяются из-за недостаточной эффективности, с одной стороны, и выраженности побочных эффектов – с другой.
Ввиду отдаленности во времени эффекта лучевой терапии в отношении супрессии СТГ и ИРФ-1 необходима комбинация с медикаментозной терапией у чувствительных пациентов. Каждые 6-12 мес показана отмена медикаментозной терапии с исследованием СТГ в ходе ОГТТ и ИФР-1 для определения возможного наступления ремиссии заболевания. В данные временные моменты также обязательно исследование степени гипопитуитаризма для своевременного назначения или коррекции заместительной гормональной терапии.
Особенностью состояния после проведения лучевой терапии является развитие постлучевой гиперпролактинемии, частота которой в случае гамма-терапии в 2 раза выше, чем после проведения протонотерапии (соответственно у 52 и 23% больных). Назначение небольших доз агонистов дофамина (2,5-5,0 мг бромокриптина, 0,5-1,5 мг каберголина) приводит к нормализации содержания пролактина.
По данным литературы, в различные сроки от момента лучевой терапии, кроме гиперпролактинемии и гипопитуитаризма, отмечаются следующие побочные эффекты: постлучевой отек области гипофиза, кровоизлияние в гипофиз, височная эпилепсия, зрительные нарушения (парез глазодвигательного нерва, приходящий птоз, частичная или полная атрофия зрительных нервов), постлучевая энцефалопатия.
Медикаментозное лечение акромегалии. Первые попытки применения различных фармакологических средств лечения акромегалии относятся к началу XX века. Это были препараты йода, мышьяка, стрихнина, кофеина, ртути, а также эстрогены, которые не оказывали желаемого эффекта или уменьшали проявления только клинических симптомов. После того как в 1972 году A. Liuzzi и соавт. было случайно обнаружено парадоксальное подавление секреции СТГ препаратом леводопа, для лечения акромегалии с 1974 года стал применяться дофаминовый агонист бромокриптин. Однако 30-летний клинический опыт показал, что данный препарат способен вызывать нормализацию уровня СТГ менее чем у 20% пациентов и нормализацию уровня ИФР-1 менее чем у 10% больных (с учетом современных критериев ремиссии заболевания). Кроме того, лишь в единичных случаях бромокриптин вызывает незначительное уменьшение размера опухоли гипофиза.
Новый дофаминовый агонист каберголин обладает более длительным периодом действия (до 72 ч) и значительно меньшим количеством побочных эффектов, чем бромокриптин. В дозе от 1 до 3,5 мг (в среднем 1,75 мг) в неделю или 0,5 мг ежедневно терапия каберголином вызывает снижение уровня ИФР-1 у 47-67% больных, а его нормализацию – у 28-50%. Максимальный эффект отмечен в случае смешанных аденом гипофиза (СТГ- и пролактин-секретирующих). Ингибирующий эффект каберголина зависит также от степени функциональной активности аденомы, в частности, исходного уровня ИРФ-1. Исследования показали, что оптимальный эффект отмечен при исходном уровне ИФР-1 не более 750 нг/мл. В отличие от бромокриптина терапия каберголином вызывает различной степени уменьшение размера аденомы гипофиза в 16-20% случаев, а при наличии смешанной аденомы – до 50% исходного объема опухоли (табл. 1).
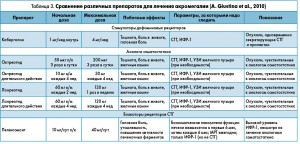
В настоящее время в медикаментозном лечении акромегалии препаратами первой линии являются длительно действующие аналоги соматостатина. Толчком к их созданию явилось открытие в 1972 году гипоталамического фактора, являющегося 14-аминокислотным циклическим пептидом, подавляющим секрецию гормона роста и названного позднее соматостатином. В 1979 году был осуществлен ситез 8-аминокислотного аналога, названного октреотидом, вошедшего в клиническую практику с 1984 года. Препарат обладал высокой связывающей способностью с соматостатиновыми рецепторами подтипа 2, превышал эффективность природного соматостатина в 45 раз и был способен вызывать нормализацию уровня СТГ и ИФР-1 у 60 и 50% пациентов соответственно, уменьшать размеры аденомы. Создателям данного препарата в 1991 году была присуждена премия Галена, являющаяся аналогом Нобелевской премии в области фармакологии (табл. 3).
Неудобство применения октреотида из-за частых инъекций, а также неудовлетворительные результаты длительных инфузий явились поводом к созданию препарата с более продолжительным действием. В 1993 г. был создан качественно новый препарат под международным некоммерческим названием lanreotide SR (ланреотид), годом позже – octreotide LAR (октреотид).
Ланреотид вводится 2-3 раза в месяц (30 мг внутримышечно – одна инъекция). Терапию октреотидом ЛАР рекомендуется начинать с внутримышечного введения 20 мг с 4-недельными интервалами в течение 3 мес. Последующую коррекцию дозы следует основывать на уровне гормона роста в плазме крови, концентрациях ИФР-1, а также клинических признаках заболевания. Для пациентов, у которых в пределах этого 3-месячного периода клинические симптомы и биохимические параметры (гормон роста, ИФР-1) контролируются не в полной мере, дозу можно повысить до 30 мг каждые 4 нед.
Показано, что терапия ланреотидом и октреотидом ЛАР приводит в 47-81% случаев к полному исчезновению основных клинических симптомов заболевания. Известна способность данных препаратов вызывать нормализацию уровня ИФР-1 в 66-88% случаев.
По мере накопления результатов клинических исследований было показано, что длительная терапия аналогами соматостатина эффективна не только в качестве дополнительного лечения к неудачному хирургическому вмешательству и/или лучевой терапии, но является высокоэффективным методом первичной терапии акромегалии. На когортах больных от 91 до 128 человек с длительностью лечения до 5 лет показана возможность достижения сходной ремиссии заболевания как при первичной, так и дополнительной терапии у 57-73 и у 51-79% соответственно.
Одним из значимых свойств аналогов соматостатина является их способность вызывать уменьшение размеров аденомы гипофиза. Установлено, что у 97,8% больных терапия длительнодействующими аналогами соматостатина позволяет контролировать рост опухоли гипофиза с уменьшением ее объема в среднем у 42% больных (в случае первичной терапии данный показатель увеличивается до 52%). Степень уменьшения объема опухоли достигает 85% от исходных показателей.
В начале 2000-х гг. была создана особая форма препарата – Lanreotide Autogel (ланреотид аутожель). В зависимости от чувствительности пациента препарат применяется в дозе 60-120 мг с частотой введения 1 раз в 28-56 дней.
К сожалению, не менее 25% больных акромегалией не достигают клинико-гормональной ремиссии акромегалии, несмотря на проведение комбинированной терапии, включая длительнодействующие аналоги соматостатина. С начала 2000 г. в практику лечения акромегалии вошел принципиально новый препарат – пегвисомант, являющийся генно-инженерным аналогом эндогенного гормона роста с 9 мутациями, антагонистом рецепторов гормона роста (исследования ACROSTADY и GPOS). Конформационные изменения, возникающие благодаря данной перестройке, приводят к нарушению связывания молекулы антагониста с рецептором, что, в свою очередь, вызывает нарушение процесса димеризации рецептора и индукции синтеза и секреции ИФР-1. Это позволяет предупредить периферические эффекты избытка СТГ на клеточном уровне.
Одним из самых важных эффектов пегвисоманта является его способность к коррекции различных метаболических нарушений, которые всегда имеются у больных акромегалией и являются основной причиной их инвалидизации и повышенной смертности. Длительная терапия пегвисомантом вызывает значительное снижение уровня глюкозы натощак и улучшает толерантность к глюкозе. Более того, лечение данным препаратом улучшает периферическую и печеночную чувствительность к инсулину. Препарат приводит к ликвидации гиперинсулинемии и снижению инсулинорезистентности, являющейся фактором риска развития сердечно-сосудистых заболеваний. Вызывает достоверное уменьшение толщины комплекса intima-media сонных артерий, что также снижает кардиоваскулярный риск, приводит к значительному регрессу проявлений акромегалической кардиомиопатии, повышает толерантность к физическим нагрузкам. Терапия данным препаратом уже через 2 недели от момента его введения приводит к значительному регрессу клинических симптомов, снижению уровня ИФР-1 на 75% от исходного, через 3 месяца – к нормализации данного показателя у 82% больных, а через 12 месяцев – до 97% пациентов при коррекции дозы препарата в процессе лечения. Дозы препарата составляют 10-40 мг в день подкожно или 40 мг внутримышечно 2 раза в неделю. Монотерапия пегвисомантом так же эффективна и безопасна, как и в комбинации с октреотидом ЛАР.
Относительно недавно создан препарат, представлящий собой мультилигандный аналог соматостатина, обладающий высокой связывающей способностью с 4 подтипами соматостатиновых рецепторов: рСС1, 2, 3 и 5 – пасиреотид. Результаты указывают на высокую эффективность препарата в отношении достижения клинико-гормонального контроля, а также уменьшения объема опухоли гипофиза при применении препарата в дозе 200-600 мкг подкожно 2 раза в день. Создана и его пролонгированная форма – пасиреотид ЛАР с частотой введения 1 раз в 28 дней в дозе 20-60 мг. Максимальный супрессивный эффект препарата в отношении секреции СТГ и ИФР-1 был получен при применении препарата в дозе 60 мг.
Факт одновременной экспрессии в соматотропиномах различных подтипов соматостатиновых и D2-дофаминовых рецепторов послужил поводом к созданию молекул-«химер», содержащих одновременно аналог соматостатина и агонист дофамина и получивших название «допостатины». В настоящее время проводятся клинические испытания: показана способность препарата вызывать длительное снижение уровня пролактина и ИРФ-1, но не СТГ при повторных его введениях.
В случае неоперабельных соматотропином, резистентных к терапии аналогами соматостатина, предлагается, пока в клинических испытаниях, применение препарата, представляющего собой комбинацию длительно действующего аналога соматостатина и радиоактивного изотопа Y90, а также, пока в эксперименте, антипролиферативного препарата эверолимуса, являющегося производным рапамицина.
Осложнения и коморбидные состояния (табл. 4). Респираторные заболевания. При успешном лечении объем мягких тканей верхних дыхательных путей уменьшается, и апноэ во сне могут исчезнуть. Однако во многих случаях апноэ во сне обусловлены не только обструкцией дыхательных путей, но и нарушением нервной импульсации. Для выявления апноэ во сне сначала проводят пульсоксиметрию во время ночного сна; если она выявляет нарушения, необходима сомнография. Из-за обструкции дыхательных путей при акромегалии повышается распространенность легочных инфекций и смертность от респираторных заболеваний. Согласно рекомендациям Центра по контролю заболеваемости при акромегалии показаны ежегодная вакцинация против гриппа, а также однократное введение пневмококковой вакцины (с ревакцинацией в возрасте старше 65 лет, если после первой вакцинации прошло больше 5 лет). Курящим больным нужно настойчиво рекомендовать отказаться от курения.

Сердечно-сосудистые заболевания и сахарный диабет. При гипертрофии левого желудочка, систолической или диастолической дисфункции, аритмиях, нарушениях проводимости, приобретенных пороках сердца и ишемической болезни сердца проводят обычное лечение. Необходимость проведения нагрузочных проб и эхокардиографии всем больным акромегалией не подтверждена. При снижении уровня СТГ размеры левого желудочка и его функция могут восстановиться. Состояние больных с артериальной гипертензией и сахарным диабетом также может улучшиться после снижения уровней СТГ и ИФР-1. При артериальной гипертензии, сахарном диабете и гиперлипопротеидемии назначают соответствующие диету и медикаментозную терапию.
Онкологические заболевания. В большинстве случаев рак толстой кишки развивается из аденоматозных полипов; озлокачествление обычно занимает 5-10 лет. Хотя повышение риска доброкачественных и злокачественных новообразований толстой кишки у больных акромегалией не доказано, смертность от рака толстой кишки среди этих больных повышена. Поэтому при выявлении акромегалии следует сразу провести колоноскопию для исключения новообразований толстой кишки, а затем следовать Национальным рекомендациям с учетом рекомендаций Американского общества по борьбе с раком, разработанным для больных из группы высокого риска: если нет новообразований, колоноскопию проводят каждые 5 лет, если они выявлены, исследование проводят чаще (с учетом числа новообразований, их размера и гистологической картины).
Выявление других злокачественных опухолей осуществляют согласно текущим рекомендациям, принятым национальными организациями. Если больной акромегалией получает лечение, сопряженное с возможным риском онкологических заболеваний (например, заместительную гормональную терапию, увеличивающую риск рака молочной железы, препараты тестостерона, увеличивающие риск прогрессии рака предстательной железы, лучевую терапию, увеличивающую риск опухолей головного мозга), в схему обследования нужно внести соответствующие изменения.
Прогноз. В связи с развитием многообразных осложнений акромегалия сопровождается прогрессирующей инвалидизацией, сокращением продолжительности жизни, повышенным риском смерти по отношению к общей популяции. Частота смертности больных акромегалией превышает в 4-5 раз таковую в контрольной популяции. Приблизительно 50% нелеченных больных умирают в возрасте до 50 лет.
К предикторам смертности относят время от момента возникновения заболевания до постановки диагноза, возраст пациента, наличие у больного артериальной гипертензии, сахарного диабета, а также уровень СТГ в поздние сроки после проведенного лечения.
Факторами, влияющими на снижение частоты смертности при акромегалии, являются уровни СТГ и ИФР-1. Подтверждено, что частота смертности при акромегалии возвращается к показателю в общей популяции при достижении полного контроля показателей СТГ и ИРФ-1.
Литература
- A consensus on the diagnosis and treatment of acromegaly complications / S. Melmed, F.F. Casanueva, A. Klibanski et. al. // Pituitary. – 2013. – Sep. 16 (3). – Р. 294-302. doi: 10.1007/s11102-012-0420-x.
- A Consensus on Criteria for Cure of Acromegaly / A. Giustina, P. Chanson, M.D. Bronstein, A. Klibanski et al. // J. Clin. Endocrinol. Metab. – 2010. – 95 (7). – P. 3141-3148.
- Expert consensus document: A consensus on the medical treatment of acromegaly / A. Giustina, P. Chanson, D. Kleinberg et. al. // Nat. Rev. Endocrinol. – 2014. – Apr. 10 (4). – Р. 243-8. doi: 10.1038/nrendo.2014.21. Epub 2014 Feb 25.
- AACE. Medical guidelines for clinical Practice for the diagnosis and treatment of acromegaly / AACE Acromegaly Guidelines Task Force, Chairman David M. Cook // Endocr Pract. – 2004. – Vol. 10, № 3 (May/June). – Р. 214-225.
- Consensus statement: medical management of acromegaly / S. Melmed, F. Casanueva, F. Cavagnini et al. // European Journal of Endocrinology. – 2005. – 153. – P. 737-740.
- Ee Mun Lim, Pullan P. Biochemical assessment and long-term monitoring in patients with acromegaly: statement from a joint consensus Conference of the growth hormone research society and the pituitary society // J. Clin. Endocrinol. Metab. – 2004. – 89. – Р. 3099-3102.
- Дедов И.И., Вакс В.В. Аналоги соматостатина в лечении опухолей нейро-эндокринной системы // Проблемы эндокринологии. – 2004. – № 5. – С. 42-48.
- Кирилюк М.Л. Аденомы гипофиза / В кн.: 100 избранных лекций по эндокринологии // Под. ред. Ю.И. Караченцева, А.В. Казакова, Н.А. Кравчун, И.М. Ильиной. – Харьков: «С.А.М.», – 2009. – С. 816-830.
- Кирилюк М.Л., Коновалов С.В. Акромегалия. Случай из практики // Здоровье женщины. – 2006. – № 3 (27). – С. 282-284.
- Лучевая терапия в лечении аденом гипофиза / Е.И. Марова, Л.В. Бельченко, О.В. Манченко, Л.Е. Кирпатовская // Проблемы эндокринологии. – 2004. – Т. 50, № 3. – С. 43-48.
- Молитвословова Н.Н. Акромегалия: современные достижения в диагностике и лечении // Проблемы эндокринологии. – 2011. – 1. – С. 46-59.
- Особенности клинического течения акромегалии и лечебной тактики в зависимости от возраста пациентов при начале заболевания / В.С. Пронин, С.Э. Агаджанян, Е.П. Гитель и др. // Проблемы эндокринологии. – 2006. – Т. 52, № 5. – С. 33-40.
- Cравнительное исследование пролактинсекретирующих и гормонально-неактивных аденом гипофиза у больных с умеренной гиперпролактинемией / Л.И. Астафьева, Е.И. Марова, Б.А. Кадашев, А.Г. Коршунов // Проблемы эндокринологии. – 2006. – Т. 52, № 5. – С. 30-33.
- Черебилло В.Ю. Транссфеноидальная эндоскопическая хирургия в комплексном лечении аденом гипофиза // Міжнародний ендокринологічний журнал. – 2008. – № 5 (17). – С. 103-112.
- Шустов С.Б., Халимов Ю.Ш. Функциональная и топическая диагностика в эндокринологии. – СПб.: ЭЛБИ СПб. – 2001. – 239 с.