30 червня, 2016
Роль современных биомаркеров в диагностике и лечении ЮРА
По материалам научно-практической конференции «Обоснование и направления инновационной терапии в ревматологии»
(24-25 марта, г. Киев)
Современная лабораторная диагностика в ревматологии включает определение широкого спектра биомаркеров, которые являются важным инструментом не только для ранней диагностики заболеваний, но и для оценки активности, тяжести течения, прогноза и эффективности проводимой терапии. Роли биомаркеров было уделено особое внимание в выступлениях, посвященных диагностике и лечению ювенильного ревматоидного артрита (ЮРА).
 Доцент кафедры клинической иммунологии и аллергологии Львовского национального медицинского университета им. Данилы Галицкого, кандидат медицинских наук Ярина Евгеньевна Бойко рассмотрела в своем докладе возможности оценки активности системного ЮРА с помощью современных биомаркеров.
Доцент кафедры клинической иммунологии и аллергологии Львовского национального медицинского университета им. Данилы Галицкого, кандидат медицинских наук Ярина Евгеньевна Бойко рассмотрела в своем докладе возможности оценки активности системного ЮРА с помощью современных биомаркеров.
Системный вариант заболевания является наиболее тяжелой формой ЮРА, который требует быстрой дифференциации с другими патологиями, проявляющимися длительной лихорадкой. Характерным для системного ЮРА считается отсутствие в крови ревматоидного и антинуклеарного факторов.
Анализ зарубежных публикаций последних лет об использовании биомаркеров у пациентов с системным ЮРА демонстрирует, что сегодня мы можем применять новые маркеры для дифференциальной диагностики и мониторинга течения системного ЮРА. Так, в работе G. Zandmand-Goddard и соавт. (2007) указывается на возможности, связанные с определением уровня в крови ферритина (положительный белок, концентрация которого в крови повышается в период острой фазы воспаления), для дифференциальной диагностики системного ЮРА с другими формами заболевания и врожденными аутовоспалительными синдромами. У пациентов с системным ЮРА уровень ферритина может быть чрезвычайно высоким – >1000 нг/мл (в норме – 7-140 нг/мл). Умеренное повышение этого показателя наблюдают у пациентов с другими аутоиммунными заболеваниями (ревматоидный артрит, системная красная волчанка) и врожденными аутовоспалительными синдромами.
Большое значение в мониторинге течения системного ЮРА сегодня приобретает применение кальций-связывающих белков, которые позволяют определить минимальную активность заболевания, не диагностируемую при использовании других тестов, и, кроме того, имеют прогностическое значение. Устойчивая корреляция с воспалительным процессом позволяет рассматривать кальций-связывающие белки как чувствительные показатели для контроля активности заболевания и эффективности лечения у отдельных пациентов. Последнее заслуживает особого внимания, поскольку прогнозирование может способствовать оптимизации индивидуального лечения больных. В качестве маркеров обострения процесса после отмены иммуносупрессивной терапии сегодня предлагают использовать кальпротектин (MRP8/14, S100A8/A9), уровень в крови которого определяется с помощью метода иммуноферментного анализа. Установлено, что повышение уровня S100A8/A9 >740 нг/мл является предиктором обострения системного ЮРА (M. Frosch et al., 2009) и ревматоидного артрита (M. Abildtrup et al., 2015). По данным D. Foell и соавт. (2004), уровень кальпротектина в крови >250 нг/мл достоверно прогнозирует риск обострения у пациентов с ЮРА, которые находились в клинической ремиссии на протяжении не менее 1 года после приостановки терапии метотрексатом. Кроме того, кальпротектин может применяться как биомаркер ответа и отмены терапии ингибиторами фактора некроза опухоли – ФНО (J. Anink et al., 2015), а также как биомаркер активности болезни Стилла (системный ЮРА) у взрослых (Н.А.Kim et al., 2012). Таким образом, кальций-связывающие белки и, в частности, кальпротектин могут быть реальным инструментом, позволяющим контролировать как локальный, так и системный воспалительные процессы, а также прогнозировать деструктивные процессы в костной ткани.
Я.Е. Бойко в ходе выступления отметила, что к особенностям системного ЮРА относится также повышенная частота развития синдрома активации макрофагов (САМ). САМ – тяжелое, жизнеугрожающее осложнение ревматических заболеваний, которое характеризуется лихорадкой, панцитопенией, нарушениями функции печени, коагуляционными изменениями, гиперферритинемией и патогистологическими признаками гемофагоцитоза. Крайне актуальными в настоящее время являются вопросы диагностики субклинических форм САМ, выявления потенциальной группы риска и предотвращения развития этого синдрома. Основными лабораторными иммунологическими маркерами САМ являются гиперферритинемия (уровень ферритина >684 нг/мл) и высокий уровень комплекса sCD25/sCD163, который отображает высокую степень активации и экспансии Т-клеток и макрофагов. Повышение уровня sCD25 предлагается также рассматривать в качестве маркера субклинического течения САМ у пациентов с ЮРА (V.V. Reddy et al., 2014).
Роль различных биомаркеров при системном ЮРА и САМ обобщена в статье N. Nirmala, A. Grom, H. Gram (2014) (табл.).
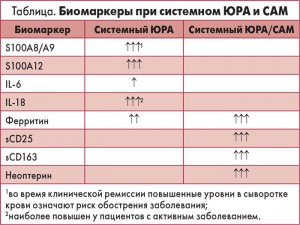
Суммируя данные литературы в области исследований биомаркеров системного ЮРА и САМ, можно сделать следующие выводы.
– Сывороточные уровни ферритина, IL-18, S100А8/А9 можно использовать для подтверждения диагноза системного ЮРА и мониторинга эффективности терапии.
– Повышение уровня S100А8/А9 в крови является предиктором возможного обострения после отмены терапии у пациентов с системным ЮРА.
– Ферритин, IL-18, sCD-25 являются чувствительными биомаркерами САМ при системном ЮРА.
 Доктор медицинских наук, профессор кафедры педиатрии № 2 Национальной медицинской академии последипломного образования им. П.Л. Шупика Татьяна Викторовна Марушко посвятила свой доклад одному из важнейших вопросов в области ведения пациентов с ЮРА – оценке эффективности иммуносупрессивной терапии. Профессор Т.В. Марушко отметила, что использование иммунобиологической терапии у пациентов с ЮРА поставило перед врачами множество вопросов, которые необходимо решить совместно со специалистами в области лабораторной диагностики.
Доктор медицинских наук, профессор кафедры педиатрии № 2 Национальной медицинской академии последипломного образования им. П.Л. Шупика Татьяна Викторовна Марушко посвятила свой доклад одному из важнейших вопросов в области ведения пациентов с ЮРА – оценке эффективности иммуносупрессивной терапии. Профессор Т.В. Марушко отметила, что использование иммунобиологической терапии у пациентов с ЮРА поставило перед врачами множество вопросов, которые необходимо решить совместно со специалистами в области лабораторной диагностики.
В частности, актуальной проблемой является отсутствие универсальных биомаркеров для оценки эффективности терапии, степени устойчивости ремиссии заболевания, а также маркеров, позволяющих оценивать риск развития различных осложнений терапии у пациентов. Использование таких маркеров значительно облегчало бы принятие решения врачом-ревматологом об уменьшении дозы цитостатических/иммунобиологических препаратов или о прекращении терапии, способствовало бы снижению частоты рецидивов после отмены препаратов и уменьшению количества побочных эффектов, возникающих на фоне интенсивного лечения. В настоящее же время ревматологи иногда вынуждены осуществлять поиск дополнительных биомаркеров для мониторинга ЮРА эмпирическим путем.
Профессор Т.В. Марушко озвучила результаты исследования, проведенного совместно сотрудниками кафедры педиатрии № 2 НМАПО им. П.Л. Шупика и отдела иммунологии ННЦ «Институт кардиологии им. Н.Д. Стражеско» НАМН Украины с целью определения прогностической роли неоптерина (промежуточного продукта в синтезе биоптерина, участвующего в активации лимфоцитов) у пациентов с ЮРА. Неоптерин синтезируется преимущественно макрофагально-моноцитарными клетками под действием гамма-интерферона, поэтому отражает синтез этого важного цитокина иммунной системы. Синтез гамма-интерферона характерен для большинства клеточных цитотоксических иммунных ответов в ходе противовирусного или противоопухолевого иммунного ответа, а также специфического иммунного воспаления при аутоиммунных заболеваниях. Методом определения уровня неоптерина в сыворотке крови является иммуноферментный анализ. Дебют иммуновоспалительного процесса при ЮРА наиболее часто сопровождается значительным повышением уровня неоптерина в сыворотке, что ассоциируется с большей тяжестью клинического течения заболевания, значительным образованием антител и рентгенологическим прогрессированием суставного поражения.
В исследовании установлено, что уровень неоптерина, как и уровень ФНО, был повышен у пациентов с ЮРА на ранней стадии развития заболевания, то есть в период высокой активности воспалительного процесса. В период медикаментозной ремиссии было обнаружено снижение этого показателя, однако он не уменьшался до уровня, характерного для здоровых детей. Таким образом, неоптерин может рассматриваться как чувствительный маркер активности ЮРА и использоваться в сочетании с другими биомаркерами для оценки активности воспаления.
Профессор Т.В. Марушко поделилась опытом использования С-реактивного белка (СРБ) в качестве дополнительного маркера для оценки целесообразности отмены цитостатических и иммунобиологических препаратов при достижении медикаментозной ремиссии. Полученный опыт свидетельствует, что у некоторых пациентов на фоне улучшения стандартных показателей эффективности терапии уровень СРБ остается повышенным, что может служить аргументом в пользу продолжения терапии. Таким образом, оценка эффективности иммуносупрессивной терапии у пациентов с ЮРА должна быть комплексной, и важную роль при этом играют методы лабораторной диагностики. Накопленный на протяжении последних лет опыт лечения пациентов с ЮРА демонстрирует необходимость поиска новых биомаркеров для оценки эффективности терапии данного заболевания, и исследования в этой области позволяют надеяться, что они будут определены в ближайшее время.
 Заместитель директора по научной работе ГУ «Институт педиатрии, акушерства и гинекологии НАМН Украины», доктор медицинских наук, профессор Людмила Ивановна Омельченко уделила внимание проблемам, связанным с дефицитом витамина D у пациентов с ЮРА.
Заместитель директора по научной работе ГУ «Институт педиатрии, акушерства и гинекологии НАМН Украины», доктор медицинских наук, профессор Людмила Ивановна Омельченко уделила внимание проблемам, связанным с дефицитом витамина D у пациентов с ЮРА.
– В исследованиях последних лет показано, что дефицит витамина D является фактором риска развития остеопороза, и у пациентов с ревматоидным артритом этот риск особенно высок. Поддержание оптимального уровня витамина D в крови способствует снижению риска возникновения остеопороза, улучшает клиническое течение основного заболевания и качество жизни. Важная роль витамина D в регуляции Т- и В-клеток, макрофагов и дендритных клеток определяет его связь с различными аутоиммунными заболеваниями, в том числе – с ЮРА.
Во всем мире лучшим показателем, отражающим статус витамина D, считается уровень 25(ОН)D – основного метаболита витамина D, который образуется преимущественно в печени при первой ступени гидроксилирования. Содержание 25(OH)D в сыворотке крови определяется с помощью метода хемилюминесцентного иммунологического анализа.
Практически у всех детей и подростков с активным ЮРА или частыми обострениями существенно снижен уровень 25(ОН)D, что ассоциируется с повышенной мышечной утомляемостью, болевым синдромом и снижением минеральной плотности костной ткани. Очевидно, что пациенты с ЮРА нуждаются в повышенных дозах витамина D для поддержания его нормального уровня в организме, что обосновывает его применение в комплексной терапии этого заболевания. О том, что коррекция дефицита витамина D дает возможность дополнительно влиять на активность ЮРА, сообщают в своей статье E. Comak и соавт. (2014). Однако риск развития гиперкальциемии значительно ограничивает применение препаратов витамина D в клинической практике (Мaruotti et al., 2010). Таким образом, существует необходимость определения оптимальной дозы витамина D у пациентов с ЮРА – на это указывают и авторы систематизированного обзора публикаций по данной проблеме из библиотеки Cochrane, Medline и Embase за 2000-2011 гг. Результаты обзора показали, что дефицит витамина D отмечается у 82% пациентов с ЮРА, и наиболее низкие показатели характерны для системного варианта заболевания. Исследователи сделали вывод о необходимости проведения исследований по стандартизации уровня витамина D для этой категории больных (M.K. Nisar, 2013).
Профессор Л.И. Омельченко подчеркнула, что клинический опыт и данные литературы свидетельствуют о необходимости регулярного мониторинга уровня витамина D в крови у пациентов с ЮРА и целесообразности назначения препаратов для восстановления и поддержания его нормального содержания в организме. В настоящее время мы можем ориентироваться на рекомендации экспертов стран Центральной Европы (2013), в которых утверждены следующие диагностические величины уровней 25(ОН)D в сыворотке крови (редакция профессора В.В. Поворознюка, 2014):
• <20 нг/мл – дефицит витамина D, требующий медикаментозной коррекции;
• 20-30 нг/мл – субоптимальный статус витамина D, недостаточность, требующая увеличения суточной дозы;
• 30-50 нг/мл – оптимальный статус витамина D, поддерживающие дозы остаются неизменными;
• 50-100 нг/мл – высокое содержание витамина D в организме, дозы препаратов снижают при достижении верхней границы;
• >100 нг/мл – прекращают прием препаратов витамина D;
• >200 нг/мл – токсический уровень витамина D в организме, может потребоваться медицинское вмешательство и коррекция токсического эффекта.
Докладчики акцентировали внимание слушателей на том, что использование биомаркеров в ревматологии позволяет решить многие важные задачи, и главным условием при этом является тесное сотрудничество врачей-клиницистов и специалистов в области лабораторной диагностики.
Подготовила Наталья Очеретяная


