9 листопада, 2015
Будущее семейной медицины в Украине: курс на активные реформы

Недавно в г. Киеве состоялся семинар-совещание главных врачей центров первичной медико-санитарной помощи (ЦПМСП). В мероприятии, проходившем под патронатом Украинской ассоциации семейной медицины (УАСМ) и при активной поддержке МЗ Украины, приняли участие главный внештатный специалист Министерства здравоохранения Украины по специальности «Общая практика – семейная медицина», профессор Л.Ф. Матюха и более 200 делегатов
из всех регионов Украины.
Большое значение для успешной работы семинара имело участие заместителя министра здравоохранения Украины Виктора Викторовича Шафранского, который проявил значительную активность в рамках фокус-групп по созданию программы действий в сфере реформирования первичной медицинской помощи. Заместитель министра четко сформулировал главный тренд развития системы здравоохранения Украины на ближайшее время: «Первичная медицинская помощь на принципах семейной медицины – базис системы здравоохранения Украины». Участие представителя профильного министерства помогло оптимизировать ход мероприятия, задало правильный настрой для его участников, стимулировало активность представителей семейной медицины из всех уголков страны.
Президент УАСМ, главный внештатный специалист МЗ Украины по специальности «Общая практика – семейная медицина», заведующая кафедрой семейной медицины и амбулаторной помощи Национальной медицинской академии последипломного образования им. П.Л. Шупика (г. Киев), доктор медицинских наук, профессор Лариса Федоровна Матюха посвятила свое выступление наиболее важным проблемам реформирования в сфере ПМСП.
По ее словам, для успешного реформирования ПМСП необходимо учитывать, что оптимизация сети первичной медицинской помощи позволит приблизиться к пациенту и повысить доступность медицинских услуг. Тем не менее все остальные преимущества укрепления ПМСП будут возможны только тогда, когда понятие «общая практика – семейная медицина» (ОПСМ) наполнится надлежащим смыслом.
ПМСП следует рассматривать как медицинскую помощь, оказание которой осуществляет врач ОПСМ в амбулаторных условиях по месту проживания пациента. ПМСП предусматривает проведение консультаций, диагностики и лечения наиболее распространенных заболеваний, травм, отравлений, патологических и физиологических (во время беременности) состояний, осуществление профилактических мероприятий, направление (в соответствии с клиническими показаниями) пациента, не нуждающегося в экстренной медицинской помощи, для оказания ему вторичной (специализированной) и третичной (высокоспециализированной) медицинской помощи.
В задачи ПМСП входит также оказание неотложной медицинской помощи в случае острого расстройства физического или психического здоровья пациента, который не требует экстренной, вторичной (специализированной) или третичной (высокоспециализированной) медицинской помощи.
Организацию оказания ПМСП обеспечивают ЦПМСП, которые являются самостоятельными учреждениями здравоохранения, а также врачи ОПСМ, которые осуществляют хозяйственную деятельность по медицинской практике как физические лица – предприниматели и находятся с этими учреждениями охраны здоровья в гражданско-правовых отношениях. В состав ЦПМСП могут входить структурные и обособленные подразделения (фельдшерско-акушерские пункты, амбулатории, медицинские пункты, медицинские кабинеты).
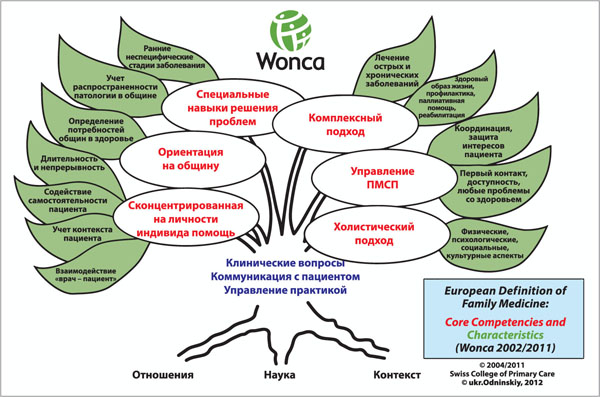
Всемирная организация семейных врачей (World Organization of Family Doctors, WONCA), объединяющая более 30 национальных ассоциаций ОПСМ, в т. ч. УАСМ, дополнила начатую ВОЗ работу, определив содержание специальности ОПСМ, которая является ядром первичной медицинской помощи, и 6 компетенций врача ОПСМ (базовые документы ВОЗ, 1987; WONCA, 1991, 2002, 2005, 2011) (рис. 1).
Задачи WONCA, членом которой является УАСМ, – обеспечение и совершенствование деятельности специальности ОПСМ для достижения и сохранения высоких стандартов качества обучения, практической подготовки, научно-исследовательской и клинической деятельности на благо отдельных пациентов и общества в целом. Идеологический манифест WONCA определяет ОПСМ в системе здравоохранения как комплексную, доступную, непрерывную, персональную, основанную на работе в команде, холистическую, ориентированную на семью и общество, координирующую, конфиденциальную, адвокатирующую (предполагающую ответственность за пациента, защита его интересов во всей системе, сопровождение) деятельность (рис. 2).
Важным событием в развитии в Украине семейной медицины на международных принципах является издание приказа МЗ Украины от 05.08.2013 г. № 686 «Квалификационная характеристика врача общей практики – семейной медицины на основе компетенций». Кроме того, на пути формирования семейной медицины в Украине следует также руководствоваться стратегическим документом ВОЗ «Здоровье 2020», который основан на следующем принципе: «ПМСП является краеугольным камнем систем здравоохранения в XXI веке». Документ утвержден представителями 53 стран Европейского региона ВОЗ, в т. ч. Украиной в 2012 г.
Что же создает трудности для развития семейной медицины в Украине? В первую очередь следует отметить ряд недостатков в системе здравоохранения страны, таких как ориентация на стационарную помощь (на лечение, на специалиста), недостаточное внимание укреплению здоровья и профилактике, нивелирование роли и места первичной помощи, слабая координация ПМСП и других видов медицинской помощи, недостаточное финансирование ПМСП; система здравоохранения ориентирована на специализированную помощь, упускает из виду важные потребности общего характера, социальную защиту и требует больших затрат.
К причинам неэффективной работы ПМСП следует отнести слабость стратегического руководства системой здравоохранения; раздробленность организационных структур ПМСП; наличие корпоративной конкуренции за сферы влияния, когда предпочтение отдается стационарной медицинской помощи и высокотехнологичным средствам диагностики в ущерб первичной помощи.
Вышеописанные трудности необходимо преодолеть, поскольку действенная первичная медицинская помощь способна значительно повысить общую эффективность системы здравоохранения. Например, в сфере ведения сердечно-сосудистой патологии показано, что современные инвазивные коронарные вмешательства даже при условии своевременного их проведения решают проблему в объеме не более чем 5-7%, в то время как профилактика на основе Европейской модели определения 10-летнего риска фатальных сердечно-сосудистых событий в популяции относительно здоровых людей позволяет снизить смертность на 45-65%. Кроме того, затраты на первичную медицинскую помощь в 20 раз ниже, чем на вторичную, и в 30 раз ниже, чем на третичную.
Все проблемы, с которыми пациент обращается к семейному врачу, по степени важности можно разделить на три категории: 65% – менее серьезные, которые саморазрешаются через некоторое время, не несут опасности для здоровья и жизни; 15% – серьезные состояния, опасные для жизни и сопряженные с угрозой здоровью; 20% – хронические заболевания, ассоциируются с риском длительного прогрессирующего течения и потери какой-либо функции.
Важным моментом является также необходимость учитывать так называемый диагноз общества: ход заболеваний в общине описывается с точки зрения важных факторов, которые имеют влияние на течение патологии; состояние здоровья общины зависит от социального и физического статуса среды.
Одним из наиболее важных принципов ПМСП является индивидуализация ведения пациента. Применение стратегии высокого риска позволит оценить наличие и осуществить измерение риска у конкретного человека, у которого возможно развитие определенной патологии в будущем. В ходе опроса врачей из различных регионов Украины выяснилось, что они готовы проводить (а некоторые это уже делают) анализ медицинских карт и выявлять лиц с высоким риском.
При эффективной и качественной работе семейный врач может обеспечить доступные и приемлемые услуги для пациентов; справедливое распределение ресурсов здравоохранения; интегрированное и координированное предоставление комплексных лечебных, реабилитационных, паллиативных и профилактических услуг, а также услуг по укреплению здоровья; рациональное использование технологий и ресурсов следующих звеньев здравоохранения; рентабельность первичной медицинской помощи.
ОПСМ может внести главный вклад в эффективные и малозатратные услуги первичной медицинской помощи высокого качества, что позволит положительно повлиять на нагрузку и качество специализированной и госпитальной помощи.

Резюмируя сказанное, президент УАСМ процитировала афористичное положение статьи, опубликованной в 1995 г. в британском журнале: «В больницах пациенты приходят и уходят, а болезни остаются, в первичном же звене болезни приходят и уходят, а пациенты остаются».
Важным моментом мероприятия было обсуждение новой структуры УАСМ, которая имеет большое значение для обеспечения эффективной работы Ассоциации в ближайшем будущем. Было предложено ввести следующие структурные отделы (департаменты) УАСМ: отдел менеджмента, общефинансовый (курирует документооборот, бухгалтерию, поиск инвесторов, отчетность и др.), отдел образования, научный и юридический отделы, а также отделы врачебной практики и медсестринства. Возглавить отдел менеджмента УАСМ было предложено начальнику Управления реформ Департамента реформ и развития медицинской помощи МЗ Украины Константину Александровичу Надутому. В ходе своего доклада «Первичная медицинская помощь: мы и внешняя среда» он предложил провести дальнейшую работу семинара, распределив участников на 4 фокус-группы:
• «Лидерство и управление, взаимодействие с органами местного самоуправления, государственными органами»;
• «Предоставление услуг, их комплексность, расширение, рациональное использование медсестринства»;
• «Финансирование и оплата труда, кадровые вопросы»;
• «Нормативно-правовое обеспечение ПМСП».
Основной задачей фокус-групп было создание эффективной программы действий для реформы ПМСП на принципах семейной медицины. Фокус-группы, в свою очередь, должны были предложить проекты по следующим векторам:
• «Что я могу сделать сам»;
• «Что можем сделать мы (ассоциация, врачебное самоуправление)»;
• «Что требуется от местного самоуправления»;
• «Что требуется от государства».
Участники семинара-совещания с большим интересом ознакомились с результатами работы фокус-групп по всем направлениям. Заведующая кафедрой первичной медико-санитарной помощи и общей практики – семейной медицины Тернопольского государственного медицинского университета им. И.Я. Горбачевского МЗ Украины, доктор медицинских наук, профессор Лилия Степановна Бабинец озвучила основные проблемы в области финансирования семейной медицины в Украине и предложила план действий, разработанный фокус-группой «Финансирование и оплата труда, кадровые вопросы».
В настоящее время на пути эффективного развития системы ПМСП в Украине имеются значительные барьеры: отсутствие научно обоснованной государственной политики развития системы здравоохранения; фрагментарность принятия решения и отсутствие преемственности в государственном управлении здравоохранения; бюрократизированность управления; ненадлежащее информационное сопровождение реформирования. Немаловажную роль в торможении развития отрасли играют также чрезмерно централизованное управление и отсутствие обратной связи, слабость влияния врачебного самоуправления и общества на принятие управленческих решений, неэффективное использование имеющихся в системе здравоохранения средств и системная коррупция в стране.
Для эффективного реформирования отрасли от врача ОПСМ и руководителя ЦПМСП требуется:
• разработать стратегический план развития ПМСП;
• составить бизнес-план на год по развитию ПМСП;
• принимать активное участие в общественном обсуждении нормативно-правовых актов по финансированию;
• осуществлять поиск и привлечение инвесторов для развития ПМСП;
• непрерывно повышать квалификацию;
• разрабатывать информационную политику среди медицинского сообщества и общества по вопросам развития ПМСП;
• внедрять экономические и моральные рычаги стимулирования медицинских работников ПМСП.
Что должно сделать врачебное самоуправление:
• формировать предложения по улучшению финансовых механизмов ПМСП, учитывая интересы членов ассоциации;
• принимать участие в выработке индикаторов качества медицинской помощи, которые будут влиять на мотивационную составляющую зарплаты медицинских работников ПМСП;
• обеспечивать юридическое сопровождение деятельности и правовую защиту медицинских работников ПМСП;
• осуществлять информационно-коммуникационное сопровождение реформирования системы здравоохранения, популяризацию первичного звена среди населения;
• выдвигать членов ассоциации в депутаты всех уровней;
• проводить аттестацию кадров и лицензирование медицинской практики в сфере ПМСП.
От общественности требуются следующие действия:
• правовое обеспечение децентрализации закупки лекарственных средств, изделий медицинского назначения и средств реабилитации путем разработки региональных и местных программ;
• разработка и реализация местных стимулов работы ПМСП;
• развитие инфраструктуры общественного здоровья;
• подготовка медицинских кадров для ПМСП по запросу местных органов самоуправления;
• создание условий для закрепления медицинских кадров на местах.
Государство также должно предпринять ряд важных шагов для развития семейной медицины:
• внедрить механизм государственного подушного финансирования первичного уровня, который бы обеспечил гарантированное предоставление медицинской помощи;
• закрепить гарантированное финансирование первичной медицинской помощи в размере 45% от государственного финансирования отрасли;
• обеспечить расходы на здравоохранение в размере 7-10% от ВВП;
• ввести обязательное государственное медицинское страхование;
• определить стоимость медицинских услуг;
• рассмотреть возможность фондодержания семейных врачей;
• ввести вторую мотивационную составляющую оплаты труда семейного врача, которая будет не меньше средней по отрасли;
• обеспечить выполнение государственного заказа медицинских кадров для первичной медицинской помощи;
• усилить механизмы контроля отработки молодых специалистов, подготовленных за государственные средства по специальности ПМСП;
• создать единое медицинское пространство и межотраслевое взаимодействие в сохранении здоровья населения;
• проводить государственную политику популяризации семейной медицины;
• повысить требования к дипломной и последипломной подготовке медицинских кадров ПМСП.

Завершился семинар-совещание встречей делегатов с народным депутатом Украины, председателем Комитета Верховной Рады Украины по вопросам здравоохранения, доктором медицинских наук, профессором Ольгой Вадимовной Богомолец. Обощая результаты состоявшегося диалога, профессор О.В. Богомолец сделала следующие выводы.
• Семейный врач – больше, чем врач; это лидер, государственный человек, почти член семьи, который решает не только медицинские, но и социальные, духовные и другие проблемы семьи.
• Семейный врач должен быть готов со временем стать частным предпринимателем.
• Семейный врач должен дополнять традиционные знания протокольной медицины широким спектром знаний по альтернативной медицине.
• От семейного врача требуется знание иностранных языков для постоянного обучения по специальности, а также для коммуникации.
• Семейные врачи должны активно приобщаться к работе местных советов всех уровней вплоть до парламента Украины для достижения главных целей – защиты интересов системы здравоохранения, эффективного решения потребностей пациентов и борьбы с коррупцией во всех сферах.
• Первичная медицинская помощь в Украине должна стать по-настоящему европейской и достичь уровня таковой в самых успешных странах мира.
Подготовил Игорь Кравченко