20 січня, 2017
Особенности ведения беременных с патологией щитовидной железы
Щитовидная железа (ЩЖ) является одним из наиболее важных органов, от функционального состояния которого зависит возможность самого зачатия, вынашивания и рождения здоровых детей. Тиреоидные гормоны нужны для формирования головного мозга и сердца будущего ребенка. Микроэлемент йод необходим для синтеза этих гормонов, а его нехватка обусловливает развитие йододефицитных состояний в любом возрасте – у плода, детей и взрослых. Кроме того, дефицит йода часто способствует снижению интеллекта у отдельных людей и нации в целом.
В Украине частота тиреоидной патологии значительно повышена. В целом среди населения она встречается у 20-30% взрослых, а среди пострадавших вследствие аварии на ЧАЭС – около 50%. Наиболее частыми проблемами являются узловой зоб и диффузный нетоксический зоб, которые вызваны наличием природного йодного дефицита. Другой нередкой патологией является аутоиммунный тиреоидит, ассоциированный с нехваткой микроэлемента селена. Нарушения функции ЩЖ (гипотиреоз, гипертиреоз) диагностируются нечасто – у 2-5% жителей, однако с наибольшей частотой (до 12%) – среди беременных или женщин, которые не могут забеременеть, а у прибегающих к экстракорпоральному оплодотворению – до 20%.
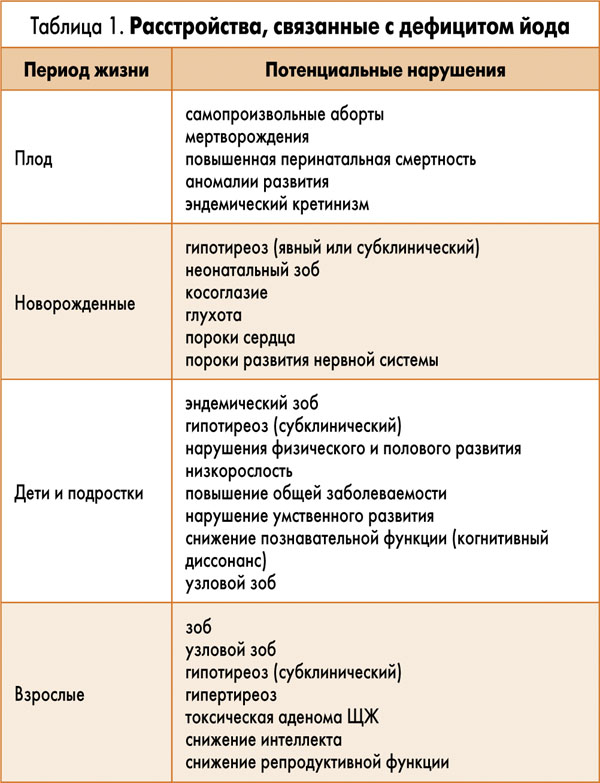 В 2001 году Всемирная организация здравоохранения (ВОЗ) впервые ввела термин «йододефицитные заболевания» для обозначения всех патологических состояний, развивающихся в популяции в результате йодного дефицита, которые могут быть обратимыми при нормализации потребления йода. К ним относят не только заболевания ЩЖ (узловой зоб, гипертиреоз, гипотиреоз), но и другие: бесплодие, снижение интеллекта, некоторые нарушения и пороки развития (табл. 1).
В 2001 году Всемирная организация здравоохранения (ВОЗ) впервые ввела термин «йододефицитные заболевания» для обозначения всех патологических состояний, развивающихся в популяции в результате йодного дефицита, которые могут быть обратимыми при нормализации потребления йода. К ним относят не только заболевания ЩЖ (узловой зоб, гипертиреоз, гипотиреоз), но и другие: бесплодие, снижение интеллекта, некоторые нарушения и пороки развития (табл. 1).
Вся территория Европы, в том числе Украины, является йододефицитной. Можно лишь спорить о том, в каком регионе не хватает йода больше. Природный дефицит йода и некоторых других микроэлементов (селен, цинк и пр.), витаминов (группы В, D), плохая экология, химизация способствуют возникновению патологии ЩЖ, других нарушений, препятствующих нормальному зачатию и вынашиванию здорового потомства.
В части стран Европы (Швейцария, Германия, Австрия и др.) эффективная эндемическая йодная профилактика на протяжении последних 100 лет позволила добиться больших успехов и исключить их из списка дефицитных. Армения, Азербайджан, Туркменистан, Грузия, Беларусь и Казахстан сумели почти полностью решить проблему дефицита йода в питании населения за счет применения массовой йодной профилактики в виде обогащения пищевой соли йодом.
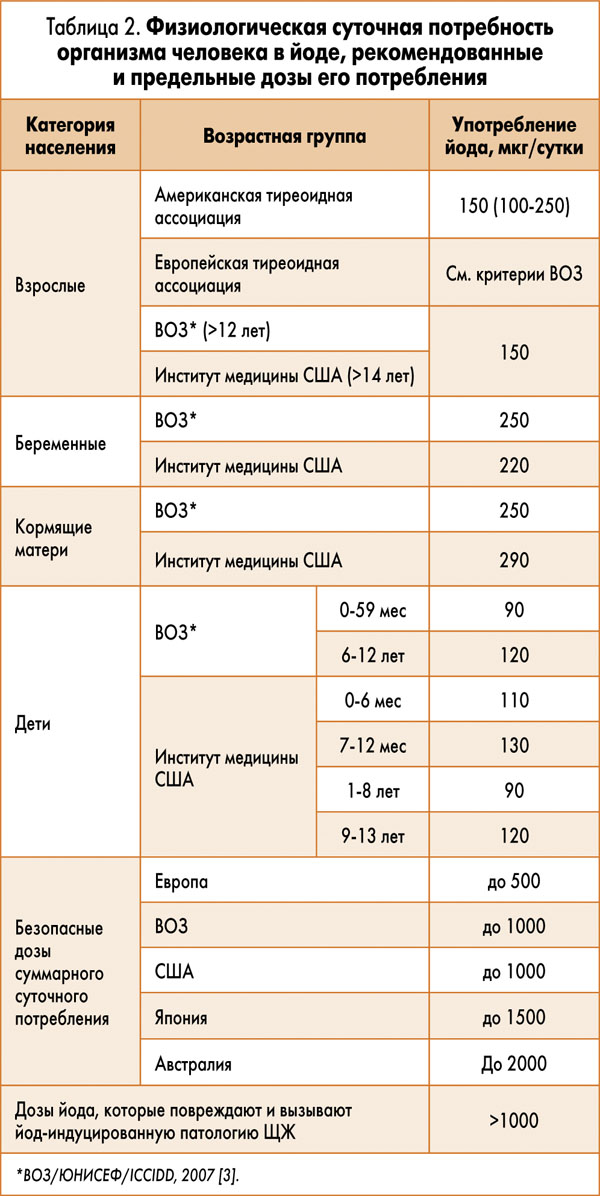
В среднем взрослый житель Украины получает всего 50-80 мкг йода в сутки, что ниже необходимого уровня – 150 мкг/сут (в пределах 100-250 мкг/сут). Для беременных и кормящих женщин суточная потребность в йоде должна быть выше – 250 мкг, поэтому именно они и их дети являются наиболее уязвимыми группами населения (табл. 2).
Средняя суточная доза йода 150 мкг отвечает медиане концентрации йода в моче 100 мкг/л [2].
Щитовидная железа и беременность
Нарушение функционирования ЩЖ может препятствовать наступлению беременности или приводить к выкидышам уже при наличии субклинического гипотиреоза (уровень тиреотропного гормона (ТТГ) от 4 мМЕ/л или выше для небеременных; от 3 мМЕ/л или выше для беременных). К счастью, большинство заболеваний ЩЖ, которые влияют на беременность, легко диагностируются и корректируются. Трудность заключается в самом осознании наличия проблемы со стороны ЩЖ.
Очень часто симптомы, которые сопровождают эти нарушения, незначительные, носят общий характер: слабость, повышенная утомляемость, сонливость днем, бессонница ночью, иногда нарушение стула или менструального цикла. При гипертиреозе наблюдаются тахикардия, плохая переносимость жары, при гипотиреозе – сухость кожи и/или запоры.
Своевременное выявление у беременных нарушений функционального состояния ЩЖ, наряду с сахарным диабетом, является очень важной задачей, поэтому тиреоидные тесты (ТТГ, АТПО, АТТГ, тиреоглобулин) и определение гликемии (глюкоза натощак, стандартный тест толерантности к глюкозе, гликозилированный гемоглобин) являются обязательными при планировании беременности, контроле ее развития, а также после родов.
На ранних сроках беременности (до 3-4 мес) плод функционирует только за счет гормонов ЩЖ своей матери. Данный период, особенно первые 4 недели после зачатия, является особо критичным. В эти сроки происходит наибольшее число выкидышей, связанных с дефицитом йода или гипотиреозом у матери.
Сегодня в Украине выявляется значительное количество женщин с субклиническим гипотиреозом, главная причина которого – йодный дефицит. Организм человека характеризуется высокой чувствительностью к дефициту йода и значительной устойчивостью к избытку йода на протяжении длительного времени.
Поэтому, по рекомендации ВОЗ, беременные, особенно проживающие в йододефицитных регионах, обязаны в течение всего срока дополнительно получать таблетированные йодсодержащие препараты. Средняя потребность в йоде у взрослых составляет, согласно ВОЗ, 150 мкг (100-250 мкг) ежедневно, а для беременных больше – 250 мкг/день. Безопасный уровень йода для жителей большинства регионов – до 1000 мкг/сут суммарно. В условиях Украины достичь его практически невозможно.
С учетом того, что в Украине взрослые фактически получают только 50-80 мкг йода в день, идеальная дозировка йода для беременных – 200 мкг в виде оригинальных таблеток йодида калия, употребляемых ежедневно однократно после приема пищи в удобное время дня. Препарат рекомендован к применению на протяжении всего срока беременности, периода кормления грудью и за год до планируемого зачатия. При этом приветствуется периодический (каждые 4-6 мес) контроль тиреоидных показателей (ТТГ и тиреоглобулина, иногда АТПО).
По истечении 4 мес внутриутробного развития у плода начинает функционировать собственная ЩЖ, которая активно захватывает поглощенный матерью йод и синтезирует необходимое организму количество тиреоидных гормонов. Следовательно, эффективность синтеза зависит от ежедневного потребления йода матерью.
Диагностика нарушений функции щитовидной железы
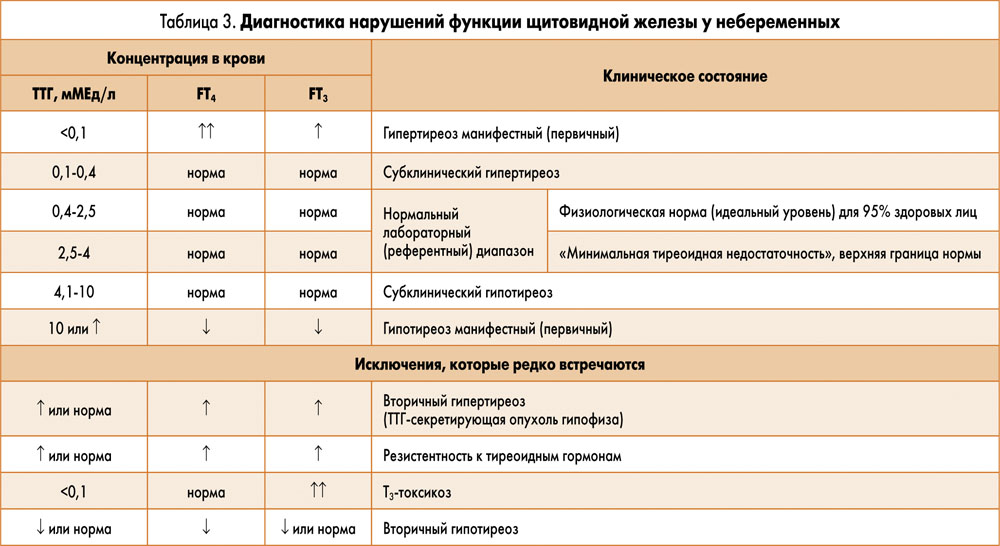
Основная функция ЩЖ – выработка гормонов: тироксина (Т4), трийодтиронина (Т3), кальцитонина. Рецепторы к ним имеются во всех клетках, их эффекты определяют физиологические возможности организма. Любые отклонения концентрации их в крови от нормы нарушают эффективность работы тканей. Функционирование ЩЖ регулируется гипоталамусом и гипофизом посредством выделения последним ТТГ, выполняющего роль стимулятора тиреоцитов. При снижении функции ЩЖ гипофиз повышает секрецию ТТГ, принуждая работать их интенсивнее, а при избыточной выработке гормонов ЩЖ тиреотропная стимуляция снижается. Таким образом, между концентрациями ТТГ и тиреоидных гормонов существует обратная зависимость. Этот механизм обратной взаимосвязи используют в диагностике нарушений функции ЩЖ (табл. 3).
Учитывая главенствующую роль гипофиза в регуляции функции ЩЖ, реагирующего на незначительные изменения уровня тиреоидных гормонов, определение концентрации ТТГ является более чувствительным тестом, чем свободные фракции гормонов (FТ3, FТ4). Это связано и с тем, что они, как и все биологически активные вещества, существуют в двух молекулярных оптических изоформах – активной левовращающей и биологически неактивной правовращающей. Их сумма составляет FТ3 и FТ4, а соотношение изоформ (энантомеров) может меняться в зависимости от наличия йодного дефицита, воспаления в ЩЖ, других причин. Так, для проведения заместительной терапии применяют высокоочищенную левовращающую изоформу FТ4 – препарат L-тироксин.
Особенности нарушений функции щитовидной железы у беременных
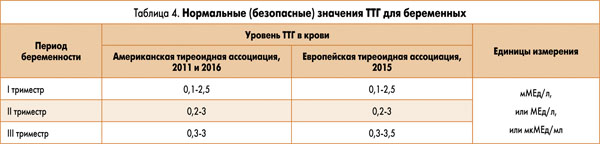
При наступлении беременности повышается синтез эстрогенов, что может приводить к снижению функции ЩЖ и увеличению концентрации ТТГ приблизительно у 20% женщин в течение І триместра. В то же время у других женщин наоборот, может наблюдаться снижение уровней ТТГ, обусловленное повышением уровней хорионического гонадотропина (который достигает пика к 10-12 неделе беременности), что в 2% случаев дает клинику транзиторного гестационного тиреотоксикоза. Это состояние характеризуется легкими проявлениями излишка тиреоидных гормонов и неуправляемой рвотой в течение І триместра – так называемым токсикозом беременных. Контроль ТТГ у беременных, которые получают заместительную терапию тироксином или имеют патологию ЩЖ, должен осуществляться при стабильной ситуации – каждые 1-2 мес. Ввиду особого риска для матери и плода, физиологических особенностей для беременных рекомендованы иные нормы уровней ТТГ (табл. 4).
Диагностика йодного дефицита
Йод – важный микроэлемент, который нужен для синтеза гормонов ЩЖ, нормального функционирования молочных желез, желудка, других тканей (кожи, глаз, головного мозга). Нехватка йода приводит к нарушению различных физиологических процессов.
Из организма 90% йода экскретируется с мочой, 10% – с желчью. Этот фактор используют в эпидемиологических (масштабных) научных исследованиях по изучению уровня обеспеченности йодом в той или иной местности. При таком одномоментном изучении за 1-2 дня у сотен-тысяч жителей собирают мочу и анализируют концентрацию йода. Несмотря на быстрое изменение содержания его в организме каждые 3 суток в зависимости от характера питания, в большой группе наблюдений удается нивелировать такую статистическую погрешность изменения йодурии. Поэтому, по рекомендации ВОЗ, изучение йодурии проводят лишь в научных исследованиях в больших группах.
Для индивидуальной оценки йодной обеспеченности в 1994 и 2007 годах ВОЗ/ЮНИСЕФ были предложены иные индикаторы йодного статуса населения – определение уровней тиреоглобулина у детей, взрослых и беременных, а также концентрации ТТГ в крови новорожденных (неонатальный скрининг на 4-5-й день у доношенных; на 7-14-й день у недоношенных).
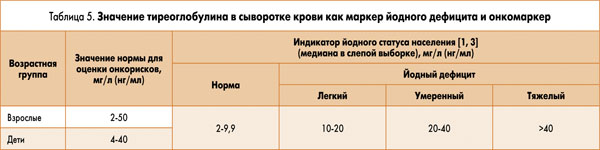
Тиреоглобулин – белок, который синтезируется ЩЖ и поступает в небольшом количестве в кровь. Однако при развитии зоба или при нехватке йода его концентрация увеличивается. Исследования показали, что индивидуальный уровень тиреоглобулина надежно совпадает с йодурией. В отличие от последнего количество тиреоглобулина в крови изменяется медленно, на протяжении месяцев, поэтому его можно использовать как маркер йодного дефицита, а также отслеживать его изменения в динамике при лечении препаратами йода. Его уровень в крови 10 мг/л или более свидетельствует о наличии легкого дефицита йода, 20-40 мг/л – умеренного, свыше 40 мг/л – тяжелого дефицита. Тиреоглобулин используют и как онкомаркер, когда его концентрация составляет 67 мг/л или выше, в том числе у пациентов с удаленной ЩЖ. Он увеличивается при дифференцированном раке ЩЖ (табл. 5).
Тактика лечения и мониторинг беременных с гипотиреозом
Когда женщина беременна, ее организм нуждается в достаточном количестве гормонов ЩЖ, чтобы поддерживать развитие плода и ее собственные потребности. Неконтролируемый дефицит тиреоидных гормонов может привести к критическим осложнениям беременности, таким как преждевременные роды, преэклампсия, выкидыш, послеродовое кровотечение, анемия, отслойка плаценты, а также к гибели ребенка или матери.
Существует несколько причин развития гипотиреоза. Наиболее частой причиной субклинического гипотиреоза является йодный дефицит, манифестного гипотиреоза – аутоиммунный тиреоидит, а в более редких случаях – хирургическое лечение, облучение, медикаментозное лечение (амиодарон, препараты лития). Потребность в тиреоидных гормонах значительно возрастает при беременности, увеличиваясь с каждым триместром, поэтому у женщин с исходно нормальными уровнями этих гормонов при наличии заболеваний ЩЖ может развиться гипотиреоз. После родов потребность в них резко снижается, часто до уровня, предшествующего беременности.
У большинства женщин, у которых во время беременности развивается гипотиреоз, имеются незначительные характерные для него симптомы либо они вовсе отсутствуют.
Цель лечения гипотиреоза состоит в поддержании нормального уровня ТТГ, что будет свидетельствовать о правильном балансе гормонов ЩЖ в крови. Нормальный уровень ТТГ для беременных отличается от того, который допускается у небеременных. В зависимости от триместра нормальный диапазон ТТГ во время беременности должен находиться в пределах от 0,1-2,5 мМЕ/л в І триместре до 0,3-3 мМЕ/л в ІІІ триместре согласно рекомендациям США и аналогично Европейским рекомендациям. Выявление повышения ТТГ более 3-3,5 мМЕ/л свидетельствует о снижении функции ЩЖ у беременной – гипотиреозе, который требует проведения заместительной гормональной терапии.
Адекватное лечение и мониторинг гипотиреоза позволяет полностью избежать вероятных осложнений, связанных с ним. Лечение гипотиреоза заключается в проведении заместительной гормональной терапии тиреоидными гормонами по тем же принципам, которые существуют для небеременных. L-тироксин первое время назначают в минимальной дозе – 25 мкг/день однократно утром, за 30 мин до завтрака, постепенно повышая дозу до необходимого значения, что определяется по уровню ТТГ, который должен находиться в пределах вышеописанной нормы. При этом применение препаратов L-тироксина во время беременности является абсолютно безопасным, если учтены правила проведения заместительной гормональной терапии.
Большинство больных гипотиреозом – как беременных, так и небеременных – нуждается в подборе такой дозы тиреоидных гормонов, которая позволит удерживать концентрацию ТТГ в пределах идеального значения 0,5-2,5 мМЕ/л, что будет соответствовать уровню, характерному для 95% здоровых лиц.
Мониторинг установленного гипотиреоза осуществляется в зависимости от клинической задачи не чаще, чем раз в 2 недели и не реже 1 раза в 1-2 мес, оптимально – ежемесячно на протяжении всего срока беременности и в первые месяцы после родов.
Коррекция дозы L-тироксина у беременных производится каждые 2 недели или каждый месяц по уровню ТТГ. После того, как уровень ТТГ нормализуется, требуются менее частые осмотры.
Прием препаратов L-тироксина следует дополнять препаратами йода (оригинальные таблетки йодида калия), обычно в дозе 200 мкг/день, в течение всего срока беременности вплоть до окончания периода кормления грудью, независимо от вида заболеваний ЩЖ. Если проблемы имеют хроническое течение, то препараты L-тироксина и йода продолжают принимать и после родов (так долго, насколько это необходимо).
Изолированная (эутиреоидная) гипотироксинемия у беременных
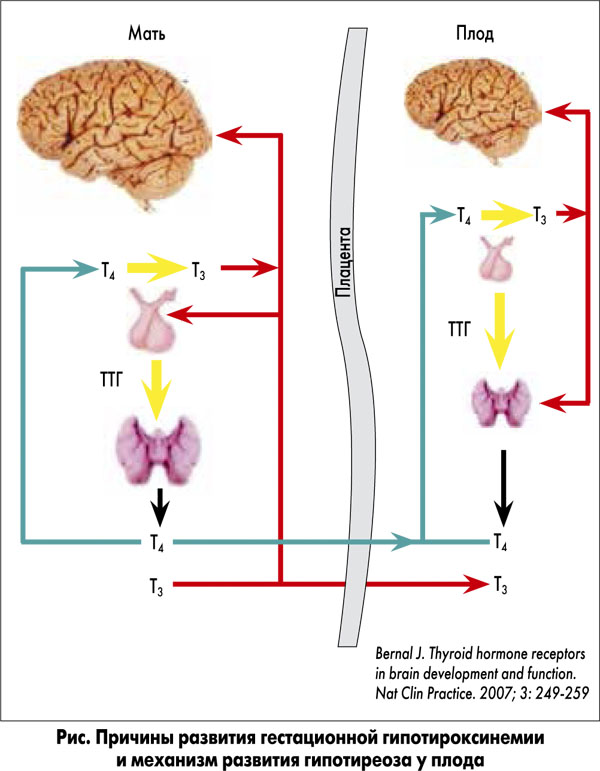
Изолированная гипотироксинемия (псевдогипотиреоз) характеризуется низкой концентрацией FT4 при нормальном уровне ТТГ (то есть эутиреозе). Это может являться результатом либо йодного дефицита, либо плохого качества лабораторного анализа (ошибки). Применение йодированной соли на протяжении длительного времени снижает вероятность возникновения заболеваний ЩЖ и значительно снижает риск развития гипотироксинемии во время беременности (рис.).
Примерно 2,5% здоровых женщин могут иметь концентрацию FT4 ниже минимального порога. Тем не менее у них отмечается высокий индекс осложнений беременности, характерных для больных гипотиреозом.
Наличие изолированной гипотироксинемии приводит к спонтанным абортам, преждевременным родам, осложнениям в родах, перинатальной смертности, врожденным порокам развития, макросомии плода (масса тела более 4000 г), ухудшению нервно-психического развития у потомства (психомоторному дефициту, ассоциированному с гестационным диабетом, неонатальным внутрижелудочковым кровоизлиянием).
У таких женщин необходимо исследовать достаточность обеспечения йодом (уровень тиреоглобулина), при выявлении йодного дефицита – восполнить таблетированными препаратами йода. С клинической точки зрения изолированная гипотироксинемия у беременных и небеременных не требует проведения заместительной терапии препаратами L-тироксина.
Часто выявление низкого уровня FT4 при нормальной концентрации ТТГ свидетельствует о лабораторной или методической ошибке, низком качестве диагностических наборов. При выявлении такого результата необходимо повторить исследование FT4 и ТТГ, лучше в альтернативной лаборатории. Во многих случаях повторный анализ не подтверждает первоначальный результат.
Тактика лечения и мониторинг беременных с гипертиреозом
Гипертиреоз встречается в 0,1-1% всех беременностей. Он диагностируется, когда концентрация ТТГ ниже нормы (менее 0,1 мМЕ/л), а уровни FT4 и/или FT3 выше нормы (манифестный гипертиреоз). Наиболее частыми причинами гипертиреоза являются: диффузный токсической зоб (синонимы: тиреотоксикоз; болезнь Грейвса, болезнь Базедова) – 80% случаев, транзиторный гипертиреоз при аутоиммунном тиреоидите, токсическая аденома ЩЖ, рак ЩЖ, острый (бактериальный) или подострый (вирусный) тиреоидит. Манифестный гипертиреоз во всех случаях требует лечения, особенно у беременных. Риски, связанные с гипертиреозом, практически такие же, как и при гипотиреозе, у плода дополнительно может наблюдаться эмбриональная тахикардия.
В исключительных случаях у женщин гипертиреоз выявляется при развитии «яичникового зоба» (struma ovarii), который может развиться при тератоме яичника (2-5% случаев тератом), когда она содержит более 50% клеток ткани ЩЖ, или кисто-аденом яичника (1% от всех опухолей яичников). Обычно такие тератомы доброкачественны. Симптомы struma ovarii подобны таковым для других опухолей яичников и неспецифичны. Женщины с struma ovarii могут жаловаться на боль в животе или малом тазу, имеют асцит в 12-17% случаев. У большинства женщин повышен уровень тиреоглобулина, у трети повышена концентрация маркера CA‑125. Окончательный диагноз устанавливается при цитологическом или гистологическом исследовании. Эффективный метод лечения struma ovarii – хирургический.
Диагноз субклинического гипертиреоза устанавливают, когда ТТГ находится в диапазоне 0,1-0,39 мМЕ/л (для небеременных) при нормальных уровнях FT4 и FT3. Однако у беременных нормативы ТТГ отличаются (табл. 4), что не требует лечения. Это справедливо и для беременных с транзиторным гипертиреозом (ТТГ на уровне 0,1-0,3 мМЕ/л).
Диффузный токсический зоб (тиреотоксикоз) – аутоиммунное заболевание ЩЖ, которое всегда сопровождается избыточным синтезом гормонов ЩЖ вследствие действия тиреостимулирующих антител (антител к рецептору ТТГ – АТ к р-ТТГ). Среди наиболее частых причин этого заболевания – курение табака, дефицит микроэлементов йода и/или селена, в редких случаях – длительное (месяцы-годы) применение высоких доз йода (более 1000-5000 мкг/сут). Диагностика гипертиреоза включает определение в крови ТТГ, FT4, FT3, АТ к р-ТТГ (главный дифференциальный критерий), иногда антител к тиреоидной пероксидазе и тиреоглобулину.
Лечение начинается с прекращения курения табака, если оно имело место, основывается на подавлении выработки гормонов ЩЖ и их эффектов за счет применения тиреостатиков (препараты метимазола, тиамазола, карбимазола и пропилтиурацила) на протяжении 1,5-2 лет в среднем, титруя дозу до необходимой. При неудачном лечении рассматривают вопрос о хирургическом вмешательстве, условием для которого является достижение компенсации гипертиреоза.
Мониторинг лечения у беременных проводят каждые 2-4-6 недель, определяя уровни ТТГ, по желанию FT4, FT3, периодически – концентрацию АТ к р-ТТГ, глюкозы в плазме крови. Такой подход используют и для женщин, которые достигли ремиссии гипертиреоза до беременности при помощи тиреостатиков – они имеют низкий риск рецидива гипертиреоза во время беременности, но высокий риск рецидива после родов. На средних сроках беременности им проводят контроль АТ к р-ТТГ.
Наиболее оптимально, если беременную с гипертиреозом будут совместно курировать акушер-гинеколог и эндокринолог.
Специфика применения тиреостатиков у беременных заключается в том, что метимазол, карбимазол и тиамазол проникают через плацентарный барьер, могут в І триместре вызывать тератогенный эффект. Их развитие связывают с применением высоких доз препаратов в течение первых недель беременности. Поэтому Американская тиреоидная ассоциация рекомендует в І триместре беременности использовать препараты пропилтиурацила, прием которых ассоциируется с низким тератогенным риском, но характеризуется риском развития дисфункции печени; а во ІІ и ІІІ триместре – препараты метимазола.
Нелеченный гипертиреоз является большей угрозой для жизни и здоровья матери и плода, чем риски применения тиреостатиков. Антитиреоидные антитела могут проникать через плаценту и влиять на ЩЖ плода. Если уровни антител достаточно высоки, у плода может развиться гипертиреоз или неонатальный тиреотоксикоз.
Тиреостатики у беременных следует применять взвешенно, в максимально низкой эффективной дозе, а препараты гормонов (L-тироксин, кортикостероиды) дополнительно (в качестве адъювантной терапии) не назначают. Из бета-блокаторов кратковременно может использоваться пропранолол.
В послеродовом периоде женщины с гипертиреозом, которые кормят грудью и получают тиреостатики в небольших дозах, могут продолжать прием препаратов, что считается безопасным и не влияет на ЩЖ ребенка.
Аутоиммунный тиреоидит
Приблизительно у 11-15% всех женщин фертильного возраста выявляют повышенное количество антител к ЩЖ (АТТГ, АТПО). В большинстве случаев имеет место так называемое носительство антител. У части из них разовьется аутоиммунный тиреоидит с постепенным увеличением титра до диагностически достоверных уровней (более 100 МЕ), у других этого не будет.
При наступлении беременности примерно у 20-40% этих женщин с положительными антителами разовьется гипотиреоз до или сразу после родов. С каждым триместром этот риск возрастает. Следует отметить, что титры АТПО и АТТГ постепенно уменьшаются по мере развития беременности, что может приводить к ложноотрицательным выводам на поздних сроках беременности. Повышение титров антител к компонентам ЩЖ ассоциируется с повышенным риском выкидышей, перинатальной смертности, преждевременными родами, неонатальным респираторным дистрессом, агрессивным поведением у детей.
В некоторых исследованиях у таких женщин было показано благотворное влияние препаратов L-тироксина на исходы беременности. Тем не менее подтвержденный аутоиммунный тиреоидит не требует назначения тиреоидных препаратов в случае отсутствия гипотиреоза.
Послеродовой тиреоидит
Послеродовой тиреоидит (послеродовая дисфункция ЩЖ) – аутоиммунная болезнь ЩЖ, напоминающая по своему течению аутоиммунный тиреоидит. Он развивается у женщин в первые 12 мес после родов, чаще через 3-4 мес. У трети женщин вначале наблюдается гипертиреоз, который сменится стойким гипотиреозом. У другой трети – только гипертиреоидная фаза или гипотиреоидная. По мнению некоторых членов Американской тиреоидной ассоциации, это аутоиммунный тиреоидит, который был у женщин с повышенным уровнем тиреоидных антител (АТПО) еще до родов, протекавший бессимптомно, однако после родов он начинал стремительно прогрессировать.
Учитывая транзиторный характер такого гипертиреоза, антитиреоидные препараты не используются, поскольку ЩЖ не является гиперактивной. При диагностике гипотиреоза применяют заместительную гормональную терапию препаратами L-тироксина и мониторинг по стандартной схеме. Впоследствии, через 12-18 мес, у 50-80% женщин функция ЩЖ восстанавливается до нормальной, необходимость в проведении заместительной гормональной терапии препаратами L-тироксина исчезает.
Тактика лечения и мониторинг беременных с узловым зобом
В связи тем, что Украина является йододефицитным регионом, на ее территории отмечается повышенная распространенность узлового зоба. Его частота составляет примерно 15-20% среди взрослых, до 34% среди пострадавших вследствие аварии на ЧАЭС. Американская тиреоидная ассоциация подчеркивает, что наиболее очевидными проявлениями йодного дефицита являются диффузный нетоксический зоб и узловой зоб.
В большинстве случаев узловой зоб является доброкачественным, но в 10% случаев может идти речь о раке ЩЖ, который у 90% больных имеет преимущественно неагрессивный характер течения.
При наступлении беременности узлы, которые были диагностированы до нее, имеют тенденцию к постепенному увеличению размеров. Это связано с повышенной потребностью в йоде, нарастающим йодным дефицитом у тех, кто не восполняет повышенную потребность в нем (при помощи оригинальных таблеток йодида калия), связанной с ними чрезмерной тиреотропной стимуляцией и другими факторами. Всем беременным вне зависимости от наличия какой-либо патологии ЩЖ ВОЗ рекомендует восполнение йода в дозе 200 мкг при помощи оригинальных таблеток йодида калия, особенно в зоне йодного дефицита. Это позволяет исключить увеличение объема ЩЖ и узлового зоба у таких женщин.
Мониторинг узлового зоба заключается в периодическом (каждые 3-4 мес) исследовании концентрации в крови ТТГ, FT4, тиреоглобулина, а также предполагает контрольное ультразвуковое исследование (УЗИ) ЩЖ в такие же сроки. При необходимости беременным может быть проведена тонкоигольная аспирационная биопсия ЩЖ, являющаяся, как и УЗИ, безопасной процедурой.
При выявлении рака ЩЖ во время беременности, оценивая возможные риски, оперативное лечение откладывают на послеродовой период. Если рак дифференцированный, риски, связанные с ним, низкие. Гормональную терапию L-тироксином таким женщинам проводят с целевым снижением ТТГ до уровня 0,1-1,5 мМЕ/л. Если все-таки требуется операция в связи с раком ЩЖ, самым безопасным временем для ее выполнения является ІІ триместр беременности.
Рекомендации по общему скринингу и профилактике эндокринной патологии у беременных
Начиная с І триместра беременности до формирования собственной функционирующей ЩЖ организм плода обеспечивается материнскими гормонами, проникающими через плаценту. В крови новорожденного может содержаться до 20-40% материнских гормонов ЩЖ [4-5]. Низкие концентрации гормонов ЩЖ в течение эмбрионального развития и раннего детства связаны с необратимым повреждением головного мозга, в том числе приводящим к умственной отсталости и неврологическим нарушениям. Метаанализ 18 исследований показал, что йодный дефицит (от умеренного до тяжелого) связан со снижением среднего коэффициента интеллекта на 13,5 баллов.
Высокая распространенность среди населения клинически важной эндокринной патологии в зоне йодного дефицита или экологического риска, которая может препятствовать зачатию, нормальному развитию беременности и течению родов, влиять на потомство в ближайшем и отдаленном периоде, заставляет выделять некоторые гормональные маркеры как скрининговые, то есть те, которые являются эффективными в большинстве случаев, экономически целесообразными («цена-качество»). Анализ этих маркеров необходимо проводить всем – здоровым и имеющим любую сопутствующую патологию. К ним относятся глюкоза плазмы крови натощак и ТТГ. Желательными дополнительными маркерами, изучение которых принесет объективную пользу, являются концентрация тиреоглобулина, а также УЗИ ЩЖ и паращитовидных желез.
У каждой женщины, независимо от того, планирует ли она беременность, становится ли на учет по поводу беременности, имеет ли диагноз бесплодие, планирует ли экстракорпоральное оплодотворение, случился ли у нее выкидыш, должны быть изучены уровни глюкозы в плазме крови и ТТГ. У 80-90% женщин в Украине выявляют повышенную концентрацию тиреоглобулина, что свидетельствует о наличии йодного дефицита (табл. 5).
Опыт многих стран мира показывает, что наиболее эффективным способом решения проблемы йодного дефицита является проведение адекватной массовой, групповой и индивидуальной профилактики. Согласно ВОЗ все йододефицитные заболевания можно предупредить, тогда как изменения, вызванные нехваткой йода на этапе внутриутробного развития и в раннем детском возрасте, являются необратимыми и практически не поддаются лечению. Поэтому такие группы населения в первую очередь подвержены риску развития наиболее тяжелых йододефицитных состояний и требуют особого внимания. Группами максимально высокого риска являются беременные и дети на грудном вскармливании.
Йодирование – вероятно, самый дешевый и эффективный способ предотвращения развития йододефицитных заболеваний. Йодный дефицит нельзя устранить раз и навсегда. Программу йодной профилактики никогда нельзя заканчивать, поскольку она проводится на территории, где всегда существовал такой недостаток в почве и воде.
Поскольку йод утилизируется организмом только в химически чистом в состоянии в виде солей (йодида калия (KI) и йодата калия (КІО3) – основных форм йода, всасываемых через слизистую желудочно-кишечного тракта), другие формы йода, в том числе органически связанный йод, как и химически чистый йод, не усваиваются организмом человека, пока не превратятся в эти соединения.
В качестве общей профилактики ВОЗ рекомендует использование в быту йодированной соли (натрия хлорида). Соль – это яд. Поскольку натрий токсичен, использование бытовой соли ограничивают 5-6 г/день. В соответствии с международным стандартом, человек должен получать 15-40 мкг йода на каждый 1 г соли. Морская соль содержит низкую концентрацию йода – 3 мкг йода на 1 г морской соли. Поэтому ее также нужно обогащать йодом.
У беременных и кормящих матерей, у детей и подростков используют активную обязательную модель йодной профилактики, которая заключается в назначении им препаратов йода в виде таблеток, содержащих фиксированные дозы йодида или йодата, а не биологически активных добавок, производимых из растительного сырья, которые регистрируются по упрощенной системе, без многоцентровых клинических исследований.
В существующих регламентирующих документах подчеркивается, что йодную профилактику следует проводить ежесуточно и непрерывно в случае проживания в местности, где отмечается дефицит микронутриентов (табл. 6).
Литература
1. Assessment of the Iodine Deficiency Disorders and monitoring their elemination: a gide for programme managers, 3rd ed. / WHO. – Geneva, 2007. – P. 1-98.
2. Zimmermann M.B. Iodine deficiency in industrialised countries // Proc Nutr Soc. – 2009. – № 8. – P. 1-11.
3. WHO/ICCIDD/UNICEF. Indicators for Assessing Iodine Deficiency Disorders and Their Control Through Salt Iodization. Geneva, Switzerland: World Health Organization; 1994.
4. Rohner F., Zimmermann M., Jooste P. et al. Biomarkers of Nutrition for Development Iodine. Review // J Nutr. – 2014. – Vol. 144 (8). – Р. 1322S‑1342S.
5. Bath S.C., Rayman M.P. A review of the iodine status of UK pregnant women and its implications for the offspring // Environ Geochem Health. – 2015. – Vol. 37 (4). – P. 619-629.