17 травня, 2020
Роль пробіотиків у профілактиці рецидивної інфекції сечових шляхів
 Інфекція сечових шляхів (ІСШ) – поліетіологічний синдром, який змушує мільйони жінок щороку страждати від частого та болісного сечовипускання, відчуття тиску в надлобковій зоні й термінової потреби в сечовипусканні [10]. Рекурентна (рецидивна) ІСШ передбачає виникнення трьох епізодів ІСШ протягом 1 року чи двох епізодів протягом 6 міс [22].
Інфекція сечових шляхів (ІСШ) – поліетіологічний синдром, який змушує мільйони жінок щороку страждати від частого та болісного сечовипускання, відчуття тиску в надлобковій зоні й термінової потреби в сечовипусканні [10]. Рекурентна (рецидивна) ІСШ передбачає виникнення трьох епізодів ІСШ протягом 1 року чи двох епізодів протягом 6 міс [22].
Епідеміологія
ІСШ – одна з найпоширеніших у наш час бактеріальних інфекцій. Хоча чоловіки також мають ризик захворіти на ІСШ, частота її виникнення в жінок на рівень вища, ніж у чоловіків [10]. Так, у США ІСШ виявляють у 25-40% жінок віком 20-40 років, щороку 6 млн пацієнтів із приводу ІСШ звертаються до лікаря [13]. Збільшення кількості рецидивів ІСШ і складність їх профілактики й лікування пояснюють нераціональним використанням антибіотиків і зростанням антибіотикорезистентності, збільшенням кількості інструментальних втручань на сечовивідних шляхах, розширенням контингенту жінок із девіантною сексуальною поведінкою, частими супутніми гінекологічними захворюваннями, самолікуванням тощо [8].
Застосування антибіотиків сприяє зменшенню проявів епізоду ІСШ, однак рецидиви інфекції уражають багатьох жінок [22]. Саме тому розробляють альтернативні щодо протимікробної терапії підходи.
Класифікація
За локалізацією ІСШ поділяють на інфекції верхніх (пієлонефрит) і нижніх (цистит, уретрит, безсимптомна бактеріурія) відділів сечовивідних шляхів [4]. Також ІСШ класифікують на неускладнені й ускладнені. Неускладнена ІСШ – це захворювання, що виникає в молодої жінки без попередньої урологічної патології [4]. Фактори, що ускладнюють ІСШ: анатомічні порушення (вроджені аномалії розвитку та/або розташування); полікістоз нирок, стриктури сечоводів, уретри; сечокам’яна хвороба; функціональні порушення (гіперактивний сечовий міхур, міхурово-сечовідний рефлюкс, сечовідно-мисковий рефлюкс); тяжкі супутні захворювання (цукровий діабет, серцева недостатність, ниркова недостатність, СНІД, нейтропенія різного генезу). Незважаючи на те що вагітність є фізіологічним станом, вона також визнана фактором, який ускладнює перебіг ІСШ [4].
Етіологія та патогенез
У жінок ІСШ часто починається як вагінальна інфекція, що піднімається через уретру до сечового міхура. Переважна більшість уропатогенів – грамнегативні бактерії. В їхній структурі домінувальними (80%) збудниками є уропатогенні штами Escherichia coli. На частку грампозитивної флори (Staphylococcus epidermidis, Staphylococcus saprophyticus, Streptococcus аgalactiae) припадає 10-15% [6].
Патогенез рецидивних ІСШ, збудником яких виступає E. coli, включає такі фази: колонізація E. coli періуретральної та вагінальної ділянок; сходження в просвіт сечового міхура та ріст клітин E. coli в сечі у вигляді планктону; прилипання до поверхні та взаємодія з системою захисту епітелію сечового міхура; формування біоплівки; інвазія та реплікація шляхом утворення внутрішньоклітинних бактеріальних колоній у сечовому міхурі; колонізація нирок і пошкодження тканин із підвищеним ризиком бактеріємії/септицемії [28].
В Україні за результатами комплексного клініко-мікробіологічного обстеження 39 жінок віком від 18 до 39 років із хронічними рецидивними циститами та хронічними запальними захворюваннями органів малого таза встановлено, що в етіологічному спектрі хронічних рецидивних циститів частіше визначаються мікроорганізми (переважно E. coli – 82,1%) у монокультурі з критичним і високим мікробним числом, у 17 (43,5%) – мікст-інфекція. Відзначено збіг мікрофлори в біоматеріалі з уретри та геніталій [9].
Роль мікробіоти
Відомо, що організм людини колонізує ≈500 видів мікроорганізмів. Сечовивідний тракт здорових осіб містить мікробіом, який може змінюватися при розвитку захворювань. Порушення нормального складу мікрофлори організму людини виникають під впливом багатьох факторів і переважно у зв’язку з масивним і нераціональним застосуванням антибактеріальних засобів. Також зміни уринарного мікробіому спостерігалися в пацієнтів із такими урологічними порушеннями, як нетримання сечі, рак сечового міхура та передміхурової залози, нейрогенний сечовий міхур, інтерстиційний цистит, інфекції, що передаються статевим шляхом, хронічний простатит / синдром хронічного тазового болю [5]. Самі по собі кількісні зрушення мікробіоти ще не можуть вважатися патологічним станом, але вони є основою для розвитку патології.
Пробіотики як засіб профілактики ІСШ
Пробіотики розглядають як альтернативний або додатковий підхід у лікуванні багатьох захворювань [7, 12], у тому числі загострень ІСШ [22]. Незважаючи на суперечливі думки щодо використання пробіотиків у лікуванні урологічних захворювань, дедалі частіше з’являються дані про можливість їх використання як перший етап нормалізації уринарного мікробіому з метою лікування чи зниження ризику розвитку захворювань сечових шляхів [5]. Оскільки первісно патогеном, який спричиняє ІСШ, є E. coli, покращення кишечної та вагінальної флори забезпечує результат і щодо сечового тракту [22].
Результати досліджень із позицій доказової медицини
У наш час накопичено достатньо даних щодо результатів клінічних досліджень застосування пробіотиків для профілактики рецидивів ІСШ. Так, іще у 2006 році показано ефективність лактобацил у запобіганні рецидивам ІСШ у жінок [18]. Однак на початку XXI століття розглядалися різні шляхи введення пробіотиків. За результатами деяких досліджень доводилася доцільність саме вагінального застосування. Було показано, що швидкість рецидиву ІСШ може бути значно зниженою за умови використання 1 або 2 капсул на тиждень вагінально протягом 1 року [25]. Проте системні, в тому числі Кокранівські, огляди в середині другої декади XXI століття вказували на те, що не виявлено достатньо переконливих даних щодо ефективності пробіотиків для профілактики ІСШ [14, 27, 29]. Насамперед це пояснювалося відсутністю єдиних підходів у пробіотикотерапії, застосуванні різних шляхів уведення пробіотиків, використанні різних пробіотичних штамів тощо.
Ефективність комбінації лактобацил і біфідобактерій оцінювалася в декількох дослідженнях [11, 19, 26, 30]. Результати були неоднозначними. За даними рандомізованого подвійного сліпого плацебо-контрольованого дослідження, не виявлено впливу комбінації пробіотичних штамів лактобацил і біфідобактерій у профілактиці ІСШ у пацієнтів із пошкодженням спинного мозку [30].
Під час іншого дослідження 162 жінки були рандомізовані у співвідношенні 1:1. Пацієнтки дослідної групи отримували антибіотик і симбіотик, групи порівняння – лише антибіотик. Середній вік учасниць становив 43,42±10,85 року. Через 6 міс спостереження рецидив інфекції спостерігався у 18 пацієнток групи порівняння та лише у 2 пацієнток дослідної групи [19].
Оскільки в здоровій вагінальній мікробіоті домінують лактобактерії, ключову роль у зниженні ризику рекурентної ІСШ має відігравати екзогенне застосування пробіотичних штамів лактобацил. Доведено, що Lactobacillus acidophilus найбільший інгібувальний вплив виявляють щодо Enterococcus faecalis, а Lactobacillus fermentum – щодо E. coli [15]. Особливо лактобацили корисні в жінок із рецидивами ускладненої ІСШ або при тривалому застосуванні антибіотиків [22]. Було обстежено 30 жінок із гестаційним пієлонефритом і 15 жінок із люпус-нефритом. Критерієм включення в дослідження була наявність хоча б одного клінічного симптому (біль у ділянці нирок, дизурія, біль над лоном) у поєднанні з мікробіологічними критеріями: кількість лейкоцитів у сечі >10-15 у полі зору; кількість колонієутворювальних одиниць мікроорганізму >104; чутливість до левофлоксацину за результатами посіву сечі. Комплекс лікування включав левофлоксацин упродовж 5-7 діб і пробіотичний засіб, який містив лактобацили (протягом 14 діб). Відзначено високу ефективність комплексу лікування, зроблено контрольні посіви сечі через 10 діб після лікування та через місяць – росту патогенної мікрофлори виявлено не було [3]. Ефективність лактобацил при лікуванні гострого гнійного пієлонефриту зауважили й інші дослідники [2].
Донедавна було проведено мало досліджень щодо ролі пробіотиків у профілактиці ІСШ у дітей. У 2004 році було представлено результати дослідження, в якому доведено елімінувальний вплив L. acidophilus щодо уропатогенної E. coli в дітей [21]. У 2019 році за результатами рандомізованого клінічного плацебо-контрольованого дослідження, в якому взяли участь 181 дитина віком від 4 міс до 5 років, не спостерігалося аномалій сечовивідного тракту. Пробіотик (комплекс L. acidophilus, Lactobacillus rhamnosus, Bifidobacterium bifidum) призначався після першого епізоду фебрильної ІСШ тривалістю 18 міс. Доведено, що пробіотики були ефективнішими за плацебо в зниженні ризику рецидиву ІСШ у дітей після першого епізоду. Не відзначено специфічних побічних ефектів в експериментальній групі [26].
Механізми дії лактобацил
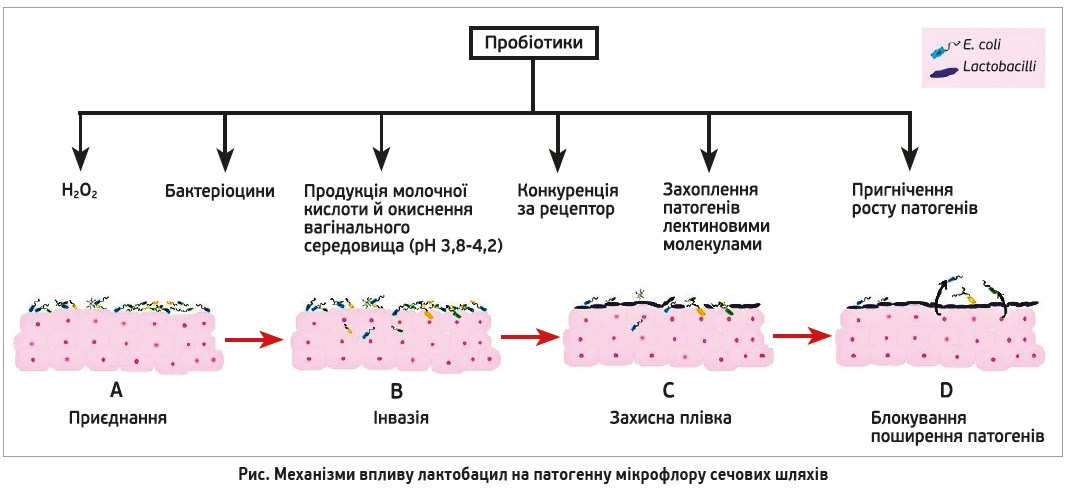
Лактобацили здатні очищувати потенційні резервуари уропатогенної E. coli. Вони пригнічують уропатогени за рахунок конкуренції за рецептори та поживні речовини, прямого бактерицидного впливу, імунної модуляції та вироблення інгібіторних метаболітів. Серед механізмів дії лактобацил виокремлюють утворення пероксиду водню, ацидифікацію сечі та зміну рН в інтерстиції нирок, утворення поверхнево-активних речовин і антиадгезивних молекул, стимуляцію місцевого імунітету тощо (рис.) [22].
За результатами експериментального дослідження, пероральне застосування пробіотичного штаму Lactobacillus plantarum профілактично протягом 7 днів знижувало ризик рецидиву ІСШ, спричиненої E. coli [16]. У тварин, інфікованих мультирезистентними E. coli та Klebsiella pneumoniae, котрих потім лікували L. plantarum, кількість збудників у сечі значно зменшилася (р<0,005), тоді як профілактична колонізація сечового міхура L. plantarum перед інфікуванням забезпечила повне пригнічення уропатогенів [17].
Синергічна дія лактобацил та екстракту журавлини
Давно відомо про ефективність застосування фітопрепаратів на основі соку журавлини для лікування ІСШ. Екстракт журавлини значущо знижує частоту рецидивів ІСШ [20, 24]. Зокрема, доказову базу має використання журавлиного соку в дозі 36 мг/добу. Це пояснюється тим, що антоціанідини журавлини допомагають усунути патогенні бактерії з сечовивідних шляхів. За результатами клінічного дослідження виявлено, що в комплексі з пробіотичними штамами екстракт журавлини сприяв відновленню кишечного та вагінального мікробіоценозів, пригнічував ріст і розвиток патогенної мікрофлори, блокував адгезію патогенів до уротелію, підвищував неспецифічну резистентність організму, запобігав ІСШ [1].
Фармацевтична компанія «Фармак» запропонувала комбінований препарат Лактіалє® Уро, капсула котрого містить пробіотичні культури Lactobacillus acidophilus і Lactobacillus plantarum по 5×108 колонізувальних одиниць зі 160 мкг вітаміну А та 254 мг екстракту журавлини (18 мг проантоціанідину).
Цей комплекс був апробований у рандомізованому подвійному сліпому плацебо-контрольованому дослідженні. Оцінювали ефективність комбінації двох пробіотичних штамів лактобацил та екстракту журавлини для профілактики рецидивів ІСШ у жінок у постменопаузальному періоді протягом 26 тиж. Кінцевою точкою була кількість пацієнток із рецидивом ІСШ. Скринінг включав 115 пацієнток, до дослідження було залучено 90 учасниць, 81 жінка завершила дослідження. Значущо нижчий відсоток рецидивів ІСШ спостерігався в пацієнток дослідної групи порівняно з групою плацебо (9,1 проти 33,3%; p=0,0053). Також у пацієнток дослідної групи нижчими виявилися такі показники: тривалість активності ІСШ (5 проти 12 діб; p=0,009), кількість пацієнток, які отримували антибіотики (3 проти 11; p<0,05), середня тривалість антибіотикотерапії (4 проти 7 діб; p=0,09). Водночас у дослідній групі була більша кількість пацієнток, які не малі загострення ІСШ (90 проти 67%; p<0,05). Тривалість часу до першого загострення – 174 проти 90 діб; p=0,001 [23].
Отже, проблема рецидиву ІСШ залишається надзвичайно актуальною. Вживання пробіотичних штамів лактобацил є важливим напрямом профілактики цієї інфекції з позиції доказової медицини, тому доцільно для профілактики рецидивів ІСШ застосовувати комплекс лактобацил та екстракту журавлини з вітаміном А (Лактіалє® Уро).
Література
1. Герасимова Т.В., Гопчук Е.Н. Пробиотик с уроантисептическим действием в терапии заболеваний органов малого таза. Здоровье женщины. 2013; 82 (6): 116-120.
2. Кочерова Е.В. Эффективность применения пробиотиков в комплексном лечении больных острым гнойным пиелонефритом [Электронный ресурс]. – Режим доступа: http://medical-diss.com/medicina/effektivnost-primeneniya-probiotikov-v-kompleksnom-lechenii-bolnyh-ostrym-gnoynym-pielonefritom.
3. Лиманская А.Ю., Шевчук Е.В., Огородник А.А., Давыдова Ю.В. Преконцепционная профилактика инфекций мочевых путей у женщин группы высокого риска: резерв снижения перинатальных и акушерских осложнений. Перинатология и педиатрия. 2016; 2 (66): 28-31. doi: 10.15574/PP.2016.66.28.
4. Медведь В.И. Инфекции мочевых путей у беременных: что нового? Медичні аспекти здоров’я жінки, 2017. Спеціальний випуск. Інфекційно-запальні захворювання в акушерстві та гінекології, 11-16.
5. Микробиом мочевыводящего тракта в норме и патологии (по материалам: Aragon I.M. et al. The urinary tract microbiome in health and disease. European Urology Focus, 2018; 4: 128-138). Медичні аспекти здоров’я чоловіка. 2018; 31 (4): 22-27.
6. Никонов А.П., Асцатурова О.Р. Инфекции мочевыводящих путей и беременность: практические рекомендации по диагностике и антимикробной химиотерапии. Фарматека. 2013; 12 (265): 50-53. https://medi.ru/info/2828.
7. Привольнев В.В., Родин А.В. Перспективы применения пробиотиков для снижения риска послеоперационных осложнений. Вестник Смоленской государственной медицинской академии. 2016; 15 (4): 142-149.
8. Ребров Б.А. Современные подходы к ведению рецидивирующих инфекций мочевыводящих путей у женщин. Альманах клинической медицины. 2017; 45 (8): 665-673. doi: 10.18786/2072-0505-2017-45-8-665-673.
9. Ромащенко О.В., Григоренко В.Н., Билоголовская В.В., Лебедь Л.А., Волков С.С. Подходы к лечению инфекций нижних мочевыводящих путей у женщин репродуктивного возраста. Здоровье женщины. 2017; 122 (6): 81-92.
10. Фоксман Б. Інфекції сечових шляхів. Новини медицини та фармації. 2010. http://www.mif-ua.com/archive/article/15096.
11. Beyitler I., Kavukcu S. Probiotics for prophylaxis and treatment of urinary tract infections in children. Iranian Journal of Pediatrics. 2016; 27 (2); e7695. DOI: 10.5812/ijp.7695.
12. Borchert D. et al. Prevention and treatment of urinary tract infection with probiotics: review and research perspective. Indian Journal of Urology. 2008, 135-140.
13. Brusch J.L. Urinary tract infection (UTI) and cystitis (bladder infection) in females, 2020. https://emedicine.medscape.com/article/233101-overview.
14. Canales J., Rada G. Are probiotics effective in preventing urinary tract infection? Medwave. 2018 Mar-Apr; 18 (2): e7185. doi: 10.5867/medwave.2018.02.7185.
15. Chapman C.M., Gibson G.R., Todd S., Rowland I. Comparative in vitro inhibition of urinary tract pathogens by single- and multi-strain probiotics. Eur. J. Nutr. 2013 Sep; 52 (6): 1669-77. doi: 10.1007/s00394-013-0501-2.
16. De Arellano A.R. et al. Effect of orally-administered Lactobacillus plantarum LPLM-O1 strain in an immunosuppressed mouse model of urinary tract infection. Benef. Microbes. 2012; 3 (1): 51-59.
17. Ezeonu I.M. et al. Direct instillation of Lactobacillus plantarum into rat bladder inhibits urinary tract infection (UTI) and protects the integrity of urinary organs. Microbiology Research International. 2020; 8 (1): 1-9. DOI: 10.30918/MRI.81.19.036.
18. Falagas M.E., Betsi G.I., Tokas T., Athanasiou S. Probiotics for prevention of recurrent urinary tract infections in women. Drugs. 2006; 66: 1253-61. DOI: 10.2165/00003495-200666090-00007.
19. Heidari F. et al. Evaluation effect of combination probiotics and antibiotics in the prevention of recurrent urinary tract infection (UTI) in women. Biomedical & Pharmacology Journal. 2017; 10 (2): 691-698.
20. Hisano M. et al. Cranberries and lower urinary tract infection prevention. Clinics (Sao Paulo), 2012 Jun; 67 (6): 661-667. doi: 10.6061/clinics/2012(06)18.
21. Gerasimov S.V. Probiotic prophylaxis in pediatric recurrent urinary tract infection. Clin. Pediatr. 2004; 43: 95-8. https://www.researchgate.net/publication/ 8690230_Probiotic_Prophylaxis_in_Pediatric_Recurrent_Urinary_Tract_Infections.
22. Gupta V., Nag D., Garg P. Recurrent urinary tract infections in women: how promising is the use of probiotics? Indian. J. Med. Microbiol. 2017; 35 (3): 347-354. http://www.ijmm.org/text.asp?2017/35/3/347/216616.
23. Koradia P. et al. Probiotic and cranberry supplementation for preventing recurrent uncomplicated urinary tract infections in premenopausal women: a controlled pilot study. Expert Review of Anti-infective Therapy. 2019; 17 (9): 733-740. DOI: 10.1080/14787210.2019.1664287.
24. Luís Â., Domingues F., Pereira L. Can cranberries contribute to reduce the incidence of urinary tract infections? A systematic review with meta-analysis and trial sequential analysis of clinical trials. J. Urol. 2017 Sep; 198 (3): 614-621. doi: 10.1016/j.juro.2017.03.078. Epub 2017 Mar 10.
25. Reid G., Bruce A.W. Urogenital infections in women: can probiotics help? Postgrad. Med. J. 2003; 79: 428-432.
26. Sadeghi-Bojd S., Naghshizadian R., Mazaheri M. et al. Efficacy of probiotic prophylaxis after the first febrile urinary tract infection in children with normal urinary tracts. Journal of the Pediatric Infectious Diseases Society. 2019, https://doi.org/10.1093/jpids/piz025.
27. Schwenger E.M., Tejani A.M., Loewen P.S. Probiotics for preventing urinary tract infections in adults and children. Cochrane Database of Systematic Reviews, 2015, Issue 12. Art. No.: CD008772. DOI: 10.1002/14651858.CD008772.pub2.
28. Terlizzi M.E., Gribaudo G., Maffei M.E. Uropathogenic Escherichia coli (UPEC) infections: virulence factors, bladder responses, antibiotic, and non-antibiotic antimicrobial strategies. Front Microbiol. 2017 Aug 15; 8: 1566. doi: 10.3389/fmicb.2017.01566. eCollection, 2017.
29. Toh S.L., Boswell-Ruys C.L., Lee B.S.B., Simpson J.M., Clezy K.R. Probiotics for preventing urinary tract infection in people with neuropathic bladder. Cochrane Database of Systematic Reviews, 2017; 9: CD010723. DOI: 10.1002/14651858.CD010723.pub2.
30. Toh S.L. et al. Probiotics [LGG-BB12 or RC14-GR1] versus placebo as prophylaxis for urinary tract infection in persons with spinal cord injury [ProSCIUTTU]: a randomised controlled trial. Spinal Cord. 2019, 57: 550-561. https://doi.org/10.1038/s41393-019-0251-y.