25 травня, 2020
Ефективність прегабаліну в лікуванні нейропатичного болю у пацієнтів із остеоартрозом
У статті представлено сучасні підходи стосовно діагностики та ефективного лікування нейропатичного компонента хронічного больового синдрому при остеоартрозі.
Ключові слова: нейропатичний біль, остеоартроз, AUSCAN, прегабалін.
Остеоартроз – гетерогенна група захворювань різної етіології з подібними біологічними, морфологічними та клінічними проявами й наслідками, в основі яких лежить ураження всіх елементів суглоба, передусім суглобового хряща, а також субхондральних відділів кістки, синовіальної оболонки, зв’язок, капсули, періартикулярних м’язів. Зазначені зміни відбуваються поступово в результаті того, що травмування суглобового хряща при навантаженні перевищує швидкість його фізіологічного оновлення [1].
Остеоартроз – одне із найбільш поширених дегенеративно-дистрофічних захворювань суглобів, на яке страждає від 6,4 до 12% населення світу. На дане захворювання припадає майже 80% у загальній структурі патології суглобів в осіб старше 60 років, у 10-30% випадків воно призводить до непрацездатності різного ступеня. За останні 30-60 років зафіксовано зростання захворюваності на остеоартроз у 5-9 разів [1].
До основних клінічних проявів остеоартрозу належать біль, деформація суглобів та порушення їхньої функції. Патогенетичні механізми виникнення та прогресування цього захворювання досить різноманітні, тому, як наслідок, воно характеризується багатокомпонентним больовим синдромом.
Багатокомпонентність больового синдрому при остеоартрозі
Біль при остеоартрозі поділяється на інтраартикулярний, пов’язаний із ушкодженням внутрішніх структур суглоба, параартикулярний, пов’язаний із ураженням навколосуглобового апарату, й екстраартикулярний, пов’язаний із супутнім ураженням інших органів та систем. Також виділяють гострий больовий синдром, етіологією якого є активний запальний процес (синовіїт), та хронічний, який виникає внаслідок ішемічних, нейротрофічних, фіброзно-склеротичних порушень, що зумовлюють дистрофічні й запальні зміни тканин усередині та навколо суглоба [2-4].
Вищезазначені зміни у структурах суглоба виступають джерелом патологічної больової імпульсації та, як наслідок, призводять до явища сенситизації (патологічного процесу в нервовій тканині, що характеризується підвищеною її збудливістю). Виділяють периферичну сенситизацію, тобто збільшення збудливості периферичних больових рецепторів (ноцицепторів) у відповідь на запалення, і центральну сенситизацію – підвищення збудливості нейронів у центральній нервовій системі (ЦНС) за тривалої дії больового подразника. Центральна сенситизація розвивається як наслідок периферичної. На цій стадії ноцицептори вже проявляють спонтанну активність, навіть за відсутності периферичної стимуляції.
Дослідження останніх років підтвердили, що біль при остеоартрозі за своїм походженням має не лише запальний (ноцицептивний), а й нейропатичний характер, і пов’язані з ним скарги виявляються у 19-38% пацієнтів [6-8]. У дослідженнях вітчизняних авторів нейропатичний компонент больового синдрому виявляли у 81-84% пацієнтів із остеоартрозом колінних суглобів (Семенів І.П. та співав., 2012).
Явище периферичної сенситизації у пацієнтів із остеоартрозом можна визначити за допомогою кількісного сенсорного тестування, а за допомогою нейровізуалізації структур мозку – виявити підвищену збудливість ЦНС, а саме передньої поясної кори, острівцевої частки та таламуса [13, 14].
Нейропатичний біль характеризується онімінням, печінням, парестезіями та часто підвищеною реакцією на больове подразнення (гіпералгезія) або доторкання (гіперестезія), а також сприйняттям небольового подразнення як больового (алодинія), він підсилюється вночі та послаблюється під час рухової активності [5].
Останні повідомлення свідчать, що багато пацієнтів з остеоартрозом відчувають постійний біль навіть після призначення лікування відповідно до рекомендацій Національного інституту охорони здоров’я та вдосконалення медичної допомоги Великої Британії (National Institute for Health and Care Excellence, NICE), що включають парацетамол, нестероїдні протизапальні препарати (НПЗП) та ін’єкції в суглоби. Аналізуючи сучасні дані, можна дійти висновку, що зазначені терапевтичні схеми впливають лише на запальний компонент больового синдрому й не впливають на нейропатичний. Саме тому важливою складовою ефективного лікування хворих із остеоартрозом є виявлення нейропатичного компонента в рамках хронічного больового синдрому, а також призначення препаратів для корекції нейропатичного болю.
Саме з цією метою доцільним є призначення прегабаліну – синтетичного аналога гама-аміномасляної кислоти, найважливішого гальмівного нейромедіатора ЦНС людини. У більш ніж 120 країнах світу прегабалін схвалений для лікування нейропатичного болю, адже в патогенезі останнього ключову роль відіграє підвищена збудливість нервової системи. Прегабалін зв’язується у ЦНС із додатковою субодиницею (α2-δ-білок) потенціалзалежних кальцієвих каналів, зумовлюючи анальгетичний, протисудомний та анксіолітичний ефекти.
Результати досліджень прегабаліну у терапії остеоартрозу
На сьогодні існує ціла низка наукових досліджень із висковим рівнем доказовості, в яких було продемонстровано ефективність й успішність призначення прегабаліну при лікуванні пацієнтів із остеоартрозом.
Так, у подвійному сліпому рандомізованому клінічному дослідженні (РКД) було доведено ефективність прегабаліну у зменшенні больового синдрому в пацієнтів із остеоартрозом суглобів кистей [9]. У дослідженні брали участь 65 пацієнтів віком 40-75 років із сумарним показником за числовою рейтинговою шкалою болю (Numeric Rating Scale for pain, NRS) ≥5. Пацієнти були рандомізовані на три групи відповідно до призначених препаратів: дулоксетин, прегабалін та плацебо. Первинною кінцевою точкою був показник вираженості болю за NRS, а вторинною – динаміка індексу функціональної активності (Australian/Canadian Hand Osteoarthritis Index, AUSCAN) суглобів кистей та сенсорного тестування. За результатами дослідження через 13 тижнів у групі прегабаліну було виявлено суттєве зменшення болю за показниками шкал NRS і AUSCAN та поліпшення функції суглобів за оцінкою AUSCAN. При цьому не було виявлено різниці в аналогічних показниках між групами дулоксетину та плацебо (р>0,05). Науковці дійшли висновку, що анальгетики центральної дії, а саме прегабалін, статистично значуще покращують результати лікування больового синдрому з нейропатичним компонентом при остеоартрозі кистей.
Отримані результати збігаються з висновками ще одного подвійного сліпого РКД [10], в якому пацієнти з остеоартрозом (n=85) були рандомізовані у групи лікування дулоксетином (у добовій дозі ≤60 мг), прегабаліном (≤ 300 мг) та плацебо. В якості основних критеріїв ефективності лікування оцінювали динаміку больових відчуттів за показником AUSCAN та за візуально-аналоговою шкалою (Visual Analogue Scale, VAS). Також визначали функціональні зміни рухомості суглобів за AUSCAN, ступінь вираженості тривоги та депресії за відповідною госпітальною шкалою (The hospital Anxiety and Depression Scale, HADS) та результати сенсорного тестування.
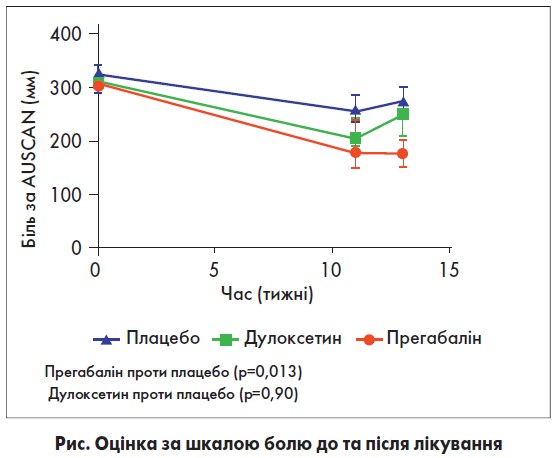 Так, через 12 тижнів лікування найбільше зниження вираженості больового синдрому за AUSCAN (рисунок) було досягнуто у групі прегабаліну (у середньому зменшення на 132 мм) порівняно з дулоксетином (у середньому зменшення на 62 мм) та плацебо (у середньому зменшення на 47 мм). У групі прегабаліну відзначалося найбільш значуще зниження больового синдрому порівняно із плацебо (р=0,013). Натомість зниження болю за AUSCAN у групі дулоксетину не було значущим (р=0,90). Зменшення вираженості болю у процесі лікування за результатами оцінки за VAS було найбільш вираженим та значущим для прегабаліну (р<0,00001), дещо меншим – для дулоксетину (р=0,029), без істотних відмінностей за показниками депресії або тривожності в кожній групі.
Так, через 12 тижнів лікування найбільше зниження вираженості больового синдрому за AUSCAN (рисунок) було досягнуто у групі прегабаліну (у середньому зменшення на 132 мм) порівняно з дулоксетином (у середньому зменшення на 62 мм) та плацебо (у середньому зменшення на 47 мм). У групі прегабаліну відзначалося найбільш значуще зниження больового синдрому порівняно із плацебо (р=0,013). Натомість зниження болю за AUSCAN у групі дулоксетину не було значущим (р=0,90). Зменшення вираженості болю у процесі лікування за результатами оцінки за VAS було найбільш вираженим та значущим для прегабаліну (р<0,00001), дещо меншим – для дулоксетину (р=0,029), без істотних відмінностей за показниками депресії або тривожності в кожній групі.
Ефективність прегабаліну в лікуванні нейропатичного болю при остеоартрозі колінних суглобів вивчали в РКД за участю 60 пацієнтів жіночої статі [11]. Середній вік хворих становив 59,8 року. Учасниці були рандомізовані на дві групи залежно від отримуваної терапевтичної схеми: I група – ацеклофенак + прегабалін, II група – ацеклофенак у монотерапії. Усі пацієнтки були попередньо обстежені та оцінені за індексом остеоартрозу університетів Західного Онтаріо і МакМастер (The Western Ontario and McMaster Universities Osteoarthritis Index, WOMAC).
Обов’язковою складовою дослідження було проведення верифікації нейропатичного компонента болю з використанням опитувальників DN4 та Pain DETECT та оцінка інтенсивності болю у стані спокою за VAS. Дослідження тривало протягом 5 тижнів, оцінка результатів за зазначеними показниками проводилася тричі.
За результатами дослідження терапія була успішною в обох групах відповідно до зниження сумарного показника за індексом WOMAC. Також в обох групах було зафіксовано значуще зниження інтенсивності болю у спокої за шкалою VAS. Терапевтичні схеми в обох групах мали позитивний вплив на нейропатичний компонент болю, оцінений на основі результатів DN4 та Pain DETECT. Однак автори відзначили, що комбінація ацеклофенаку із прегабаліном мала більш виражений ефект із високим ступенем достовірності. Зміни показника DN4 у I групі (відвідування 1/відвідування 3) становили 5,97/2,97 (p=0,001), а за шкалою Pain DETECT – 17,93/9,34 (p=0,001); натомість у II групі показники DN4 склали 5,35/3,79 (p=0,001), Pain DETECT – 15,03/12,24 (р=0,02). Отримані результати дають підстави зробити висновок, що комплексна терапія остеоартрозу колінних суглобів із включенням у схему лікування прегабаліну дозволяє не лише ефективно знизити інтенсивність больового синдрому за наявності нейропатичного компонента, а й покращити функціональну активність пацієнтів, а отже, і якість їхнього життя.
Результати подальшого поглибленого вивчення патогенетичних механізмів дії прегабаліну щодо зменшення нейропатичного компонента болю саме при дегенеративних змінах суглобового апарату представили у своїй роботі O. Colombe et al. (2019). В експериментальному дослідженні з метою визначення та оцінки знеболювального ефекту прегабаліну використовували кількісне визначення спінальних нейропептидів у комплексі із функціональними тестами. Так, на 21-й день після індукції остеоартрозу у щурів на фоні призначення прегабаліну відмічено зниження підвищених рівнів спінальних нейропептидів, таких як субстанція Р, кальцитонін-ген-зв’язаний пептид, брадикінін та соматостатин, і зменшення тактильної алодинії. Повторне лікування прегабаліном через 13 днів після хімічної індукції остеоартрозу забезпечувало достатню аналгезію, оцінену за допомогою вищезазначених методів.
Таким чином, больовий синдром при остеоартрозі характеризується багатокомпонентністю та наявністю найропатичної складової. Останній фактор зумовлює відсутність очікуваної ефективності загальноприйнятої терапії із застосуванням НПЗП і потребує комплексного патогенетичного підходу. Призначення прегабаліну, що є діючою речовиною препарату Лінбаг, для терапії нейропатичного болю у пацієнтів із остеоартрозом характеризується доведеною ефективністю у багатьох клінічних дослідженнях. Успішність такого лікування проявляється зменшенням вираженості болю та підвищенням функціональної активності пацієнтів і, як наслідок, якості їх життя.
Література
- Голка Г.Г. Травматологія та ортопедія: Підручник для студентів вищих медичних навчальних закладів / За ред. Г.Г. Голки, О.А. Бур’янова, В.Г. Климовицького. – Вінниця: Нова книга, 2013. – 400 с.
- Коваленко В.М., Борткевич О.П. Остеоартроз: Практична настанова. – 3-тє вид., допов., зі змінами. – К.: МОРІОН, 2010. – 608 с.
- Коваленко В.М., Борткевич О.П. Остеоартроз і біль: стан проблеми // Боль. Суставы. Позвоночник. – 2011. – № 1 – С. 41-44.
- Одинак М.М., Живолупов С.А., Самарцев И.Н. Болевые синдромы в неврологической практике // Журн. неврологии и психиатрии. – 2009. – Вып. 109, № 9. – С. 80-89.
- Сулік Р.В. Невропатичний біль: діагностика й лікування // Международный неврологический журнал. – 2013. – № 4 – С. 58.
- Finnerup N.B., Otto M., McQuae H.J. et al. Algorithm for neuropathic pain treatment: an evidence based proposal // Pain. – 2005. – 118(3) – Р. 289-305.
- McAlindon T.E., Bannuru R.R. OARSI recommendations for the management of hip and knee osteoarthritis: the semantics of differences and changes // Osteoarthritis Cartilage. – 2010. – 18(4) – Р. 473-475.
- Moss P., Wright A., Benson H. et al. Osteoarthritis: more than just a pain in the knee // Ann. Rheum. Dis. – 2011. – 70 (3) – Р. 773.
- Sofat N., Harrison A., Russell M. et al. Pregabalin has efficacy for hand osteoarthritis pain: a proof-of-concept study using pain sensitisation measures // Rheumatology. – 2018. – April; 57(3).
- Sofat N., Harrison A., Ayis S. et al. Pregabalin Is More Effective in Treating Hand Osteoarthritis Pain Than Duloxetine or Placebo: A Double-Blind Randomized Controlled Trial // Arthritis Rheumatol. – 2016. – 68(10).
- Filatova E., Turovskaya E., Alekseeva L. Pregabalin efficacy in treatment of chronic pain in patients with knee osteoarthritis // Annals of the Rheumatic Diseases. – 2018. – 77 – P. 793-794.
- Colombe O., Martin G. et al. Sensitivity of Functional Targeted Neuropeptide Evaluation in Testing Pregabalin Analgesic Efficacy in a Rat Model of Osteoarthritis Pain // Clin Exp Pharmacol Physiol. – 2019. – Aug; 46 (8) – P. 723-733.
Підготувала Марія Грицуля
Інформація для спеціалістів сфери охорони здоров’я
3-16-ЛИН-РЕЦ-0320
Тематичний номер «Хірургія, Ортопедія, Травматологія, Інтенсивна терапія» № 1 (39), 2020 р.


