29 травня, 2020
Хронічний риносинусит із поліпозом носа
Клінічний випадок: 50-річний чоловік звернувся зі скаргами на закладеність носа та погіршення нюху, що прогресують упродовж останніх 5 років. Раніше симптоми спостерігалися час від часу, але тепер стали постійними й надзвичайно непокоять хворого, котрий оцінює їх як тяжкі. Пацієнт повідомив про порушення сну та наявність постназального затікання. Нещодавно йому було встановлено діагноз бронхіальної астми. Закладеність носа посилюється після вживання алкоголю. При виконанні передньої риноскопії було виявлено бліді м’ясисті поліпи, що виповнюють носову порожнину з обох боків. Якою має бути тактика ведення цього пацієнта?
Поліпи носа (ПН) є доброякісними запальними утвореннями, котрі формуються зі слизової оболонки носа та приносових пазух. ПН розглядають як варіант хронічного риносинуситу (ХРС), а клінічний діагноз установлюється на підставі наявності синоназальних симптомів протягом понад 3 міс і візуалізації поліпів у носовій порожнині.
Симптоми ПН істотно погіршують якість життя пацієнтів. Найчастішими є закладеність носа та погіршення нюху, що спостерігаються відповідно в 97 та 90% пацієнтів із поліпами, котрі звертаються по хірургічне лікування. Нерідко також трапляються розлади сну та виділення з носа. Розмір ПН чітко корелює із суб’єктивним відчуттям закладеності носа, проте не є предиктором тяжкості інших симптомів.
Частота ПН зростає з віком, досягаючи піку в шостій декаді життя. Ендоскопічне обстеження популяції шведських пацієнтів показало, що поширеність ПН становить 2,7%. Удвічі частіше вони трапляються в чоловіків, аніж у жінок. ПН є досить нечастими до третьої декади життя. При виявленні поліпів у дитинстві слід провести діагностичний пошук на предмет муковісцидозу.
ХРС включає гетерогенну групу патологічних станів із різними патофізіологічними основами. Головними двома підгрупами пацієнтів із ХРС є особи з поліпами та без них. ХРС без ПН може бути ідіопатичним або одонтогенним, а також спричиненим імунодефіцитом, васкулітом чи іншими автоімунними станами. Більшість випадків ХРС із ПН є ідіопатичними, але ця хвороба може також бути складовою генетичних, метаболічних та імунологічних патологічних станів (табл.). У більшості пацієнтів європеоїдної раси з ХРС і ПН визначається 2 тип запалення, що характеризується еозинофілією та підвищеними рівнями інтерлейкінів 4, 5 і 13.
Близько 60% пацієнтів із поліпами мають хвороби нижніх дихальних шляхів, у тому числі бронхіальну астму, котра зазвичай розпочинається в дорослому віці. За винятком атопічної хвороби центрального компартменту (АХЦК), що являє собою імуноглобулін (Ig) E‑опосередковане алергічне захворювання, котре розвивається під дією інгальованих алергенів, асоціація між ПН та алергічним ринітом залишається незрозумілою. Деякі автори стверджують, що ПН є менш поширеними в осіб з алергічним ринітом та алергічною астмою, котра розпочалася в дитинстві, ніж у загальній популяції.
Куріння не вважається потужним фактором ризику ХРС із ПН. Імовірно, важливу роль відіграють генетичні фактори, оскільки в пацієнтів із ПН частіше наявні родичі першої лінії з аналогічним захворюванням, аніж в осіб без поліпів. Підвищена поширеність ПН описана в робітників текстильної промисловості, котрі контактують зі специфічним пилом, особливо в тих, хто працює протягом тривалого часу. Близько третини пацієнтів із ХРС і ПН та 83% опитаних із респіраторними хворобами, котрі загострюються під дією аспірину, повідомили: вживання алкоголю посилює симптоми захворювань настільки, що значна частина учасників повністю відмовилася від його вживання.
Діагностика й оцінка
Диференційний діагноз включає ХРС без поліпів, риніт, структурні аномалії носової порожнини, неврологічні причини гіпосмії.
Риніт трапляється надзвичайно часто, уражаючи до 30% дорослих. Бліді, набряклі випуклості слизової оболонки при риніті можуть стати причиною помилкової діагностики ПН. У пацієнтів із ринітом тяжкість закладеності носа варіює, а сама закладеність може відчуватися то в одному носовому ході, то в іншому з посиленням назального циклу (фізіологічний цикл чергування набряку та вільного дихання в різних носових ходах). Наявність гіпосмії ймовірніше свідчить про ХРС із ПН або без них, аніж про риніт.
ПН зазвичай виникають в обох носових ходах, хоча можуть бути й асиметричними за розміром. Поліпи, що виникли лише в одному носовому ході, ймовірно, є добро- чи злоякісними новоутвореннями, особливо за наявності кров’янистих носових виділень. Менінгоцеле, вроджене чи посттравматичне, також може бути хибно діагностоване як ПН.
Для підтвердження діагнозу ПН зазвичай потрібне ендоскопічне обстеження, проте великі поліпи можна побачити й при передній риноскопії. Комп’ютерна томографія зазвичай проводиться в ході планування хірургічного втручання в пацієнтів, резистентних до медикаментозної терапії, чи перед біопсією. Остання рідко потрібна з діагностичною метою, крім випадків, коли поліпи спостерігаються лише з одного боку. Гістопатологічне вивчення біоптатів може надати корисну прогностичну інформацію: тканинна еозинофілія (>10 клітин у полі зору) асоціюється з більшою частотою рецидивів.
Слід регулярно оцінювати тяжкість симптомів ПН, для чого лікарям вторинної ланки рекомендовано застосовувати 22-пунктний тест наслідків синоназальних захворювань (Sinonasal Outcome Test, SNOT‑22). Цей опитувальник дає можливість оцінити симптоми, а також соціальні й емоційні наслідки захворювання за шкалою від 0 до 5 (вищі бали асоціюються з гіршими наслідками для пацієнта). Проста 10-сантиметрова візуально-аналогова шкала (ВАШ) також є зручною та доцільною у використанні на первинній ланці для оцінки загальної тяжкості симптомів (показники в межах 0-3 свідчать про помірну тяжкість захворювання, >3-7 – про середню, >7 – про тяжку хворобу).
При зборі анамнезу варто з’ясувати наявність симптомів із боку нижніх дихальних шляхів, а також наявність посилення назальних або респіраторних симптомів унаслідок уживання саліцилатів (нестероїдних протизапальних препаратів, свіжих ягід, горіхів). Необхідно розглянути доцільність визначення пікової швидкості видиху. Подальші дослідження зазвичай не потрібні, якщо лікар не вважає поліпи частиною іншого захворювання, хоча загальний аналіз крові з оцінкою еозинофілії та сумарний рівень IgE можуть бути корисними в підборі лікування та прогнозуванні наслідків хвороби. Поряд із цим показано шкірні прик-тести, особливо в пацієнтів молодого віку, в яких можна запідозрити АХЦК.
Топічна терапія
У пацієнтів із помірно вираженими симптомами адекватне лікування передбачає застосування інтраназальних глюкокортикоїдів (ІГК) та сольові зрошення. Останні рекомендовано більшістю настанов. Хоча докази рандомізованих досліджень обмежені та характеризуються низькою якістю, клінічний досвід свідчить на користь покращення контролю симптомів за допомогою зрошень сольовими розчинами. Побічні ефекти такого лікування є нечастими та зазвичай незначними (подразнення слизової оболонки носа, носові кровотечі).
Перевага ІГК над плацебо в ліквідації симптомів ХРС із ПН (закладеність носа, ринорея, втрата нюху) та зменшенні розміру поліпів підтверджена масштабною доказовою базою. Таке лікування характеризується низькою частотою побічних ефектів; найчастішими з останніх виступають подразнення слизової оболонки носа та носові кровотечі. Хоча вважається, що різні діючі речовини групи ГК є однаковими за ефективністю, їх усмоктування дещо відрізняється. Системна біодоступність препаратів другого покоління (мометазону та флутиказону) становить <1%, вони є безпечними для довготривалого безперервного застосування. Імовірно, ці препарати використовуються недостатньо внаслідок недостатнього їх призначення та низької прихильності до лікування. Було показано, що лише 20% пацієнтів із ХРС застосовують топічні ГК, у більшості випадків – у недостатній дозі.
У помірно тяжких або тяжких випадках симптоматичних ПН клінічний досвід свідчить, що інтраназальну доставку ГК можна покращити за допомогою топічних крапель або в пацієнтів, які перенесли хірургічне втручання на приносових пазухах, за допомогою повнооб’ємних зрошень. Вважається, що ефективність топічних ГК після хірургічного втручання підвищується, ймовірно, внаслідок покращеного доступу ліків до вогнища хвороби. Систематичний огляд виявив більш виражене зменшення бальної оцінки поліпів при лікуванні топічними ГК у пацієнтів, які підлягали хірургічному втручанню на приносових пазухах, порівняно з хворими з відсутністю подібної операції в анамнезі. Показано, що після хірургії приносових пазух уведення ГК за допомогою повнооб’ємного (240 мл) зрошування носової порожнини є ефективнішим у зменшенні ендоскопічних доказів рецидивування хвороби, ніж уведення еквівалентної дози у формі спрея. У цьому дослідженні було використано мометазон, однак будесонід і флутиказон також наявні в рідких лікарських формах.
Пацієнтів необхідно навчати правильної техніки застосування препаратів і пояснювати потребу в довготривалому лікуванні.
Системна терапія
Глюкокортикоїди
У пацієнтів із тяжкими симптомами чи в осіб із невдачею стартового лікування можна розглянути можливість застосування короткого курсу пероральних ГК. Кокранівський огляд 8 рандомізованих досліджень виявив короткотривалі переваги короткого курсу (2-3 тиж) пероральних ГК у різних дозах (зазвичай близько 0,5 мг/кг щодня, максимальна доза – 60 мг/добу) порівняно з плацебо чи відсутністю лікування. Було зафіксовано значне зменшення розміру поліпів і вираженості симптомів із боку носа, а також покращення якості життя, хоча якість отриманих доказів низька. У групі лікування частіше, ніж у контрольній, реєструвалися побічні ефекти з боку травної системи та безсоння. Через 3-6 міс спостереження відмінностей між симптоматикою в пацієнтів, які лікувалися чи не лікувалися пероральними ГК, не виявляли, проте слід зауважити, що всі хворі продовжували підтримувальне лікування ІГК. У разі призначення лікування слід ретельно зважувати потенційні переваги та небезпеки повторних коротких курсів системних ГК, у тому числі втрату кісткової маси.
Антибіотики
Приблизно в половині випадків ХРС із ПН можна виділити Staphylococcus aureus. Частка позитивних культур і частота виявлення суперантигенів цієї бактерії, котрі спричиняють надмірну імунну активацію, є вищими серед хворих, аніж у групі контролю. Якщо припускати, що бактерії здатні спричиняти ХРС або сприяти його розвитку, доцільним видається зниження мікробного навантаження або ерадикація патогенів, проте зв’язок загострень ХРС і мікробіоти приносових пазух залишається остаточно не з’ясованим.
У дослідженні T. Van Zele та співавт. (2010) пацієнти з ХРС із ПН були рандомізовані в групи доксицикліну (3-тижневий курс), метилпреднізолону чи плацебо. Обидва види лікування достовірно зменшували розмір поліпів порівняно з плацебо. Метилпреднізолон характеризувався потужнішою дією та швидшим її початком, натомість доксициклін чинив більш стійкий ефект. Інше рандомізоване дослідження за участю пацієнтів, які підлягали хірургічному втручанню з приводу ПН, виявило меншу частоту раннього рецидивування поліпів за ендоскопічною оцінкою та результатами комп’ютерної томографії в групі макролідів порівняно з контролем. Наявні дані свідчать, що довготривале застосування антибіотиків може розглядатись як додаток до лікування пацієнтів із ХРС і ПН, однак необхідне подальше вивчення цього методу, зокрема, щодо оцінки впливу такої терапії на антибіотикорезистентність.
Що стосується перорального чи топічного протигрибкового лікування, то рандомізовані дослідження не виявили його переваг у пацієнтів із ХРС і ПН.
Хірургічні втручання
Ендоскопічна хірургія синусів зазвичай використовується в пацієнтів, у яких медикаментозне лікування не забезпечило клінічного покращення, наявні протипоказання чи побічні ефекти фармакотерапії або, рідко, у хворих із наявними чи загрозливими ускладненнями на кшталт втрати зору. Метою хірургічного втручання є видалення поліпів, а також покращення доступу для топічної терапії. Як зазначалося вище, ефективність ІГК зростає після операції. Нещодавній консенсус із показань до хірургії приносових пазух рекомендує дорослим пацієнтам із неускладненим ХРС і ПН у разі об’єктивних доказів ХРС при проведенні комп’ютерної томографії пропонувати хірургічне втручання, щонайменше 8 тиж пробного лікування топічним ІГК та 1-3 тиж лікування системними ГК (за відсутності протипоказань) у разі оцінки за SNOT‑22 після лікування на рівні ≥20 балів, що відповідає щонайменше помірній тяжкості захворювання.
Хірургічні втручання зазвичай проводяться під загальною анестезією, хоча амбулаторні процедури під місцевим знеболенням набувають дедалі більшого поширення. Хірургія передбачає видалення поліпів, які перекривають носові ходи, а також процедури видалення поліпів із приносових пазух.
У великому когортному дослідженні в осіб, які підлягали хірургічному втручанню, спостерігалося значне довготривале покращення якості життя, що зберігалося впродовж 5 років. Утім, рецидиви поліпів є досить частими. Відповідно до даних A.S. DeCоnde та співавт. (2017), через 18 міс після операції при ендоскопічному дослідженні рецидиви поліпів були зафіксовані в 40% пацієнтів, а у великому когортному дослідженні 20% учасників підлягали ревізійному хірургічному втручанню в межах 5 років після первинної операції. Дані рандомізованих досліджень свідчать, що післяопераційне застосування ІГК покращує контроль симптомів та ендоскопічну оцінку стану, а також зменшує потребу в терапії відчаю за допомогою преднізолону. Отже, тривала медикаментозна терапія є невід’ємною складовою хірургічного лікування.
У пацієнтів із респіраторними захворюваннями, що загострюються під дією аспірину, ризик рецидиву поліпів може знижувати післяопераційна десенсибілізація до аспірину, в ході якої під медичним наглядом призначається наростання дози цього препарату з метою формування толерантності. Проте побічні ефекти, в тому числі з боку шлунково-кишкового тракту, зумовлюють низький рівень прихильності до лікування (участь у клінічних дослідженнях припиняють близько 50% хворих). Застосування нижчої підтримувальної дози може покращити прихильність. У рекомендованих наразі режимах аспірин призначається в дозах 100-650 мг на день; кількість досліджень, які порівнюють відносну ефективність різних доз, недостатня.
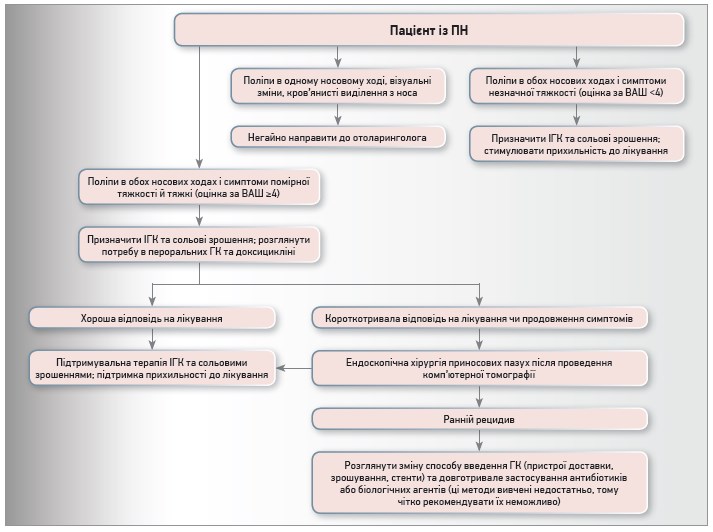
Алгоритм лікування хворих на ХРС із ПН представлено на рисунку.
Рис. Алгоритм лікування ХРС із ПН
Аспекти, що потребують подальшого вивчення
Показано, що інноваційний пристрій доставки на видиху, під час роботи якого доставка активної речовини в носову порожнину здійснюється за рахунок видиху пацієнта, достовірно покращує контроль симптомів, забезпечуючи повну ліквідацію поліпів у 25% хворих. Варто зауважити, що цей спосіб лікування порівнювався лише з плацебо, а не зі стандартними системами доставки ліків.
Розроблено також стенти, що вивільняють ГК. Така технологія дає змогу створити вищу місцеву концентрацію препарату, покращуючи контроль запалення й усуваючи проблему прихильності. Рандомізоване дослідження показало, що застосування подібних стентів сприяє зменшенню потреби в хірургічних втручаннях, зниженню бальної оцінки симптомів і мінімізації обструкції решітчастого синуса порівняно зі втручанням без установлення стента, проте для з’ясування економічної доцільності встановлення таких стентів на практиці необхідні подальші дослідження.
Дані щодо застосування інгібіторів лейкотрієнів на додачу до терапії ГК є суперечливими.
Для лікування ХРС із ПН запропоновано застосовувати й моноклональні антитіла, безпосередньо спрямовані на сигнальні шляхи запалення. У невеликих короткотривалих рандомізованих дослідженнях низка біологічних агентів, схвалених для лікування рефрактерної алергічної астми, зокрема омалізумаб (анти-IgE), меполізумаб (анти-інтерлейкін‑5) і дупілумаб (анти-інтерлейкін‑4 й анти-інтерлейкін‑13), достовірно зменшували як бальну оцінку симптомів, так і розмір поліпів. Клінічно достовірне зменшення поліпів було зафіксовано в 60 та 70% учасників досліджень меполізумабу й дупілумабу відповідно. Нині тривають кілька досліджень ІІІ фази, що передбачають вивчення цих препаратів у пацієнтів із ПН. Обмеженнями застосування моноклональних антитіл є висока вартість, ризик анафілаксії та необхідність підшкірного введення. Також, зважаючи на значну кількість прозапальних сигнальних шляхів, є ймовірність того, що гальмування окремих цитокінів може виявитися неефективним.
Для прогнозування перебігу хвороби та потенційно ефективного лікування запропонована класифікація ХРС на різні ендотипи на основі запального профілю, тобто експресії різних запальних цитокінів. Для виявлення клінічно важливих біомаркерів і з’ясування доцільності лікування, що ґрунтується на ендотипі хвороби, необхідні подальші дослідження.
Рекомендації
Ведення пацієнтів із ПН представлено в рекомендаціях Європейського ринологічного товариства, а також Американського ринологічного товариства й Американської академії отоларингологічної алергії. Керівні вказівки, наведені в цьому огляді, відповідають зазначеним рекомендаціям.
Висновки
Пацієнт, описаний у клінічному випадку на початку матеріалу, скаржиться на прогресивну закладеність носа та гіпосмію. При риноскопії в нього виявлено поліпи в обох носових ходах, що відповідає діагнозу ХРС із ПН. Оскільки його симптоми є тяжкими, в цьому випадку слід рекомендувати пероральні ГК протягом 14 днів, пероральний доксициклін у дозі 100 мг/добу впродовж 3 тиж (хоча дані щодо переваг поєднання доксицикліну та пероральних ГК над монотерапією будь-яким із цих засобів відсутні) й топічні краплі ГК, інстиляцію котрих необхідно проводити в положенні вниз головою протягом 4 тиж.
У разі хорошої відповіді на лікування доцільним є рекомендувати ІГК у формі спрея щодня для підтримки досягнутого результату, а також сольові зрошення для симптоматичного полегшення. Ця схема лікування може бути застосована як перша лінія лікування й для пацієнтів із симптомами помірної тяжкості. Якщо через 4 тиж у пацієнта зберігатимуться тяжкі чи помірно тяжкі симптоми, його варто направити до оториноларинголога для розгляду можливості хірургічного втручання.
Стаття друкується в скороченні.
Список літератури знаходиться в редакції.
Hopkins C. Chronic rhinosinusitis with nasal polyps. Engl. J. Med. 2019;
381: 55-63. DOI: 10.1056/NEJMcp1800215.
Переклала з англ. Лариса Стрільчук
Медична газета «Здоров’я України 21 сторіччя» № 7 (476), квітень 2020 р.