18 червня, 2020
Світові рекомендації з лікування діабетичної нейропатії: місце препаратів Бенфогама та Тіогама
За прогнозами Міжнародної діабетичної федерації (2017), показники поширеності цукрового діабету (ЦД) у світі з 2017 до 2045 року зростуть з 425 до 628 млн, а це означає, що збільшиться й кількість ускладнень ЦД, передусім діабетичних нейропатій (ДН), які вважаються найчастішим мікросудинним ускладненням ЦД (Boulton A.J.M. et al., 2004; Raman R. et al., 2012).
Згідно з епідеміологічними дослідженнями, поширеність діабетичної периферичної нейропатії (ДПН) варіює від 2,4 до 78,8% (медіана – 59%). Така гетерогенність даних пояснюється різними критеріями нейропатії, відмінностями у складі проаналізованих популяцій та різною методологією проведення досліджень (Román-Pintos L.M. et al., 2016). Вітчизняна статистика щодо цього питання є дещо недосконалою. Станом на 2017 рік в Україні налічувалося ≈2757,7 млн осіб з діабетом (Ogurtsova K. et al., 2017), що дає змогу розрахувати кількість пацієнтів із ДПН на рівні від 66 тис. до 2,17 млн (медіана – 1,627 млн). Враховуючи зростання поширеності ЦД, ДПН є і залишатиметься однією з найважливіших і найчастіших причин полінейропатій. Основною проблемою, пов’язаною із ДН, є те, що за умов її розвитку та прогресування до появи виразок, формування стопи Шарко тощо зворотний регрес процесу практично неможливий, тому в пацієнтів різко зростає ризик ампутацій та підвищується кількість випадків смерті (Boulton A. J., 2014; Bowling F. L. et al., 2015; Tesfaye S. et al., 2005; 2011).
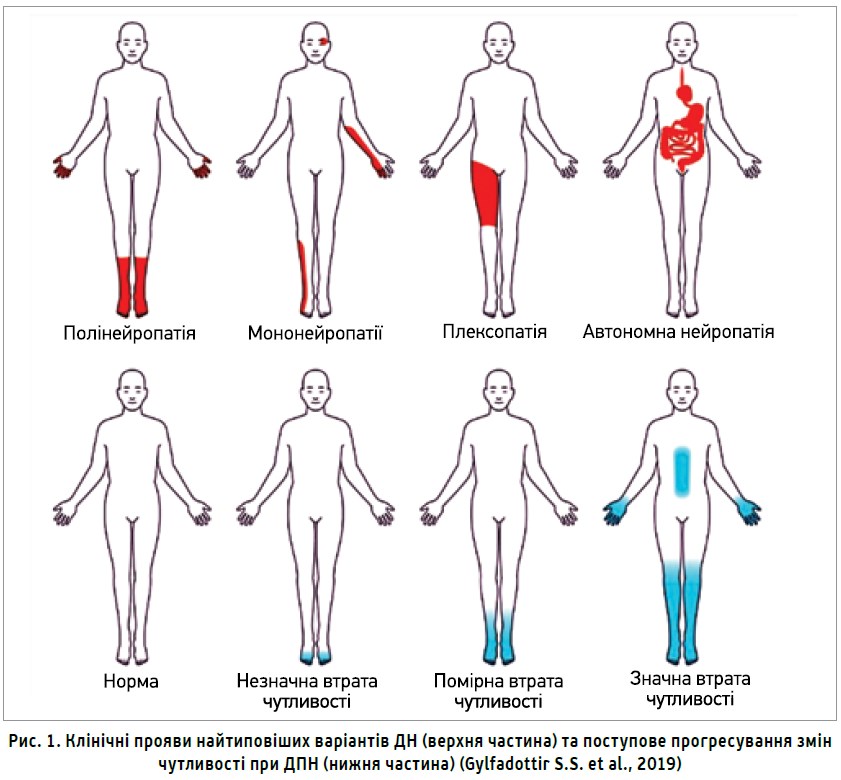
ДН являють собою гетерогенну групу патологічних станів з різноманітними клінічними проявами, передусім з погіршенням чутливості (рис. 1), які можуть уражати практично будь-який орган, знижувати якість життя та підвищувати захворюваність (Rijken P. M. et al., 1998). За визначенням, ДПН є дисфункціями периферичних нервів з позитивними та негативними симптомами (Boulton A. J.M. et al., 2005).
До основних форм ДН належать больова та безбольова (рис. 2), однак до 50% ДПН є асимптоматичними. Вчасне розпізнання та лікування нейропатій зменшує виразність симптомів, потенційні негативні наслідки та покращує якість життя (Міждисциплінарні стандарти діагностики та лікування ЦД, його ускладнень та найбільш значимих супутніх захворювань, Словенська діабетична асоціація, 2018). ДН є діагнозом виключення, тому насамперед слід виключити в пацієнта з підозрою на ДН хронічну запальну демієлінізуючу полінейропатію, дефіцит вітаміну В12, гіпотиреоз, уремію. Варто зауважити, що ці захворювання можуть перебігати одночасно з діабетом, роблячи сумісний внесок в ураження нервів (Rajabally Y. A. et al., 2017).
Розвиток ДПН є поступовим і зазвичай розпочинається із пальців ніг і стоп, поступово поширюючись у проксимальному напрямку. Коли симптоми досягають рівня коліна, з’являються розлади чутливості на кінчиках пальців, які надалі поширюються на кистях і руках, відображаючи прогресування нейронального ушкодження. Переважна більшість пацієнтів звертається до лікаря з типовими скаргами на сенсорні порушення за типом «шкарпеток» і «рукавичок». Клінічні прояви ДПН залежать від тривалості захворювання, тому з часом можуть уражатися навіть дистальні нервові закінчення та міжреберні нерви. Найбільш ранні симптоми ДПН відображають залучення до патологічного процесу найменших нервових волокон, яке зазвичай супроводжується болем, але може спричиняти й негативні симптоми із селективною втратою температурної та больової чутливості. Ураження великих волокон характеризується занімінням, відчуттям ходіння по шерсті чи відчуттям стопи, загорненої в папір. За наявності дисфункції великих волокон хода може бути нестабільною та супроводжуватися зростанням ризику падінь. При ДПН ураження малих і великих волокон може співіснувати, а при зверненні до лікаря виявляються і заніміння, і біль, і розлади ходи, і нестабільність постави (Gylfadottir S. S. et al., 2019).
Лікування ДПН є багатогранним і включає низку немедикаментозних і медикаментозних методів. Немедикаментозними способами є контроль ваги та відмова від алкоголю і куріння, а медикаментозні представлені етіотропною терапією (гіпоглікемічні засоби) й іншими препаратами симптоматичного та патогенетичного спрямування (Iqbal Z. et al., 2018). Низка світових рекомендацій з лікування ЦД і його ускладнень, наведених у таблиці, вказує на доцільність призначення α-ліпоєвої кислоти та бенфотіаміну як складових патогенетичного лікування. У цьому матеріалі детальніше наведено рекомендації Польського товариства діабету (2019), оскільки економічні, соціальні та медичні реалії Польщі є наближеними до вітчизняних.
Згадані рекомендації містять окремий розділ, присвячений питанням профілактики, діагностики та лікування ДН, де зазначається, що ключовим моментом первинної та вторинної профілактики ДН (як периферичної, так і автономної) є контроль рівня глюкози. Обстеження щодо ДН мають включати оцінку больової, температурної та вібраційної чутливості. Чутливість до тиску слід оцінювати 1 р/рік за допомогою 10-грамового монофіламенту. Таку оцінку необхідно проводити через 5 років після встановлення діагнозу ЦД 1 типу та відразу на момент встановлення діагнозу ЦД 2 типу (далі – щороку). Таку саму періодичність проведення обстежень рекомендує і консенсус Американської асоціації діабету (2017).
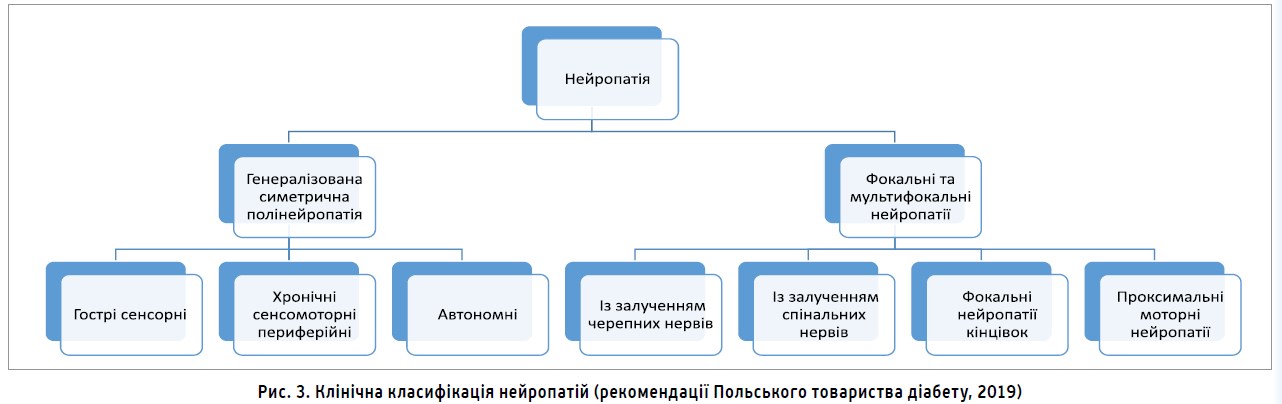
Автори рекомендацій підкреслюють, що ДН супроводжується тяжкою симптоматикою, істотно знижує якість життя та виступає встановленим чинником ризику розвитку синдрому діабетичної стопи й раптової смерті. Клінічну класифікацію нейропатії наведено на рисунку 3. Симптомами ДПН є порушення чутливості, заніміння, печіння, лоскотання, спонтанний біль, м’язові посмикування та спазми (переважно в ділянці стоп і гомілок, які тривають кілька місяців та посилюються або розвиваються здебільшого вночі).
Для діагностики дистальної симетричної полінейропатії застосовуються такі методи: визначення тактильної чутливості за допомогою 10-грамового монофіламенту, вібраційної – за допомогою біотезіометра чи камертона 128 Гц, больової – за допомогою стерильної голки, температурної – за допомогою палички з металевим і пластиковим кінцями, електронейрографічне обстеження.
При обстеженні виявляють знижену м’язову силу, знижені чи відсутні сухожилкові рефлекси, знижену чи відсутню вібраційну, тактильну, больову та температурну чутливість. Периферична ДН є імовірною, коли клінічне обстеження виявляє 2 з 3 таких компонентів: симптоматика, знижена чи відсутня чутливість (тактильна, вібраційна, больова та/або температурна), відсутні сухожилкові рефлекси. При больовій формі ці елементи фізикального обстеження можуть бути в нормі.
Для деяких пацієнтів може бути доцільним дослідження нервової провідності (електронейрографія); рекомендовано в таких випадках: швидке прогресування симптомів, їх асиметрія, домінування моторної нейропатії або підозра на недіабетичний генез нейропатії.
Рекомендації вказують, що компонентами лікування ДН є оптимальний метаболічний контроль діабету з уникненням гіпоглікемічних станів, контроль артеріального тиску та рівня ліпідів крові, медикаментозна терапія (α-ліпоєва кислота, бенфотіамін).
Отже, стратегії патогенетичного лікування ДПН включають бенфотіамін, що впливає на гексозаміновий шлях (Sanchez-Ramirez G.M. et al., 2006; Stracke H. et al., 2008), й α-ліпоєву кислоту – відомий антиоксидант (Papanas N., Ziegler D., 2014; Ziegler D. et al., 2006; Ametov A. S. et al., 2003). На фармацевтичному ринку України ці діючі речовини представлені препаратами Бенфогама та Тіогама Турбо («Вьорваг Фарма», Німеччина). Бенфогама містить 300 мг жиророзчинного вітаміну В1 (бенфотіаміну) в 1 таблетці; показаннями до її застосування є полінейропатія та кардіоваскулярні порушення. Тіогама Турбо являє собою препарат для інфузій (1,2% меглюмінової солі α-ліпоєвої кислоти на 50 мл); показанням до її застосування є порушення чутливості при ДПН. У клінічних дослідженнях продемонстровано, що лікування ДН за допомогою α-ліпоєвої кислоти дозою 600 мг внутрішньовенно протягом 3 тижнів спричиняло зменшення болю, парестезії та заніміння (Ziegler D., Gries F. A., 1997; Morelli V., Zoorob R. J., 2000; Ziegler D. et al., 2004). Це було підтверджено й у великому метааналізі за участю 1258 пацієнтів (Ziegler D. et al., 2004).
Підготувала Лариса Стрільчук