20 червня, 2020
Лозартан. Дайджест
Потенційно захисна дія лозартану в запобіганні розвитку ураження легень, асоційованого з COVID‑19
Стрімке поширення коронавірусної хвороби (COVID‑19) призвело до великої кількості негативних соціально-економічних наслідків. На сьогодні у світі зареєстровано вже мільйони інфікованих і сотні тисяч смертей від цієї хвороби. COVID‑19 зумовлює новий варіант коронавірусу під назвою SARS-CoV‑2, який є схожим на SARS-CoV – вірус, що спровокував спалах атипової пневмонії у 2002-2003 рр. у Китаї. За своєю структурою SARS-CoV‑2 є бетакоронавірусом і належить до родини одноланцюгових РНК‑вірусів.
Після проникнення в організм людини коронавіруси зливаються з клітинною мембраною хазяїна та транспортують свій генетичний матеріал до уражених клітин. Механізм злиття опосередковується взаємодією між мембранними рецепторами клітини-хазяїна та глікозильованими білками поверхні віріона – так званими шипами. Згідно з результатами досліджень було виявлено важливу роль ангіотензинперетворювального ферменту‑2 (АПФ‑2) як рецептора, з яким специфічно зв’язуються шипоподібні білки деяких коронавірусів, проникаючи в клітини людини (Wevers B., 2010).
АПФ‑2 є життєво необхідним білком, який широко експресується на клітинних мембранах судинного ендотелію (переважно в легеневій тканині) та відіграє значну роль у функціонуванні ренін-ангіотензинової системи (РАС). Одним з основних регуляторів активності цієї системи є ренін, який секретується клітинами юкстагломерулярного апарату нирок. Його головною функцією вважається розщеплення білка ангіотензиногену, в результаті чого утворюється неактивний пептид ангіотензин І. Своєю чергою, АПФ‑2 забезпечує перетворення ангіотензину І на ангіотензин ІІ – головний ефектор РАС. Шляхом безпосередньої взаємодії ангіотензину ІІ з рецептором до ангіотензину II 1 типу (AT1), сполученого з G‑білком, потенціюються фізіологічні процеси РАС у нирках, печінці, центральній нервовій системі, легенях та/або серцево-судинній системі. Стимуляція рецепторів AT1 дає змогу регулювати рівень артеріального тиску (АТ), баланс натрію й води, процеси фіброзу органів і тканин, а також ріст і міграцію клітин.
У деяких дослідженнях повідомлялося, що експресія AT1 зумовлює посилення запальних реакцій. A. Abdul-Hafez і співавт. (2018) виявили, що гіперактивація AT1, яка виникає на тлі певних патологічних станів, призводить до стимуляції процесів фіброзу печінки та легень унаслідок імовірного збільшення рівня експресії трансформувального фактора росту-β (TGF‑β). Окрім того, встановлено захисну роль АПФ‑2 в регуляції процесів фіброгенезу та запалення тканин різних органів, особливо печінки й легень (Chappell M. et al., 2017). Отже, надмірна активація осі АПФ‑2 – ангіотензин ІІ – АТ1 у РАС відіграє провідну роль у розвитку фіброзу тканин.
Варто зазначити, що АПФ‑2 має регуляторний вплив на вроджений імунітет і склад мікробіоти кишечнику. Встановлено також антифібротичну роль цього білка в профілактиці розвитку ураження легень, асоційованого із сепсисом, аспірацією шлункового вмісту, гострою респіраторною вірусною інфекцією та вірусом грипу H5N1 (Yang P. et al., 2014).
Своєю чергою, однією з основних причин смерті, зумовленої COVID‑19, є розвиток дихальної недостатності на тлі пришвидшеного легеневого фіброгенезу, досить специфічного для цих хворих. Тобто, ймовірно, виявлення інфільтративних змін легеневої тканини на рентгенограмі грудної клітки може вважатися раннім діагностичним критерієм за підозри на COVID‑19. З іншого боку, для розвитку цитопатичних ефектів SARS-CoV‑2, пов’язаних із масивною реплікацією вірусу в інфікованих клітинах, може знадобитися значно більший проміжок часу, ніж той, який потрібний для маніфестації COVID‑19. Можливо, швидке прогресування легеневого фіброзу, асоційованого з COVID‑19, зумовлене надмірною активацією осі АПФ‑2 – ангіотензин ІІ – AT1 унаслідок впливу SARS-CoV‑2. Задля вирішення цієї проблеми вченими було запропоновано гіпотезу щодо ймовірної ефективності блокаторів рецепторів ангіотензину ІІ, зокрема лозартану, в профілактиці інфікування вірусом SARS-CoV‑2. Таке припущення пояснюється властивістю лозартану селективно блокувати рецептори АТ1 – основну мішень для проникнення вірусу.
Лозартан належить до групи блокаторів рецептору ангіотензину ІІ, що знайшов своє широке застосування в лікуванні хворих на артеріальну гіпертензію (АГ) зі схильністю до діабетичного ураження нирок. Механізм його дії полягає в блокаді фізіологічних ефектів ангіотензину ІІ шляхом блокади рецепторів АТ1. Як наслідок, пригнічуються біохімічні шляхи перетворення ангіотензиногену на ангіотензин І, ангіотензину І на ангіотензин ІІ. Така дія дає змогу гальмувати низхідний вплив реніну й ангіотензину ІІ, що в результаті призводить до зниження рівня АТ.
Окрім антигіпертензивного потенціалу лозартан має низку інших позитивних терапевтичних ефектів. За даними деяких обмежених досліджень, його застосування запобігає прогресуванню фіброзу печінки та сприяє регресії стадії фіброзу у хворих на хронічний вірусний гепатит С (Salama Z. et al., 2016). Цікавими є й результати дослідження J. Choi та співавт. (2019), у ході котрого було виявлено здатність препарату пригнічувати експресію TGF‑β1 і молекул фібриногену в клітинах трабекулярної сітки людини, уражених цитомегаловірусною інфекцією.
Нещодавно вчені запропонували використання лозартану для лікування хворих на синдром Марфана завдяки його властивості знижувати рівень TGF‑β та, як наслідок, пригнічувати розвиток фіброзу органів і тканин (Sellers S. et al., 2018). Варто підкреслити також ефективність лозартану стосовно профілактики розвитку фіброзу легень у разі отруєнь гербіцидами, зокрема паракватом (Guo F. et al., 2015).
Отже, надмірна активація осі АПФ‑2 – ангіотензин II – AT1, яка розвивається на тлі коронавірусної інфекції, є патогенетичною основою для формування фіброзу органів-мішеней. Натомість селективний антагоніст рецепторів АТ1 лозартан має властивість пригнічувати розвиток зазначених патологічних процесів. Це дає змогу запропонувати його застосування в ролі потенційного терапевтичного агента, що здатен захищати тканину легень від уражень, асоційованих із COVID‑19. Утім, відсутність достовірних даних, які могли би підтвердити цю гіпотезу, зумовлює потребу в проведенні нових досліджень in vitro та in vivo.
Zeinalian M. et al. A potential protective role of losartan against coronavirus-induced lung damage. Infect. Control. Hosp. Epidemiol. 2020 Mar 17.
Лозартан змінює кишковий мікробіом, що сприяє потенціюванню гіпотензивного ефекту препарату
Відомо, що розвиток АГ асоціюється з порушеннями кишкової мікробіоти. У цьому дослідженні вивчався вплив лозартану на склад мікробіому кишечнику в щурів зі спонтанною АГ (САГ). Оцінювалася роль зміненого кишкового мікробіому в посиленні гіпотензивної дії лозартану.
Методи. Лозартан застосовували протягом 5 тиж у 20-тижневих щурів Вістар-Кіото та щурів із САГ. Далі проводили трансплантацію фекальної мікробіоти. Реципієнтами фекального матеріалу були щурі із САГ, які не отримували лікування, донорами – щурі із САГ, у яких застосовували лозартан. Рівень АТ вимірювали за допомогою плетизмографії манжети хвоста. Склад мікробіоти кишечнику оцінювали методом ампліфікації ділянок V3-V4 гену 16S рРНК. Кількісний аналіз Т‑клітин у кишечнику/аорті визначали шляхом проточної цитометрії.
Результати. Бактеріологічне дослідження фекальної мікрофлори щурів із САГ виявило наявність дисбактеріозу кишечнику, що характеризувався вищим співвідношенням Firmicutes/Bacteroidetes, нижчою кількістю ацетат- і вищою – лактатпродукувальних бактерій, а також меншою кількістю облігатних анаеробних бактерій. У результаті терапія лозартаном сприяла відновленню складу та функції кишкової мікробіоти. Варто наголосити, що нормалізація складу мікрофлори шлунково-кишкового тракту асоціювалася з відновленням цілісності слизової товстої кишки та зниженням тонусу симпатичної іннервації кишечнику. Трансплантація щурам із САГ зміненої під дією лозартану фекальної мікробіоти сприяла зниженню рівня АТ, покращенню ендотелійзалежної вазодилатації аорти у відповідь на ацетилхолін і зменшенню активності НАДФН‑оксидази. До того ж указані зміни супроводжувалися зростанням кількості регуляторних Т‑клітин (TREG) і зниженням умісту Т‑хелперів‑17 (Th17) у стінці судин.
Висновки. Застосування лозартану в щурів із САГ сприяло нормалізації складу й функції мікрофлори кишечнику та зниженню тонусу симпатичного відділу вегетативної нервової системи шлунково-кишкового тракту та, як наслідок, відновленню цілісності кишкової стінки. До того ж такі зміни кишкового мікробіому забезпечували захист кровоносних судин і зниження рівня АТ. Отримані результати автори пояснюють імовірно стимулювальним впливом лозартану на імунну систему кишечнику.
Robles-Vera I. et al. Changes to the gut microbiota induced by losartan contributes to its antihypertensive effects. Br. J. Pharmacol. 2019 Dec 27.
Застосування лозартану у хворих на АГ: результати однорічного спостережного дослідження
Метою цього дослідження було оцінити ефективність і безпеку використання лозартану в пацієнтів з АГ 1-2 ступенів.
Методи. У дослідження було залучено 199 осіб (100 чоловіків і 99 жінок) з АГ 1-2 ступенів, середній вік яких становив 60,9±10,5 років. Усім учасникам було призначено терапію лозартаном у разовій дозі 50 мг per os; за недостатнього антигіпертензивного ефекту дозу підвищували до 100 мг. Пацієнти перебували під спостереженням протягом 1 року. На початку дослідження всім хворим вимірювали рівень АТ осцилометричним методом. Окрім того, моніторили показники гемодинаміки за допомогою торакального біоелектричного імпедансу, а також виконували амбулаторний моніторинг АТ із використанням осцилометричної техніки (SpaceLabs 90202). Для перевірки різниці між початковими показниками та показниками після терапії лозартаном використовували парний t-критерій Стьюдента.
Результати. На початку дослідження середній рівень систолічного АТ становив 163,8 мм рт. ст., діастолічного – 101,8 мм рт. ст., середня частота серцевих скорочень дорівнювала 74 уд/хв. Після лікування відзначалися достовірне зниження середніх показників систолічного та діастолічного АТ до 137,1 та 88,9 мм рт. ст. відповідно (p<0,001), а також зменшення середньої частоти серцевих скорочень до 72 уд/хв. Виявлено також, що до лікування середній індекс вазоконстрикції (%) становив 75±15 серед чоловіків і 62±13 серед жінок. Натомість після застосування лозартану протягом 1 міс середнє значення індексу вазоконстрикції виявилося нижчим і становило 38±11 у чоловіків і 34±12 у жінок. Іще приголомшливіші результати було отримано наприкінці дослідження: після завершення терапії лозартаном середній індекс вазоконстрикції дорівнював 10±9 у чоловіків і 9±9 у жінок. Усі отримані результати є достовірними при рівні статистичної значущості p<0,001. У підсумку 71% учасників не підвищували разову дозу лозартану (50 мг), і лише 29% пацієнтів збільшували дозу до 100 мг.
Висновки. Застосування лозартану протягом 1 року виявилося високоефективним стосовно нормалізації показників АТ і зменшення рівня вазоконстрикції у хворих на АГ 1-2 ступенів.
Stojanov V. et al. One-year follow-up study of patients with arterial hypertension treated with losartan. Journal of Hypertension. 2019 June; vol. 37; e-Supplement 1.
Лозартан чи амлодипін: порівняння ефективності препаратів щодо зниження мікроальбумінурії у хворих на первинну АГ
АГ є провідним фактором ризику серцево-судинних і ниркових захворювань. Розвиток первинної (есенціальної, ідіопатичної) АГ зазвичай зумовлений спадковою схильністю, а частота цього захворювання зростає з віком. Підтверджено безпосередній корелятивний зв’язок між мікроальбумінурією й ураженням мікросудин у хворих на АГ. Так, авторами цього дослідження було висловлено припущення щодо істотних відмінностей впливу терапії блокаторів рецепторів до ангіотензину ІІ та блокаторів кальцієвих каналів на рівень мікроальбумінурії у хворих на есенціальну АГ.
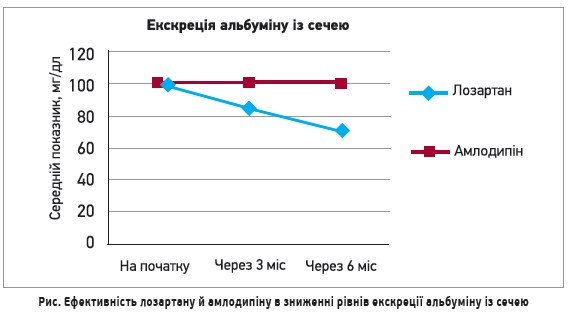 У цьому крос-секційному відкритому дослідженні в паралельних групах порівнювали ефективність лозартану й амлодипіну стосовно зниження рівня мікроальбумінурії в пацієнтів із первинною АГ. Випробування проводилося на базі кафедри загальної медицини медичного коледжу та лікарні Шрі Баладжі (Індія) в період із березня по грудень 2015 р.
У цьому крос-секційному відкритому дослідженні в паралельних групах порівнювали ефективність лозартану й амлодипіну стосовно зниження рівня мікроальбумінурії в пацієнтів із первинною АГ. Випробування проводилося на базі кафедри загальної медицини медичного коледжу та лікарні Шрі Баладжі (Індія) в період із березня по грудень 2015 р.
Після 6-місячного застосування лозартану спостерігалося статистично значуще зниження екскреції альбуміну із сечею порівняно з вихідними показниками (71,17±66,04 проти 101,95±94,70; р<0,01). Натомість показники екскреції альбуміну із сечею після 6-місячної терапії амлодипіном і до лікування не мали статистично значущих відмінностей (99,85±96,35 проти 101,11±95,28; p>0,05). Порівняння ефективності лозартану й амлодипіну в зниженні рівнів екскреції альбуміну із сечею представлено на рисунку.
Отже, можна зробити висновок, що застосування лозартану протягом 6 міс має переваги над терапією амлодипіном. Про це свідчать значущі відмінності досліджуваних препаратів щодо здатності знижувати рівні екскреції альбуміну із сечею у хворих на первинну АГ.
Sowmya P. et al. Comparative study on the efficacy of losartan and amlodipine in reducing microalbuminuria in patients with primary hypertension, a randomized open label parallel group study. Biomed. Pharmacol. J. 2019 Dec.
Підготувала Лілія Нестеровська
Довідка «ЗУ»
Лозартан є одним із перших блокаторів рецепторів ангіотензину II, що знайшов своє широке застосування в лікуванні хворих на АГ починаючи з 1989 р. Висока ефективність, відмінна переносимість і низька частота побічних ефектів роблять його привабливим лікарським засобом для застосування в повсякденній клінічній практиці.
Відомо, що позитивні клінічні ефекти лозартану пов’язані з його здатністю впливати на активність РАС і сигнальні шляхи TGF-β. Це дає змогу використовувати препарат для лікування як АГ, так і супутніх станів і захворювань: новоутворень, гіперурикемії, хронічної обструктивної хвороби легень і дифузних хвороб печінки.
Медична газета «Здоров’я України 21 сторіччя» № 9 (478), травень 2020 р.


