21 серпня, 2015
Особливості ендоскопічного лікування холедохолітіазу у жінок в післяпологовому періоді

У ході планових ультрасонографічних обстежень вагітних жінок увага лікарів концентрується на нижніх відділах черевної порожнини й органах малого тазу: візуалізація ембріона, його серцебиття, діагностика статі плода, визначення терміну вагітності, розташування, розмірів, товщини та ступеня «зрілості» плаценти, виявлення вроджених вад розвитку плода тощо. Тому патологічні зміни з боку органів верхніх відділів черевної порожнини здебільшого залишаються поза межами дослідження. Це стосується і жовчнокам’яної хвороби (ЖКХ), клінічні прояви якої в цієї категорії пацієнтів у 64,2-86,7% випадків відсутні або недостатньо виражені. Цілеспрямована увага цій досить поширеній патології приділяється тільки у випадках виникнення гострої хірургічної ситуації. Ризик розвитку гострого холециститу у вагітних становить від 0,05 до 0,3% [4, 8].
Загальновідомим є той факт, що на ЖКХ страждають переважно жінки. Однією з причин цього вважаються гормональні зсуви в організмі, пов’язані з їх репродуктивною функцією. За даними ультразвукових досліджень (УЗД) органів черевної порожнини в жінок під час вагітності, частота вперше виявленого біліарного сладжу та конкрементів у жовчному міхурі становить 31,0 і 2,0% відповідно.
До факторів, що сприяють утворенню жовчних конкрементів у вагітних, належать:
– зміни в естроген-прогестероновому балансі;
– порушення евакуації жовчі з жовчного міхура;
– збільшення залишкового об’єму жовчі в жовчному міхурі після його скорочення.
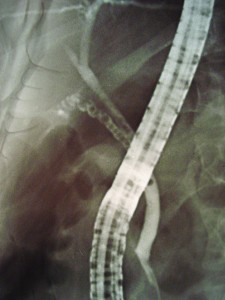
Повторні вагітності визнані фактором ризику розвитку ЖКХ [7, 9]. При цьому встановлено, що в середньому через 5 міс після пологів у 61,0% жінок зникає біліарний сладж, а через 9,7 міс у 28% зникають біліарні конкременти [5]. Зникнення конкрементів із жовчного міхура може мати як фізіологічний (за рахунок підвищення літолітичних властивостей жовчі внаслідок зміни гормонального статусу жінок після пологів), так і патологічний характер – через міграцію конкрементів із жовчного міхура в жовчні протоки (ЖП) (рис. 1).
Такому ускладненому перебігу ЖКХ у вагітних сприяють як механічні чинники (підвищений тиск у черевній порожнині), так і аліментарні (переїдання).
У 3,5-10% випадків у вагітних жінок холедохолітіаз (ХЛ) має безсимптомний характер [3]. У решті спостережень, навіть за наявності характерних скарг із боку пацієнток (біль у правому підребер’ї, попереку після їжі, нудота, блювання, підвищення температури тіла, інтермітуюча істеричність склер та потемніння сечі), належне адекватне обстеження хворих не проводиться через відповідну акушерську орієнтованість спостереження за жінками. Тому в 84,7-93,2% випадків, незважаючи на наявність клінічних проявів, ХЛ у вагітних виявляється випадково при проведенні скринінгових УЗД. Найнижчими є показники верифікації ХЛ у жінок на пізніх термінах вагітності – достовірній інтерпретації симптоматики ускладненого перебігу ЖКХ передує необхідність розродження. Тому здебільшого (до 97,6%) ці пацієнтки потрапляють у поле зору хірургів уже в післяпологовому періоді (ПП) із приводу ускладнень ХЛ явищами механічної жовтяниці, біліарного панкреатиту [2].
У загальній кількості жінок у ПП із ЖКХ, ускладненою ХЛ, імовірно, переважає питома вага пацієнток, у яких конкременти потрапляють із жовчного міхура в ЖП безпосередньо під час пологів. Пояснюється це тим, що під час пологів створюються найбільш сприятливі умови для міграції жовчних конкрементів за рахунок значного підвищення внутрішньочеревного тиску [1]. Розрізнити ці групи пацієнток майже неможливо через недосконалість діагностики ЖКХ та її ускладнених форм, насамперед у період вагітності. Узагалі діагностика різних форм ХЛ із застосуванням стандартних діагностичних алгоритмів відпрацьована і може без обмежень застосовуватися й у жінок у ПП, проте питання термінів та обсягу оперативного лікування пацієнток за таких обставин потребують подальшого дослідження.
Матеріали та методи
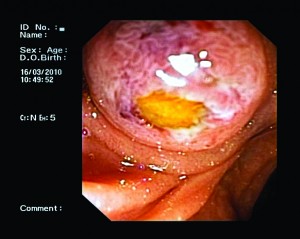
Золотим стандартом лікування ХЛ є ендоскопічна папілосфінктеротомія (ЕПСТ) (рис. 2).
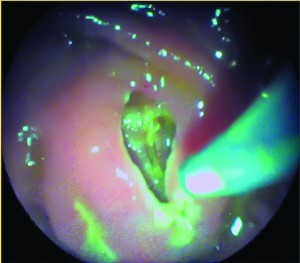
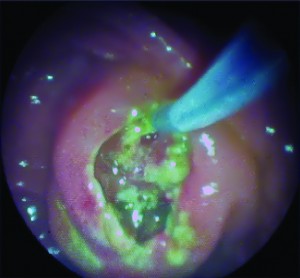
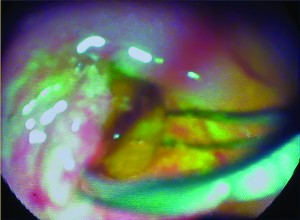
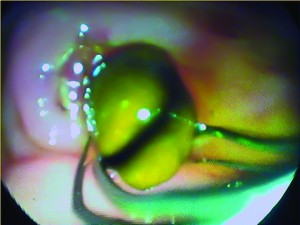
Рис. 2. Етапи виконання ЕПСТ і видалення конкременту з ЖП кошиком Дорміа
За відсутності гострого запалення жовчного міхура ЕПСТ із холедохолітоекстракцією застосовується як перший етап лікування хворих на ЖКХ, ускладнену ХЛ.
За період із 2009 до 2014 р. включно в Київському міському центрі хірургії печінки, підшлункової залози і жовчних проток і в ДУ «Інститут педіатрії, акушерства та гінекології НАМН України» із приводу ЖКХ, ускладненої ХЛ, перебували на лікуванні та спостереженні 139 жінок у ПП (у термін до 2 міс після пологів) (табл. 1).
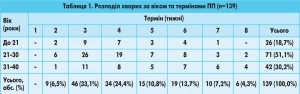
Більшість із них становили жінки віком від 21 до 30 років – 71 (51,1%), із термінами 3-4 тиж після пологів – 80 (57,5%). Достовірних даних (типові скарги, інструментальні, клініко-лабораторні обстеження) про наявність ХЛ у період вагітності в жодної з жінок не було. На користь того, що міграція конкрементів із жовчного міхура в ЖП відбувалася безпосередньо під час пологів, свідчить те, що в більшості пацієнток – 122 (87,8%) – пологи були фізіологічними, у решти – 17 (12,2%) – виконували кесарів розтин. Більшість жінок – 79 (56,8%) – госпіталізовані в клініку за ургентними показаннями в термін 3-4 тиж після пологів.
На момент госпіталізації біль у правому підребер’ї різного ступеня інтенсивності спостерігався у 113 (81,3%) хворих, нудота, блювання – у 32 (23,0%), жовтяниця – у 103 (74,1%) (рівень білірубіну в сироватці крові становив 122,4±41,7 мкмоль/л), підвищення температури тіла – у 29 (20,9%), гіперамілаземію реєстрували у 129 (92,8%) спостереженнях.
УЗД проводилося всім хворим, при цьому зверталась увага на розміри конкрементів у жовчному міхурі, збільшення останнього в розмірах, товщину його стінки, діаметр внутрішньо- та позапечінкових ЖП, наявність у них конкрементів, розміри, кількість і локацію останніх, розміри підшлункової залози, наявність рідинних скупчень у черевній порожнині та заочеревинному просторі. З огляду на здебільшого своєчасне звернення пацієнток у клініку терміни біліарної обструкції і, відповідно, гіпертензії були нетривалими, що пояснює відсутність дилатації внутрішньопечінкових і незначне розширення позапечінкових ЖП – до 9,6±1,6 мм тільки у 89 (64,0%) пацієнток. При цьому дрібні конкременти, мікроліти, біліарний сладж виявлялися навіть у нерозширених протоках діаметром 3-5 мм. Чутливість УЗД у діагностиці ХЛ в нашому спостереженні становила 73,4%.
Наступним методом діагностики, зважаючи на необхідність термінової декомпресії протокових систем печінки та підшлункової залози, була ендоскопічна ретроградна панкреатохолангіографія (ЕРПХГ). ЕРПХГ – інвазивний метод дослідження, але його перевагою перед неінвазивними (КТ, МРТ) є можливість безпосереднього переходу від діагностичних до лікувальних втручань – ЕПСТ, літоекстракції, літотрипсії, стентування ЖП. Особливої актуальності така можливість набуває в разі необхідності термінового налагодження відтоку панкреатичного соку з метою запобігання прогресуванню явищ біліарного панкреатиту.
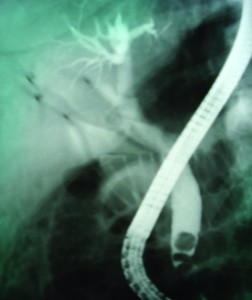
У 101 (72,7%) випадку конкременти були вколочені у великому сосочку дванадцятипалої кишки (ВСДПК) (рис. 3), що, окрім жовтяниці, супроводжувалося клініко-лабораторними проявами гострого панкреатиту. У 38 (27,3%) жінок конкременти ЖП були флотуючими (рис. 4), больовий синдром на момент проведення ендоскопії вже був купований.
Розміри конкрементів ЖП у більшості випадків були незначними, що й сприяло їх міграції з жовчного міхура та зумовлювало гостроту клінічних проявів при вклиненні конкрементів в ампулярній частині ВСДПК і розвитку синдрому загального каналу: у 93 (66,9%) випадках розміри конкрементів коливались у межах 2-5 мм, у 38 (27,3%) – 6-9 мм і тільки у 8 (5,8%) становили 10 мм та більше.
Результати та обговорення
ЕПСТ із холедохолітоекстракцією були ефективними в усіх випадках лікування ХЛ у пацієнток у ПП, що зумовлено відсутністю у них ускладнених форм перебігу захворювання, вікових та ятрогенних змін анатомії органів гепатопанкреатодуоденальної зони, супутньої їх патології.
Медикаментозна підготовка та супровід ендоскопічних втручань, зважаючи на те що більшість матерів надавали перевагу грудному вигодовуванню, були мінімальними. Це технічно істотно ускладнювало проведення втручань через реакцію пацієнток на ендоскопію, наявність вираженої перистальтики ДПК і певною мірою зумовлювало збільшення кількості післяопераційних ускладнень.
Із числа останніх особливу увагу привертає велика кількість геморагічних ускладнень у цієї категорії пацієнтів, їх частота в нашому спостереженні становила 23,0%, що перевищує аналогічний показник гуртових досліджень більш ніж у 4,5 раза. Пояснення такої різниці тільки технічними огріхами проведених втручань неможливе через те, що безпосередньо під час проведення ЕПСТ підвищена кровоточивість папілотомної рани спостерігалася лише у 4 (12,5%) випадках. Клінічні ж ознаки шлунково-кишкової кровотечі з’явилися тільки на другу добу після ендоскопії у 18 (56,2%) пацієнток, на третю – у 7 (21,9 %) і навіть на четверту – у 3 (9,4%).
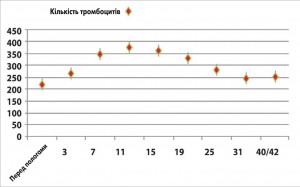
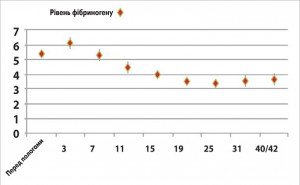
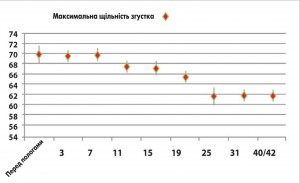
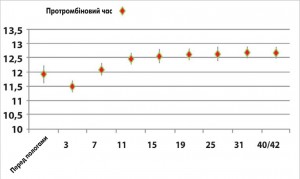
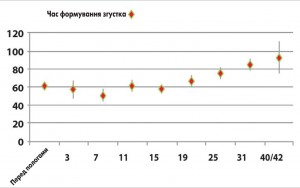
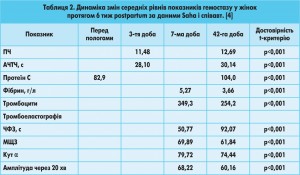
Відтермінованість у більшості випадків кровотеч від операційної травми свідчить про їх коагулопатичний характер. Порушення в системі гемокоагуляції розвивалися внаслідок гіпербілірубінемії, панкреатичної ферментемії та нашаровувалися на фізіологічні зміни в системах згортання крові і фібринолізу у жінок у ПП. Останні проявляються, за даними проспективного дослідження HIP Saha і співавт., зменшенням кількості тромбоцитів (рис. 5), рівня фібриногену (рис. 6), максимальної щільності згортка (рис. 7) та підвищенням протромбінового часу – ПЧ (рис. 8), часу формування згортка – ЧФЗ (рис. 9), активованого часткового тромбопластинового часу – АЧТЧ (рис. 10) [6].
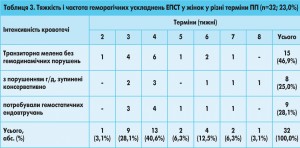
Дослідження обмежувалося 6-тижневим терміном postpartum і проводилося з метою визначення періоду підвищеного ризику тромбозів у ранньому ПП та оптимального періоду тромбопрофілактики. Висновки дослідження вказують на стійку гіперкоагуляцію протягом перших двох тижнів ПП і появу з 15-ї доби стійкої тенденції до зниження активності системи згортання крові та, відповідно, активації антикоагуляційної активності крові. У нашому спостереженні саме на цей період припала найбільша кількість геморагічних ускладнень ЕПСТ: на 3-й тиждень ПП – 9 (28,1%), на 4-й –13 (40,6%). Зазначена тенденція зберігається протягом усього періоду спостереження і має високодостовірний характер (табл. 2).
Концентрація фібриногену та кількість тромбоцитів стає мінімальною на 4-му тижні. Пік активності антитромбіну припадає на 3-й тиждень. ПЧ починає зростати з 3-ї до 42-ї доби postpartum без тенденції до зниження. Відповідно, збільшується концентрація й основного антикоагулянту – протеїну С. З 3-ї доби postpartum зростає АЧТЧ, а з 7-ї доби – ЧФЗ. Показники ротаційної тромбоеластограми, що відображають функціональний стан системи згортання крові, також свідчать про посилення антикоагуляції та фібринолізу до кінця 6-го тижня ПП. Спостерігається тенденція до збільшення часу початку згортання, зниження максимальної щільності згортка (МЩЗ), зниження кута α, який відображає швидкість утворення фібрину.
Важливо підкреслити, що динаміка змін ПЧ, АЧТЧ, ЧФЗ, рівня протеїну С, усіх вказаних параметрів тромбоеластограми має достовірно спрямований прогредієнтний характер до кінця 6-го тижня ПП. Це дає можливість зробити припущення, що стан відносної гіпокоагуляції та гіперфібринолізу може і далі посилюватись або персистувати протягом більш тривалого часу.
Тяжкість і частоту геморагічних ускладнень ЕПСТ у жінок у різні терміни ПП наведено в таблиці 3: найбільша їх кількість – 68,9% припадає на 3-4 тиж після пологів. У 15 (46,9%) випадках кровотеча проявилася тільки домішками крові в калі протягом 2-4 діб і не потребувала проведення специфічної гемостатичної терапії (обмежувалися застосуванням етамзилату, менадіону). У 17 (53,1%) пацієнток поряд із меленою спостерігалося виражене зниження гемодинамічних показників (зниження артеріального тиску до 100-90/60-50 мм рт. ст.), рівня гемоглобіну крові (на 40-60 одиниць, але не нижче 80 г/л).
Проведення консервативної терапії (етамзилат, препарати транексамової кислоти, амінокапронова кислота, плазма) у 8 (25,0%) спостереженнях забезпечило зупинку кровотечі, що обов’язково підтверджувалося ендоскопічно. У всіх 9 (28,1%) випадках неефективності гемостатичної терапії не було виявлено локального джерела кровотечі або окремої судини, при цьому спостерігалася дифузна сангвінація всієї поверхні рани, що свідчило про коагулопатичний характер кровотечі та потребувало проведення додаткових місцевих ендоскопічних гемостатичних втручань (комбінації підслизової інфільтрації парафатеральної ділянки гіперосмолярним розчином глюкози з адреналіном і коагуляції країв рани). Такі заходи були достатніми для досягнення стабільного гемостазу, необхідності у виконанні черевних втручань для зупинки кровотечі з папілотомної рани у жінок у ПП в нашому спостереженні не було.
Висновки
1. Вагітність є фактором ризику розвитку ЖКХ.
2. Вагітність і пологи можуть ускладнювати перебіг ЖКХ через сприяння міграції конкрементів із жовчного міхура в ЖП.
3. Золотим стандартом лікування хворих на ХЛ, у тому числі жінок у ПП, є ЕПСТ.
4. Гемокоагуляційні зміни у жінок у ПП зумовлюють підвищення ризику розвитку післяопераційних геморагічних ускладнень і потребують відповідної корекції.
Література
1. Особливості перебігу жовчнокам’яної хвороби у жінок в післяпологовому періоді
/ О.І. Дронов, І.Л. Насташенко, С.В. Земськов, М.І. Насташенко // Український журнал малоінвазивної та ендоскопічної хірургії. – 2012. – Vol. 16, № 2. – С. 32-33.
2. Эндоскопическое лечение осложнений желчнокаменной болезни у женщин в послеродовом периоде / А.И. Дронов, И.Л. Насташенко, С.В. Земсков, М.И. Насташенко, В.Ю. Уваров // Актуальные вопросы эндоскопии. – Санкт-Петербург. – 2013. – 28-29 марта. – С. 111-113.
3. Basso L. et al. Study of cholelithiasis during pregnancy and its relationship with age, parity, menarche, breastfeeding, dysmenorrheal, oral contraception and maternal history of cholelithiasis. Gynecol Obstet. – 2009. – 175: 41-46.
4. Kort B. et al. The effect of nonobstetric operation during pregnancy. Surg Gynecol Obstet. – 2008. – 177: 371-376.
5. Maringhini A. et al. Biliary Sludge and Gallstones in Pregnancy: Incidence, Risk Factors, and Manual History. Annals of Internal Medicine. – 2010. – 19; 2: 116-120.
6. Saha P., Stott D., Atalla R. Haemostatic changes in the puerperium ‘6 weeks postpartum’ (HIP Study) – implication for maternal thromboembolism. BJOG. – 2009. – 116: 1602-1612.
7. Scott L. et al. Gallstone didease and pancreatitis in pregnancy. Clin North Am. – 2012 – 21: 803-815.
8. Sharp H. et al. Gastrointestinal surgical conditions during pregnancy. Clin Obstet Gynecol. – 2007. – 37: 306-315.
9. Tsimoyannis E.C. et al. Cholelithiasis during pregnancy and lactation: prospective study. Eur J Surg. – 2009. – 160: 627-631.