24 липня, 2020
Найважливіше для практичних онкологів з конгресу ASCO-2020

 Так уже склалося, що конгреси Американського товариства клінічної онкології (ASCO) упродовж останніх десятиліть є загальновизнаним основним форумом онкологів світу. З багатьох причин ASCO є найавторитетнішим професійним об’єднанням онкологів. Саме тому останнім часом щороку перший тиждень літа збирав у Чикаго понад 40 тис. онкологів з більшості країн світу, щоб оголосити про останні фундаментальні та прикладні досягнення у цій дуже важливій галузі медицини. Інтриги додавала програма так званого президентського симпозіуму, у яку включали лише кілька найзначніших з точки зору експертів ASCO повідомлень. Зазвичай у той же день у найавторитетніших журналах (зокрема у New England Journal of Medicine та Lancet) публікувалися онлайн результати цих досліджень. Не дивно, що вже наступного дня найвідоміші немедичні часописи (Washington Post, New York Times та ін.) переказували у доступній формі цю інформацію широкому загалу.
Так уже склалося, що конгреси Американського товариства клінічної онкології (ASCO) упродовж останніх десятиліть є загальновизнаним основним форумом онкологів світу. З багатьох причин ASCO є найавторитетнішим професійним об’єднанням онкологів. Саме тому останнім часом щороку перший тиждень літа збирав у Чикаго понад 40 тис. онкологів з більшості країн світу, щоб оголосити про останні фундаментальні та прикладні досягнення у цій дуже важливій галузі медицини. Інтриги додавала програма так званого президентського симпозіуму, у яку включали лише кілька найзначніших з точки зору експертів ASCO повідомлень. Зазвичай у той же день у найавторитетніших журналах (зокрема у New England Journal of Medicine та Lancet) публікувалися онлайн результати цих досліджень. Не дивно, що вже наступного дня найвідоміші немедичні часописи (Washington Post, New York Times та ін.) переказували у доступній формі цю інформацію широкому загалу.
Цього року все було не так. Коронавірус залишив по домівках кілька десятків тисяч онкологів, але, мабуть, істотно підвищив віртуальну участь у конгресі. Виділимо ж головні, з нашої точки зору, доповіді, які можуть вплинути на практичну роботу українських онкологів, певною мірою закріпити одні підходи до лікування та змінити чи розширити інші.
Рак грудної залози
Упродовж багатьох років дискутується доцільність місцево-регіонарної терапії (оперативного втручання чи опромінення) у хворих на рак грудної залози (РГЗ), які вперше звернулися за допомогою вже у IV стадії (таких пацієнтів у світі 5-10%, а в Україні – до 15%). Отримані дотепер результати були суперечливими. У рандомізованому дослідженні ІІІ фази E2108 первинним хворим із IV стадією РГЗ спочатку упродовж
Упродовж останніх 2 років доведено позитивний вплив комбінації хіміотерапії (ХТ) з імунотерапією, зокрема наб-паклітакселу з атезолізумабом, у першій лінії при метастатичному ПНРГЗ на виживаність без прогресування (ВБП) і навіть на ЗВ (вона у пацієнток з PD‑L1‑позитивним статусом перевищила умовну
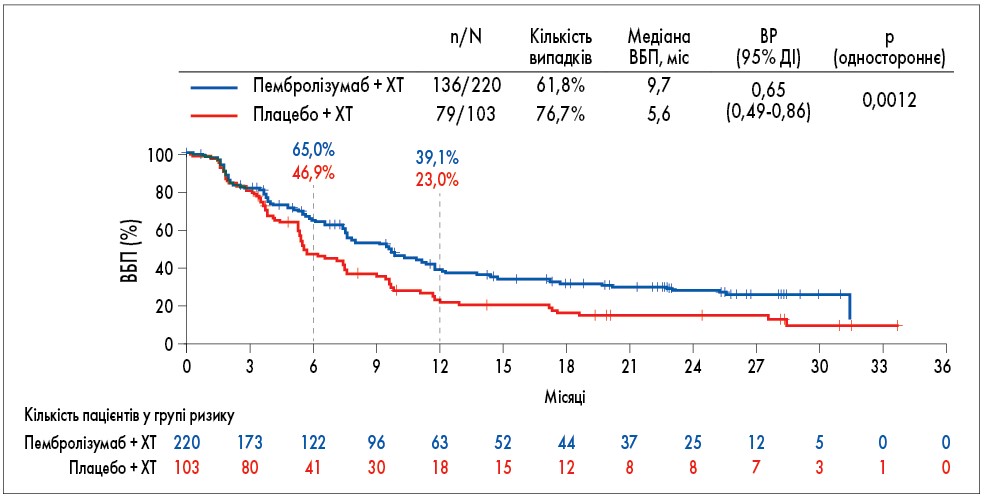 Рис. 1. KEYNOTE‑355: ВБП у популяції хворих на РГЗ з експресією PD-L1 CPS ≥10 (Cortes та співавт. Abstr 1000)
Рис. 1. KEYNOTE‑355: ВБП у популяції хворих на РГЗ з експресією PD-L1 CPS ≥10 (Cortes та співавт. Abstr 1000)
У лікуванні метастатичного гормонозалежного РГЗ оптимальний ефект досягається при комбінуванні ендокринної терапії з інгібіторами CDK4/6. У дослідженні PARSIFAL (486 хворих) порівнювали ефективність комбінації палбоциклібу з фулвестрантом або летрозолом. Статистично достовірної різниці не виявлено: медіана ВБП становила 27,9 проти 32,8 міс відповідно (Llombart-Cussac та співавт. Abstr 1007). У дослідженні PADA‑1 (1007 хворих) виходили з того, що несприятливою ознакою гормонорезистентності є мутація ESR1. При застосуванні паліативної гормонотерапії летрозолом в комбінації з палбоциклібом медіана ВБП склала 26,7 міс при «дикому» типі і 11,0 міс при наявності вказаної мутації вже на початку лікування. Під час лікування у хворих повторно визначали (методом рідинної біопсії) наявність мутації. Виявилося, що її зникнення сприяє істотному поліпшенню результатів лікування. Однак поява мутації може бути першою (ще доклінічною) ознакою гормонорезистентності, що потребує заміни летрозолу на фулвестрант (Bidard та співавт. Abstr 1010).
Кілька повідомлень стосувалися активно обговорюваної останнім часом теми – ескалації/деескалації (нео)ад’ювантної терапії (НХТ/АХТ) при ранньому РГЗ. У дослідженні KAITLIN (1658 хворих, серед учасників – 2 українських центри) не підтверджено переваг комбінації трастузумабу емтанзину (T‑DM1) з пертузумабом над комбінацією ХТ таксанами з подвійною блокадою трастузумабом і пертузумабом (Harbeck та співавт. Abstr 500). Натомість у дослідженні SYSUCC (434 пацієнтки) продемонстровано, що при ПНРГЗ, при якому не вдалося досягнути повного морфологічного регресування (pCR) пухлини шляхом застосування НХТ, підтримувальна метрономна терапія капецитабіном (625 мг/м2 площі поверхні тіла щодня постійно упродовж 1 року) поліпшила показники 5‑річної безрецидивної виживаності – 83 проти 73% (відносний ризик – ВР – 0,63; p=0,027), але різниця ЗВ у цей період (86 проти 81%) не була статистично значущою (Wang та співавт. Abstr 507).
У дослідженні TRAIN‑2 аналізувалася можливість деескалації НХТ при HER2‑позитивному РГЗ за рахунок заміни антрациклінів на карбоплатин (усім хворим, крім того, призначали подвійну блокаду трастузумабом з пертузумабом). Усі найважливіші показники ефективності не відрізнялися, зокрема pCR склала 68 проти 67% (Voort та співавт. Abstr 501).
Упродовж останніх років важливим засобом оцінювання показань до деескалації ад’ювантної терапії є молекулярно-генетичні дослідження (Oncotype DX, MammaPrint та ін.). Повідомлено результати тривалого (майже 9 років) спостереження у рамках дослідження MINDACT. Воно доволі складне за дизайном, але суть зводиться до порівняння ролі терапевтичних рішень за клінічними та молекулярно-генетичними факторами ризику. Проаналізовано дані групи (n=1551) з високим клінічним ризиком (розмір пухлини >2 см, ураження 1-3 лімфатичних вузлів, G3 – C‑high), але низьким молекулярно-генетичним ризиком за результатами тесту MammaPrint (G‑low). Пацієнток рандомізували на 2 підгрупи: з ХТ і без неї. Тривале спостереження не дало змоги виявити різницю кількості випадків прогресування і рецидивів (зокрема за рахунок віддалених метастазів) у хворих у постменопаузі. У пацієнток молодшого віку різниця була настільки малою (в абсолютному вимірі 5,0±2,8%), що дослідники не впевнені у доцільності ХТ з позицій співвідношення користі та шкоди. Крім того, у цьому випадку пропонують дослідити роль пригнічення функції яєчників, яке може поліпшити результати (Cardoso та співавт. Abstr 506).
Неоад’ювантна терапія відіграє дуже важливу роль при HER2‑позитивному і потрійному негативному РГЗ. Особливо важливим є досягнення pCR, яке дає можливість очікувати поліпшення ЗВ. Проте відомо, що гормоночутливий РГЗ погано піддається НХТ. Врешті і при застосуванні гормонотерапії в неоад’ювантному режимі частота pCR незначна (приблизно 1%). Тому для оцінювання ефективності передопераційної гормонотерапії вивчають інші критерії. Таким є передопераційний ендокринний прогностичний індекс (PEPI), який включає кілька показників (pT1/T2, pN0, ER+, Ki-67 ≤2,7%), зафіксованих після гормонотерапії й операції. У дослідженні ALTERNATE (1299 хворих) порівнювали неоад’ювантну гормонотерапію у 3 групах (анастрозол, фулвестрант, анастрозол + фулвестрант – усі упродовж 24 тижнів) за показниками mPEPI (на відміну від PEPI не враховували ER). В усіх групах pCR становило менше 1%, а mPEPI – приблизно 20%. Таким чином, немає потреби в ескалації неоад’ювантної гормонотерапії за рахунок призначення фулвестранту чи його комбінації з анастрозолом. Достатнім є застосування лише анастрозолу (Ma та співавт. Abstr 504).
Рак яєчника
Роль повторного циторедуктивного хірургічного втручання при рецидивуючому раку яєчника остаточно не визначена, зокрема донедавна не було даних проспективних рандомізованих досліджень. Цю проблему вивчали у дослідженні DESKTOP III, у яке включали пацієнток з платиночутливим раком яєчника та позитивною оцінкою за шкалою німецьких онкогінекологів (AGO Score; хороший загальний стан – 0 балів за ECOG на момент рецидиву, повна резекція під час першої лінії терапії або І‑ІІ стадія, мінімальний асцит <500 мл). У половини хворих у дослідженні DESKTOP III (включено 407 пацієнток) першочергово намагалися провести повну циторедукцію (це вдалося зробити у 141 випадку з 206), в інших одразу розпочинали другу лінію ХТ. З’ясовано, що вторинне циторедуктивне втручання має значний позитивний клінічний вплив у пацієнток, яким вдалося провести повну циторедукцію. Медіана ЗВ у цій групі склала 61,9 міс порівняно з 28,8 міс у групі з неповною повторною циторедукцією і 46,0 міс у групі без планованої циторедукції. Дослідники рекомендують ще перед початком повторної терапії проводити скринінг на відповідність вимогам до циторедуктивного хірургічного втручання і виконувати його лише при високій імовірності повної циторедукції (Du Bois та співавт. Abstr 6000).
Дослідження SOLO2 присвячене іншому аспекту лікування рецидивуючого раку яєчника. Відомо, що час до настання рецидиву скорочується з кожним наступним терапевтичним втручанням. Тому метою лікування є відтермінування прогресування, що може позитивно вплинути на подовження ЗВ. У дослідженні III фази SOLO2 (ENGOT‑ov21) оцінювали підтримувальну терапію інгібітором PARP олапарибом при рецидивуючому чутливому до препаратів платини раку яєчника за наявності мутації генів BRCA. Раніше повідомлялося, що підтримувальна терапія олапарибом забезпечувала значне покращення медіани ВБП – на 13,6 міс порівняно з плацебо (ВР 0,30; p<0,0001). Але нерідко такі результати не трансформуються у поліпшення ЗВ. І от у дослідженні SOLO2 (Poveda та співавт. Abstr 6002) було доведено, що підтримувальна терапія олапарибом підвищила медіану ЗВ на 12,9 міс порівняно з плацебо (ВР 0,74; p=0,0537; рис. 2).
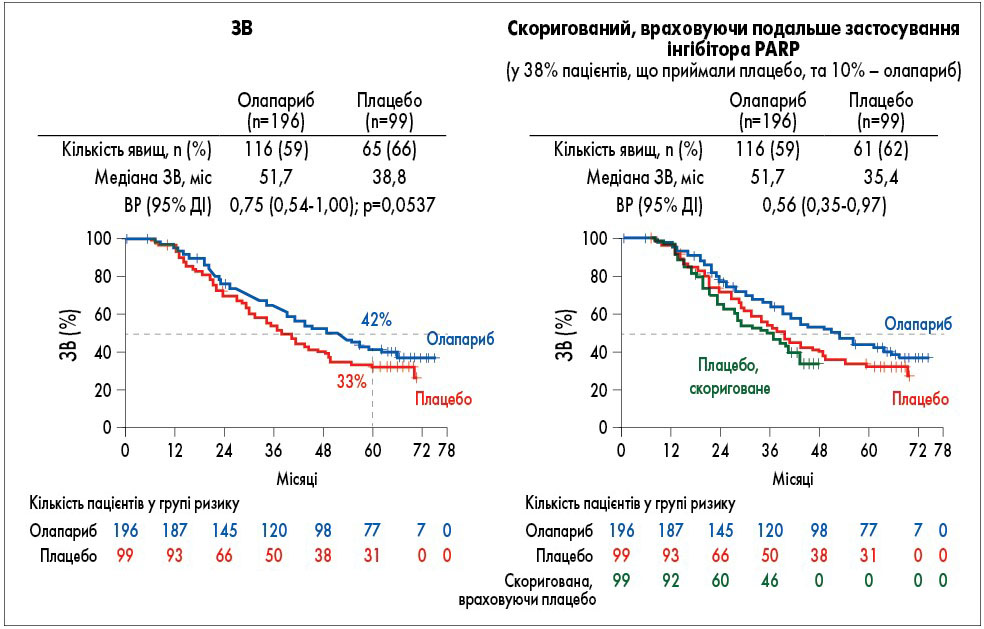 Рис. 2. SOLO2: остаточний аналіз ЗВ (Poveda та співавт. Abstr 6002)
Рис. 2. SOLO2: остаточний аналіз ЗВ (Poveda та співавт. Abstr 6002)
Рак легені
Ще десять років тому медіана ЗВ при нелікованому метастатичному недрібноклітинному раку легені (НДРЛ) складала менше 6 міс, а при застосуванні паліативної ХТ збільшувалася лише до 9‑10 міс. Із запровадженням таргетної терапії при певних підтипах НДРЛ результати лікування істотно покращилися. На цьогорічному конгресі ASCO, зокрема, повідомили, що за результатами дослідження ALEX (303 хворих, серед учасників – 4 українських клініки) при ALK‑позитивному метастатичному НДРЛ застосування інгібітора тирозинкінази третього покоління алектинібу дало можливість досягнути 5‑річної ЗВ 62,5%! (Peters та співавт. Abstr 9518). Це безпрецендентний, за словами одного з експертів ASCO, показник при метастатичному НДРЛ. Можна констатувати, що ми наближаємося до ери перетворення цього захворювання у хронічне з тривалими термінами виживаності.
Внаслідок пізнього виявлення лише у 25% пацієнтів із НДРЛ можна виконати лікувальне хірургічне втручання. Але і після повної резекції та застосування ад’ювантної платиновмісної ХТ 5‑річна ЗВ при ІІ‑ІІІ стадії захворювання становить від 35 до 45%. У рандомізованому дослідженні III фази ADJUVANT-CTONG 1104 у хворих на НДРЛ II‑IIIA стадії (N1‑N2) з мутацією EGFR порівнювали ефективність ад’ювантної терапії гефітинібом (тривалістю до 2 років) та ХТ комбінацією вінорелбіну з цисплатином. Попередній аналіз показав значне покращення медіани ВБП – 28,7 проти 18,0 міс – на користь гефітинібу (ВР 0,60; p=0,0054). Проте при продовженні спостереження (воно сягало 80 міс) з’ясувалося, що це не трансформувалося у поліпшення, наприклад, 5‑річної ЗВ, яка сягала в обох групах 51‑53%. Водночас очікувано підтверджено, що хворі, які отримували гефітиніб після операції, а у разі прогресування ще й осимертиніб, мали істотно кращі показники тривалої виживаності (Wu та співат. Abstr 9005). Аналізуючи ці результати, можна констатувати, що ад’ювантна терапія гефітинібом не стільки сприяє вилікуванню пацієнта з EGFR‑позитивним НДРЛ після радикальної операції (а саме ерадикація мінімальної залишкової хвороби є її завданням), як просто продовжує (приблизно на 1 рік) період без рецидиву.
Одним із найважливіших, на думку експертів ASCO, повідомлень на цьогорічному конгресі було оприлюднення результатів незапланованого проміжного аналізу ад’ювантної терапії осимертинібом при EGFR‑позитивному НДРЛ IB/II/IIIA стадії. Раніше цей препарат забезпечував значне покращення ЗВ при метастатичних процесах (медіана склала 38,6 проти 31,8 міс при стандартній терапії гефітинібом або ерлотинібом). У рандомізованому дослідженні ADAURA (682 хворих, серед учасників – 6 українських онкологічних центрів) уже попередні результати засвідчили про зниження ризику рецидиву або смерті на 83% при застосуванні осимертинібу при II/IIIA стадії (первинна кінцева точка; ВР 0,17; p=0,0001; рис. 3), а також на 79% зниження ризику рецидиву або смерті при застосуванні осимертинібу в загальній популяції (ВР 0,21; p=0,0001; Herbst та співавт. Abstr LBA5).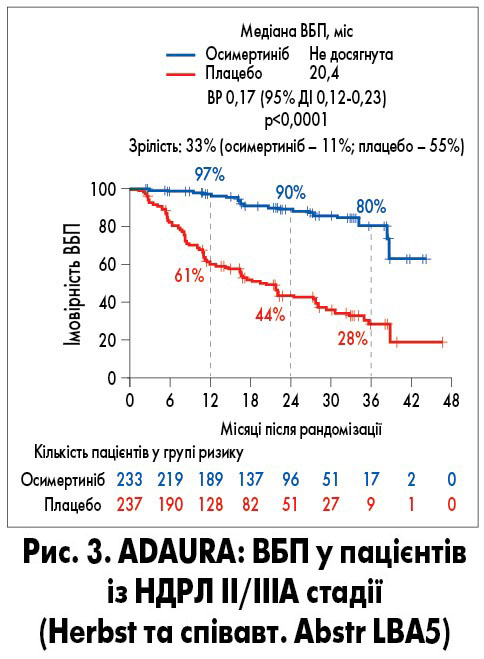
Кілька повідомлень стосувалося застосування імунотерапії при дрібноклітинному раку легені (ДКРЛ). Основою медикаментозного лікування першої лінії упродовж кількох десятиліть є ХТ комбінацією етопозид + препарати платини. Недавно доведено поліпшення ефективності лікування (зокрема ЗВ) при комбінуванні ХТ з анти‑PD‑L1‑препаратами (атезолізумабом або дурвалумабом). У дослідженні KEYNOTE‑604 (453 пацієнти) вивчали вплив пембролізумабу в комбінації з ХТ. З’ясувалося, що додавання пембролізумабу до ХТ етопозидом і препаратами платини значно покращило ВБП у раніше не лікованих пацієнтів із запущеними стадіями ДКРЛ (ВР 0,75; p=0,0023). Дворічна ЗВ склала 22,5 проти 11,5%, однак різниця не досягла статистичної значущості (ВР 0,80; p=0,0164; Rudin та співавт. Abstr 9001).
Рак сечового міхура
Результати застосування ХТ при занедбаному раку сечового міхура незадовільні. Відносного поліпшення вдалося досягти за рахунок імунотерапії. Серед можливостей підвищення ефективності останньої вивчають комбінацію імунотерапії з таргетною. У невеликому перспективному дослідженні Ib фази COSMIC‑021 (30 хворих) виявлено відносно частий і тривалий ефект комбінації атезолізумабу з кабозантинібом при рецидивуючому після застосування цисплатину раку сечового міхура (Agarwal та співавт. Abstr 5564). Проте при уротеліальному раку з інвазією в м’язову оболонку очікування від імунотерапії в ад’ювантному режимі поки що не справджуються. У дослідженні IMvigor010 (809 хворих; серед учасників – 3 українських клініки) атезолізумаб не поліпшував ВБП і ЗВ порівняно з групою спостереження (Hussan та співавт. Abstr 5000).
Рак нирки
Вже перший проміжний аналіз даних дослідження KEYNOTE‑426 (861 пацієнт, серед учасників – 6 українських клінік) після 7 міс мінімального періоду спостереження продемонстрував значне покращення ефективності комбінації пембролізумабу з акситинібом проти сунітинібу в раніше не лікованих пацієнтів із поширеним нирковоклітинним раком щодо ЗВ (ВР 0,53; p<0,0001) і ВБП (ВР 0,69; p<0,001). Ці результати стали підставою для затвердження такого методу лікування як оптимального при метастатичному нирковоклітинному раку. На конгресі ASCO повідомили оновлені дані спостереження упродовж 23 міс, які повністю підтвердили попередні висновки. Дворічна ЗВ склала, наприклад, 74% у групі комбінованої терапії проти 66% при застосуванні сунітинібу (рис. 4). Водночас з’ясовано, що пацієнти зі сприятливим ризиком за критеріями Міжнародного консорціуму з лікування метастатичного раку нирки (IMDC) не мали користі щодо ЗВ від застосування комбінації таргетної терапії з імунотерапією (Plimack та співавт. Abstr 5001).
 Рис. 4. KEYNOTE‑426: оновлені дані про ЗВ і ВБП (Plimack та співавт. Abstr 5001)
Рис. 4. KEYNOTE‑426: оновлені дані про ЗВ і ВБП (Plimack та співавт. Abstr 5001)
Рак органів шлунково-кишкового тракту
Уже кілька років хворі з пухлинами різних локалізацій з мікросателітарною нестабільністю (MSI‑H) мають підтверджені показання до застосування імунотерапії, якщо попередня ХТ була неуспішною. MSI‑H характерна для близько 5% пацієнтів із метастатичним колоректальним раком (мКРР). Цей тип захворювання зазвичай характеризується слабкою відповіддю на ХТ. Одним із найважливіших на цьогорічному конгресі експерти ASCO визнали дослідження ІІІ фази KEYNOTE‑177 (307 хворих), у якому порівнювали ефективність і безпеку пембролізумабу як першої лінії терапії та стандартної терапії (комбінована ХТ ± таргетна терапія) у пацієнтів із мКРР та MSI‑H. Пембролізумаб сприяв значущому та клінічно важливому покращенню порівняно зі стандартною терапією першої лінії при мКРР з MSI‑H: медіана ВБП дорівнювала 16,5 проти 8,2 міс (ВР 0,60; p=0,0002; рис. 5), об’єктивна відповідь – 43,8 проти 33,1% (p=0,0275). До того ж, пембролізумаб має сприятливіший профіль безпеки порівняно з ХТ – частота пов’язаних із лікуванням небажаних явищ ≥3 ступеня склала 22 проти 66%. Дослідники дійшли висновку, що монотерапія пембролізумабом має стати новим стандартом першої лінії терапії для пацієнтів із мКРР та MSI‑H (Andre та співавт. Abstr LBA4).
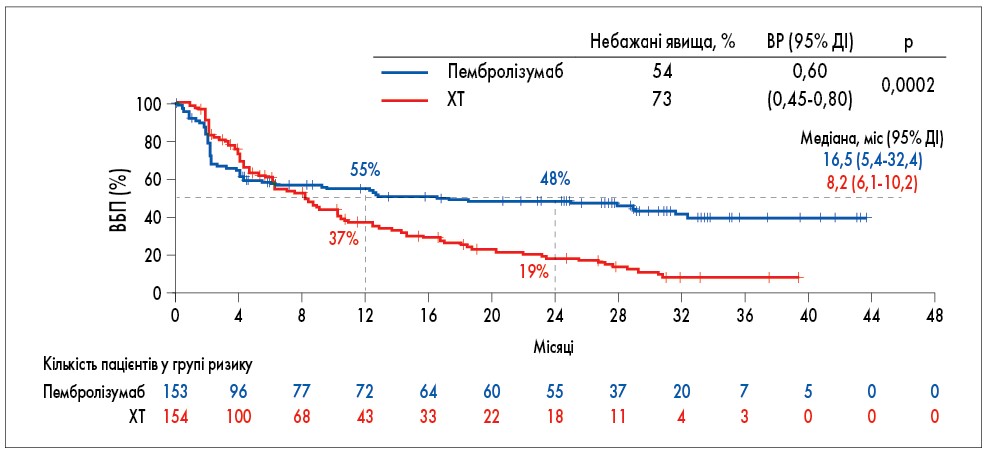 Рис. 5. KEYNOTE-177: ВБП (Andre та співавт. Abstr LBA4)
Рис. 5. KEYNOTE-177: ВБП (Andre та співавт. Abstr LBA4)
Неочікуваними були результати дослідження японських онкологів JCOG0603 (300 хворих), у якому аналізували роль ад’ювантної ХТ режимом mFOLFOX6 у хворих на КРР з метастатичним ураженням лише печінки. З’ясувалося, що ад’ювантна ХТ поліпшувала безрецидивну виживаність – наприклад, 5‑річна виживаність у групі ХТ становила 49,8%, а у групі післяопераційного спостереження – 38,7%. Однак ЗВ через 5 років після гепатектомії була більшою у групі післяопераційного спостереження (і застосування ХТ лише при прогресуванні) – 83,1 проти 71,2%. Автори дослідження пояснюють цей парадокс такими факторами: 1) переоцінка показників безрецидивної виживаності через складність інтерпретації печінкових змін після ад’ювантної ХТ; 2) побічні ефекти ХТ можуть негативно впливати на ЗВ; 3) значний дисбаланс у режимах ХТ після виникнення рецидиву (зокрема в групі ХТ у такому випадку рідше застосовували оксаліплатин) тощо (Kanemitsu та співавт. Abstr 4005).
Комбінація FLOT (5‑флуорурацил + лейковорин + оксаліплатин + доцетаксел) добре зарекомендувала себе в періоперативному режимі при раку шлунка (істотно збільшилася кількість випадків pCR після НХТ, а також ЗВ після завершення лікування). У дослідженні PETRARCA (включено 81 хворого) вивчали роль подвійної блокади (трастузумаб + пертузумаб) додатково до FLOT при HER2-позитивному раку шлунка та шлунково-стравохідного з’єднання. З’ясувалося, що частота pCR істотно підвищувалася за рахунок подвійної блокади (35 проти 12%), медіана безрецидивної виживаності не була досягнута, а у групі FLOT без анти‑HER2‑терапії вона склала 26 міс (Hofheinz та співавт. Abstr 4502). У дослідженні RTOG 1010 (203 хворих із HER2-позитивною аденокарциномою стравоходу) додавання трастузумабу не вплинуло на результати неоад’ювантної хіміопроменевої терапії – частота pCR склала 27 проти 29%, а медіана ЗВ – 38,5 проти 38,9 міс (Safran та співавт. Abstr 4500).
Меланома
Два дуже важливих для повсякденної практики повідомлення стосувалися ад’ювантної терапії меланоми ІІІ стадії. У пацієнтів з BRAF V600‑позитивною меланомою (подвійне сліпе плацебо-контрольоване дослідження COMBI‑AD, 870 хворих) 5‑річна безрецидивна виживаність склала 52% у групі, яка отримувала ад’ювантну терапію комбінацією дабрафенібу з траметинібом упродовж 12 міс, проти 36% у групі плацебо (Hauschild та співавт. Abstr 10001).
У подвійному сліпому плацебо-контрольованому дослідженні EORTC1325/KEYNOTE‑54 (1019 хворих на меланому ІІІ стадії незалежно від наявності мутації BRAF V600 і експресії PD‑L1) застосування ад’ювантної терапії пембролізумабом (200 мг через кожні 3 тижні упродовж 1 року) істотно поліпшувало ВБП. Зокрема, 3‑річна безрецидивна виживаність у групі пацієнтів з PD‑L1‑позитивним статусом склала 65,3%, у групі плацебо – 52,2%, у хворих із PD‑L1‑негативним статусом – 56,9 проти 33,3%, при наявності мутації BRAF V600 – 62,0 проти 37,1%, при її відсутності – 61,8 проти 46,5% (рис. 6; Eggermont та співавт. Abstr 10001). Відзначимо, що при наявності мутації BRAF це поліпшення корелювало з даними аналогічного періоду, які спостерігались у дослідженні COMBI‑AD – 58 проти 39%. Тобто при меланомі ІІІ стадії ад’ювантну імунотерапію пембролізумабом можна призначати незалежно від статусу мутації BRAF V600.
 Рис. 6. EORTC1325/KEYNOTE‑54: нові дані щодо безрецидивної виживаності (Eggermont та співавт. Abstr 10001)
Рис. 6. EORTC1325/KEYNOTE‑54: нові дані щодо безрецидивної виживаності (Eggermont та співавт. Abstr 10001)
Отже, ще один рік напруженої роботи онкологічної громади позаду, зроблено ще кілька кроків уперед у подоланні смертельного ворога людства – раку. Останні місяці нашої боротьби ускладнені пандемією коронавірусної інфекції, яка може сповільнити прогрес. Проте віримо, що на конгресі ASCO‑2021 буде повідомлено про здобуття нових висот у лікуванні злоякісних пухлин.
Тематичний номер «Онкологія, Гематологія, Хіміотерапія» № 3 (64) 2020 р.


