30 липня, 2020
Частота виникнення катетер-асоційованих інфекцій сечовивідних шляхів при дотриманні протоколу профілактики
Короткий огляд оригінального дослідження
Термін «never event» – медична помилка або несприятливе явище, яких не має бути, оскільки їм можна запобігти, – було введено Кеном Кізером і прийнято Центром послуг Medicare та Medicaid (CMS, США) для опису небажаних станів, пов’язаних із перебуванням у лікарні. До останніх також відносяться і катетер-асоційовані інфекції сечовивідних шляхів (КАІСШ) [1].
У 60-75% випадків КАІСШ можна уникнути за умови застосування відповідних профілактичних заходів [2, 3].
Протокол профілактики КАІСШ було представлено 2005 р. у Проєкті покращення хірургічної допомоги (Surgical Care Improvement Project, SCIP) Центрами з контролю та профілактики захворювань США.
У 2008 р. CMS перестали відшкодовувати кошти медичним установам за лікування КАІСШ у рамках Програми зменшення частоти небажаних станів, пов’язаних із перебуванням у лікарні, з метою запобігання виникненню КАІСШ [1].
Однак, незважаючи на протокол профілактики та штрафні санкції, КАІСШ продовжують виникати й значно погіршують стан пацієнтів.
Мета даного огляду – визначити частоту виникнення КАІСШ у великому академічному медичному центрі й довести, що навіть при ретельному дотриманні рекомендацій протоколу профілактики вони ніколи не зможуть стати never event.
Методи
У цьому ретроспективному дослідженні брали участь пацієнти хірургічних відділень Медичного центру ветеранів війни Майкла Е. Дебейкі, що є академічним медичним центром надання третинної допомоги, із 1 жовтня 2015 по 30 липня 2019 р. Проведення дослідження було схвалено комісією з біомедичної етики; завдяки деідентифікації даних згоди його учасників не потребувалося. Частоту виникнення захворювання визначали як кількість випадків КАІСШ на число днів, протягом яких було встановлено катетер, та в кожному випадку фіксували, чи було видалено катетер через 48 год відповідно до протоколу SCIP.
Усі госпітальні інфекції, у т.ч. КАІСШ, у лікарні відстежуються за допомогою програми TheraDoc на основі результатів культурального дослідження. Крім того, ми перевірили, чи були відповідні показання, визначені Центрами з контролю та профілактики захворювань США, у випадках, коли катетер використовувався понад 48 год (затримка сечі або обструкція вихідного отвору сечового міхура, необхідність точного вимірювання об’єму сечовипускання; операція на сечостатевих шляхах, внутрішньовенні інфузії у великих об’ємах або застосування діуретиків у високих дозах, наявність ран крижової або промежинної ділянки у пацієнтів із нетриманням сечі, тривала іммобілізація, необхідність полегшення стану хворих у термінальній стадії хвороби тощо) [4]. В усіх випадках розвитку КАІСШ проводилося мікробіологічне дослідження. Також оцінювалася частота виникнення КАІСШ за рік.
Результати
Загалом було проаналізовано дані 20 467 хірургічних пацієнтів. У межах цієї вибірки КАІСШ виникли у 16 випадках. Найчастіше збудником ІСШ була Escherichia coli, на другому місці – Pseudomonas aeruginosa. У всіх осіб із КАІСШ катетер було видалено протягом 48 год або ж були відповідні показання для більш тривалого використання: у 6 випадках із 16 (37,5%) сечовий катетер було видалено протягом 48 год, у 10 (62,5%) – були відповідні показання для продовження використання катетера, у т.ч. нейрогенний сечовий міхур, необхідність точних вимірювань об’єму сечовиділення, гематурія, затримка сечі, тривалий ефект від епідуральної анестезії. Протягом 2015-2019 рр. спостерігалося зниження річної частоти виникнення КАІСШ – від 0,7 до 0 (рисунок).
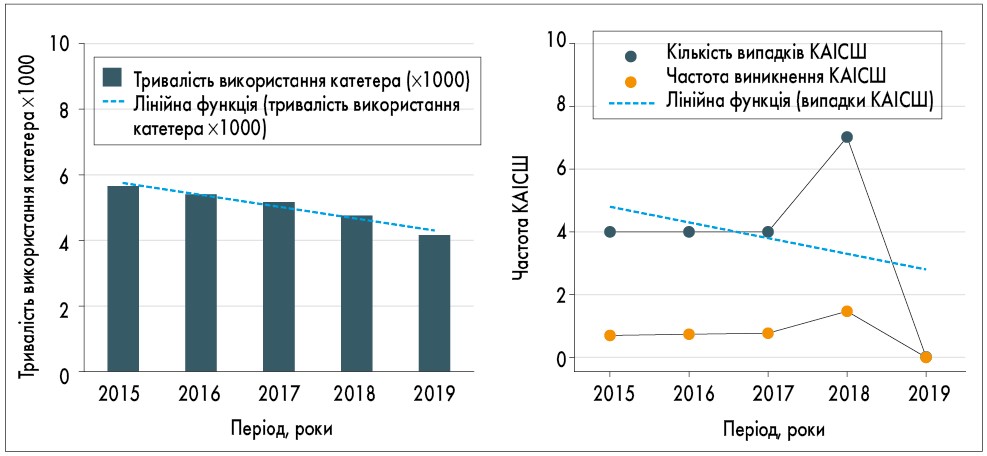 Рис. Частота виникнення катетер-асоційованих інфекцій сечовивідних шляхів протягом 2015-2019 рр.
Рис. Частота виникнення катетер-асоційованих інфекцій сечовивідних шляхів протягом 2015-2019 рр.
Висновки
Є чіткі докази того, що використання сечового катетера протягом більш ніж 48 год пов’язане з підвищеним ризиком розвитку ІСШ [3, 5, 6]. Для зниження частоти виникнення КАІСШ критично важливим є зменшення використання катетера без потреби.
Крім того, наше дослідження демонструє, що КАІСШ ніколи не зможе стати never event. Проте його недоліком є те, що ретроспективні дані вивчалися в межах одного медичного закладу.
Отже, незважаючи на суворе дотримання протоколу профілактики, КАІСШ трапляються у клінічній практиці. Це свідчить про існування певних факторів ризику, через які деякі пацієнти є більш схильними до КАІСШ за інших. Для визначення цих факторів ризику необхідні подальші дослідження у тих групах хворих, у яких виникають КАІСШ, незважаючи на чітке дотримання рекомендацій. Визначення груп ризику також дасть можливість належним чином оцінити частоту виникнення КАІСШ у вразливих субпопуляціях пацієнтів.
Конфлікт інтересів: відсутній.
Література
- Austin J.M., Pronovost P.J. Never events and the quest to reduce preventableharm. Jt CommJQual PatientSaf. 2015; 41 (6): 279-288; doi: 10.1016/S15537250(15)41038-4.
- Umscheid C.A., Mitchell M.D., Doshi J.A., Agarwal R., Williams K., Brennan P.J. Estimating the proportion of healthcare-associated infections that are reasonably preventable and the related mortality and costs. Infect Control Hosp Epidemiol. 2011; 32 (2): 101-114; doi:10.1086/657912.
- Wald H.L., Ma A., Bratzler D.W., Kramer A.M. Indwelling urinary catheter use inthe postoperative period: analysis of the national surgical infection prevention project data. ArchSurg. 2008;143 (6): 551-557; doi: 10.1001/archsurg.143.6.551.
- Gould C., Umscheid C., Agarwal R., Kuntz G., Pegues D. Healthcare InfectionControl Practices Advisory Committee (HICPAC). Guidelines for prevention ofcatheter associated urinary tract infections 2009 (updated June 6,2019).Accessed December 23, 2019; https://www.cdc.gov/infectioncontrol/pdf/guidelines/cauti-guidelines-H.pdf.
- Catheter Associated Urinary Tract Infections. Atlanta: Centers for DiseaseControl and Prevention. Published 2018. Accessed December 23, 2019; https://arpsp.cdc.gov/profile/infections/CAUTI.
- Elvy J., Colville A. Catheter associated urinary tract infection: what is it, whatcauses it, and how can we prevent it? J Infect Prev. 2009;10 (2): 36-41;doi:10.1177/1757177408094852.
Огляд підготувала Катерина Чернишова
За матеріалами JAMA Surgery. Published online April 22, 2020.
Тематичний номер «Урологія. Нефрологія. Андрологія» №2 (19), 2020 р.


