30 липня, 2020
Історія впровадження простатектомії залобковим доступом при хірургічному лікуванні доброякісної гіперплазії простати
.jpg) У статті представлено етапи впровадження простатектомії залобковим доступом при хірургічному лікуванні доброякісної гіперплазії простати як зарубіжними, так і вітчизняними спеціалістами, починаючи від виконання відкритого втручання до малоінвазивної лапароскопічної та роботизованої техніки. Залобкова простатектомія залишається операцією вибору в арсеналі оперуючого уролога.
У статті представлено етапи впровадження простатектомії залобковим доступом при хірургічному лікуванні доброякісної гіперплазії простати як зарубіжними, так і вітчизняними спеціалістами, починаючи від виконання відкритого втручання до малоінвазивної лапароскопічної та роботизованої техніки. Залобкова простатектомія залишається операцією вибору в арсеналі оперуючого уролога.
Ключові слова: залобкова простатектомія, залобковий доступ, доброякісна гіперплазія простати.
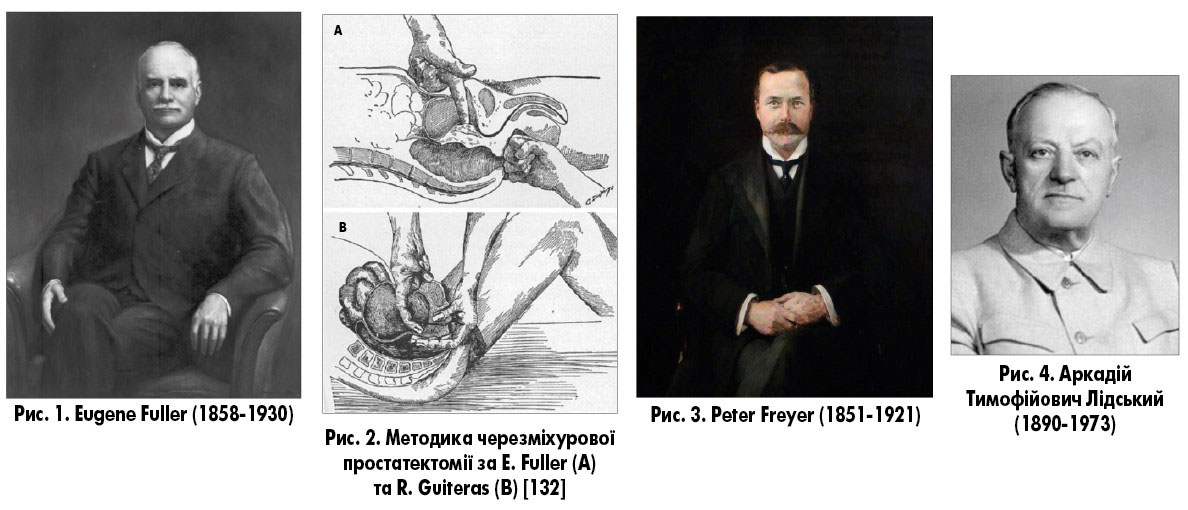
Французький анатом Andre du Laurens (1558-1609) вперше 1600 р. ввів анатомічний термін «простата» [143]. У 1827 р. француз Jean Amussat (1796-1856) вперше виконав часткове видалення (висічення) надлобковим черезміхуровим доступом середньої частки простати, яка виступала у порожнину сечового міхура разом із каменем [176]. Операція не набула популярності, оскільки анестезія в хірургічну практику була впроваджена лише через 29 років. У 1880 р. австрійський хірург Leopold von Dittel (1815-1890) також виконав видалення середньої частки простати та дренував сечовий міхур надлобковим дренажем [176]. Через п’ять років він оперував лікаря із обструкцією шийки сечового міхура, який не переносив уретральних катетеризацій та надлобкового дренажу. L. von Dittel вимушений був виконати видалення всієї обструктивної тканини простати, але хворий помер через 6 днів від сечових затьоків та сепсису [176]. У 1986 р. William T. Belfield (1856-1929) із Чикаго виконав видалення гіперплазованої обструктивної частини простати, не знаючи про досвід L. von Dittel [176]. Через рік він опублікував свою працю в Journal of the American Medical Association. Того ж року Arthur Fergusson McGill (1850-1890) із Університету Лідса надрукував у British Medical Journal опис трьох випадків виконання черезміхурової простатектомії, не будучи ознайомленим із працею W.T. Belfield. У 1890 р. Belfield у The American Journal of the Medical Sciences представив серію з 80 випадків прооперованих ним хворих із високою смертністю та поганими результатами лікування. Можливо такі результати були зумовлені видаленням не всіх часток простати [176]. На необхідності видалення всієї гіперплазованої тканини простати у 1895 р. наголосив американський хірург Eugene Fuller (1858-1930), який описву The Journal of Cutaneous and Genito-Urinary Diseases шість успішних випадків видалення гіперплазованих вузлів простати (рис. 1) [176]. E. Fuller видаляв черезміхурово гіперплазовані вузли простати з підняттям залози за допомогою компресії промежини кулаком (рис. 2). Його колега Ramon Guiteras (1858-1917) запропонував виконувати черезміхурову простатектомію за допомогою пальців, які він вводив у пряму кишку [132]. R. Guiteras пізніше (1902) був обраний першим президентом Американської урологічної асоціації (AUA). У серпні 1900 р. R. Guiteras на шляху до Парижа на Всесвітню виставку та Міжнародний конгрес зупинився в Лондоні, де продемонстрував ірландському хiрургу Peter Freyer (який працював у лікарні Св. Петра) техніку черезміхурової простатектомії за E. Fuller, але із власним способом підняття простати. У листі до E. Fuller його колега R. Guiteras написав, що P. Freyer був вражений операцією і пообіцяв спробувати впровадити її [132, 137]. Того ж 1900 р. P. Freyer у журналі Lancet надрукував статтю «A new method of performing prostatectomy» (рис. 3) [176]. Через рік він опублікував статтю у British Medical Journal про чотири випадки успішного виконання ним черезміхурової простатектомії та заявив про присвоєння йому першості у виконанні цієї операції [132]. Різниця в техніках операцій полягала у тому, що E. Fuller дренував ложе простати через промежину, а P. Freyer використовував уретральний та надлобковий дренажі [176]. Заслуга P. Freyer полягала також у популяризації черезміхурової простатектомії у Європі. У 1920 р. він опублікував результати виконаних ним 1674 операцій із низькою (на той час) летальністю – 5% [130, 200].
Американський хірург J. Bentley Squier у 1911 р. запропонував виконувати видалення гіперплазованих вузлів простати не від шийки сечового міхура за допомогою ножиць, а інтрауретрально шляхом введення пальця у простатичний відділ уретри та відділення вузлів від капсули з боку передньої комісури без використання ножиць [149]. Цей спосіб простатектомії застосовують урологи і сьогодні.
За даними М.Ф. Сергієнка (2010) [71], у Російській імперії першу черезміхурову простатектомію виконав харківський професор А.Г. Подрез 1887 р., а С.П. Федоров – 1899 р. І.І. Сабельніков (1963) [67] у своїй монографії також зазначає А.Г. Подреза як автора першої черезміхурової простатектомії в Росії. А.Т. Мустафаев и соавт. (2019) [36], навпаки, автором першої черезміхурової простатектомії в Росії називають С.П. Федорова (1899). А.Г. Подрез у 1987 р. видав перший в Україні підручник з урології «Хирургические болезни мочевых и половых органов» [43]. За даними Л.С. Єрухімова (1960) [19], перша в Російській імперії простатектомія з приводу доброякісної гіперплазії простати була виконана А.Г. Подрезом (1852-1900) на початку 1887 р. промежинним доступом, а черезміхуровим доступом він провів лише часткову резекцію простати того ж року. Подібні дані наводяться і в монографії А.С. Портного (1965) [56]. На думку В.Н. Лесового и соавт. (2017) [29], А.Г. Подрез вперше в Росії виконав промежинну простатектомію.
Піонером використання залобкового доступу в хірургії доброякісної гіперплазії простати є голландський хірург W.J. van Stockum (1860-1913), який 1908 р. виконав, а через рік опублікував статтю [198] про два випадки видалення гіперплазованих вузлів простати шляхом поздовжнього розсічення капсули простати, тампонування порожнини видалених вузлів простати марлевим тампоном через надлобкову рану та дренування сечового міхура надлобковим дренажем. Саме W.J. van Stockum належить ідея виконання залобкової простатектомії. Не будучи знайомим із працею W.J. van Stockum, радянський анатом (пізніше хірург, д. мед. н., професор, член-кореспондент АМН СРСР) А.Т. Лідський 1919 р. почав розробляти на трупах залобковий доступ та методику залобкової простатектомії (рис. 4). Результати своєї праці на трупах він опублікував у журналі «Медицинская мысль» (1922) та в монографії «Хирургические доступы к предстательной железе при гипертрофии ее» (1923) із використанням операції у клініці (рис. 5) [30].
Основні положення праці А.Т. Лідського (1923) [30]:
- доступ до сечового міхура та простати виконують через невеликий (4-6 см) розріз шкіри в надлобковій ділянці;
- розріз капсули поздовжній зі збереженням цілісності простатичної уретри;
- дренування ложа простати за допомогою тампона через додатковий промежинний розріз;
- дренування сечового міхура уретральним катетером.
 Проте праці W.J. van Stockum та А.Т. Лідського не знайшли практичного застосування. Разом із тим у класичному п’ятитомному керівництві з урології Ліхтенберга та в німецькому керівництві з хірургії Гарре (Harre), Кютнера (Kuttner) та Лексера (Lexer) згадується праця А.Т. Лідського [31]. У 1924 р. О. Maier представив публікацію про чотири випадки залобкового доступу до простати через пахвинний канал, в якій він відмітив значні вени дорзального венозного комплексу [169]. J. Ostenfeld (1951) [178] у своїй статті вказує ім’я шведа Henriksson, який також (1927) виконав залобкову міхурово-капсулярну простатектомію. У 1933 р. американці L.C. Jacobs та E.J. Casper у статті Prevesical prostatectomy (Urol. and Cutan. Rev.) доповіли про два випадки залобкової простатектомії із видаленням бічних часток гіперплазованих вузлів простати з поздовжнього розрізу капсули та збереженням простатичного відділу уретри [169, 176, 199]. Вони навіть назвали операцію «техніка Casper». Найбільшу серію залобкових простатектомій представив (1935) S. Hybbinette із Стокгольма [178]. Він опублікував дані про 15 випадків успішно прооперованих ним хворих. Однак пріоритет у виконанні та популяризації залобкової простатектомії належить ірландському урологу Terence Millin, який у журналі Lancet (1945) описав 20 випадків виконаних ним залобкових простатектомій [169] (рис. 6).
Проте праці W.J. van Stockum та А.Т. Лідського не знайшли практичного застосування. Разом із тим у класичному п’ятитомному керівництві з урології Ліхтенберга та в німецькому керівництві з хірургії Гарре (Harre), Кютнера (Kuttner) та Лексера (Lexer) згадується праця А.Т. Лідського [31]. У 1924 р. О. Maier представив публікацію про чотири випадки залобкового доступу до простати через пахвинний канал, в якій він відмітив значні вени дорзального венозного комплексу [169]. J. Ostenfeld (1951) [178] у своїй статті вказує ім’я шведа Henriksson, який також (1927) виконав залобкову міхурово-капсулярну простатектомію. У 1933 р. американці L.C. Jacobs та E.J. Casper у статті Prevesical prostatectomy (Urol. and Cutan. Rev.) доповіли про два випадки залобкової простатектомії із видаленням бічних часток гіперплазованих вузлів простати з поздовжнього розрізу капсули та збереженням простатичного відділу уретри [169, 176, 199]. Вони навіть назвали операцію «техніка Casper». Найбільшу серію залобкових простатектомій представив (1935) S. Hybbinette із Стокгольма [178]. Він опублікував дані про 15 випадків успішно прооперованих ним хворих. Однак пріоритет у виконанні та популяризації залобкової простатектомії належить ірландському урологу Terence Millin, який у журналі Lancet (1945) описав 20 випадків виконаних ним залобкових простатектомій [169] (рис. 6).
Особливості операції Т. Millin (1945) полягали у попередньому перев’язуванні вен на передній поверхні капсули простати, розріз капсули поперечний, гемостаз виконують під контролем зору із прошиванням та коагуляцією простатичних артерій та вен; кропітливе зашивання капсули простати та дренування сечового міхура уретральним катетером, раннє видалення (на 3-6-й день після операції) уретрального катетера.
У жовтні 1946 р. він публічно представив залобкову простатектомію Французькому урологічному товариству в Парижі, ще до публікації статті в журналі Lancet. У наступних працях [171, 172] T. Millin із метою профілактики виникнення стриктури шийки сечового міхура рекомендував висікати у вигляді клина задню «губу» (півколо) шийки, а також упровадив спеціальні інструменти: голку-бумеранг для зашивання капсули простати, затискач для утримання голки, затискач для захоплення капсули простати, ретрактор та розширювач шийки сечового міхура (рис. 7, 8). У 1947 р. учений публікує монографію (рис. 9), у якій описує 345 випадків залобкових простатектомій, а також особливості ведення хворих, яким він виконав залобкову радикальну простатектомію (із приводу раку простати), та жінок із нетриманням сечі, яким встановив пубовагінальний слінг.
У червні 1947 р. T. Millin демонструє залобкову простатектомію американським урологам у Нью-Йорку [113]. Через рік в американському Journal of Urology виходить його стаття «Retropubic prostatectomy», в якій автор описує досвід лікування 402 хворих на доброякісну гіперплазію простати залобковою простатектомією, із них у 24 пацієнтів другий етап операції також виконує залобковим доступом [171]. На думку T. Millin, залобковим доступом можливо виконати видалення простати при раку, склерозі простати, а також видалити камені із сечового міхура через шийку або шляхом розсічення передньої стінки міхура. Автор наводить збірну статистику залобкових простатектомій, які були виконані у британських та європейських клініках: з-поміж 1503 випадків залобкових простатектомій летальними виявилися лише 80 (5,3%). Цей показник був найнижчим у ті часи порівняно із черезміхуровими, промежинними простатектоміями та трансуретральною резекцією простати (ТУРП). Через 3 роки після впровадження залобкової простатектомії T. Millin почав застосовувати її у 88% випадків втручань із приводу обструкції простати, у 12% – ТУРП. Він чудово володів технікою ТУРП і був експертом BAUS з її виконання. У 1949 р. T. Millin описує результати проведених ним 757 залобкових простатектомій з летальністю 4,6% (померли 33 хворих) [172]. Учений запропонував виконувати другий етап простатектомії залобковим доступом із зашиванням надлобкового свища сечового міхура наглухо. Із часом залобкова простатектомія за T. Millin набуває популярності у США й отримує схвальні відгуки [110, 111, 113, 115, 121, 124-126, 131, 138, 144, 145, 148, 151-153, 155, 157, 162-165, 174, 175, 181-183, 185, 187, 192-196].
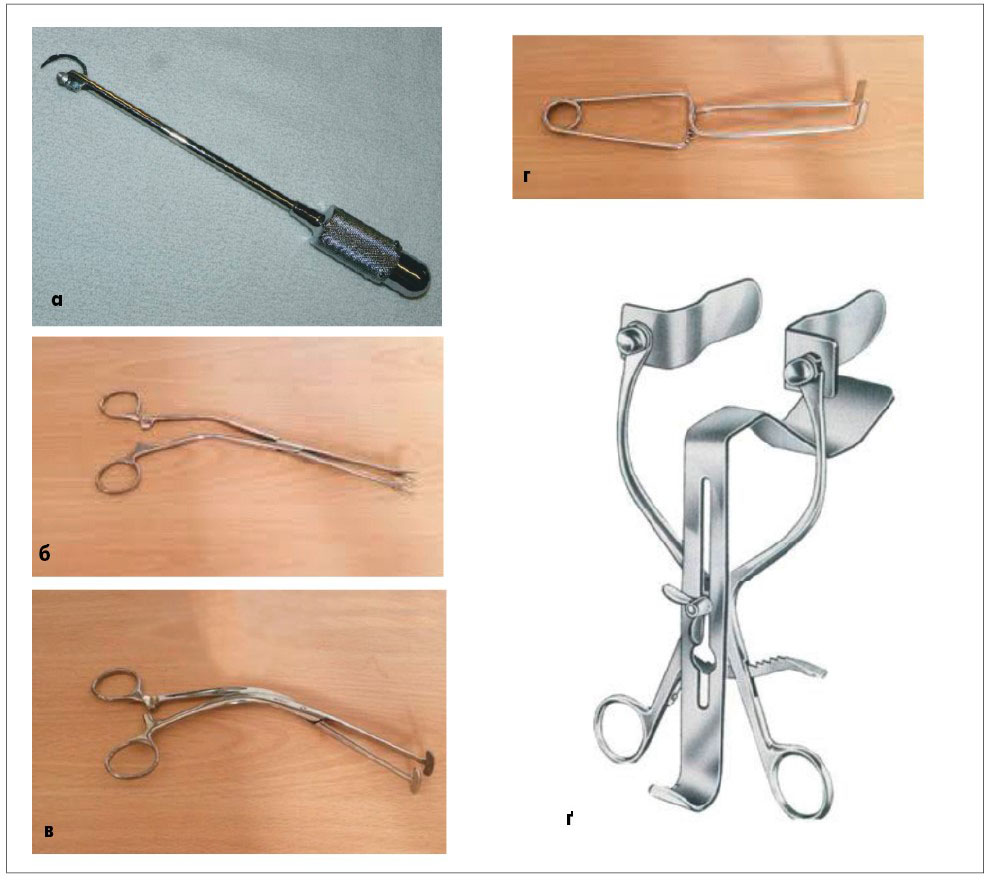 Рис. 7. Оригінальні інструменти T. Millin для виконання залобкової простатектомії: голка-бумеранг для зашивання капсули простати (а), затискач для утримання голки (б), затискач для захоплення капсули простати (в), розширювач шийки сечового міхура (г), ретрактор Millin (ґ)
Рис. 7. Оригінальні інструменти T. Millin для виконання залобкової простатектомії: голка-бумеранг для зашивання капсули простати (а), затискач для утримання голки (б), затискач для захоплення капсули простати (в), розширювач шийки сечового міхура (г), ретрактор Millin (ґ)
 На думку оперуючих урологів, перевагами залобкової простатектомії були:
На думку оперуючих урологів, перевагами залобкової простатектомії були:
- можливість візуального контролю кровотечі під час операції та забезпечення надійного гемостазу;
- відсутність розтину передньої стінки сечового міхура та його дренування надлобковим дренажем, що сприяє кращому загоєнню післяопераційної рани з відсутністю сечових нориць та болю в ділянці міхура;
- пересічення ножицями перетинчастого відділу уретри сприяє профілактиці стриктур простатичного відділу уретри, а клиноподібна резекція нижнього півкола шийки сечового міхура профілактує утворення стриктур шийки сечового міхура;
- скорочення післяопераційних ліжко-днів;
- післяопераційний період характеризується перебігом без дизуричних та больових симптомів;
- в окремих випадках – можливість зберегти простатичний відділ уретри.
За даними більшості авторів, залобкова простатектомія є технічно складним оперативним втручанням у хворих з ожирінням, що вимагає від хірурга знання анатомії залобкового простору, артеріального та венозного кровопостачання простати. В американських журналах у другій половині минулого століття з’являються статті, присвячені дослідженню артеріального та венозного кровопостачання простати, а також анатомії залобкового простору [112, 113, 144, 163, 184, 193]. Пізніше почали проводити дослідження із застосуванням залобкової простатектомії без дренування сечового міхура уретральним катетером [134, 166, 168]. 
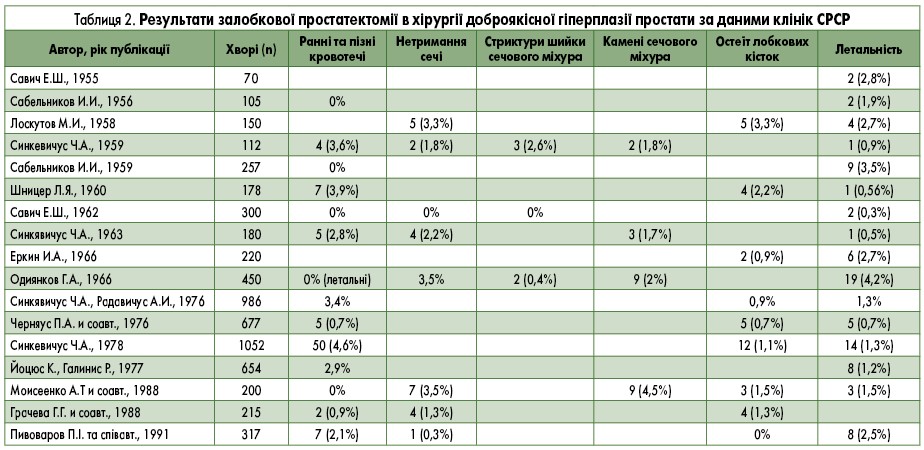
Метод залобкової простатектомії набуває популярності не лише у США, а й в інших країнах світу (Велика Британія, Німеччина, Данія, Норвегія, Італія, Франція, Бельгія, Австралія, Японія, Польща, Куба, Румунія тощо). У табл. 1 представлено результати залобкової простатектомії у серії з понад 100 операцій, які нам вдалось отримати з оригінальних праць зарубіжних авторів до початку 90-х років минулого століття. Основними показниками ефективності будь-якої простатектомії є частота інтра- та післяопераційних кровотеч (а також вимушених через це гемотрансфузій), від яких залежить число випадків післяопераційних запальних ускладнень та нетримання сечі (свідчить про травматичне ушкодження зовнішнього сфінктера сечівника), остеїту лобкових кісток та летальних наслідків. Порожні клітинки в таблиці означають, що автори статті не зазначили частоту (відсоток) цих ускладнень.
У 1954 р. виходить у світ перше видання американської урологічної книги Campbell Urology, у якій T. Millin було доручено написати розділ «Retropubic prostatectomy». Останній був на той момент президентом BAUS (1953-1955), а у 1963-1966 рр. – президентом Королівської колегії хірургів Ірландії. Його праці стосовно залобкового доступу та залонної простатектомії були високо оцінені престижною премією Francis Amory Prize Американської академії мистецтв та наук (1958), Saint Peter’s Medal від BAUS (1951). T. Millin був почесним членом багатьох урологічних асоціацій (американської, французької, австралійської, бельгійської, румунської, турецької). У молоді роки він захоплювався регбі і навіть входив до складу збірної команди Ірландії з цього виду спорту (1925) [108, 120]. У 57 років він закінчив хірургічну практику і зайнявся фермерством та землеробством. Паління (до 60 сигарет на день) призвело до раку гортані та його смерті у 1980 р.
Праці T. Millin дали змогу американському урологу Patrick C. Walsh впровадити «анатомічний доступ при радикальній простатектомії із приводу раку простати з нервозберігаючою технікою» [176] (рис. 10). P.C. Walsh протягом 15 років був редактором журналу New England Journal of Medicine та 25 років – співредактором підручника Campbell Urology, який пізніше перейменували на його честь у Campbell-Walsh Urology. У 1987 р. Р.C. Walsh запропонував виконувати симультанну передочеревинну герніопластику при радикальній хірургії простати шляхом зшивання арки поперечного м’яза живота із клубово-лобковим трактом за Nyhus [188].
 У 1948 р. R.O. Ward [199] запропонував проводити міхурово-капсулярну простатектомію для кращої візуалізації операційного поля шляхом поздовжнього розсічення передньої стінки сечового міхура та капсули простати (виконав у 50 хворих), а у 1959 р. G.W. Leadbetter et al. [157] – міхурово-капсулярну простатектомію шляхом розсічення передньої стінки сечового міхура та капсули простати у вигляді перевернутої букви V (виконали у 38 хворих). На жаль, ці модифікації надалі не знайшли застосування через розсічення детрузора (із післяопераційною дизурією) та більшу травматичність втручання.
У 1948 р. R.O. Ward [199] запропонував проводити міхурово-капсулярну простатектомію для кращої візуалізації операційного поля шляхом поздовжнього розсічення передньої стінки сечового міхура та капсули простати (виконав у 50 хворих), а у 1959 р. G.W. Leadbetter et al. [157] – міхурово-капсулярну простатектомію шляхом розсічення передньої стінки сечового міхура та капсули простати у вигляді перевернутої букви V (виконали у 38 хворих). На жаль, ці модифікації надалі не знайшли застосування через розсічення детрузора (із післяопераційною дизурією) та більшу травматичність втручання.
А.Т. Лідський 1950 р. у журналі «Хирургия» [30] друкує статтю «Внепузырная позадилобковая простатэктомия» (через 27 років після видання його монографії «Хирургические доступы к предстательной железе при гипертрофии ее»), в якій він описує свій внесок у становлення залобкової простатектомії та заявляє, що ця операція належить радянській хірургії.
Завдяки працям T. Millin, популяризації операції за кордоном, а також статті А.Т. Лідського (1950) залобкова простатектомія швидко набуває популярності у СРСР [18, 32, 33, 40, 41, 60, 61, 64-66, 68, 80, 82, 87, 89-91, 102, 104, 105]. Проте не всі урологи позитивно оцінюють залобкову простатектомію. У 1951 р. в Москві відбулась ІІ Всесоюзна конференція урологів, у ході якої провідні урологи СРСР поділилися своїм досвідом виконання залобкової простатектомії. А.А. Авдєєв, З.Ф. Ченцова [1] відзначили 8 летальних випадків із 42 виконаних залобкових простатектомій. Г.Я. Алапін [2] після виконання семи одномоментних залобкових простатектомій заявив, що операція не може отримати широкого застосування. Г.Я. Пластунов після виконання 18 залобкових простатектомій у п’яти хворих відзначив гнійні процеси в ділянці таза через негерметичне зашивання капсули простати. У цей період були захищені кандидатські дисертації із залобкової простатектомії урологами СРСР: Л.Я. Шніцер (Тюмень – Свердловськ, 1955) [103], І.І. Сабельніков (Іжевськ, 1956) [67], М.І. Лоскутов (Смоленськ, 1958) [34], І.А. Синкевичус (Каунас, 1959) [81], І.А. Єркін (Смоленськ, 1964) [17], Г.А. Одіянков (Ижевськ, 1966) [39], А. Стакенас (Вільнюс, 1968) [86], А.В. Ременякова (Іжевськ, 1970) [63], Ю.І. Дюкарєв (1990) [15]. Л.Я. Шніцер (1960) [105] зібрав літературні дані про виконання 12 714 залобкових простатектомій 37 хірургами у 13 країнах світу із середньою летальністю 2,6%.У 1963 р. виходить перша в СРСР монографія із залобкової простатектомії І.І. Сабельнікова [67]. Через ізоляцію СРСР від інших країн світу, відсутність обладнання для виконання ТУРП залобкова простатектомія стає методом вибору в хірургічному лікуванні доброякісної гіперплазії простати (раніше – аденоми простати). У табл. 2 представлено результати залобкової простатектомії в хірургії доброякісної гіперплазії простати за даними клінік колишнього СРСР.
На ІІ конференції урологів Білоруської РСР у Мінську 1974 р. радянські фахівці почали обговорювати переваги та недоліки залобкової простатектомії [89], а продовжили у 1976 р. у м. Чимкенті (Казахська РСР) на пленумі Всесоюзного товариства урологів. І.А. Синкевичус та А.І. Радавичус [83] із Каунаса (Литва) представили
У 1988 р. у Свердловську відбувся VIII Всеросійський з’їзд урологів. У цей період арсенал діагностичних методів уролога поповнився ультразвуковим дослідженням простати. О.Л. Тиктинський відмітив, що при об’ємі простати до 50 см3 доцільно виконувати ТУРП. Автор поділився досвідом 1254 черезміхурових простатектомій із післяопераційною летальністю 1,88% і рекомендував виконувати черезміхурову простатектомію у разі необхідності ревізії сечового міхура при підозрі на супутню пухлину міхура, камені, дивертикул, а також у хворих із надлобковими норицями. Залобкову простатектомію О.Л. Тиктинський застосовував із 1973 р. і мав досвід виконання 146 таких операцій. А.К. Степанов, М.Е. Горюнов [88] поділилися досвідом виконання 128 залобкових простатектомій i вважали доцільним її проведення при глибині операційної рани до 8 см, об’ємі простати >50 см3 із залобковим розташуванням її. Г.Г. Грачева и соавт. [11] використовували залобкову простатектомію з 1981 р. та мали досвід виконання 215 операцій. Переливання крові автори виконали 12 (5,5%) хворим, остеїт лобкових кісток діагностували – у 4 (1,3%), тимчасове нетримання сечі – у 4 (1,3%), пізню кровотечу із ложа простати – у 2 осіб. К. Йоцюс та співавт. [22] із Каунаса виконали з 1961 р. 1468 простатектомій, із них у понад 70% пацієнтів залобковим доступом. Нетримання сечі після операції автори відмітили у 2,17% хворих, кровотечу – у 2,99%. А.Г. Моисеенко и соавт. [35] представили досвід виконання 200 залобкових простатектомій із летальністю 1,5% та відсутністю кровотеч із ложа простати. Із ускладнень автори зареєстрували нетримання сечі у 7 (3,5%) хворих, утворення каменів у сечовому міхурі – у 9 (4,5%), склероз шийки сечового міхура – у 2 (1%), остеїт лобкових кісток – у 3 (1,5%) осіб.
У 1993 р. у м. Курську (Росія) відбувся пленум правління Всеросійського товариства урологів із проблеми діагностики та лікування доброякісної гіперплазії простати. У резолюції заходу зазначалось, що показаннями до залобкової простатектомії Мілліна – Лідського є порушення сечовипускання при вазі простати >40 г, об’ємі залишкової сечі до 150 мл при відсутності дилатації верхніх сечових шляхів, хронічної ниркової недостатності, каменів сечового міхура, високо розташованого лобкового симфізу, тучності пацієнта, геморою [62]. При залобковій простатектомії тригонізація шийки сечового міхура має виконуватися шляхом підшивання слизової оболонки міхура до задньої стінки ложа простати трьома-чотирма П-подібними ввертаючими швами (вперше
У 2002 р. в Москві відбувся Х Російський з’їзд урологів, на якому було представлено невеликий досвід виконання залобкових простатектомій російськими урологами в хірургічному лікуванні доброякісної гіперплазії простати (Абоян И.А. и соавт. – 32, Голощапов Е.Т. и соавт. – 125, Захматов Ю.М. и соавт. – 25, Ласкин В.С. и соавт. – 144 за нульової летальності та відсутності розвитку остеїту лобкових кісток, Отвечиков И.Н. и соавт. – 129). У зв’язку з розвитком новітніх технологій у хірургічному лікуванні доброякісної гіперплазії простати (біполярна ТУРП, лазерна вапоризація та енуклеація простати) відкриті простатектомії, у т.ч. і залобкову простатектомію, у Росії виконують рідко [6, 71, 72].
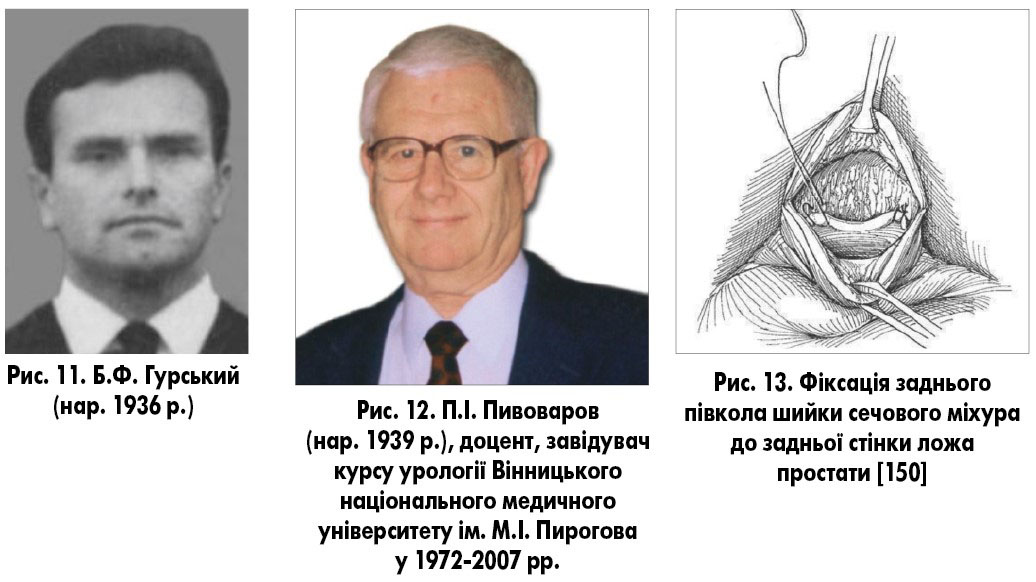
В Україні першу залобкову простатектомію виконав Б.Ф. Гурський (1969) в урологічному відділенні Вінницької обласної лікарні ім. М.І. Пирогова (рис. 11). Через розвиток остеїту лобкових кісток у хворого після операції Б.Ф. Гурський із доцентом П.І. Пивоваровим до залобкової простатектомії повернулися лише 1978 р. [53] (рис. 12). У 1983 р. [12] вони представили результати перших 79 залобкових простатектомій та впевнились у перевагах цієї операції над черезміхуровою простатектомією. Для зменшення ложа простати автори рекомендували фіксувати заднє півколо шийки сечового міхура до перетинчастого відділу уретри, що технічно було складно виконати. Із недоліків залобкової простатектомії автори називали вузький вхід у залобковий простір, глибину операційної рани до 7-10 см, кут операційної дії <90°.
У 1988 р. П.І. Пивоваров та співавт. [47] описали труднощі при впровадженні залобкової простатектомії в урологічну практику: глибина рани та вузьке поле маніпуляцій у залобковому просторі, кровотеча із капсули простати після її розсічення та ложа простати, що вимагало злагоджених дій операційної бригади та фіксацію заднього півкола шийки сечового міхура до задньої стінки ложа простати (інколи вдавалось виконати фіксацію до перетинчастої уретри) (рис. 13). Автори виконали 128 залобкових простатектомій із розвитком нетримання сечі в 1 хворого, фунікуліту (до місця резекції) – у 3 хворих, остеїту лобкових кісток – в 1 пацієнта.
З метою гемостазу та відновлення міхурово-уретрального сегмента (зменшення ложа простати та кровотечі з нього) при виконанні залобкової простатектомії П.І. Пивоваров та співавт. (1989) [48] рекомендували проводити фіксацію заднього півкола шийки сечового міхура до бічних поверхонь капсули простати за допомогою трьох П-подібних кетгутових (№ 4) лігатур. Учені доповіли про результати лікування 147 хворих, із них у 25 здійснили гемостаз за допомогою трьох П-подібних кетгутових лігатур. Через звуження шийки сечового міхура та розвиток її стриктури при накладанні трьох П-подібних кетгутових лігатур старший ординатор урологічного відділення Вінницької обласної клінічної лікарні ім. М.І. Пирогова О.Л. Кобзін запропонував накладати лише дві П-подібні кетгутові лігатури на заднє півколо шийки сечового міхура при тригонізації її у порожнину ложа [26] (рис. 14). Особливість накладання П-подібних лігатур полягала у їх розміщенні ззовні шийки сечового міхура (профілактика контакту лігатур із сечею та утворення каменів на лігатурах) та вивертанні слизової шийки в порожнину ложа простати (профілактика утворення стриктури шийки сечового міхура). Заслуга П.І. Пивоварова в роки опанування лікарями клініки методики залобкової простатектомії полягала у популяризації переваг цієї операції та постановки її «на потік». Модифікація П.І. Пивоварова полягала у накладанні 8-подібного широкого шва на передню поверхню простати (капсулу) при перев’язуванні дорзального венозного комплексу, обмеження поперечного розрізу капсули, накладання П-подібних кетгутових лігатур на заднє півколо шийки сечового міхура. Крім того, він розширив показання до залобкової простатектомії незалежно від конституції та маси тіла хворого, глибини операційної рани, розмірів гіперплазованих вузлів простати та напрямку їх росту, наявності каменів сечового міхура, а також за відсутності спеціальних інструментів [50, 51, 54, 55]. При загрозливій кровотечі із розсіченої капсули простати (дорзального венозного комплексу), а також при «прорізуванні» лігатури при енуклеації гіперплазованих вузлів використовували
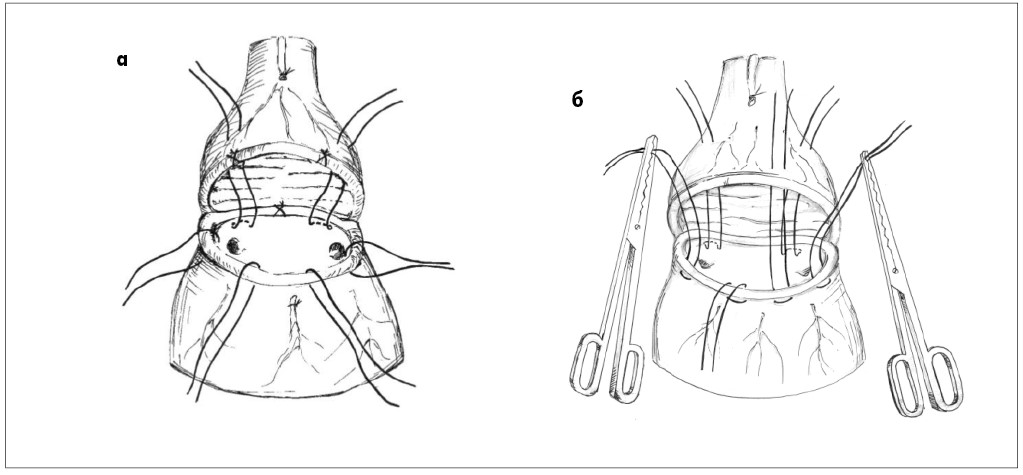 Рис. 14. Методика гемостазу та відновлення міхурово-уретрального сегмента при залобковій простатектомії: а – за допомогою двох П-подібних кетгутових лігатур (№ 6 за метричним розміром) на заднє півколо шийки сечового міхура та чотирьох вузлових – на переднє; б – за допомогою двох П-подібних кетгутових лігатур (№ 6 за метричним розміром) на заднє півколо шийки сечового міхура та чотирьох П-подібних – на переднє при великих розмірах ложа простати для низведення шийки міхура в порожнину ложа [26]
Рис. 14. Методика гемостазу та відновлення міхурово-уретрального сегмента при залобковій простатектомії: а – за допомогою двох П-подібних кетгутових лігатур (№ 6 за метричним розміром) на заднє півколо шийки сечового міхура та чотирьох вузлових – на переднє; б – за допомогою двох П-подібних кетгутових лігатур (№ 6 за метричним розміром) на заднє півколо шийки сечового міхура та чотирьох П-подібних – на переднє при великих розмірах ложа простати для низведення шийки міхура в порожнину ложа [26]
У журналі «Урология и нефрология» (1991, № 2) вийшла стаття П.І. Пивоварова та співавт. [49] про результати лікування 317 хворих на доброякісну гіперплазію простати залобковим доступом. При цьому кровотечу після залобкової простатектомії зафіксовано у 7 (2,1%) хворих, що значно менше порівняно з черезміхуровою простатектомією (4,8%); летальність становила відповідно 2,5 та 4,2%. У 1993 р. на VII пленумі наукового товариства урологів України П.І. Пивоваров представив досвід оперативного лікування 489 хворих залобковим доступом [50]. У 2005 р. П.І. Пивоваров та співавт. [53] показали результати 1300 залобкових простатектомій із летальністю 1,22%. За матеріалами клініки опубліковано науково-методичний посібник [51] та захищено дві кандидатські дисертації (Барало І.В., 1998; Пушкар О.М., 2001) [3, 59]. П.І. Пивоваров наполягав також на виконанні симультанної передочеревинної герніопластики при залобковій простатектомії шляхом зшивання арки поперечного м’яза живота із клубоволобковим трактом за Nyhus [188]. Через рецидив пахвинних гриж після симультанних операцій доцент В.І. Горовий запропонував доповнювати пластику задньої стінки пахвинного каналу встановленням синтетичного поліпропіленового сітчастого імплантата поверх накладених швів [9, 85]. При загрозливих кровотечах під час залобкових (а також черезміхурових) простатектоміях (із тампонадою сечового міхура згортками крові або без такої) М.П. Кавка (Вінницька обласна клінічна лікарня ім. М.І. Пирогова) запропонував розтинати сечовий міхур та виконувати комбінований гемостаз шийки міхура та ложа простати шляхом накладання чотирьох П-подібних кетгутових (№ 6) лігатур із захопленням всього кола шийки (із виведенням лігатур по уретрі назовні) та одночасним встановленням катетера Фолея поряд із лігатурами [23, 24]. На базі урологічного відділення Вінницької обласної лікарні пройшли стажування з опануванням техніки залобкової простатектомії лікарі із Кіровограда, Сум, Феодосії, Сімферополя, Севастополя та інших міст України.
 Особисте спілкування П.І. Пивоварова із професором П.С. Серняком на Всесоюзній конференції онкологів СРСР «Актуальные вопросы усовершенствования поликлинического облуживания онкологических больных» (м. Вінниця, 19-20 листопада 1987 р.) сприяло впровадженню П.С. Серняком залобкової простатектомії в Донецькому регіоні. У 1997 р. в матеріалах наукових праць V Міжнародного конгресу урологів (м. Харків) була представлена П.С. Серняком та співавт. [74] модифікація залобкової простатектомії із формуванням міхурово-уретрального сегмента за допомогою спеціального апарата (рис. 15, 16). П.С. Серняк та співавт. (1997) [75] показали результати хірургічного лікування 1715 хворих, з яких у 1003 було виконано залобкову простатектомію (з 1989 по 1996 р.). С.М. Шамраєв [92-96] детально представив новий спосіб формування міхурово-уретрального анастомозу при виконанні залобкової простатектомії, а у 1999 р. захистив кандидатську дисертацію [97]. У 1998 р. П.С. Серняк та співавт. [76] відмітили, що із 1932 хворих, які були прооперовані на кафедрі урології Донецького державного медичного університету у 1989-1997 рр. із приводу доброякісної гіперплазії простати, стриктури уретри та шийки сечового міхура виникли у 71 пацієнта (3,7%), із них у 60 (84,5%) після черезміхурової простатектомії, у 6 (8,5%) – залобкової простатектомії, у 5 (7,0%) осіб – після ТУРП. У 1999 р. Ю.П. Серняк та співавт. [77] представили результати лікування 1113 хворих, яким була виконана залобкова простатектомія, а П.С. Серняк та співавт. 2004 р. [97] – 2032 пацієнтів (при цьому залобкова простатектомія становила 59,1% від усіх хірургічних втручань на простаті). Автори виконували залобкову простатектомію при об’ємі простати >60 см3, у 152 хворих провели залобкову простатектомію за ургентними показаннями (гостра затримка сечі), післяопераційний ліжко-день становив 10±0,7 дня.
Особисте спілкування П.І. Пивоварова із професором П.С. Серняком на Всесоюзній конференції онкологів СРСР «Актуальные вопросы усовершенствования поликлинического облуживания онкологических больных» (м. Вінниця, 19-20 листопада 1987 р.) сприяло впровадженню П.С. Серняком залобкової простатектомії в Донецькому регіоні. У 1997 р. в матеріалах наукових праць V Міжнародного конгресу урологів (м. Харків) була представлена П.С. Серняком та співавт. [74] модифікація залобкової простатектомії із формуванням міхурово-уретрального сегмента за допомогою спеціального апарата (рис. 15, 16). П.С. Серняк та співавт. (1997) [75] показали результати хірургічного лікування 1715 хворих, з яких у 1003 було виконано залобкову простатектомію (з 1989 по 1996 р.). С.М. Шамраєв [92-96] детально представив новий спосіб формування міхурово-уретрального анастомозу при виконанні залобкової простатектомії, а у 1999 р. захистив кандидатську дисертацію [97]. У 1998 р. П.С. Серняк та співавт. [76] відмітили, що із 1932 хворих, які були прооперовані на кафедрі урології Донецького державного медичного університету у 1989-1997 рр. із приводу доброякісної гіперплазії простати, стриктури уретри та шийки сечового міхура виникли у 71 пацієнта (3,7%), із них у 60 (84,5%) після черезміхурової простатектомії, у 6 (8,5%) – залобкової простатектомії, у 5 (7,0%) осіб – після ТУРП. У 1999 р. Ю.П. Серняк та співавт. [77] представили результати лікування 1113 хворих, яким була виконана залобкова простатектомія, а П.С. Серняк та співавт. 2004 р. [97] – 2032 пацієнтів (при цьому залобкова простатектомія становила 59,1% від усіх хірургічних втручань на простаті). Автори виконували залобкову простатектомію при об’ємі простати >60 см3, у 152 хворих провели залобкову простатектомію за ургентними показаннями (гостра затримка сечі), післяопераційний ліжко-день становив 10±0,7 дня.
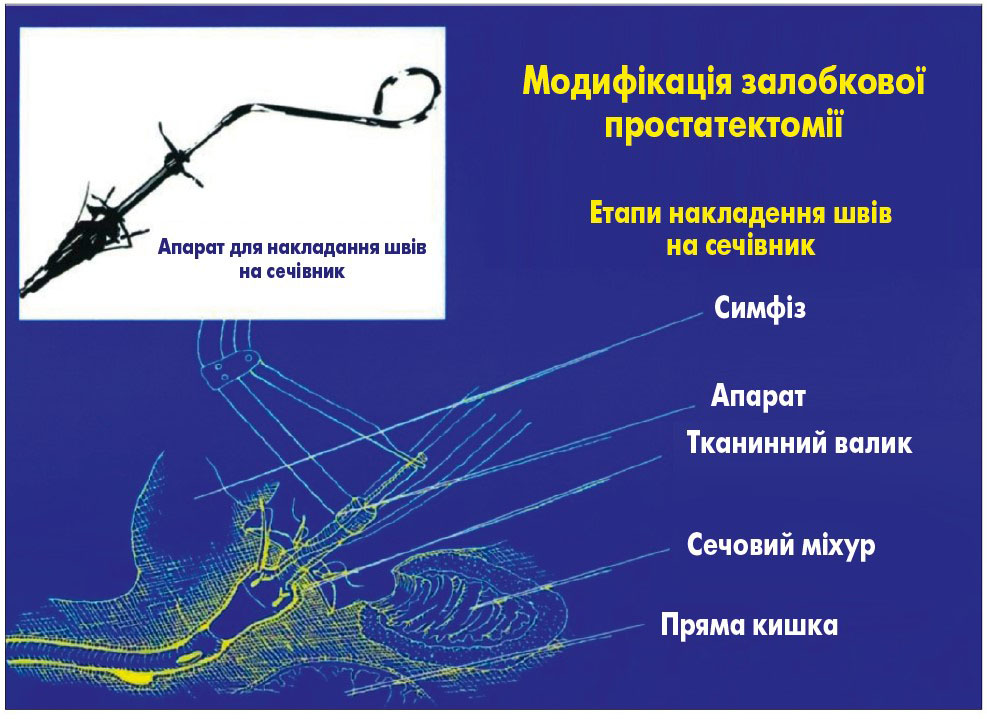 Рис. 16. Спосіб формування міхурово-уретрального анастомозу при виконанні залобкової простатектомії [92-96]
Рис. 16. Спосіб формування міхурово-уретрального анастомозу при виконанні залобкової простатектомії [92-96]
У 2013 р. С.М. Шамраєв та співавт. [98] підсумували досвід виконання 3421 залобкової простатектомії за період 1989-2012 рр., при цьому у ранньому післяопераційному періоді інфекційні ускладнення мали місце у 15,5% хворих, кровотеча із ложа простати – у 4,7%; летальність за період 1989-1993 рр. становила 2,2%, за період 2009-2013 рр. – 0%. У пізньому післяопераційному періоді вчені відмітили ускладнення у 124 (3,6%) пацієнтів, із них стриктури уретри – у 25 (0,7%), нетримання сечі – у 85 (2,5%) осіб.
Через різні причини (глибина операційної рани, кровотеча з капсули простати при її розсіченні, відсутність інформації та навчального матеріалу, необхідність злагоджених дій бригади хірургів та оснащення для виконання малоінвазивних хірургічних втручань на простаті при її гіперплазії тощо) в Україні залобкову простатектомію сьогодні застосовують рідко [7, 20]. Ю.М. Кудрявцев та В.М. Пащенко (2002) [27] із Сум описали свій перший досвід виконання залобкової простатектомії у 43 хворих на доброякісну гіперплазію простати у 2000-2001 рр. Автори відмітили, що залобкова простатектомія є технічно складним оперативним втручанням, може мати серйозні ускладнення, тому її не слід розглядати як золотий стандарт хірургічного лікування доброякісної гіперплазії простати. Разом із тим операція залобковим доступом має переваги над черезміхуровою простатектомією: чітка візуалізація всіх етапів операції, можливість контролювати кровотечу, зменшення післяопераційної морбідності. Ю.М. Кудрявцев та С.Б. Лях (2004) [28] представили результати лікування 83 хворих, яким була виконана залобкова простатектомія. В 1 (1,2%) хворого мала місце інтраопераційна кровотеча, яка вимагала гемотрансфузії; в 1 (1,2%) – гострий пієлонефрит; в 1 (1,2%) – гострий орхоепідидиміт; у 5 (6,0%) – просочування сечі в післяопераційну рану; у 3 (3,6%) осіб – нетримання сечі. Фахівці порівняли частоту післяопераційних ускладнень залобкової та черезміхурової простатектомій і виявили, що після останньої вони зустрічалися частіше.
В.М. Мягкий та співавт. (2005) [37] із Кіровограда представили результати лікування 436 хворих, яким вони у 2000-2004 рр. виконали залобкову простатектомію. Частота ранніх ускладнень після залобкової простатектомії становила 16,5%, летальність – 0,7% та 11,1 післяопераційних ліжко-дня. Загострення пієлонефриту діагностовано у 20 (4,6%) пацієнтів, орхоепідидиміт – у 3 (0,7%), фунікуліт – у 2 (0,5%), нагноєння рани – у 7 (1,6%) осіб. Ці показники були значно кращими, ніж після виконання черезміхурової простатектомії.
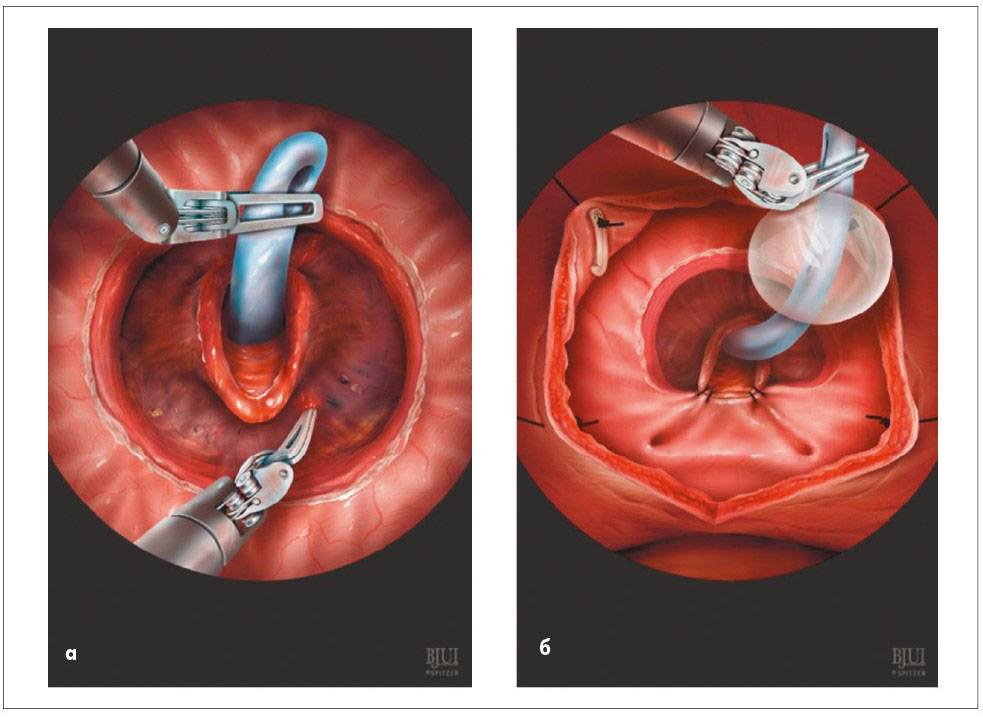
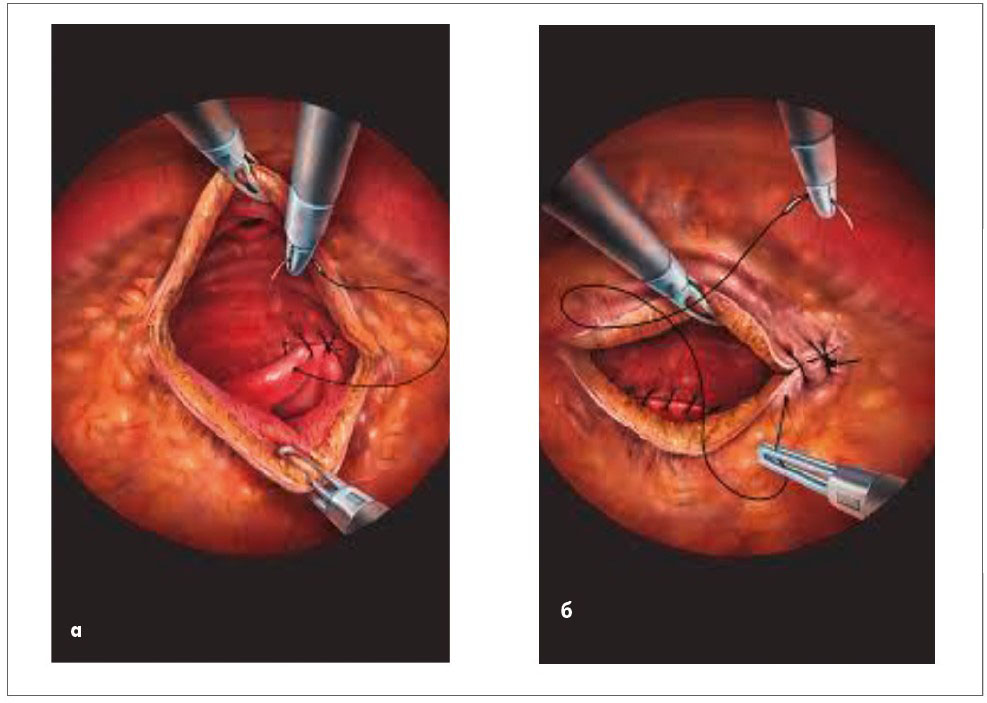
Прогрес у лапароскопічній хірургії сприяв виконанню M.B. Mаriano et al. у 2002 р. [167] першої лапароскопічної простатектомії поздовжнім міхуровокапслярним розрізом у пацієнта з доброякісною гіперплазією простати (автори видалили гіперплазовані вузли простати вагою 120 г, інтраопераційна крововтрата становила 800 мл). Першу робот-асистовану простатектомію із приводу доброякісної гіперплазії простати здійснив Rene Sotelo (Венесуела) 2008 р. [190, 191]. Він виконав поперечний розріз капсули та шийки сечового міхура з тригонізацією (зшиванням) заднього півкола шийки сечового міхура до задньої стінки уретри (рис. 17). Роботизована простатектомія набула популярності завдяки перевагам над традиційною лапароскопічною за рахунок кращої візуалізації операційного поля (стереоскопія) та обертальної здатності інструментарію, а також внаслідок швидкого опанування навичок лапароскопічної хірургії [36, 129, 139, 191]. Завдяки цьому вдається виконати анастомоз між шийкою сечового міхура та перетинчастим відділом уретри, мінімалізувати травматичність втручання, зменшити інтраопераційну крововтрату, післяопераційний больовий синдром та кількість післяопераційних ліжко-днів (рис. 18-20).
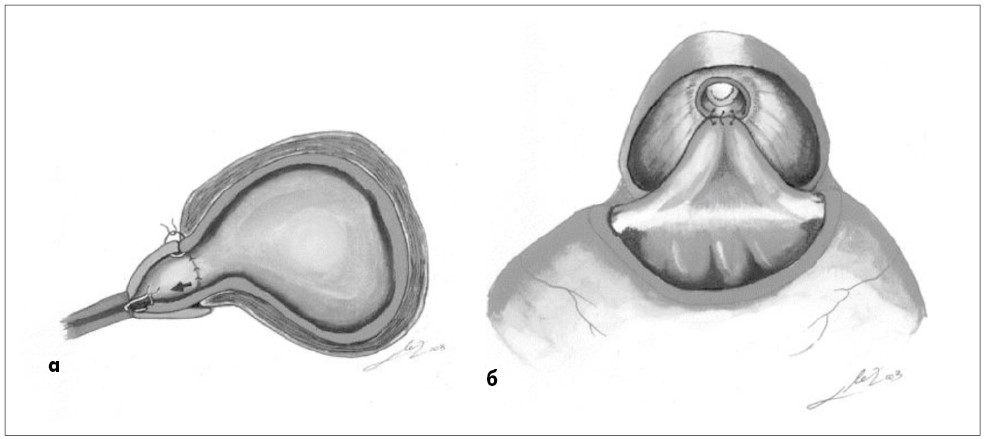 Рис. 17. Тригонізація (а) та фіксація (б) заднього півкола шийки сечового міхура до задньої стінки перетинчастої уретри за Rene Sotelo при лапароскопічній та роботизованій простатектомії у хворих на доброякісну гіперплазію простати [190, 191]
Рис. 17. Тригонізація (а) та фіксація (б) заднього півкола шийки сечового міхура до задньої стінки перетинчастої уретри за Rene Sotelo при лапароскопічній та роботизованій простатектомії у хворих на доброякісну гіперплазію простати [190, 191]
Рис. 18. Тригонізація та фіксація шийки сечового міхура до задньої стінки перетинчастої уретри при лапароскопічній та роботизованій простатектомії у хворих на доброякісну гіперплазію простати (а, б) [109]
Рис. 19. Тригонізація та фіксація заднього півкола («губи») шийки сечового міхура до задньої стінки капсули простати (ложа простати) під час роботизованої простатектомії (а), зашивання капсули простати (б) [109]
Рис. 20. Етапи фіксації шийки сечового міхура до перетинчастого відділу уретри під час роботизованої простатектомії (а-г) у хворих на доброякісну гіперплазію простати [129]
Експерти Європейської асоціації урології (EAU, 2019) [136] рекомендують виконувати відкриту простатектомію (залобкову та черезміхурову) при об’ємі простати >80 мл та за відсутності апаратури для проведення лазерної енуклеації гіперплазованих вузлів залози. Іншими показаннями до залобкової простатектомії, на думку більшості урологів, які оперують залобковим доступом, є анкілоз кульшових суглобів (неможливість виконання трансуретральної хірургії простати – моно- та біполярної ТУРП, лазерної вапоризації та енуклеації простати), а також наявність пахвинної грижі, яку усувають симультанною передочеревинною герніопластикою з одного поперечного надлобкового розрізу [9, 16, 99, 100, 106, 133, 140, 154, 197].
Не потрібно нехтувати й особистим досвідом та вподобанням хірурга, а також традиціями урологічної клініки, забезпеченням її сучасним обладнанням для проведення малоінвазивного ендоскопічного (трансуретрального, лапароскопічного, роботизованого) втручання на простаті. У 2007 р. J. Zargooshi [201] з Ірану представив короткострокові результати залобкової простатектомії у 3000 хворих, які були прооперовані у 1988-2004 рр. із приводу доброякісної гіперплазії простати. Середній вік хворих становив 69 років, середній об’єм простати – 71 мл, повторні операції було виконано лише 29 (1%) пацієнтам через кровотечу, гемотрансфузію – 99 (3,3%) хворим. Інфекція рани відмічена у 37 (1,2%) осіб, померли 3 (0,1%) хворих через інфаркт міокарда.
Натепер частота відкритих простатектомій у структурі хірургічних втручань на простаті через її доброякісну гіперплазію у США, Австралії та економічно розвинених країнах Європи (Велика Британія) не перевищує 1%, хоча в інших країнах (Швеція, Франція, Італія, Ізраїль) цей показник досягає 12-30% [197].
У структурі хірургічних втручань на базі урологічних відділень України питома вага хворих, прооперованих із приводу доброякісної гіперплазії простати, становить 15-50% [69]. Щорічно в країні виконують до 16 тис. простатектомій, післяопераційна летальність не перевершує 0,4-0,5% [70]. Внаслідок різних причин відкрита простатектомія зберігає пріоритетні позиції у багатьох регіонах України [4, 5, 7, 44, 45, 77, 79, 98].
Отже, простатектомія залобковим доступом в хірургії доброякісної гіперплазії простати має більш ніж
Література
- Авдеев А.А., Ченцова З.Ф. Позадилобковая внепузырная простатэктомия: труды ІІ Всесоюзной конференции урологов, 27-30 января 1951 г. Москва, 1954. – С. 107-108.
- Алапин Г.Я. Современное лечение аденомы простаты: труды ІІ Всесоюзной конференции урологов, 27-30 января 1951 г., Москва, 1954. – С. 98-99.
- Барало І.В. Розробка алгоритмів вибору хірургічного лікування та післяопераційного спостереження і реабілітації хворих на аденому передміхурової залози: Автореф. дис. ... канд. мед. наук. – Київ, 1998. – 21 с.
- Барало І.В. Проста залобкова простатектомія та трансуретральна резекція в лікуванні доброякісної гіперплазії та інцидентального раку передміхурової залози // Здоровье мужчины. – 2013. – № 2. – C. 115-116.
- Бачурін Г.В., Довбиш М.А., Бачурін В.І. та ін. Доброякісна гіперплазія передміхурової залози, супроводжуючі її захворювання та їх лікування // Урологія. – 2017. – № 2. – С. 27-32.
- Велиев Е.И., Соколов А.Е., Богданов А.Б., Илюхин Л.В. Модифицированная техника позадилонной аденомэктомии (техника РМАПО). Урология. – 2012. – № 4. – С. 65-68.
- Возианов А.Ф., Пасечников С.П., Клименко Я.Н., Грицай В.С. Открытая простатэктомия в хирургическом лечении доброкачественной гиперплазии предстательной железы // Здоровье мужчины. – 2008. – № 1. – С. 196-199.
- Гольдберг В.В. Хирургия аденомы предстательной железы. – Рига: Латгосиздат, 1960. – 410 с.
- Горовий В.І., Барало І.В., Капшук О.М., Балацький О.Р. Безпосередні та віддалені результати симультанної передочеревинної пластики пахвинних гриж при виконанні одномоментної залобкової простатектомії. Актуальні питання сучасної урології, онкоурології, сексопатології та андрології: Зб. праць Всеукраїнської науково-практичної конференції, 11-12 жовтня 2018 р., м. Яремче. – Івано-Франківськ: Місто НВ, 2018. – С. 30-33.
- Гостра кровотеча в урології. Веденко Б.Г., Головенко В.П., Горовий В.І. та ін. – Вінниця: Мерк’юрі-Поділля, 1999. – 240 с.
- Грачева Г.Г., Сурков Т.В., Коротков М.И., Грачев В.Г. Наш опыт в лечении аденомы простаты. VIII Всероссийский съезд урологов: Тез. докл. – Москва, 1988. – С. 290-291.
- Гурский Б.Ф., Пивоваров П.И. Сравнительная оценка различных способов аденомэктомии. Актуальные вопросы урологии: Тез. докл. – Львов, 1983. – С. 107-109.
- Доброкачественная гиперплазия предстательной железы / Под ред. Н.А. Лопаткина. – Москва, 1997. –169 с.
- Дюкарев Ю.И. О выборе оптимального варианта позадилобкового доступа к предстательной железе. VIII Всероссийский съезд урологов: Тез. докл. – Москва, 1988. – С. 314-315.
- Дюкарев Ю.И. Хирургия аденомы предстательной железы позадилонным способом (топографо-анатомическое исследование): Автореф. дис. … канд. мед. наук. Харьков, 1990. – 23 с.
- Еникеев М.Э., Сирота Е.С., Абдусаламов А.Ф., Хамраев О.Х. Симультанные операции при заболеваниях простаты и паховых грыжах // Медицинский вестник Башкортостана. – 2015. Т. 10. – № 3. – С. 92-94.
- Еркин И.А. Непосредственные и отдаленные осложнения после надлобковой чрезпузырной и позадилобковой внепузырной аденомэктомий: Автореф. дис. … канд. мед. наук. – Смоленск, 1964. – 20 с.
- Еркин И.А. Ранняя летальность после надлобковых чреcпузырных и позадилобковой внепузырной аденомэктомии: Материалы XXIV науч. конф. Смоленского государственного института. – Смоленск, 1966. – С. 114-115.
- Ерухимов Л.С. История простатэктомии в Росии// Урология. – 1960. – № 6. – С. 51-56.
- Зайцев В.І., Кудрявцев Ю.М., Іллюк І.І. Анатомо-фізіологічні кореляції між залобковим та черезміхуровим видаленням простати з приводу її доброякісної гіперплазії // Буковинський медичний вісник. – 2003. Т. 7. – № 4. C. – 66-69.
- Йоцюс К., Галинис Р. Кровотечение после аденомэктомии: Тез. докл. II конф. урологов Литовской ССР. – Каунас, 1977. – С. 17-19.
- Йоцюс К., Навицкас Р., Мицкявичюс И. Осложнения после аденомэктомии предстательной железы в аспекте времени: VІІІ Всероссийский съезд урологов: Тез. докл. – Москва, 1988. – С. 334-335.
- Кавка Н.П., В.И.Горовой, А.Л.Кобзин и др. О методике гемостаза при черезпузырной аденомэктоми // Урология и нефрология. – 1993. – № 6. – С. 33-36.
- Кавка Н.П., Горовой В.И., Кобзин А.Л. и др. Методика гемостаза при череспузырном удалении аденомы предстательной железы // Клиническая хирургия. –1993. –№ 12. –С. 32-34.
- Кан Д.В., Степанов А.К. Позадилонная внепузырная аденомэктомия // Урология и нефрология.– 1978. – № 3. – С. 41-43.
- Кобзін О.Л., Головенко В.П., Горовий В.І., Сапсай А.О. Спосіб гемостазу та відновлення міхурово-уретрального сегмента при залонній простатектомії: Питання медичної практики та теорії. – Вінниця, 2006. – С. 44-47.
- Кудрявцев Ю.М., Пащенко В.М. Наш досвід виконання позаміхурової простатектомії: Материалы Х Юбилейной научно-практической конференции урологов с международным и межрегиональным участием. – Харьков, 2002. – С. 177-180.
- Кудрявцев Ю.М., Лях С.Б. Післяопераційні ускладнення простої простатектомії з приводу доброякісної гіперплазії простати: Материалы ХІІ научно-практической конференции урологов с международным и межрегиональным участием. – Харьков, 2004. – С. 162-165.
- Лесовой В.Н., Гарагатый И.А., Белевцова Я.С. К 165-летию со дня рождения А.Г. Подреза // Урологія, андрологія, нефрологія. Харків, 2017. – С. 21-22.
- Лидский А.Т. Хирургические подступы к предстательной железе при гипертрофии ее. – Астрахань, 1923. – 62 с.
- Лидский А.Т. Внепузырная позадилобковая простатэктомия // Хирургия. – 1950. – № 1. – С. 73-76.
- Лоскутов М.И. К вопросу о границах и способах аденомэктомии при аденоме простаты // Урология. – 1958. – № 4. – С. 42-45.
- Лоскутов М.И. Анализ послеоперационной летальности при чрезпузырных и внепузырных простатэктомиях: Труды Смоленского государственного мед. ин-та Т. Х. – Смоленск, 1958. – С. 179-195.
- Лоскутов М.И. Сравнительная оценка эффективности надлобкового чрезпузырного и позадилобкового внепузырного методов простатэктомии при гипертрофии предстательной железы: Автореф. дис. … канд. мед. наук. – Смоленск, 1958. – 19 с.
- Моисеенко А.Т., Братчиков О.И., Дюкарев Ю.И. Опыт 200 операций внепузырной позадилобковой аденомэктомии: VІІІ Всероссийский съезд урологов: Тез. докл. – Москва, 1988. – С. 305-306.
- Мустафаев А.Т., Кызласов П.С., Дианов М.П. и др. Хирургическое лечение доброкачественной гиперплазии предстательной железы: прошлое и настоящее // Урологические ведомости. – 2019. – Т. 9. – № 1. – С. 47-56.
- Мягкий В.М., Вовк В.М., Червоный Ю.А. и др. Инфекционные осложнения при операциях на простате // Материалы XIII международной и межрегиональной научно-практической конференции урологов и Республиканской ассоциации «Рациональной использование антибиотиков». – Харьков, 2005. – С. 207-209.
- Невідкладна урологія в практиці лікарів хірургічного профілю: Навч. посібник / За ред. В.І. Горового, В.О. Шапринського, Г.В. Чайки, І.В. Барало, О.М. Капшука. – Вінниця: ТОВ «ТВОРИ», 2018. – 824 с.
- Одиянков Г.А. Отдаленные результаты пузырно-залобковой аденомэктомии: Автореф. дис. … канд. мед. наук. – Ижевск, 1966. – 23 с.
- Одиянков Г.А., Иванов Ю. П. К модификации залобковой аденомэктомии // Вопросы клинической хирургии: Сб. научных работ клинических больниц г. Ижевска. – Ижевск, 1971. – С. 239-241.
- Одиянков Г.А., Золотарев Н.Ф. Сравнительная оценка чреспузырной и залобковой аденомэктомии // Вопросы клинической хирургии. – Ижевск, 1983. – С. 192-194.
- Основні показники урологічної допомоги в Україні за 2015-2016 рр. (відомче визнання) / Н.О. Сайдакова та ін. – Київ, 2017. – 190 с.
- Пасєчніков С.П. Історія розвитку урології в Україні // Медицинские аспекты здоровья мужчины. – 2011. – № 2. – С. 22-25.
- Переверзев А.С. Сохранят ли урологи в арсенале лечения открытую аденомэктомию // Здоровье мужчины. – 2009. – № 4. – С. 230-234.
- Переверзев А.С., Сергиенко Н.Ф. Аденома предстательной железы. – Київ, 1998. – 278 с.
- Петров В.Н. Позадилобковая субкапсулярная простатэктомия / Аденома предстательной железы: Материалы V Международного конгресса урологов // Под ред. проф. А.С. Переверзева. – Харьков: Факт, 1997. – С. 188-190.
- Пивоваров П.И., Гурский Б.Ф., Максимов В.Д. О позадилобковом доступе в хирургии инфравезикальной обструкции // Урология. – Вып. 22. – 1988. – С. 47-51.
- Пивоваров П.И., Гурский Б.Ф., Максимов В.Д. Гемостаз при внепузырной позадилобковой аденомэктомии // Урология. – Вып. 23. – 1989. – С. 65-67.
- Пивоваров П.И., Гурский Б.Ф., Максимов В.Д., Горовой В.И. Методика гемостаза при внепузырной позадилобковой аденомэктомии // Урология и нефрология – 1991. – № 2. – С. 37-41.
- Пивоваров П.І. Позаміхуровий позадулонний доступ у хірургії аденоми передміхурової залози / Праці VII Пленуму наукового товариства урологів України. – Київ, 1993. – С. 273-274.
- Пивоваров П.И., Кубильос X., Пушкарь А.М. Современные подходы к диагностике и лечению заболеваний простаты. – Винница: Тезис, 1999. – 188 с.
- Пивоваров П.І., Головенко В.П., Горовий В.І. та ін. Нетримання сечі, стриктури заднього відділу уретри та шийки сечового міхура після залонної та черезміхурової простатектомії // Актуальні питання урології. – Чернівці: БДМА, 2003. – С. 25-27.
- Пивоваров П.І., Барало І.В., Горовий В.І. Одномоментна залонна простатектомія в хірургічному лікуванні хворих на гіперплазію простати // Питання експериментальної та клінічної медицини: Збірник статей, вип. 9, т. 1. – Донецьк, 2005. – С. 68-71.
- Пивоваров П.І., Головенко В.П., Горовий В.І. та ін. Шляхи покращення результатів одномоментної залонної простатектомії // Питання медичної практики та теорії. – Вінниця, 2006. – С. 56-60.
- Пивоваров П.І., Головенко В.П., Горовий В.І. та ін. Профілактика та лікування інфекційно-запальних ускладнень у чоловічих статевих органах після одномоментної залонної простатектомії // Актуальні питання урології. – Чернівці: БДМУ, 2006. – С. 97-99.
- Портной А.С. Хирургические лечения аденомы предстательной железы. – Ленинград: «Медицина», 1965. – 200 с.
- Пушкар О.М. Віддалені результати модифікованої одномоментної позадулонної простатектомії // Лікування та діагностика. – № 4/1999 – № 1/2000. – С. 76-78.
- Пушкар О.М. Безпосередні результати оптимізації одномоментної позалонної простої простатектомії // Урологія. – 2000. – № 1. – С. 22-25.
- Пушкар О.М. Модифікація одномоментної залонної простатектомії: Автореф. дис. … канд. мед. наук. – Київ, 2001. – 18 с.
- Радавичус А., Лайненс Л. Сравнительная оценка некоторых показателей при позадилобковой и череспузырной простатоаденомэктомии // Материалы XXIII науч. конф. Каунасского мед. ин-та. – Каунас, 1975. – С. 301-302.
- Рахманина А.Ф. Аденомэктомия по методу А.Т. Лид-ского // Материалы первой научн.-практ. конф. городских клинических больниц №№ 1, 2, 6, посвященной XXIV съезду Коммунистической партии Советского Союза. – Фрунзе, 1972. – С. 74-75.
- Резолюция пленума правления Всероссийского общества урологов по проблеме «Диагностика и лечение аденомы предстательной железы» (Курск 27-28 мая 1993 г.) // Урол. инефр. – 1994. – № 5. – С. 53.
- Ремнякова А.В. Вторичный хронический пиелонефрит при аденоме предстательной железы: Автореф. дис. … канд. мед. наук. – Ижевск, 1970. – 26 с.
- Ремнякова А.В., Одиянков Г.А., Шаламов Л.И. Модификация шва капсулы при залобковой аденомэктомии // Клин. аспекты хирургии: Труды факт. хирургической клиники. Вып. VI. – Устинов, 1986. – С. 78-81.
- Сабельников И.И. О показаниях и противопоказаниях к простатэктомии // Урология. – 1956. – №2. – С. 15-18.
- Сабельников И.И. Опыт 260 пузырно-залобковых операций на простате // Новый хирургический архив. – 1959. – №3. – С. 43-46.
- Сабельников И.И. Гипертрофия предстательной железы. – Москва: Государственное издание медицинской литературы, 1963. – 216 с.
- Савич Е.Ш. Позадилобковая внепузырная простатэктомия // Урология. – 1955. – № 4. – С. 15-20.
- Сайдакова Н.О., Старцева Л.М., Кузнєцов В.В., Грицай В.С. Доброякісна гіперплазія передміхурової залози у структурі госпіталізованої захворюваності та оперативних втручань // Здоровье мужчины. – 2009. – № 1. – С. 172-178.
- Сайдакова Н.О., Стусь В.П., Дмитришин С.П. та ін. Епідеміологія доброякісної гіперплазії передміхурової залози в Україні // Урологія. – 2018. – № 3. – С. 5-12.
- Сергиенко Н.Ф. Экстрауретральная аденомэктомия. – М.: Издательство Патриот, 2010. – 336 с.
- Сергиенко Н.Ф., Васильченко М.И., Щекочихин А.В. и др. Позадилобковая уретро- и сосудосохраняющая экстрауретральная аденомэктомия // Урология. – 2012. – № 5. – С. 96-99.
- Серняк П.С., Виненцов Ю.А., Шамраев С.Н. Хирургическое лечение больных аденомой предстательной железы // Современные методы лечения аденомы предстательной железы: Труды конф. научн. общества урологов Украины. – Киев, 1997. – С. 85-87.
- Серняк П.С., Виненцов Ю.А., Шамраев С.Н., Кобец В.Г. Модификация позадилобковой аденомэктомии предстательной железы / Аденома предстательной железы: Материалы V Международного конгресса урологов // Под ред. проф. А.С. Переверзева. – Харьков: Факт, 1997. – С. 164-167.
- Серняк П.С., Виненцов Ю.А., Шамраев С.Н., Кобец В.Г. Анализ результатов хирургического лечения больных аденомой предстательной железы / Аденома предстательной железы: Материалы V Международного конгресса урологов // Под ред. проф. А.С. Переверзева. – Харьков: Факт., 1997. – С. 173-177.
- Серняк П.С., Виненцов Ю.А., Шамраев С.Н., Кобец В.Г. К вопросу профилактики обструктивних осложнений хирургического лечения больных доброкачественной гиперплазией предстательной железы Материалы VІ Международного конгресса урологов, по священного 75-летию Харьковского института усовершенствования врачей // Под ред. проф. А.С. Переверзева. – Харьков: Факт, 1998. – С. 243-245.
- Серняк Ю.П., Вінєнцов Ю.О., Шамраєв С.М. Наш досвід хірургічного лікування гіперплазії передміхурової залози // Урологія. – 1999. – № 2. – С. 48-51.
- Серняк Ю.П., Вінєнцов Ю.О., Золочевський С.А. Наші результати хірургічного лікування гіперплазії передміхурової залози // Актуальні питання медичної науки та практики: Збірник наукових праць ЗМАПО. – Вип. 67, кн. 2. – Запоріжжя: Дике поле. – 2004. – С. 99-104.
- Серняк Ю.П., Криштопа М.В., Крижановський І.Д. Порівняльна оцінка результатів простатектомії і трансуретральної резекції передміхурової залози у хворих із доброякісною гіперплазією простати // Медицина транспорту України. – 2012. – № 2. – С. 87-91.
- Синкевичус Ч.А. Позадилобковая внепузырная аденомэктомия предстательной железы // Урология. – 1956. – №2. – С. 6-14.
- Синкевичус Ч.А. Позадилобковая внепузырная аденомэктомия: Автореф. дис. … канд. мед. наук. – Каунас, 1959. – 29 с.
- Синкевичус Ч.А. Позадилобковая внепузырная аденомэктомия по А.Т. Лидскому // Вестник хирургии им. Грекова. – 1963. – Т. 90, № 1. – С. 79-83.
- Синкевичус Ч.А., Радавичус А.И. 22-летний опыт применения позадилобковой внепузырной аденомэктомии / Пленум Всесоюзного научного общества урологов: Тез. докл. – Чимкент, 1976. – С. 39-41.
- Синкевичус Ч.А. Позадилобкоая внепузырная аденомэктомия // Урология и нефрология. – 1978. – № 3. – С. 38-41.
- Спосіб передочеревинної пластики пахвинних гриж при виконанні залобкової простатектомії (Горовий В.І., Шапринський В.О., Барало І.В. та ін.) // Пат. на корисну модель № 123008, МПК (2017.01) А61 В17/00. Дата подання 27. 06. 2017, дата публікації 12. 02. 2018, бюл. № 3.
- Стакенас А. Результаты лечения аденомы простаты: Автореф. дис. … канд. мед. наук. – Вильнюс, 1968. – 24 с.
- Степанов А.К. Техника позадилонной простатэктомии // Проблемы урологии и нефрологии. Ч. I. – Кемерово, 1975. – С. 73-74.
- Степанов А.К., Горюнов М.Э. Выбор оперативного доступа и методики аденомэктомии предстательной железы // VIII Всероссийкий съезд урологов: Тез. докл. – М., 1988. – С. 243-245.
- Тиктинский О.Л. Преимущества и недостатки позадилобковой аденомэктомии / Тез. докл. II конф. урологов БССР. – Минск, 1974. – С. 105-107.
- Черняускас П.А., Бернадишюс В.С., Маркявичус Э.М. и др. Анализ осложнений после позадилобковой внепузырной и череспузырной аденомэктомии // Тез. докл. II конф. урологов Литовской ССР. – Каунас, 1977. – С. 61-63.
- Черняускас П.А., Бернадишюс В.С., Маркявичус Э.М. и др. Наш опыт позадилобковой внепузырной простатаденомэктомии при лечении аденомы предстательной железы / Пленум Всесоюзного научного общества урологов: Тез. докл. – Чимкент, 1976. – С. 41-42.
- Шамраев С.Н. Позадилобковая аденомэктомия предстательной железы // Вопросы экспериментальной и клинической медицины. – Донецк: ООО «Лебедь», 1997. – С. 195-198.
- Шамраев С.Н. Опыт хирургического лечения доброкачественного доброкачественной гиперплазии предстательной железы // Вопросы экспериментальной и клинической медицины. – Донецк: ООО «Лебедь», 1997. – С. 192-195.
- Шамраєв С.М. Новий спосіб формування везикоуретрального анастомозу після позалонної простатектомії передміхурової залози // Урологія. – 1999. – № 1. – С. 52-54.
- Шамраев С.Н. Внепузырная позадилобковая простатэктомия // Архив клинической и экспериментальной медицины. – 1999. – Т. 8, № 1. – С. 42-44.
- Шамраев С.Н., Серняк П.С., Виненцов Ю.А. Результаты различных способов формирования уретроцистоанастомоза при позадилобковой простатэктомии // Материалы научных трудов VII Международного конгресса. – Харьков, 1999. – С. 354-358.
- Шамраєв С.М. Модифікация залобкової простатектомії: Автореф. … дис. канд. мед. наук. – Київ,1999. – 20 с.
- Шамраев С.Н., Серняк П.С., Виненцов Ю.А. и др. Позадилобковая простатэктомия – взгляд в прошлое // Здоровье мужчины. – 2013. – № 4. – С. 178-179.
- Шапринський В.О., Горовий В.І., Барало І.В., Капшук О.М. Досвід симультанної передочеревинної пластики пахвинних гриж при виконанні одномоментної залобкової простатектомії // Харківська хірургічна школа. – 2019. – № 2 (95). – С. 203-206.
- Шапринський В.О., Горовий В.І., Капшук О.М. Застосування симультанної передочеревинної пластики пахвинних гриж з одномоментною залобковою простатектомією // Матеріали науково-практичної конференції з міжнародною участю «Сучасні технології в алопластичній та лапароскопічній хірургії гриж живота». – Київ, 2019. – С. 119-121.
- Шкoдкин С.В., Золотуxин Д.А., Идашкин Ю.Б. и др. Способы профилактики геморрагических осложнений при позадилонной аденомэктомии // Курский научно-практический вестник «Человек и его здоровье». – 2018. – № 1. – С. 40-45.
- Шницер Л.Я. Позадилонная внепузырная простатэктомия по способу А.Т. Лидского // Урология. – 1955. – № 1. – С. 66-71.
- Шницер Л.Я. Позадилонная внепузырная простатэктомия: Автореф. дис. … канд. мед. наук. – Тюмень-Свердловск, 1955. – 15 с.
- Шницер Л.Я. Позадилоннаяв непузырная простатэктомия // Сб. института. Вып. 27. Труды госпитальной хирургической клиники. Т. 6. – Свердловск, 1960. – С. 322-333.
- Шницер Л.Я. Позадилонная внепузырная простатэктомия по А.Т. Лидскому // Хирургия. – 1960. – № 12. – С. 89-93.
- Abarbanel J., Kimche D. Combined retropubic prostatectomy and preperitoneal inguinal herniorrhaphy // J. Urol. – 1988. – Vol. 140. – P. 1442-1444.
- Allan W.R., Coorey G.J. Retropubic prostatectomy. An analysis of the mortality and morbidity in 1000 consecutive cases // Brit. J. Urol. – 1966. – Vol. 38, № 2. – P. 182-188.
- All-Rounders and «Equanimity» Terence John Millin (1903-1980), Irish Urological Surgеon. A lecture to commemorate Professor Gary Love (1934-2001) // The Ulster Medical Journal. – 2004. – Vol. 73. – P. 105-114.
- Asimakopoulos A.D., Mugnier C., Hoepffner J-L. et al. Surgery illustrated-surgical atlas laparoscopic treatment of benign prostatic hyperplasia (BPH): overview of the current techniques // BJU International. – 2011. – Vol. 107. – P. 1768-1782.
- Bacon S.K. Retropubic prostatectomy: An extravesical technique: report of 32 cases // J. Urol. – 1948. – Vol. 59. – P. 376-384.
- Bacon S.K. Retropubic prostatectomy: report of 102 cases // J. Urol. – 1949. – Vol. 61, № 1. – P. 75-77.
- Beneventi F.A., Nobac G.J. Distribution of the blood vessels of the prostate gland and urinary bladder: application to retropubic prostatectomy // J. Urol. – 1949. – Vol. 62, № 5. – P. 663-671.
- Beneventi F.A., Twinem F.P. Retropubic prostatectomy // J.A.M.A. – 1949. – Vol. 140, №10. – P. 851-854.
- Boeminghaus H., Klosterhalfen H. Zur operative behand-lung des prostatikers // Ztschr. Urol. – 1959. – Bd 52, № 8. – S. 485-503.
- Blue G.D., Campbel J.M. A ciinical review of one thousand consecutive cases of retropubic prostatectomy // J. Urol. – 1958. – Vol. 80, № 4. – P. 257-259.
- Boeminghaus H. Ergebnisse und Betrachtung zur retropubischen Prostatektomie // Z. Urol. – 1966. – Bd 59, № 1. – S. 31-42.
- Borowka A. Retrigonization of the bladder neck and its influence on the prostatic cavity after prostatectomy // J. Urol. Nephrol. – 1981. – Vol. 13, № 4. – P. 353-362.
- Bouchier-Hayes D.M. Terence Millin, the retropubic space and prostatectomy: a concise appreciation // J. Urol. – 2003. – Vol. 169, № 4, Suppl. – P. 250.
- Bouchier – Hayes D., O’Donnel B. Terence Millin: a urological pioneer // Eur. Urol. Suppl. – 2004. – № 2. – P. 31.
- Bouchier-Hayes D.M. Terence Millin: pioneer of the retropbic space // BJU International. – 2005. – Vol. 96. – P. 768-771.
- Boyd M.L. Suprapubic or retropubic prostatectomy? // J. Urol. – 1956. – Vol. 76, № 5. – P. 625-636.
- Bross H., Meissner H. Die Rrostatekromie in der Rofsallversorgung (Bericht uber Erfahrungen bei 389 Operationen nach Millin // Bruns Beitr. kiln. Chir. – 1963. – Bd 206, № 1. – S. 4-8.
- Bugyi I., Dragon K. Die Auswertung von 252 Millinschen Operanionen // Chirurg. – 1962. – Bd 33, № 6. – S. 271-273.
- Burns E. An evaluation of the retropubic prostatic operation // J. Urol. – 1950. – Vol. 1, № 2. – P. 367-372.
- Burns E. Technique of retropubic prostatectomy // J. Urol. – 1951. – Vol. 65, № 5. – P. 856-862.
- Campbell J.M., Blue G.D. Retropubic prostatectomy // Surg., Gynec. And Obst. – 1955. – Vol. 100. – P. 371-373.
- Campbell-Walsh Urology / Kavoussi L.R. et al. – 10th ed. – Elsevier Saunders, 2012. – 3754 p.
- Cibert J., Rigondet G., Cibert J. Le declin de la prostatectomie de Millin // J. d’Urol. – 1959. – Vol. 65, № 10, 11. – P. 807-814.
- Coelho R.F., Chauhan S., Sivaraman A. et al. Modified technique of robotic-assisted simple prostatectomy: advantages of a vesico-urethral anastomosis // BJU International, 2011. – Vol. 109. – P. 426-433.
- Coode-Bate J., Hodson D., Thompson P. The role of Royal society of medicine and BAUS in the development of British urology // De historia urologiae Europaeae. – European Association of Urology, 2015. – Vol. 22. – P. 141-149.
- Cooper H.G. . Retropubic prostatectomie // J. Urol. – 1957. – Vol. 77, № 2. – P. 297-304.
- Crane G.M., Bloom D.A. Ramon Guiteras: founder of the American Urological Association, surgeon, sportsmen and statesmen // J. Urol. – 2010. – Vol. 184 – P. 447-452.
- Davoud N., Monsen A., Jawad J., Abbas J. Simultaneous bilateral anterior inguinal herniorrhaphy with polypropylene mesh application and open prostatectomy // Brit J. Med. Res. – 2015. – Vol. 5 (1). – P. 81-87.
- Debenhm L.S., Ward A.E. Retropubic prostatectomy using a no-catheter technique // Brit. J. Urol. – 1960. – Vol. 32, № 2. – P. 178-182.
- Dettmar H. Modification of technique for retropubic prostatectomy // J. Urol. – 1959. – Vol. 81, № 4. – P. 558-561.
- EAU Guidelines on management of non-neurogenic male lower urinary tract symptoms (LUTS), incl. benign prostatic obstruction (BPO) / Gravas S., Cornu N., Gacci M. et al. – EAU, 2019. – 68 p.
- Eugenia Fuller Atwood. Eugene Fuller, M.D. (1858-1930) // J. Urology. – 1973. – Vol. 11. – P. 325-330.
- Fermicola A.R. Hemostasis in retropubic prostatectomy // Am. J. Surg. – 1960. – Vol. 100, № 3. – P. 465-469.
- Ferretti M., Phillips J. Prostatectomy for benign prostate disease: open laparoscopic and robotic technique // The Canadian Journal of Urology. – 2015. – Vol. 22 (Suppl. 1). – P. 60-66.
- Filladis I., Hastazeris K., Tsimaris I. et al. Simultaneous adenomectomy and preperitoneal repair of inguinal hernias by a single incision with the application of polypropylene mesh // Int. Urol. Nephrol. – 2003. – Vol. 35 (1). – P. 19-24.
- Fitzpatrick J.M. Surgery illustrated-surgical atlas Millin retropubic prostatectomy // BJU International. – 2008. – Vol. 102. – P. 906-916.
- Farman F., Lemon K.A. Retropubic prostatectomy // Urol. and Cut. Rev. – 1949. – Vol. 53. – P. 584-589.
- Goodard J.C. The history of the prostate, part one: Say what you see // Trends in Urology & Men’s Health. – 2019 (January/February). – P. 28-30.
- Grant O., Lich R. Jr. Rationale and results in retropubic prostatectomy // Ann. Surg. – 1948. – Vol. 127, № 5. – P. 1010-1021.
- Grant O., Lich R. Jr., Maurer J. Retropubic prostatectomy // Urol. and Cutan. Rev. – 1948. – Vol. 52. – P. 9-12.
- Gregoir W. L`adenomectomie hemostatique // Acta Urologica Belgica. – 1968. – Vol. 36, № 4. – 337-348.
- Griebmann H., Jacobsen E. Ergebnisse und Erfahrungen bei 100 Prostatektomie nach Millin // Ztschr. Urol. – 1957. – Bd 50, № 3. – S. 135-144.
- Hand G.R., Sullivan A.W. Retropubic prostatectomie. Analisis of one hundred cases // J.A.M.A. – 1951. – Vol. 145, № 17. – P. 1313-1321.
- Herr H.W. The enlarged prostate: a brief history of its surgical treatment // BJU International. – 2006. – Vol. 98. – P. 947-952.
- Hinmann’s atlas of urological surgery / Smith J. A. et al. – 3rd ed. – Elsevier Saunders, 2012. – 604 p.
- Hudson H.H. Retropupic prostatectomy; an avaluation of five hundred consecutive cases // J. Med. Ass. Alabama. – 1963. – Vol. 33. – P. 15-20.
- Hutch J.A. Combined prostatectomy // J. Urol. – 1960. – Vol.83, №1. – P. 67-71.
- Jacоbs A. Retropubic prostatectomie: review of 500 cases // Lancet. – 1951. – Vol.1, № 5. – P. 1088-1090.
- Johnson O.K. Simultaneous open preperitoneal repair of inguinal hernia with open prostatectomy for benign prostate hyperplasia // Trop. Doct. – 2015. – Vol. 45. – P. 42-43.
- Klinger M.E. Retropubic prostatectomy // Am. J. Surg. – 1956. – Vol. 91. – P. 749-754.
- Lara Rivas A. The best method of prostatectomy for benign adenoma // J. Urol. – 1948. – Vol. 59, № 3. – P. 491-496.
- Leadbetter G.W., Duxbury J.H., Leadbetter W.F. Can prostatectomy be improved? // J. Urol. – 1959. – Vol. 82. – P. 600-606.
- Lenko J., Cieslinski S. Millin`s retropubic prostatectomy: report of 233 cases // Brit. J. Urol. – 1965. – Vol. 37, № 3. – P. 450-454.
- Lenko J. Millin’s retropubic prostatectomy. A clinical studi // Int. Urol. Nephrol. – 1977. – Vol. 9, № 1. – P. 25-32.
- Lenko J. Operative blood loss during common urological operations // Int. Urol. Nephrol. – 1979. – Vol. 11, № 2. – P. 77-82.
- Lesiewicz H., Cileslinski S. Powiklania odlegle po adenomektomii metoda Millina //Urologia Polska. – 1985. – Vol. 38, № 2. – P. 113-117.
- Lich R. Jr., Grant O., Extravesical prostatectomy: a comparison of retropubic and perineall prostatectomy // J. Urol. – 1949. – Vol. 61, № 5. – P. 930-942.
- Lich R. Jr., Maurer J.E., Burdon S. An extravesical method for the relief of vesical occlusion // Arch. Surg. – 1949. – Vol. 59. – P. 460-465.
- Lich R. Retropubic prostatectomy: a review of 678 patients // J. Urol. – 1954. – Vol.72, № 3. – P. 434-438.
- Lowsley O.S., Gentile A. Retropubic prostatectomy // J. Urol. – 1948. – Vol. 59, № 3. – P. 281-296.
- Mac.Alister C.L.O. Catheterless retropubic prostatectomy // Acta Urologica Belgica. – 1969. – Vol. 3, № 4. – P. 434-437.
- Mariano M.B., Graziottin T.M., Tefilli M.V. Laparoscopic prostatectomy with vascular control for benign prostatic hyperplasia // J. Urol. – 2002. – Vol. 167. – P. 2528-2529.
- Marshall A. Retropubic prostatectomy: a review with specia reference to urinary infection // Brit. J. Urol. – 1967. – Vol. 39, № 3. – P. 307-327.
- Millin T. Retropubic prostatectomy. A new extravesical technique. Report on 20 cases // Lancet. – 1945. – № 2. – P. 693-696.
- Millin T. Retropubic prostatectomy // Proceedings of the Royal Society of Medicine. – 1946. – Vol. 39. – P. 327-338.
- Millin T. Retropubic prostatectomy // J. Urol. – 1948. – Vol. 59, № 3. – P. 267-274.
- Millin T., Macalister C.L.O., Kelli P.M. Retropubic prostatectomy. Experiences based on 757 cases // Lancet. – 1949. – № 1. – P. 381-385.
- Miyajima A. Inseparable interaction of the prostate and inguinal hernia // International Journal of Urology. – 2018. – Vol. 25. – P. 644-648.
- Moore T.D. Experiences with retropubic prostatectomy // J. Urol. – 1949. – Vol. 61, № 1. – P. 46-58.
- Morre T.D. Retropubic prostatectomy: results and complications // J. Urol. – 1951. – Vol. 65, № 5. – P. 865-873.
- Nanninga J.E., O`Conor V.J. Suprapubic and retropubic prostatectomy / Campbell’s Urology. – 5th ed. – 1986. – Vol. 3. – Ch. 75. – P. 2739-2753.
- Nyhus L.M., Pollak R., Bombeck C.T., Donahue P.E. The preperitoneal approach and prosthetic buttress repair for recurrent hernia. The evolution of a technique// Ann. Surg, 1988. – Vol. 208, № 6. – P. 733-737.
- Ostenfeld J. Retropubic surgery in benign prostatic lesions. // Acta Urol. scand. – 1951. – Vol. 102, № 1. – P. 447-456.
- Palau F.G., Pino F.J.T. Revision de 276 adenomectomiasretropubicas // Arch. Esp. Urol. – 1988. – Vol. 41, № 3. – P. 179-182.
- Porpiglia F., Terrone C., Renard J. et al. Transcapsular adenomectomy (Millin): a comparative study, extraperitoneal laparoscopy versus open surgery // Eur. Urol. – 2006. – Vol. 49. – P. 120-126.
- Presman D., Rolnick H.C. Retropubic prostatectomy // J. Urol. – 1949. – Vol. 61, № 1. – P. 59-74.
- Presman D. Operative technique of retropubic prostatectomy // Surgery. – 1952. – Vol. 32, № 4. – P. 732-743.
- Pressman D., Rolnick D. Retropubic prostatectomy: mortality, complications and functional end results // J. Urol. – 1962. – Vol. 88, № 6. – P. 814-821.
- Reiner W.G., Walsh P.C. An anatomical approach to the surgical management of the dorsal vein and Santorini’s plexus during radical retropubic surgery // J. Urol. – 1979. – Vol. 121. – P. 198-200.
- Robertson J.P., Cohn S.K. Prostatectomy, a comparison of the results of the retropubic and suprapubic approach // J. Urol. – 1950. – Vol. 64, № 2. – P. 359-366.
- Salvarias M. Retropubic prostatectomy: an evaluation of 1200 operations // Med. J. Aust. – 1960. – Vol. 47, № 3. – P. 370-376.
- Slotkin G.E. Retropubic prostatectomy: survey of the indications and results of 119 cases // New York State Journal of Medicine. – 1952. – Vol. 52. – P. 220-222.
- Schlegel P.N., Walsh P.C. Simultaneous preperitoneal hernia repair during radical perlic surgery // J. Urol. – 1987. – Vol. 137. – P. 1180-1183.
- Schroder C.H. Erfahrungenmit der Prostatektomie nach Millin // Zbl. Chir. – 1958. – Bd 33. – S. 1632-1640.
- Sotеlo R., Clavijo R., Carmana O. et al. Robotic simple prostatectomy // J. Urol. – 2008. – Vol. 179. – P. 513-515.
- Sotelo R., Clavijo R. Open adenomectomy: past, present and future // Current opinion in Urology. – 2008. – Vol. 18. – P. 34-40.
- Stearn D.B. Retropubic prostatectomy 1947 – 1960. A clinical evaluation // J. Urol. – 1961. – Vol. 85, № 3. – P. 322-328.
- Schwartz H.B. Retropubic, extrauretral and extravesical prostatectomy // J. Urol. – 1951. – Vol. 65, № 3. – P. 416-419.
- Taylor W.N., Kaylor W.M., Taylor J.N. Retropubic and suprapubic prostatectomy: comparative clinical study // J. Urol. – 1955. – Vol. 74, № 1. – P. 129-137.
- Thackston L.P., Price N.C. Retropubic surgery // J. Urol. – 1950. – Vol. 64, № 2. – P. 351-358.
- Toulson W.H., Mays H.B., Hawkins C.W. Experiences with retroubic prostatectomy // J. Urol. – 1951. – Vol. 65, № 5. – P. 874-875.
- Tubaro A., Nunzio C. The current role of open surgery in BPH // EAU-EBU update series. – 2006. – Vol. 4. – P. 191-201.
- Van Stockum W.J. Prostatectomia suprapubica extravesical // Zentralbl. f. Chir. – 1909. – Bd 36, № 2. – P. 41-43.
- Ward R.O. Vesicocapsular prostatectomy // Lancet. – 1948. – Vol. 1. – P. 472-474.
- Williams D.I. The development of urology as a speciality in Britain // BJU International. – 1999. – Vol. 84. – P. 587-594.
- Zargooshi J. Open prostatectomy for benign prostatic hyperplasia: short-term outcome in 3000 consecutive patients // Prostate Cancer and Prostatic Diseases. – 2007. – Vol. 10. – P. 374-377.
Тематичний номер «Урологія. Нефрологія. Андрологія» №2 (19), 2020 р.