8 травня, 2016
Инфекции нижних мочевыводящих путей: альтернативный подход к терапии
Инфекции мочевых путей (ИМП) занимают первое место среди всех урологических заболеваний [5, 9, 12-14]. Они встречаются в поликлинической и госпитальной практике, а их доля в структуре внутрибольничных инфекций приближается к 40%. По локализации различают инфекции верхних и нижних (ИНМП) отделов мочевыводящих путей. В амбулаторной практике чаще наблюдаются случаи неосложненной ИМП. Кроме того, выделяют бессимптомную бактериурию, когда у больных обнаруживают лейкоциты и бактерии в 2 посевах мочи в титре 105, при этом клинические проявления заболевания отсутствуют.
В связи с ростом резистентности большинства уропатогенов к имеющимся антибиотикам в настоящее время особое внимание уделяется связи между назначением антибиотиков, их коллатеральным повреждающим действием и развитием антибиотикорезистентности бактерий. Так, в регионах с высокой частотой назначения фторхинолонов отмечается более высокий уровень резистентности к этим препаратам по сравнению с регионами, где препараты этой группы назначаются реже [17].
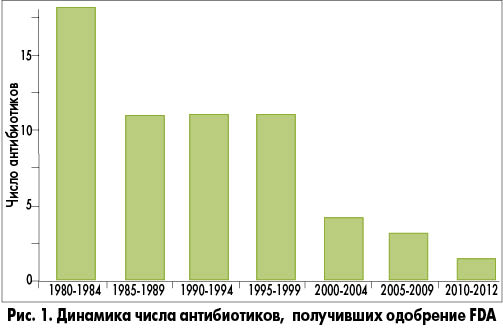
Число новых антибиотиков, ежегодно одобряемых Food and Drug Administration (FDA) для применения в медицинской практике, неуклонно уменьшается (рис. 1) [14].
 В США ежегодно регистрируют до 2 млн случаев заболеваний, вызванных антибиотикорезистентными бактериями. Связанные с этим дополнительные расходы составляют около 20 млрд долларов. По оценкам European Medicines Agency и European Centre for Disease Prevention and Control, 25 тыс. смертей в Европе ежегодно являются прямым следствием антибиотикорезистентности бактерий, а общие затраты на лечение достигают 1,5 млрд евро [21].
В США ежегодно регистрируют до 2 млн случаев заболеваний, вызванных антибиотикорезистентными бактериями. Связанные с этим дополнительные расходы составляют около 20 млрд долларов. По оценкам European Medicines Agency и European Centre for Disease Prevention and Control, 25 тыс. смертей в Европе ежегодно являются прямым следствием антибиотикорезистентности бактерий, а общие затраты на лечение достигают 1,5 млрд евро [21].
Одним из ведущих механизмов развития антибиотикорезистентности признана способность некоторых бактерий формировать биопленки. Например, Escherichia coli – основной возбудитель ИМП в исследованиях in vitro в 63% случаев демонстрировала способность формировать биопленки [20].
Биопленка – это очаг инфекции, состоящий из одного вида микроорганизмов или сообщества различных видов, которые имеют свою структуру, принципы жизнедеятельности и жизнеобеспечения и системы защиты от неблагоприятных механизмов защиты хозяина и антимикробных средств [3]. В глубоких слоях биопленок микробы выдерживают дозы антибиотиков, которые в десятки и сотни раз превышают терапевтические концентрации [16].
Несмотря на имеющиеся утвержденные рекомендации по лечению ИМП, исследования, проведенные в разных странах, свидетельствуют о неправильном назначении антибиотиков как в госпитальной, так и в амбулаторной практике.
В настоящее время необходимость комплексного подхода к фармакотерапии урологических заболеваний находит свое отражение в рекомендациях более рационального применения антибактериальных препаратов, ограничении их применения при рецидивирующей ИНМП, лечении и профилактике урологических заболеваний с использованием препаратов растительного происхождения.
К проблеме применения антимикробных средств при ИМП подходят более взвешенно. Результаты пилотного исследования J. Bleidorn и соавт. (2010) показали, что при неосложненной ИМП эффективность антибиотиков и ибупрофена сопоставима [15]. То есть в ряде случаев достаточно устранить выраженное воспаление, давая организму возможность самостоятельно справиться с инфекцией.
В европейских рекомендациях (European Guidelines) по лечению инфекций в урологии (2014) в главе «Антимикробная профилактика рецидивирующей инфекции нижних мочевыводящих путей у женщин» продолжительную или посткоитальную антимикробную профилактику для предупреждения рецидивирующих ИМП рекомендуется применять только после того, как устранение поведенческих факторов риска и применение мер неантимикробной профилактики оказались неэффективными. Скрининг и лечение бессимптомной бактериурии теперь следует применять только у беременных и пациентов, которым предстоит инвазивное вмешательство на мочеполовых путях [18].
По аналогии с European Guidelines в российских национальных рекомендациях «Антимикробная терапия и профилактика инфекций почек, мочевыводящих путей и мужских половых органов» в разделе «Альтернативные методы лечения рецидивирующих инфекций мочевыводящих путей» также перечислены препараты для лечения и профилактики ИМП, не являющиеся антибиотиками [3].
Фитопрепаратом, который можно применять для лечения рецидивирующей ИМП, является Канефрон® Н («Бионорика СЕ», Германия). Это лекарственный препарат с оптимальным комплексным действием для лечения и профилактики хронических рецидивирующих ИМП (цистит, пиелонефриты) и мочекаменной болезни. Канефрон® Н также эффективно применяют для реабилитации пациентов, перенесших оперативное вмешательство на мочевыводящих путях. В состав препарата входят специальные экстракты золототысячника, любистка и розмарина, которые обеспечивают противовоспалительный, спазмолитический, антиадгезивный, противомикробный и мочегонный эффекты.
Клинически доказано, что Канефрон® Н способствует уменьшению боли и резей при мочеиспускании, уменьшает число повторных обострений, повышает эффективность антибактериальной терапии [2, 7, 9].
Препарат рекомендован для метафилактики мочекаменной болезни, способствует отхождению конкрементов и препятствует их образованию [1, 2], значимо снижает ирритативную симптоматику в послеоперационный период [4].
С учетом доказанной в клинических исследованиях эффективности препарата было проведено пилотное исследование, направленное на подтверждение возможности применения препарата Канефрон® Н в качестве монотерапии при остром неосложненном цистите. В исследование вошли 125 женщин, которые принимали Канефрон® Н в течение 7 дней. В любой момент по желанию каждая из участниц могла начать антибиотикотерапию. Через 7 дней терапию препаратом прекращали. Наблюдение за пациентками продолжали еще 30 сут. По разработанной балльной шкале оценивали выраженность симптоматики, а также результаты общих анализов мочи и крови.
Первичной конечной точкой служила частота нежелательных реакций на препарат в течение 7-дневной терапии препаратом Канефрон® Н. Вторичными конечными точками были процент пациенток, которым потребовалось лечение антибиотиками до 7-го дня, и доля пациенток, у которых на 7-й день отсутствовали симптомы ИНМП (дизурия, поллакиурия и императивные позывы) с выраженностью большей, чем средней степени (то есть пациенты, ответившие на лечение).
Ни у одной из 125 пациенток не было зарегистрировано побочных явлений, связанных с применением препарата. У 97,6% женщин не потребовалось лечения антибиотиками до 7-го дня, а общая доля пациенток, ответивших на лечение, составила 71,2%. Таким образом была продемонстрирована возможность применения препарата Канефрон® H в качестве монотерапии при острых неосложненных ИНМП. Однако для подтверждения полученного результата необходимы дальнейшие исследования, включающие выборку большего объема [19].
Канефрон® H успешно используют для профилактики рецидивов ИМП. В наблюдательном исследовании, проведенном Л.А. Синяковой, у 91% пациентов с диагнозами «острый пиелонефрит» и «хронический цистит» на фоне инфекций, передающихся половым путем, после адекватного этиологического и патогенетического лечения было установлено отсутствие рецидивов заболеваний в течение 1 года при профилактическом применении препарата Канефрон® H [10].
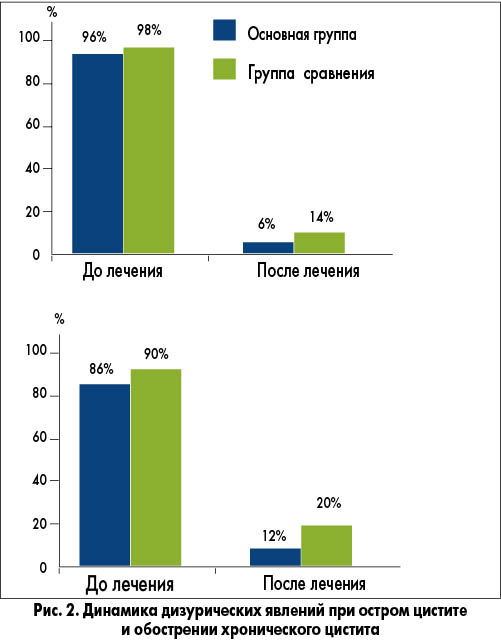
Под эгидой Российского общества акушеров-гинекологов (президент – академик РАН, профессор В.Н. Серов) было проведено многоцентровое ретроспективное наблюдательное исследование «Оценка опыта применения растительного лекарственного препарата Канефрон® H у беременных». В работе оценивали медицинскую документацию 550 беременных, из которых 480 женщин наряду со стандартной антибиотикотерапией по поводу цистита, обострения хронического цистита или пиелонефрита либо гестационного пиелонефрита принимали Канефрон® Н. 70 женщинам была назначена только антибиотикотерапия (группа сравнения). Результаты исследования продемонстрировали, что динамика дизурических явлений при остром цистите и обострении хронического цистита статистически значимо лучше в группе женщин, получавших Канефрон® H (рис. 2) [9].
 Безопасность препарата доказана как в исследованиях на животных, так и клинически. Результаты анализа 19 исследований, в которые вошли 3327 пациентов, принимавших Канефрон® Н, в том числе 2270 беременных, подтвердили высокий профиль безопасности препарата [6].
Безопасность препарата доказана как в исследованиях на животных, так и клинически. Результаты анализа 19 исследований, в которые вошли 3327 пациентов, принимавших Канефрон® Н, в том числе 2270 беременных, подтвердили высокий профиль безопасности препарата [6].
Таким образом, с учетом повышения резистентности уропатогенов к противомикробным препаратам в мировом масштабе необходим поиск альтернативной и синергической терапии. Канефрон® Н, растительный лекарственный препарат с подтвержденной эффективностью, может с успехом применяться для лечения и профилактики ряда неосложненных ИМП.
Литература
- Аляев Ю.Г. и соавт. Растительный лекарственный препарат Канефрон H в послеоперационной метафилактике мочекаменной болезни // Урология. – 2010. – № 5. – С. 65-71.
- Аляев Ю.Г., Амосов A.B. и соавт. Применение растительного препарата Канефрон H у больных с хроническим циститом и мочекаменной болезнью // Урология. – 2005. – № 4. – С. 29-33.
- Лопаткин H.A., Аполихин О.И., Пушкарь Д.Ю. и др. Российские национальные рекомендации «Антимикробная терапия и профилактика инфекций почек, мочевыводящих путей и мужских половых органов». – М., 2014.
- Мартов A.T., Ергаков Д.В. Возможности применения препарата Канефрон H в реабилитации пациентов после выполнения эндоскопических операций // Эффективная фармакотерапия. Урология и нефрология. – 2012. – № 4. – С. 16-23.
- Моисеев С.В. Практические рекомендации по антибактериальной терапии и профилактике инфекций мочевыводящих путей с позиций доказательной медицины // Инфекции и антимикробная терапия. – 2003. – № 5. – С. 3.
- Набер К.Г., Перепанова Т.С. Обзор эффективности и безопасности препарата Канефрон H при лечении и профилактике урогенитальных и гестационных заболеваний // РМЖ. – 2012. – С. 922-927.
- Перепанова Т.С., Хазан П.Л. Растительный препарат Канефрон H в лечении и профилактике инфекций мочевых путей // Врачебное сословие. – 2005. – № 4-5. – С. 1-4.
- Перепанова Т.С., Кудрявцев Ю.В., Хазан П.Л. Неосложненная инфекция мочевых путей // Consilium medicum. – 2003. – № 5. – С. 1.
- Серов В.Н., Баранов И.И., Ткаченко Л.В., Кукарекая И.И., Протопопова Н.В. Оценка опыта применения комбинированного растительного препарата у беременных (многоцентровое ретроспективное наблюдательное исследование) //Акушерство и гинекология. – 2013. – № 9.
- Синякова Л.А., Косова И.В. Профилактика рецидивов инфекций мочевых путей // Урология. – 2009. – № 2. – С. 22-25.
- Яковлев С.В. Современные подходы к антибактериальной терапии инфекций мочевыводящих путей // Consilium medicum. – 2001. – № 3. – С. 300-306.
- Яковлев С.В., Дворецкий Л.И., Суворова М.П. Бактериальные инфекции в амбулаторной практике: выбор оптимального антибактериального препарата // Consilium medicum. – 2002. – № 4. – С. 10-21.
- Яковлев С.В., Деревянко И.И. Инфекция мочевыводящих путей. Учебно-методическое пособие для врачей. – М.: Медиа Медика, 2001.
- Antibiotic resistance threats in the United States, 2013. U.S. Departament of Health and Human Services Centers for Disease Control and Prevention. – P. 44.
- Bleidorn J., Gagyor I., Kochen M.M., Wegscheider К., Hummers-Pradier Е. Symptomatic treatment (Ibuprofen) or antibiotics (ciprofloxacin) for uncomplicated urinary tract infection? – results of a randomized controlled pilot trial // BMC Med. – 2010. – Vol. 26 (8). – P. 30.
- Donlan R.M., Costerton J.W. Biofilms: Survival mechanisms of clinically relevant microorganisms // Clin Microbiol Rev. – 2002. – Vol. 15 (2). – P. 167-193.
- European Antimicrobial Resistance Surveillance Network (EARS-Net).
- Grabe M., Bjerklund-Johansen Т.Е., Botto H. et al. // Urological infections European Guidelines, 2014.
- Naber K., Steindl H., Abramov-Sommariva D., Eskoetter H. Non-antibiotic herbal therapy of uncomplicated lover urinary tract infection in warnen – a pilot study. Planta Medica //J. Med. Plant Nat. Prod. Res. – 2013. – Vol. 79. – P. 1079-1288.
- Subramanian P., Shanmugam N., Sivaraman U., Kumar S., Selvaraj S. Antiobiotic resistance pattern of biofilm-forming uropathogens isolated from catheterised patients in Pondicherry, India // Australas Med J. – 2012. – Vol. 5 (7). – P. 344-343.
- Uchil R.R., Kohli G.S., Katekhaye V.M., Swami O.C. Strategies to combat antimicrobial resistance // J Clin Diagn Res. – 2014, Jul. – Vol. 8 (7). – ME01-4.
Статья печатается в сокращении.
Русский медицинский журнал, № 29, 2014 г.


