16 грудня, 2016
Хронический кашель: от патофизиологии к терапии
Кашель – одна из наиболее распространенных жалоб, вынуждающих пациентов обращаться за медицинской помощью. Данные о распространенности кашля значительно варьируют, но считается, что >12% общей популяции страдают хроническим кашлем (ХК; в соответствии с действующей дефиницией ХК – это кашель, длящийся >8 нед). При этом женщины чаще жалуются на ХК, чем мужчины. Как правило, ХК развивается у пациентов в возрасте 50-60 лет, он может персистировать на протяжении нескольких лет и существенно ограничивать физическую, социальную и психологическую активность больного.
Инвалидизирующее влияние ХК становится понятным, если принять во внимание частоту его появления – кашель может беспокоить пациента более сотни раз в течение суток. ХК подобен кашлю, возникающему при острой вирусной инфекции, но, в отличие от острого кашля, ХК может персистировать на протяжении нескольких месяцев или лет. Большинство пациентов описывают ХК как сухой или продуктивный кашель, сопровождающийся отхождением минимального количества мокроты; большое количество мокроты может свидетельствовать о бронхоэктатической болезни (БЭБ) или патологии пазух носа.
Хронический кашель характерен для многих респираторных заболеваний (хроническое обструктивное заболевание легких, бронхиальная астма (БА), БЭБ), внелегочной патологии (гастроэзофагеальная рефлюксная болезнь (ГЭРБ), риносинусит), а также может быть симптомом более редких заболеваний (идиопатический фиброз легких, эозинофильный бронхит). Кашель также является побочным действием многих лекарственных средств, чаще его появление провоцируется приемом ингибиторов ангиотензин-превращающего фермента (ИАПФ) (кашель беспокоит около 20% пациентов, принимающих ИАПФ). Пациенты с ХК обращаются к врачам различных специальностей, и при назначении необходимой терапии проблему удается решить достаточно быстро, однако в ряде случаев ХК бросает вызов диагностическим возможностям и терапевтическим способностям многих специалистов и лечебных учреждений. Естественное протекание ХК у больных, обратившихся за первичной медицинской помощью, еще недостаточно хорошо изучено. Тем не менее у пациентов, прошедших обследование и лечение в высокоспециализированных клиниках, ХК может спонтанно разрешиться или значительно уменьшиться (в 14 и 26% случаев соответственно) или персистировать и снова возникнуть спустя 7 лет.
Терапевтические стратегии и данные доказательной медицины
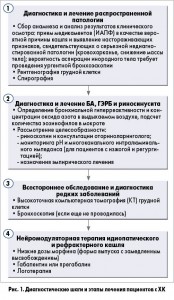
В существующих руководствах описывается систематический подход к обследованию и лечению пациентов с ХК; положения этих руководств основаны на мнениях экспертов и результатах обсервационных исследований. Такой многоуровневый подход может быть упрощен и представлен в виде четырех основных шагов (рис. 1).
Шаг 1-й. Диагностика и лечение наиболее вероятных причин ХК
Первоначальное обследование (медикаментозный анамнез, клинический осмотр, рентгенография органов грудной клетки (ОГК), спирометрия) может исключить широкий спектр заболеваний, способных спровоцировать появление ХК; первоначальное лечение указанных нозологий следует назначить при получении хотя бы одного положительного результата перечисленных исследований. Анамнестические данные и результаты клинического осмотра могут указать на такие причины, как прием медикаментов (ИАПФ), курение, воздействие факторов окружающей среды, а также обнаружить субъективные и объективные симптомы, подтверждающие серьезное заболевание, лежащее в основе всех этих проявлений (снижение массы тела и кровохарканье позволяют заподозрить рак легких). Бронхиальную астму можно заподозрить на основании анамнестических данных о периодическом появлении свистящих хрипов, однако у некоторых больных БА отсутствует затрудненное дыхание или имеет место «кашлевой вариант» БА. В таких случаях при проведении спирометрии обнаруживаются обструктивные нарушения, регрессирующие на фоне приема бронходилататора. При малейшем подозрении на аспирацию инородного тела показано ургентное проведение инструментального обследования.
Шаг 2-й. Диагностика и лечение БА, ГЭРБ, риносинусита
В случае получения нормальных результатов рентгенологического исследования ОГК и спирометрии наиболее распространенной патологией, способной спровоцировать появление ХК, являются БА, ГЭРБ, риносинусит. В большинстве случаев БА диагностируется при помощи рутинной спирометрии, пациентам с нормальными результатами спирометрии, не имеющим других очевидных причин для возникновения ХК, показано проведение провокационной пробы с метахолином; содержание оксида азота в выдыхаемом воздухе у таких больных может быть повышено. Результативность лечения кашлевого варианта БА изучалась в небольшом количестве РКИ; накопленный клинический опыт подтверждает эффективность ингаляционных кортикостероидов. У некоторых пациентов применение ингаляционных медикаментов может вызвать кашель, что неизбежно приводит к снижению количества лекарственного средства, попавшего в дыхательные пути. Иногда смена ингалятора (например, применение спейсера) позволяет уменьшить вероятность возникновения кашля; в других случаях может быть полезен пероральный прием глюкокортикоидов на протяжении 1-2 нед.
Патогенетические механизмы возникновения ХК при ГЭРБ достаточно сложны и пока недостаточно изучены. Существующие руководства предусматривают назначение пациентам с ХК кислотосупрессивной терапии с использованием ингибиторов протонной помпы (ИПП; 2 р/сут на протяжении >3 мес). Однако многие больные с ХК не страдают симптоматической ГЭРБ; анализ результатов некоторых РКИ, в которых для лечения ХК использовались антирефлюксные препараты, не выявил взаимосвязи между улучшением состояния больных и применением данного вида терапии. Нет убедительных доказательств того, что антирефлюксное хирургическое вмешательство (лапароскопическая фундопликация) является эффективным способом лечения ХК; применение данного метода ограничено популяцией пациентов, имевших показания для проведения операции (наличие симптомов ГЭРБ и соответствующих результатов исследований).
Ретроспективный анализ обобщенных данных РКИ не доказал целесообразность назначения ИПП; вместе с тем в когорте больных с изжогой, регургитацией, выраженным кислым рефлюксом по данным пищеводной рН-метрии зафиксирован хороший ответ на терапию ИПП. Диагностические тесты, используемые для диагностики ГЭРБ (пищеводный рН-мониторинг и импеданс), не позволяют прогнозировать вероятность уменьшения кашля на фоне кислотосупрессивной терапии: у многих пациентов с ХК уровень кислотности и некислотный рефлюкс сопоставимы с таковыми у участников контрольных групп, у которых диагностируют слабо выраженный проксимальный пищеводный рефлюкс. Имеющиеся данные доказательной медицины не поддерживают теорию попадания рефлюксата в гортань/глотку либо микроаспирации в дыхательные пути при ХК. У пациентов с ХК часто обнаруживают признаки воспаления в ротоглотке, что интерпретируется как признак проксимального гастроэзофагеального (ларингофарингеального) рефлюкса. Однако у больных с сильным кашлем воспалительные изменения в гортани могут носить травматический характер; таким образом, имеется недостаточная согласованность клинических наблюдений в отношении ларингеальных признаков проксимального гастроэзофагеального рефлюкса. Почти у 50% пациентов с ХК зафиксирована статистически значимая временная корреляция между рефлюксом и появлением кашля либо наличием «физиологических» эпизодов дистального рефлюкса, предшествующих возникновению приступов кашля, независимо от кислотности рефлюксата. Приведенные данные означают, что нейрональные перекрестные помехи между дистальным отделом пищевода и дыхательными путями могут провоцировать возникновение приступов кашля даже при отсутствии патологического дистального или проксимального рефлюкса и, следовательно, основой этой патологии может являться сенсибилизация вагального пути.
Пациенты с ХК часто сообщают о постназальном затекании. Существующие руководства предусматривают назначение назальных глюкокортикостероидов и антигистаминных препаратов пациентам с аллергическим ринитом и ХК, однако, несмотря на то что результаты РКИ частично поддерживают эти рекомендации, клинический опыт свидетельствует о частой неэффективности данной терапии. При подтверждении диагноза хронического синусита пациентам могут быть назначены антибиотики и рекомендовано проведение хирургического вмешательства на пазухах или носовых перегородках, но следует иметь в виду, что объективные данные, подтверждающие уменьшение интенсивности кашля после проведения оперативного лечения, отсутствуют.
Шаг 3-й. Методы исключения редких причин кашля
У пациентов без БА, ГЭРБ, риносинусита (по данным диагностического обследования или эмпирического лечения) следует исключить другие заболевания, которые могут манифестировать появлением ХК и не отвечать на терапию; следует предусмотреть консультацию пульмонолога, если это возможно. К заболеваниям, протекающим с ХК, относят синдром обструктивного апноэ во сне, эозинофильный бронхит, гипертрофию миндалин, рецидивирующий тонзиллит, патологию наружного уха (опосредованно через аурикулярную ветвь блуждающего нерва). При рефрактерном кашле следует провести высокоточную КТ ОГК для исключения паренхиматозной патологии легких, не определяющейся при обычной рентгенографии (легочный фиброз, бронхоэктазы, саркоидоз). Бронхоскопия может использоваться для идентификации заболеваний (трахеобронхомаляция, хронический бронхит, остеохондропластическая трахеобронхопатия), не диагностированных при КТ-сканировании. По нашим данным, в когорте больных, у которых после проведения рутинной рентгенографии ОГК, исследования функции легких (включая тест с метахолином) и эмпирического лечения ГЭРБ и ЛОР-органов диагноз остается неясным, у 10% пациентов при проведении бронхоскопии выявляется разнообразная патология, но неизвестно, могут ли полученные результаты объяснить возникновение ХК.
Своевременная бронхоскопия может проводиться при подозрении на рак или аспирацию инородного тела; при бронхоскопии можно провести биопсию для исключения такой патологии, как эозинофильный бронхит (в случаях, если получение индуцированной мокроты невозможно). Диагноз основывается на обнаружении в мокроте >3% эозинофилов при условии отсутствия бронхиальной гиперреактивности или вариабельности пиковой скорости выдоха. Эозинофильный бронхит диагностируется у 13% больных, обратившихся в специализированные пульмонологические клиники, и в большинстве случаев хорошо поддается лечению глюкокортикоидами. Лечение любых других заболеваний, диагностированных на данном этапе, необходимо проводить в соответствии с действующими руководствами.
Шаг 4-й. Лечение идиопатического и рефрактерного ХК
Исходя из имеющегося у нас опыта наиболее распространенные заболевания, способные вызвать ХК, диагностируют на первом этапе. Однако, несмотря на нивелирование возможных причин ХК, некоторые пациенты продолжают кашлять (>42% пациентов, обратившихся в специализированные клиники; у больных, наблюдающихся на первичном этапе оказания медицинской помощи, этот показатель точно не известен).
Пациенты с рефрактерным ХК пытаются облегчить свое состояние, принимая безрецептурные препараты. Многие больные отдают предпочтение фитотерапии, полагая, что применение различных лекарственных трав будет способствовать разрешению воспалительного процесса в дыхательных путях, снижению интенсивности кашля и улучшению отхождения мокроты. Наиболее популярны экстракт кожуры страстоцвета съедобного (Watson R., 2008) и листья плюща обыкновенного (Hofmann D., 2003). Иногда временное благоприятное воздействие на уменьшение раздражения горла оказывает сосание и глотание леденцов, сиропов и меда.
Метаанализ 7 клинических исследований (n=1178) доказал уменьшение частоты и интенсивности кашля, ночных пробуждений у детей и взрослых, принимавших леводропропизин, по сравнению с контрольной группой (р=0,0015) (Zanasi А., 2015). По данным G. Luporini (1998), леводропропизин может использоваться для облегчения ХК у больных с непродуктивным кашлем на фоне метастического рака легких.
Эксперты Кокрановского сотрудничества во главе с М. Wilkinson (2014) допускают возможность применения эрдостеина для лечения ХК. По данным одного небольшого исследования с участием стабильных пожилых больных с БЭБ 15-дневная терапия эрдостеином в сочетании с физиопроцедурами улучшала показатели спирометрии (увеличивала объем форсированного выдоха за 1 с, а также форсированную жизненную емкость легких в среднем на 200 и 300 мл соответственно) и уменьшала отхождение гнойной мокроты по сравнению с изолированным проведением физиотерапии.
Результаты другого систематического обзора свидетельствуют, что назначение декстрометорфана способствует уменьшению интенсивности ХК (стандартизированная разность средних (СРС) 0,37; 95% доверительный интервал (ДИ) 0,19-0,58; р=0,0008) и частоты его возникновения (СРС 0,40; 95% ДИ 0,18-0,85; р=0,0248) по сравнению с плацебо (Yancy W., 2013).
Несмотря на то что ни один терапевтический метод не одобрен Управлением по контролю качества пищевых продуктов и лекарственных препаратов США (FDA) или Европейским агентством по оценке лекарственных средств для лечения рефрактерного или идиопатического ХК, относительно недавно было установлено, что средства, воздействующие на нейрональную гиперреактивность, эффективно нивелируют ХК. По данным одного РКИ с участием пациентов с рефрактерным ХК, терапия низкими дозами медленно высвобождающегося морфина сульфата (5 мг 2 р/сут) уменьшала интенсивность кашля (средние различия 1,6 балла по 9-балльной шкале) и улучшала качество жизни по сравнению с указанными показателями в группе плацебо. Возможность передозировки или передачи препарата лицам, не имеющим показаний для его приема, является серьезной проблемой, в частности для США, где злоупотребление опиоидами приобрело характер эпидемии.
В другом РКИ пациентам с ХК назначали антиконвульсант габапентин, что позволило улучшить их качество жизни и уменьшить интенсивность кашля по сравнению с плацебо (межгрупповые различия составили 12 мм по 100-миллиметровой визуальной аналоговой шкале). Клинический опыт показывает, что ответ на терапию габапентином значительно варьирует. При назначении габапентина и прегабалина следует индивидуально подбирать дозу препарата, балансируя между достаточной эффективностью и побочными действиями. Амитриптилин (10 мг перед сном) превосходит кодеин и гвайфенезин в улучшении качества жизни у пациентов с ХК; седативный эффект амитриптилина может облегчить засыпание у таких больных.
По данным еще одного небольшого РКИ, четырехкомпонентная логотерапия (обучение, уменьшение раздражения гортани, техники для контроля кашля, психотерапевтическое консультирование) уменьшала интенсивность кашля и улучшала качество жизни у больных с рефрактерным ХК.
Дискуссионные вопросы
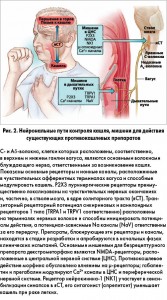
Хотя «диагностическая триада» – БА, ГЭРБ и постназальный синдром – считается основной причиной ХК, а лечение этих заболеваний позволяет в большинстве случаев добиться хороших результатов, некоторые клинические наблюдения ставят под сомнение правомочность этой концепции. Во-первых, многие пациенты с перечисленными заболеваниями нечасто предъявляют жалобы на кашель. Во-вторых, большинство больных с ХК не отвечают на лечение, назначенное в соответствии с положениями действующих руководств, и не имеют подтвержденного диагноза; кашель у них продолжает персистировать. Альтернативная теория возникновения ХК гласит, что в основе возникновения этого состояния лежит патология нейрональных путей, контролирующих появление кашля, а сопутствующие заболевания (БА, ГЭРБ, постназальный синдром) являются триггерами кашля только при наличии нейрональной гиперреактивности (рис. 2).
В поддержку этой теории можно привести результаты исследования, чей дизайн предполагал ингаляцию раздражающего аэрозоля – капсаицина. Было доказано, что капсаицин провоцирует появление более сильного кашля у пациентов с ХК по сравнению со здоровыми лицами. Концепция, согласно которой в основе ХК лежит нейрональная гиперреактивность, полностью объясняет появление кашля в ряде клинических случаев. Неврологические механизмы, являющиеся фундаментом для возникновения гиперреактивности к кашлевому рефлексу, требуют дальнейшего изучения; необходимо проведение тщательных клинических исследований новых препаратов, воздействующих на специфические рецепторы в центральной и периферической нервной системе (Р2Х3, NK1, TRPV1, TRPV4, TRPA1; (рис. 2). Например, в одном недавно опубликованном РКИ, в котором приняли участие пациенты с рефрактерным ХК, было доказано, что применение антагониста Р2Х3 ассоциировано со 75% снижением интенсивности кашля по сравнению с плацебо; несмотря на это, потенциальная роль этого препарата в реальной клинической практике остается пока неясной.
Диагностика и лечение ХК в ряде случаев представляет собой сложную задачу. Нормальные результаты спирометрии и рентгенографии ОГК при отсутствии специфических субъективных и объективных симптомов недиагностированной респираторной/внелегочной патологии могут быть показанием для проведения эмпирической терапии ИПП. При отсутствии клинически значимого ответа необходимо отменить ИПП и инициировать дальнейшее обследование для определения реактивности дыхательных путей (включая проведение теста с метахолином и определение концентрации оксида азота в выдыхаемом воздухе). Если результаты этих исследований также находятся в пределах нормативных значений, целесообразно проведение высокоточной КТ ОГК, бронхоскопии, риноскопии. При получении отрицательных результатов следует успокоить пациента, подчеркнуть отсутствие у него жизнеугрожающих патологий и объяснить появление ХК расстройством нервной регуляции.
В настоящее время отсутствует единый одобренный препарат для терапии ХК, результаты систематических обзоров и данные РКИ подтверждают возможность применения эрдостеина, леводропропизина, а также низких доз морфина сульфата, габапентина, прегабалина и логотерапии в лечении ХК. Следует заверить пациента, что назначенная терапия будет способствовать уменьшению интенсивности рефрактерного ХК или его разрешению.
Список литературы находится в редакции.
По материалам статьи
Smith J. Chronic Cough. N Engl J Med 2016; 375: 1544-1551.
Подготовила Лада Матвеева
Медична газета «Здоров’я України 21 сторіччя» № 21 (394), листопад 2016 р.