27 листопада, 2016
Современные методы консервативного лечения в оториноларингологии
3-4 октября в г. Киеве состоялась ежегодная традиционная осенняя конференция Украинского научного медицинского общества врачей-оториноларингологов, в которой приняли участие ведущие отечественные специалисты, а также гости из Бельгии, Болгарии, Германии, Италии. В рамках мероприятия активно обсуждались проблемы отоларингологии детского возраста, хронических заболеваний глотки, уха и вестибулярного аппарата. В частности, значительный интерес аудитории вызвали доклады, посвященные лечению аллергических заболеваний ЛОР-органов.
 Вопросам рационального лечения аллергических ринитов (АР) посвятил выступление заведующий кафедрой оториноларингологии с офтальмологией ВГУЗУ «Украинская медицинская стоматологическая академия» (г. Полтава), доктор медицинских наук, профессор Сергей Борисович Безшапочный.
Вопросам рационального лечения аллергических ринитов (АР) посвятил выступление заведующий кафедрой оториноларингологии с офтальмологией ВГУЗУ «Украинская медицинская стоматологическая академия» (г. Полтава), доктор медицинских наук, профессор Сергей Борисович Безшапочный.
– В 2011 г. Европейской академией аллергологии и клинической иммунологии (European Academy of Allergy and Clinical Immunology, EAACI) была предложена следующая классификация ринитов:
• АР: интермиттирующий, персистирующий; легкий, среднетяжелый, тяжелый; профессиональный;
• инфекционный: вирусный; бактериальный; невирусный, небактериальный (вызванный простейшими, грибами);
• неаллергический, неинфекционный ринит: лекарственно-индуцированный (вызванный приемом β-адреноблокаторов, оральных контрацептивов, ацетилсалициловой кислоты и других нестероидных противовоспалительных средств); неаллергический ринит с эозинофильным синдромом (NARES), с локальной продукцией IgE; профессиональный (низкомолекулярные химические соединения, ирританты); атрофический; ринит пожилых людей; идиопатический ринит.
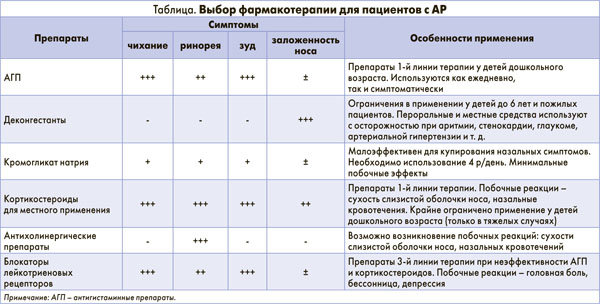
В соответствии с клиническим руководством ARIA (Allergic Rhinitis and Its Impact on Asthma, 2008) дифференциальную диагностику АР с другими ринитами проводят, опираясь на клинические симптомы. На АР указывает наличие ≥2 признаков, наблюдающихся более 1 ч в течение большинства дней: водянистая ринорея, чихание (особенно пароксизмальное), назальная обструкция, конъюнктивит. Обычно не ассоциированы с АР односторонние процессы, назальная обструкция без других симптомов, слизисто-гнойная ринорея, синдром постназального затекания, рецидивирующие носовые кровотечения, аносмия.
Триггерными факторами неинфекционного ринита могут выступать аллергены (пыльца растений, плесневые грибы, клещи домашней пыли, шерсть животных, тараканы, редко – пищевые продукты), сигаретный дым, испарения моющих средств и химикатов, интенсивные косметические и парфюмерные запахи. Прием алкоголя, стрессы, беременность, яркий свет также способны провоцировать развитие неинфекционных ринитов. Важно, что некоторые медикаменты, в частности интраназальные деконгестанты, могут выступать триггерными факторами в развитии неинфекционных ринитов, поэтому при подборе средств для лечения АР следует отказаться от назначения этих препаратов в пользу других лекарственных групп (табл.).
Применение топических кортикостероидов совершило революцию в лечении АР. Однако наряду с высокой результативностью этот класс препаратов имеет накопительный эффект, а значит, действие указанных средств проявляется не ранее 3-х суток от начала применения.
Для решения данной проблемы были созданы комбинированные препараты, в составе которых, помимо топического кортикостероида, присутствуют быстродействующие противоаллергические средства. Представителем этой группы является Гленспрей с азеластином, который в 1 дозе cодержит мометазона фуроата 50 мкг и азеластина гидрохлорида 140 мкг. Гленспрей выпускается в форме назального спрея (150 доз в одной упаковке).
Мометазона фуроат – синтетический топический кортикостероид, используемый для лечения АР и хорошо известный ЛОР-врачам.
Азеластина гидрохлорид – производное фталазинона, селективный блокатор Н1-гистаминовых рецепторов, действие которого отчетливо проявляется уже через 12 мин. Сочетание мометазона фуроата и азеластина гидрохлорида в одном препарате обеспечивает очень быстрый и вместе с тем продолжительный клинический эффект.
Столь удачная комбинация ингредиентов в составе Гленспрея с азеластином вызвала неподдельный научный интерес. На базе нашей кафедры было выполнено клиническое исследование результативности применения данного препарата у 24 пациентов с сезонным АР (САР). Испытание проводили в период с июня по август 2016 г. в сезон активного пыления. Выраженность симптомов (заложенности носа, ринореи, зуда в носу, чихания) оценивали по балльной шкале, где 0 – симптом отсутствует, 1 – слабо выражен, 2 – выражен умеренно, 3 – крайне выражен. Контроль симптомов проводили на 1-5-е,10-е и 20-е сутки лечения.
В основной и контрольной группах выраженность симптомов до начала лечения была сопоставимой и составила в среднем 2,6 балла.
У пациентов основной (n=12) группы, которые получали терапию Гленспреем с азеластином, уже на 2-й день терапии отмечался существенный регресс назальных проявлений (с 2,6 до 2 баллов), а на 5-й день имело место почти полное их разрешение (0,3 балла).
В группе контроля (n=12), участники которой получали стандартное лечение САР, на 2-й день лечения изменений в самочувствии не отмечено, а полное купирование признаков САР наблюдалось только к 10-му дню терапии.
Таким образом, интраназальные кортикостероиды проявляют высокую эффективность в лечении САР, однако их действие носит накопительный характер, тогда как топические АГП оказывают более быстрый клинический результат. Применение назального спрея Гленспрей с азеластином обеспечивает быстрый и продолжительный клинический эффект, что подтверждено результатами наблюдения и отчетливо проявлялось у пациентов основной группы. В процессе лечения все больные, получавшие лечение Гленспреем с азеластином, полностью отказались от симптоматического использования сосудосуживающих капель.
 Тему ведения пациентов с АР продолжил доклад заведующего кафедрой оториноларингологии Одесского национального медицинского университета, доктора медицинских наук, профессора Сергея Михайловича Пухлика. Докладчик акцентировал внимание аудитории на перспективах применения комбинированных противоаллергических препаратов.
Тему ведения пациентов с АР продолжил доклад заведующего кафедрой оториноларингологии Одесского национального медицинского университета, доктора медицинских наук, профессора Сергея Михайловича Пухлика. Докладчик акцентировал внимание аудитории на перспективах применения комбинированных противоаллергических препаратов.
– АР классифицируют в зависимости от частоты, тяжести симптомов и временной связи с причинным аллергеном. Например, САР ассоциируется с пыльцой растений, круглогодичный АР – с клещами домашней пыли или плесневыми грибами. Эпизодический АР обусловлен воздействием веществ из окружающей среды, которые не встречаются в привычных для пациента условиях (например, при посещении жилья, где присутствуют домашние животные). Если сезон пыления длится круглый год (в частности, в тропиках), достаточно трудно на основе анамнеза отличить симптомы, спровоцированные пыльцой, от таковых, вызванных пылевыми клещами. Плесень считается как сезонным, так и круглогодичным аллергеном. У многих пациентов наблюдается сенсибилизация к нескольким аллергенам, поэтому разделение на круглогодичный АР и САР является условным.
Пациентам с АР в качестве стартового лечения назначают монотерапию. В случае недостаточного ответа на нее следует применять комбинированное лечение. Назначение комбинированных средств способствует повышению эффективности медикаментозной терапии и улучшению контроля симптомов заболевания. Одним из примеров удачного сочетания противоаллергических средств является назальный спрей, который содержит мометазона фуроат и азеластина гидрохлорид, – Гленспрей с азеластином.
В 2011-2015 гг. в Индии было проведено масштабное многоцентровое рандомизированное сравнительное исследование для оценки эффективности, безопасности и переносимости комбинированного препарата, содержащего азеластина гидрохлорид 140 мкг и мометазона фуроат 50 мкг. Пациентам (n=560) с САР назначали комбинированный назальный спрей в указанной дозе или монотерапию азеластином гидрохлоридом и монотерапию мометазона фуроатом. У пациентов с САР исследуемый комбинированный препарат, содержащий в 1 дозе азеластина гидрохлорида 140 мкг и мометазона фуроата 50 мкг, оказался клинически более эффективным, чем монотерапия каждым компонентом в отдельности. Высокая результативность данной комбинации объясняется быстрым антигистаминным влиянием азеластина (препарат начинает действовать уже через 12 мин) и мощной противовоспалительной активностью топического кортикостероида. Пациенты эффективно контролировали симптомы САР и не нуждались в дополнительных препаратах.
В течение летнего сезона 2016 нами было выполнено клиническое исследование эффективности препарата Гленспрей с азеластином у 156 пациентов с САР. Препарат успешно купировал все симптомы САР уже в 1-е сутки использования, что значительно быстрее, чем на фоне монотерапии мометазоном. У лиц с гиперсекрецией отмечено быстрое купирование проявлений ринореи. Глазные симптомы исчезли или стали менее выражены у 75% больных. С учетом этого Гленспрей с азеластином может быть рекомендован для стартовой топической терапии среднетяжелых и тяжелых обострений САР, а также для усиления базисного лечения в случае недостаточного контроля симптомов САР на весь период контакта с аллергеном. Переход на монотерапию мометазоном или азеластином может быть рассмотрен как «шаг вниз» после лечения с использованием фиксированной комбинации.
Другим удачным примером является сочетание монтелукаста 10 мг и левоцетиризина 5 мг. Отечественным аллергологам и ЛОР-врачам хорошо известен Гленцет Эдванс. Оба компонента препарата имеют патогенетическое обоснование к применению у пациентов с АР. К преимуществам данной комбинации следует отнести быстрое начало действия, пероральное применение, эффективное уменьшение выраженности симптомов (в том числе глазных), безрецептурный отпуск. Пероральные антагонисты лейкотриеновых рецепторов не подходят для стартовой терапии пациентов с САР. Однако данный класс препаратов может оказаться полезным у некоторых больных, например у лиц с САР и бронхиальной астмой.
Таким образом, комбинированные препараты Гленцет Эдванс и Гленспрей с азеластином показали высокую эффективность в лечении САР. Подбор лекарственных комбинаций для пациента в каждом конкретном случае осуществляют индивидуально с учетом сопутствующей патологии. При выявлении поливалентной сенсибилизации на период активного пыления обоснованным является назначение комплексной системной терапии с учетом патогенетической роли лейкотриенов и гистамина, а также топической терапии, в частности комбинации мометазона фуроата и азеластина гидрохлорида 2 р/сут по 1 впрыскиванию в каждую половину носа.
В продолжение своего выступления профессор С. М. Пухлик остановился на роли грибковой инфекции в хроническом воспалении небных миндалин.
– Проблема острых и хронических воспалительных заболеваний лимфоглоточного кольца – одна из наиболее актуальных в современной медицине. Хронические патологии миндалин и аденоидов широко распространены. Только в 2010 г. они были впервые выявлены у 883 422 пациентов, в 2014 г. – у 868 626. Грибковые поражения глотки занимают 2-е место по частоте после отомикозов; их доля в структуре острых тонзиллитов – около 10%.
На базе нашей кафедры было выполнено клиническое исследование, целью которого являлось определение роли микотической флоры в течении хронического тонзиллита. При этом нами оценивалась эффективность орального раствора Кандид в комплексной терапии данного заболевания. В исследование было включено 40 человек – 16 мужчин и 24 женщины. Средний возраст участников составил 29,6 года.
В основной группе проводили комплексное лечение тонзиллита (промывание лакун миндалин 1 р/день № 7) и дополнительно обрабатывали поверхность миндалин раствором Кандид 3 р/день в течение 10 дней. В контрольной группе осуществлялись аналогичная комплексная терапия тонзиллита (промывание лакун миндалин 1 р/день № 7) и дополнительная обработка поверхности миндалин раствором стандартного антисептика. Результаты лечения оценивали через 10 дней, 1 и 6 мес. Проводился анализ динамики жалоб пациента и объективной картины, также подсчитывалось количество эпизодов ангины и острых респираторных инфекций за полгода наблюдения.
Перед началом лечения было проведено бактериологическое исследование, которое позволило выявить значительные нарушения в биоценозе ротоглотки у пациентов с хроническим тонзиллитом. Нарушение нормального биоценоза миндалин при хроническом тонзиллите, в частности высокая вероятность активизации грибковой флоры, обосновывает включение применения орального раствора
Кандид в комплекс терапевтических мероприятий. Преимуществами данного препарата являются широкий спектр противогрибкового и антибактериального действия, способность входящего в его состав пропиленгликоля проникать через клеточные мембраны, что дает основание предполагать лучшее поступление действующего вещества в лакуны миндалин, чем при обработке традиционными местными антисептиками.
Основное действующее вещество Кандида – клотримазол, который является производным имидазола и обладает широким спектром противогрибковой активности. Кандид представляет собой бесцветную вязкую жидкость, 1% раствор предназначен только для местного использования в полости рта. Данный препарат удобен в применении, так как выпускается в полиэтиленовом флаконе по 15 мл со встроенной пробкой-капельницей. Кандид наносят на пораженные участки полости рта 3-4 р/день, желательно по 10-12 капель (0,5-1,0 мл) или с помощью ватной палочки.
После начала лечения в первые 10 дней у пациентов обеих групп было отмечено уменьшение всех симптомов тонзиллита. Скорее всего, этот факт связан с механическим очищением лакун небных миндалин в результате промываний. Проведенное лечение способствовало заметному снижению числа казеозных масс (пробок) в лакунах миндалин. У пациентов контрольной группы пробки в лакунах миндалин достаточно быстро восстановились, а число жалоб (после кратковременного снижения) уже через полгода соответствовало исходному. В основной группе, напротив, отмечались более стойкое очищение лакун миндалин от казеозных масс, значительное снижение местных симптомов воспаления (Зака, Преображенского), регресс увеличенных регионарных лимфатических узлов; жалобы на неприятный запах изо рта и болевые ощущения со стороны ротоглотки отсутствовали.
У больных хроническим (рецидивирующим, рекуррентным) тонзиллитом при первичном бактериологическом исследовании были выявлены грубые нарушения биоценоза миндалин: Staphylococcus epidermidis (75,8%); Staphylococcus aureus (68,2%); Escherichia coli (49,5%); Candida albicans (59%); Enterobacter cloacae (25,5%); Streptococcus viridans (16,4%); Streptococcus pyogenes (4,0%) в высоком количественном содержании (вторая, третья и выше степень обсемененности). После проведенного лечения было отмечено значительное улучшение соотношения микроорганизмов: S. epidermidis (45,3%); S. saprophyticus (37,6%); Staphylococcus haemolуticus (29,4%); S. viridans (26,4%); C. albicans (19,2%); S. aureus (18,0%); E. coli (9,5%); Enterococcus faecalis (6,8%). Эта флора очень близка к нормальной, в частности, C. albicans определялась в 3 раза реже, чем до лечения, и преимущественно в первой степени.
Таким образом, проведенное местное лечение препаратом Кандид (клотримазол) оказалось более эффективным, чем использование местного антисептика, в отношении регресса жалоб, регионарного лимфаденита и нормализации биоценоза миндалин.
Бактериологическое исследование, проведенное через 1 мес, подтвердило факт нормализации микрофлоры в области лакун небных миндалин, приближение ее к сапрофитной. Число C. albicans снизилось в 3 раза, степень обсемененности была невысокой. Данное клиническое исследование позволяет рекомендовать 10-дневный курс использования препарата Кандид для местного лечения у взрослых с хроническим воспалением небных миндалин.
Подготовила Мария Маковецкая
Медична газета «Здоров’я України 21 сторіччя» № 20 (393), жовтень 2016 р.