6 липня, 2015
Гострий післявірусний риносинуїт: сучасні погляди на етіопатогенез, діагностику та лікування
 Гострі риносинуїти (ГРС) належать до групи гострих респіраторних захворювань (ГРЗ) – збірної групи захворювань, що спричинюються різними факторами, які поєднані на основі спільності епідеміології, патогенезу та особливостей клініки і при яких ураження дихальних шляхів є провідним синдромом. Раніше запалення синусів асоціювалось, як правило, з наявністю інфекції (вірусної чи бактеріальної). Із надбанням нової інформації про природний перебіг ГРС стало очевидним, що в основі патологічних процесів лежить не тільки і не стільки інфекція. Тому в останні роки існує загальне погодження, що ГРС може бути визнаний як запалення (але не інфекція) слизової оболонки.
Гострі риносинуїти (ГРС) належать до групи гострих респіраторних захворювань (ГРЗ) – збірної групи захворювань, що спричинюються різними факторами, які поєднані на основі спільності епідеміології, патогенезу та особливостей клініки і при яких ураження дихальних шляхів є провідним синдромом. Раніше запалення синусів асоціювалось, як правило, з наявністю інфекції (вірусної чи бактеріальної). Із надбанням нової інформації про природний перебіг ГРС стало очевидним, що в основі патологічних процесів лежить не тільки і не стільки інфекція. Тому в останні роки існує загальне погодження, що ГРС може бути визнаний як запалення (але не інфекція) слизової оболонки.
Визначальна роль інфекції – як вірусної, так і бактеріальної – залишається в етіопатогенезі тільки деяких форм ГРС, зокрема гострого вірусного чи бактеріального. На сьогоднішній день вважається більш прийнятним вживання терміна «риносинуїт» для описання запалення, а не інфекції. Таким чином, «запалення» та «інфекція» з сучасних позицій не є тотожними поняттями, тому термін «запалення» покриває як інфекційні, так і неінфекційні його механізми. Однак ГРС етіологічно в значній кількості випадків пов’язаний із гострими респіраторними вірусними інфекціями (ГРВІ) – ГРЗ, спричиненими вірусами. Вірусна інфекція надзвичайно швидко запускає патогенетичний каскад запалення, але як етіологічний фактор швидко втрачає свою актуальність. Наростаючі запальні зміни та набряк слизової оболонки, запущені вірусами чи будь-якими іншими провокуючими факторами (переохолодженням, вдиханням надмірно холодного чи гарячого повітря, агресивними фізичними та хімічними чинниками тощо), спричинюють підвищення в’язкості секрету, що різко знижує ефективність мукоциліарного транспорту і на фоні наростаючої дисфункції співусть приносових пазух призводить до порушення дренажу.
Таким чином, гострі вірусні риносинуїти швидко трансформуються в післявірусні, частина з яких зумовлені бактеріями (так званий гострий бактеріальний риносинуїт), а дисфункція співусть приносових пазух із порушенням реологічних властивостей назального секрету й пов’язаною з цим елімінацією патологічних виділень є ключовим моментом, який характеризує складний каскад ланок патогенезу ГРС. Розшифровка й розуміння основних ланок та етапів розвитку захворювання є основною умовою призначення лікування, яке ґрунтується на втручанні в етіопатогенез, оскільки воно завжди є ефективним. У таких випадках застосовується комплекс препаратів етіотропної, патогенетичної та симптоматичної терапії.
Патогенез гострого післявірусного риносинуїту
Провідним патогенетичним чинником гострого післявірусного риносинуїту (ГПВРС) є набряк слизової оболонки носової порожнини, зокрема остіомеатального комплексу та приносових пазух, спричинений будь-якими провокуючими факторами (вірусами, переохолодженням, вдиханням надмірно холодного чи гарячого повітря, агресивними фізичними та хімічними чинниками і т.п.). Як наслідок активації клітин, що беруть участь у запаленні (нейтрофілів, еозинофілів, опасистих клітин, макрофагів, базофілів, лімфоцитів), вивільняється цілий спектр медіаторів запалення, в результаті дії яких наростають запальні зміни, зокрема набряк слизової оболонки та приносових пазух. Товщина слизової оболонки носової порожнини, у першу чергу остіомеатального комплексу та приносових пазух, збільшується. На фоні наростаючого набряку наростає дисфункція співустя з пазухою (рис. 1).
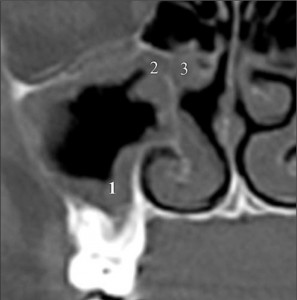 Рис. 1. ГПВРС. Співустя з пазухою частково блоковане 1 – набрякла слизова оболонка верхньощелепної пазухи; 2 – частково блоковане співустя верхньощелепної пазухи; 3 – остіомеатальний комплекс.
Рис. 1. ГПВРС. Співустя з пазухою частково блоковане 1 – набрякла слизова оболонка верхньощелепної пазухи; 2 – частково блоковане співустя верхньощелепної пазухи; 3 – остіомеатальний комплекс.На фоні наростаючого запалення та набряку слизової оболонки порушуються реологічні властивості назального секрету: зменшення товщини золь-фази назального слизу призводить до порушення функції мукоциліарного транспорту та евакуації гель-фази. Це призводить до накопичення патологічно зміненого секрету на поверхні слизової оболонки і поглиблення запальних патологічних змін. Оскільки запальні зміни при післявірусному риносинуїті стосуються поверхневого (епітеліального) шару слизової оболонки, то її запальні морфологічні зміни можна охарактеризувати як епітеліїт (рис. 2).
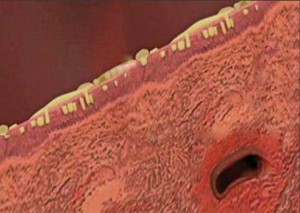 Рис. 2. Морфологічна картина запалення поверхневого (епітеліального) шару слизової оболонки (епітеліїт)
Рис. 2. Морфологічна картина запалення поверхневого (епітеліального) шару слизової оболонки (епітеліїт)Таким чином, реактивні зміни слизової оболонки, спричинені різними провокуючими факторами (вірусами, переохолодженням, вдиханням надмірно холодного чи гарячого повітря, агресивними фізичними та хімічними чинниками і т.п.), які характерні для гострого вірусного риносинуїту, запускають патогенетичний ланцюг ГПВРС. Певною особливістю ГПВРС є відсутність етіологічного чинника, а основними ланками патогенезу – запалення, набряк, порушення реології секрету та пов’язаної з цим елімінації патологічних виділень. Порушуються вентиляція та дренаж приносових пазух, що призводить до застою секрету, пошкодження епітелію, порушення функції мукоцилiарної транспортної системи (МТС), що поглиблює локальний імунодефіцит.
За статистичними даними, ГПВРС зустрічається у 45,7% пацієнтів.
Методи діагностики ГПВРС та інтерпретація отриманих даних
Діагноз ГРС підтверджується сукупністю типових клінічних симптомів захворювання, часовими критеріями (термінами виникнення та тривалості симптомів), а також оцінкою ступеня тяжкості перебігу захворювання.
1. Типові клінічні симптоми
До основних клінічних симптомів ГРС слід відносити такі (табл. 1).
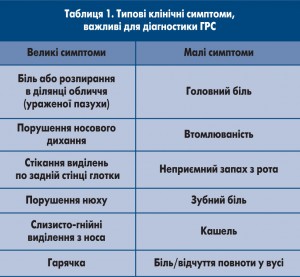
Діагноз ГРС встановлюється за наявності у хворого 2 або більше великих або 1 великого та 2 або більше малих симптомів. Аналіз та оцінка суб’єктивних проявів захворювання особливо актуальні для оториноларингологів, лікарів загальної практики – сімейної медицини, педіатрів, терапевтів, оскільки оцінка клінічної симптоматики є основою діагностики ГРС.
Дані об’єктивних обстежень
Зовнішній огляд. При зовнішньому огляді звертають увагу на стан м’яких тканин обличчя. Часто спостерігається легкий симетричний набряк тканин орбіт. Проводять пальпацію передньої та нижньої стінок лобних пазух, внутрішнього кута очниці, передньої стінки верхньощелепних пазух, а також місць виходу nn. supra- та infraorbitalis. При післявірусному риносинуїті пальпація та перкусія в проекції пазух не болючі, у точках виходу nn. supra- та infraorbitalis – злегка болючі. Лімфатичні вузли шиї не збільшені.
Фарингоскопія. При орофарингоскопії звертають увагу на стан м’якого піднебіння, бокових відділів глотки, мигдаликів, задньої стінки глотки. У хворих на післявірусний риносинуїт часто виявляють стікання виділень по задній стінці. Фарингоскопічний метод обстеження під силу лікарю будь-якої спеціальності.
Передня риноскопія (проводиться спеціалістом оториноларингологом). Встановлюють наявність гіперемії та набряку слизової оболонки, зокрема, в ділянці середнього носового ходу, а також патологічних виділень у просвіті носової порожнини. Залежно від ступеня виразності набряку, може реєструватися легкий виразний набряк або обструкція носових ходів. Для ГПВРС характерні гіперемія, набряк слизової оболонки середнього носового ходу, звуження просвіту носових ходів, а також наявність слизових чи слизово-гнійних виділень у носових ходах. Однак слід зазначити, що патогномонічних симптомів, характерних для ГПВРС, не існує.
2. Часові критерії (терміни виникнення та тривалості симптомів)
У діагностиці ГПВРС важливим є те, що тривалість захворювання перевищує 4-5 днів. Про вказаний діагноз можна думати, якщо:
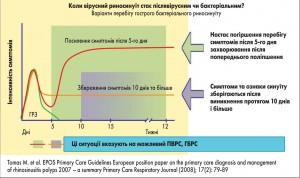
– настає погіршення перебігу симптомів після 5-го дня захворювання, особливо після попереднього поліпшення;
– симптоми та ознаки синуїту зберігаються після виникнення протягом 10 днів і більше (рис. 3).
Для диференціальної діагностики післявірусного і бактеріального РС додатково використовується оцінка ступеня тяжкості перебігу.
3. Визначення ступеня тяжкості
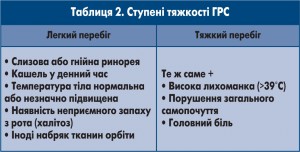
З метою адекватної інтерпретації отриманих даних і визначення лікувальної тактики важливо визначити ступінь тяжкості перебігу ГРС (табл. 2). В основу шкали оцінки покладено основні локальні і загальнозапальні симптоми риносинуїту.
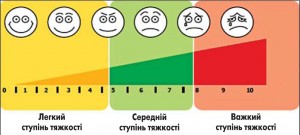
Згідно з міжнародними рекомендаціями (EP3OS, редакція 2012 року) визначення ступеня тяжкості ГРС має також базуватися на суб’єктивній оцінці свого стану пацієнтом по 10-сантиметровій візуально-аналоговій шкалі (ВАШ) (рис. 4).
Максимальна оцінка тяжкості симптомів становить 10 балів. Найчастіше стан пацієнтів при ГПВРС оцінюють як легкого-середнього ступеня тяжкості; при оцінці за допомогою ВАШ – у 4-6 балів, що відповідає перебігу легкої та середньої тяжкості, рідше – у 8-10 балів, що свідчить про тяжкий перебіг.
Таким чином, у діагностиці ГПВРС є важливою наявність типових клінічних симптомів: помірного головного болю, закладеності носа, серозно-слизової ринореї, виділень на задній стінці глотки, незначно підвищеної температури тіла; тривалість захворювання перевищує 4-5 днів. Типовою є ситуація, коли настає погіршення перебігу симптомів після 5-го дня захворювання, особливо після попереднього поліпшення, або ж симптоми та ознаки риносинуїту зберігаються після виникнення протягом 10 днів і більше. При оцінці тяжкості перебігу процесу характерною є легкого чи середнього ступеня тяжкість перебігу захворювання; при оцінці стану за ВАШ його ступінь, як правило, не перевищує 5-7 балів.
Згідно із сучасними рекомендаціями EP3OS (редакція 2012 року) ані рентгенографія приносових пазух, ані тим більше спіральна комп’ютерна томографія чи магнітно-резонансна томографія, ані діагностична пункція, ані мікробіологічне дослідження не вважаються необхідними для підтвердження діагнозу ГРС, і в рутинній клінічній практиці використання цих методів дослідження не показане. Їх використання рекомендовано в основному в таких випадках:
• за наявності ознак розвитку ускладнень;
• при необхідності оперативного втручання;
• у разі неефективності емпіричної лікувальної тактики;
• при рецидивуючому характері перебігу.
Лікування ГПВРС
Лікування ГПВРС, як правило, не передбачає госпіталізації хворого і проводиться в амбулаторному режимі. Особливості клінічного перебігу та тяжкість захворювання визначають рутинну, або так звану емпіричну, лікувальну тактику, яка базується на розумінні основних ланок і етапів розвитку захворювання. Провідними патогенетичними чинниками ГПВРС є запалення та набряк слизової оболонки, порушення реології секрету, дисфункція МТС і пов’язаної з цим елімінації патологічних виділень та локальний імунодефіцит на фоні дисфункції остіомеатального комплексу (часткова блокада співусть приносових пазух).
Враховуючи відсутність етіологічного чинника, будь-яке етіологічне лікування післявірусного ГРС (противірусними чи антибактеріальними препаратами) не показане. Патогенетично обґрунтоване лікування вимагає призначення препаратів із протинабряковою, протизапальною, секретолітичною дією як провідними патогенетичними ланками ГПВРС. Окрім того, враховуючи наявність локального імунодефіциту, спричиненого дисфункцією одного з основних механізмів неспецифічної та специфічної локальної резистентності – мукоциліарного транспорту, а також ризику приєднання бактеріальної інфекції, показані також препарати з імуностимулюючою та антиінфекційною дією. Прагнення вплинути на всі перераховані ланки етіопатогенезу післявірусного риносинуїту призводить у повсякденній практиці до призначення 4-5, а іноді й більшої кількості препаратів. Поліпрагмазія неминуче призводить до великого переліку небажаних ефектів як медичного, так і морального та фармакоекономічного характеру. Тому при лікуванні ГПВРС слід віддавати перевагу препаратам із комплексною фармакологічною дією, що дає змогу одночасно впливати на основні ланки етіопатогенезу захворювання. Основною вимогою до таких засобів у контексті лікування ГПВРС є поєднання компонентів із протизапальною, протинабряковою, секретолітичною, імуностимулюючою та антиінфекційною (щодо вірусів та бактерій) дією, а критерієм їх призначення є доведена ефективність, яка базується на засадах доказової медицини.
Симптоматичне лікування не є провідним, але фактично воно завжди використовується лікарем, а особливо пацієнтом у плані самолікування. Симптоматичне лікування особливо потрібне для поліпшення якості життя пацієнта на перших порах патогенетичного лікування. Як відомо, провідною ланкою патогенезу ГПВРС є набряк слизової оболонки носа та приносових пазух. Тому найчастіше для симптоматичного лікування використовують деконгестанти. Використання судинозвужуючих препаратів призводить до пригнічення мікроциркуляції і секреції, що тягне за собою застій та накопичення в тканинах токсичних продуктів. У зв’язку з цим повторне використання препарату призводить до прогресування запального процесу, а також розвитку синдрому рикошету (rebound syndrome) – зворотного ефекту від використання деконгестантів. Це потребує більш частого використання препарату, яке стає практично неконтрольованим ні по частоті, ні по дозі. З урахуванням високої системної біодоступності цих препаратів вони здійснюють виразний системний симпатоміметичний вплив (збудження, головний біль, безсоння, нудота, тахікардія, підвищення артеріального та внутрішньоочного тиску), а в низці випадків виникає висока вірогідність отруєння, особливо у дітей. У структурі найбільш частих причин отруєння у дітей назальні деконгестанти займають друге місце, поступаючись тільки антигіпертензивним засобам.
Таким вимогам (зменшення і ліквідація набряку слизової оболонки носової порожнини) відповідає використання іригаційної осмотично активної терапії ізотонічними та гіпертонічними сольовими розчинами. Найбільш ефективними та зручними для використання є аерозольні препарати з розміром крапель аерозолю 30-150 µm, що забезпечує найбільш оптимальний розподіл препарату по поверхні слизової оболонки. Крім того, використання іригаційної терапії сприяє нормалізації реологічних характеристик назального секрету й покращенню його евакуації. У цьому контексті симптоматична по своїй суті терапія набуває ознак патогенетично обґрунтованої.
Таким чином, комплексний багатовекторний фармакотерапевтичний вплив, спрямований на основні ланки патогенезу ГПВРС, а саме: зменшення набряку, покращення реологічних властивостей назального слизу, реактивацію мукоциліарного кліренсу, зменшення явищ запалення, забезпечує найкращий лікувальний ефект. Крім того, важливими є антиінфекційна дія, активація локального імунного захисту, які є потужним засобом профілактики розвитку гострого бактеріального (гнійного) риносинуїту.
Застосування патогенетично обґрунтованої терапії ГПВРС препаратами з комплексною дією, тропною до слизової оболонки дихальних шляхів, показане для лікування всіх без винятку хворих на ГРС, серед яких більш як у 46% випадків зустрічається ГПВРС.
Середня тривалість лікування ГПВРС
Використання патогенетично обґрунтованої терапії ГПВРС приводить до значної регресії суб’єктивної симптоматики і виразного лікувального ефекту вже на 3-5-й день практично у всіх пацієнтів. У цілому середня тривалість лікування за умови адекватного його призначення становить 8-9 днів. Критеріями його ефективності вважають:
• нормалізацію загального стану, температури тіла;
• відновлення носового дихання;
• зникнення патологічних виділень із носа;
• зникнення запальних явищ у порожнині носа.
Профілактика ГРС
Профілактичні заходи є найоптимальнішим напрямом при будь-яких захворюваннях, оскільки, впливаючи на першопричину, запобігають його виникненню. При обґрунтуванні профілактичних заходів принципово важливим є те, що ГПВРС у переважній більшості випадків є логічним продовженням гострого вірусного риносинуїту на фоні локального імунодефіциту, зокрема неспецифічної ланки. Тому основним профілактичним заходом у контексті ГПВРС є профілактика гострого вірусного риносинуїту.
Суть профілактики полягає у призначенні засобів, що стимулюють насамперед неспецифічну ланку локального імунітету верхніх дихальних шляхів. Заходи неспецифічної профілактики дають змогу зменшити частоту розвитку гострого вірусного риносинуїту і таким чином попередити розвиток ГПВРС.
Вимоги до неспецифічних імуномодуляторів:
• мають впливати на механізми вродженого імунітету (перша лінія захисту);
• мають гальмувати реплікацію більшості респіраторних вірусів;
• мають характеризуватися хорошим профілем безпеки (навіть у разі тривалого використання).
Така методологія лікування і профілактики є універсальною та прийнятною як для оториноларингологів, так і для спеціалістів загальної практики – сімейної медицини, педіатрів як лікарів першого контакту для хворих на ГВРС.