21 лютого, 2015
Перiопераційні кровотечі у хворих на назальний поліпоз, асоційований із непереносимістю аспірину
В.І. Попович, д.м.н., професор, І.В. Кошель, Івано-Франківський національний медичний університет
Проблема патогенезу, діагностики й лікування хронічного риносинуситу загалом і поліпозного зокрема за останні десятиріччя набула особливої гостроти і є одним з актуальних питань сучасної медицини. Ця група захворювань належить до широко розповсюджених, має тенденцію до прогресивного і злоякісного перебігу. Постійно зростає кількість осіб, які отримують системну кортикостероїдну терапію, і рівень їх інвалідизації. Клінічно термін «поліпоз носа» об’єднує всі види поліпозу з локалізацією в ділянці решітчастої кістки, середнього носового ходу, середньої носової раковини і мають вигляд сіро-голубих вип’ячувань. У 15% пацієнтів, переважно дитячого й молодого віку, реєструють нейтрофільний характер захворювання, а у 85% – це хронічне рецидивуюче запальне захворювання, яке супроводжується дифузною інфільтрацією еозинофільними гранулоцитами всіх шарів слизової оболонки, а просвіт носової порожнини, приносових пазух заповнений слизом, що містить велику кількість еозинофілів. Запальний процес зберігається навіть за відсутності значимих клінічних проявів.
Клінічно хронічний риносинусит із поліпозом носа, який характеризується еозинофільним запаленням, супроводжується непереносимістю ацетилсаліцилової кислоти (АСК) у 25-65% випадків. У переважної більшості пацієнтів поліпоз, асоційований із непереносимістю аспірину, поєднується з бронхіальною астмою. Поєднання поліпозу носа з бронхіальною астмою і непереносимістю аспірину носить назву «аспіринова тріада», або синдром Відаля чи Самтера. «Аспіринова тріада» відома ще з 1911 р. За даними D.L. Hamilos (2001), астма й гіперчутливість до аспірину асоціюються з хронічним гіперпластичним синуситом і назальним поліпозом у 62% випадків. Носові поліпи виявляють у 40-80% пацієнтів з гіперчутливістю до аспірину, а у 15-49% хворих на поліпоз наявна аспіринова непереносимість. Частота непереносимості до аспірину у здорових людей становить 1%. Аспіриновий поліпоз надзвичайно рідко розвивається у дітей. Хронічний риносинусит із рецидивуючим поліпозом, як правило, передує бронхіальній астмі. Пацієнт хворіє на риносинусит протягом кількох років до першого епізоду реакції, викликаної прийомом аспірину чи препарату, який містить саліцилати. Реакція супроводжується посиленням закладеності носа, ринореєю і часто ін’єкованістю склер, виникає впродовж кількох годин після прийому препарату, а бронхообструктивний синдром, який розвивається у таких хворих, може призвести до розвитку тяжкого астматичного статусу і навіть до летального наслідку.
Етіологія і патогенез поліпозу носа, асоційованого з непереносимістю аспірину, до останнього часу не були з’ясовані. У зв’язку з цим не існувало адекватних за інформативністю, специфічністю й безпечністю методів діагностики. Діагностика «аспіринового» характеру патології заснована на клінічних даних, що можливо тільки у разі клінічно маніфестних випадків. Для клінічної діагностики використовують пероральний дозований провокаційний тест з АСК. Проте проведення цього тесту не є безпечним, оскільки у пацієнтів часто виникають виразні реакції, аж до розвитку астматичного статусу, тому його виконують лише в спеціалізованих стаціонарах і застосовують переважно для клінічних досліджень.
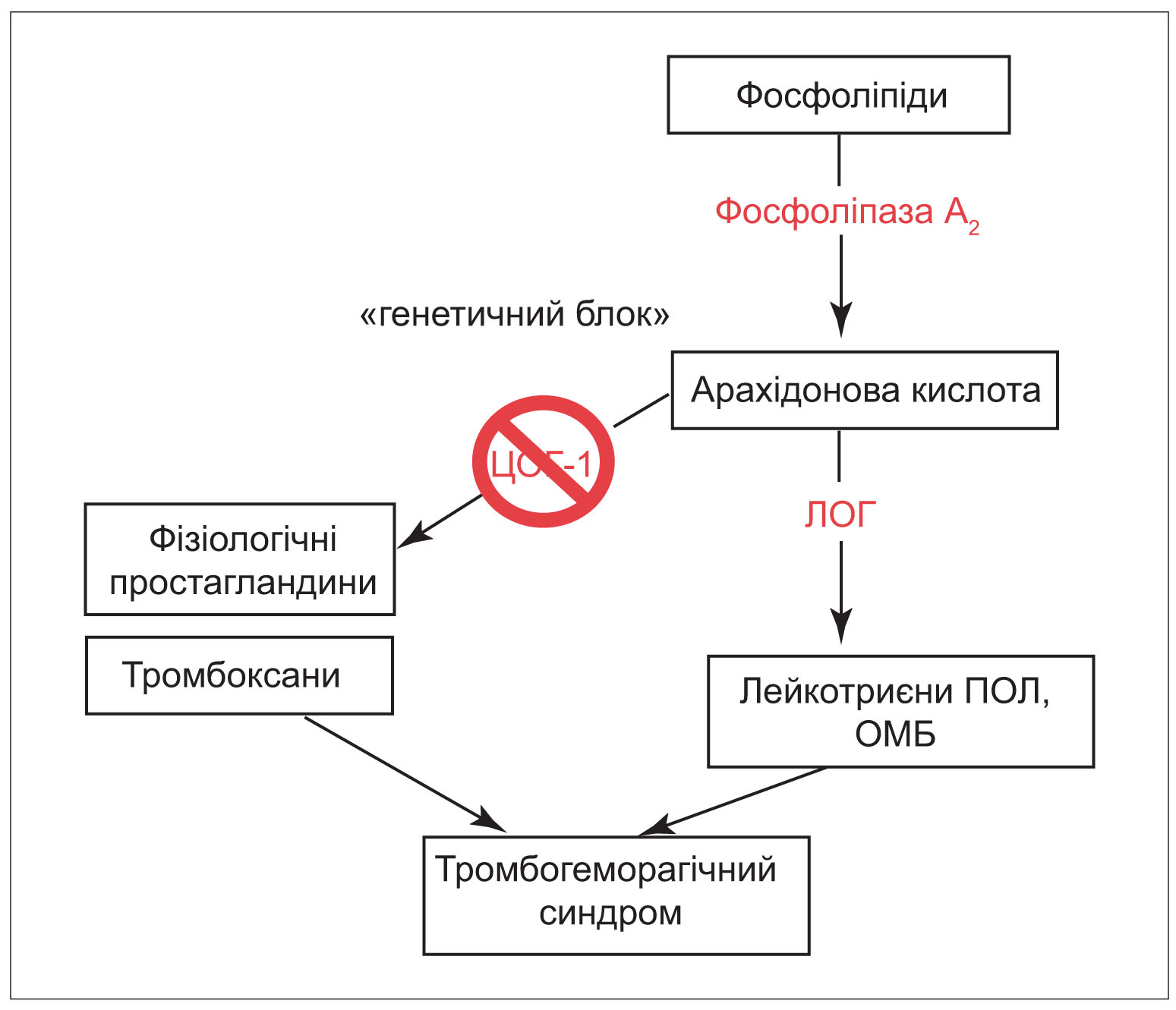
Гіперчутливість або непереносимість АСК нині пояснюють неімунологічними механізмами, оскільки визначити сенсибілізацію до зазначеного препарату не вдається. Із позицій сьогодення назальний поліпоз, асоційований із непереносимістю АСК (аспіриновий назальний поліпоз – АНП), належить до групи метаболічних хвороб – моногенних порушень, у разі яких дисфункція генів призводить до низки патохімічних порушень і, як наслідок, до маніфестації розгорнутої клінічної та біохімічної картини хвороби. Принципова позиція щодо патогенезу АНП заснована на розумінні ролі генетично-детермінованого дефекту ключового ферменту метаболізму ненасичених жирних кислот конститутивної циклооксигенази (ЦОГ-1) і переключення їх метаболізму по патологічному, ліпооксигеназному, шляху з продукцією величезної кількості лейкотриєнів (рис.). В умовах значно зниженого синтезу простагландинів, відсутності їх антагоністичного впливу й посиленого синтезу лейкотриєнів останні реалізують свій біологічний ефект у тканинах, у тому числі в слизовій оболонці дихального тракту. Ці ефекти через відповідні патохімічні й патофізіологічні механізми, які в цьому конкретному випадку мають свої особливості, проявляються в розвитку подібного до алергії хронічного запального процесу по всій площині дихального тракту. Власне, цьому запаленню й відводиться основна патогенетична роль у розвитку поліпозного риносинуситу, асоційованого з непереносимістю аспірину.
Розуміння етіопатогенетичної сутності назального поліпозу, асоційованого з непереносимістю аспірину, як метаболічного захворювання лежить в основі запропонованих комп’ютерно-томографічного та дихального аспіринового тесту (Попович В.І. і співавт., патенти України № 73328 і 100487). Ці способи діагностики абсолютно безпечні, не супроводжуються небажаними ефектами й дають змогу встановити точний діагноз у пацієнтів із поліпозом і підозрою на наявність аспіринової непереносимості та вирішити проблему ранньої діагностики цього тяжкого захворювання. Згідно з нашими даними «аспіриновий» характер патології спостерігається у 78% хворих із рецидивуючим назальним поліпозом.
Загальні підходи до лікування АНП дещо відрізняються від підходів до терапії поліпозу будь-якої іншої етіології. Це пов’язано з тим, що метаболічні порушення є хронічними захворюваннями, які залучають до патологічного процесу різні органи й системи і відрізняються прогредієнтним, тяжким перебігом.
Етіологічне лікування будь-яких захворювань вважається найбільш оптимальним, оскільки дозволяє усунути першопричину хвороби і повністю вилікувати пацієнта. На жаль, для жодного метаболічного порушення, у тому числі й АНП, ще не розроблена корекція генетичних дефектів, тобто генна молекулярна терапія. Проте питання про етіотропне лікування не знімається. І чим глибшими будуть знання в галузі теоретичної біології, тим частіше буде підніматися питання про радикальне лікування генетично детермінованих метаболічних порушень. Етіотропна терапія в цьому контексті означає дуже серйозне «маневрування» з генетичною інформацією у людини, таке як доставка нормального гена в клітину і «виключення» мутантного гена. Крім того, щоб провести етіологічне лікування, слід змінити структуру ДНК, причому не в одній клітині, а в багатьох. Труднощі етіотропного лікування АНП очевидні, але на сьогодні вже існують численні передумови для їх подолання завдяки успішній реалізації проекту «Геном людини» і впровадженню нового напряму в теоретичній і клінічній медицині – генної терапії. У сучасних умовах принципові питання генної терапії у людини вирішено.
Безумовно, в контексті лікування АНП хірургічне видалення поліпів усуває тільки прояви хвороби, але не причину, і не є за своєю сутністю радикальним методом лікування. У цій ситуації, може, навіть більше, ніж у будь-якій іншій, доречні слова про те, що лікар, беручись за скальпель, розписується у власному безсиллі. І все ж таки сформовані поліпи слід видаляти, оскільки в протилежному випадку складно відновити носове дихання. Поліпектомія йде на користь пацієнтам, полегшуючи назальні симптоми, однак оперативне лікування в самостійному варіанті малоефективне і в переважній більшості випадків (до 75-80%) призводить до виникнення раннього рецидиву поліпозу й погіршення перебігу захворювання.
У якості методу вибору хірургічної методики використовують ендоскопічну ендоназальну мінімально інвазивну поліпектомію (поліпоетмоїдотомію), бажано із застосуванням мікродебридера. Мета оперативного втручання – відновлення носового дихання, видалення поліпозної тканини, максимальне збереження слизової оболонки. Ендоскопічні мікрохірургічні втручання дозволяють видалити поліпи з усіх відділів носової порожнини, у тому числі з тих, які невидимі неозброєним оком, що створює оптимальні умови для попередження раннього рецидиву й повторного росту поліпів. Класичні методики, такі як звичайна або коагулююча петля, перерізання ніжки поліпа, травматичні, і тому їх використання не бажане.
Незважаючи на відносну простоту оперативного втручання, операція вимагає високої майстерності хірурга. Якщо разом із поліпами буде видалена частина слизової оболонки, яка забезпечує зігрівання, зволоження, очищення повітря, що проходить через носову порожнину в нижні дихальні шляхи, це може призвести до часткової чи повної втрати цих функцій. У результаті ніс з інтенсивно функціонуючого органа перетворюється на повітропровідну трубку, яка до того ж постійно закривається поліпами. У зв’язку з цим особливі вимоги висуваються до умов проведення оперативного втручання як основної складової його успішності. Проте хірургічні втручання з приводу аспіринового поліпозу характеризуються значною кровоточивістю як під час операції, так і в післяопераційному періоді. Через це навіть незначні за обсягом хірургічні втручання завжди виконуються в несприятливих умовах, що особливо небажано у разі використання ендоскопічних технологій, оскільки кілька крапель крові на оптичній системі значно утруднюють їх проведення.
З огляду на зазначені особливості безперечним сьогодні необхідно вважати постулат про те, що хірургічне лікування має спиратися на такий алгоритм: медикаментозна терапія + оперативне втручання + медикаментозна терапія. Саме така схема лікування має включати перiопераційну терапію, яка поділяється на передопераційну підготовку й післяопераційну реабілітацію. Основною вимогою до ведення хворих під час передопераційного періоду є профілактика можливих операційних і післяопераційних ризиків, до яких, безумовно, належать кровотечі.
У контексті аналізованої патології – АНП – операційна кровоточивість відповідно до етіопатогенезу має свої особливості. Порушення гемостазу у таких пацієнтів має схожу клінічну картину з порушенням гемостазу іншої етіології, зокрема пов’язаним з прийомом НПВП, але не зумовлене застосуванням відповідних медикаментів, оскільки всі з вищеперерахованих препаратів абсолютно протипоказані при цій патології. Механізм кровоточивості пов’язаний з особливостями патогенезу АНП, які полягають у тому, що в його основі лежать метаболічні порушення, спричинені дисфункцією ЦОГ-1 – ключового ферменту метаболізму ненасичених жирних кислот, зокрема арахідонової. Існує генетичний блок генів регуляторів продукції ЦОГ-1, унаслідок чого продукується недостатня її кількість і, оскільки фізіологічний шлях блокований, порушується метаболізм її основного субстрату – арахідонової кислоти (рис.). У результаті виникає дефіцит очікуваних після генетичної блокади продуктів, зокрема ендопероксидів – простагландинів (РGG2 і РGН2). Із них у подальшому утворюються тромбоксан А2 (ТХА2) і простациклін (простагландин І2, РGІ2), які є сильними агрегуючими і судинозвужувальними факторами. Наступний етап – пошуки інших шляхів метаболізму арахідонової кислоти, включення яких призводить до накопичення токсичних метаболітів (лейкотриєнів, продуктів перекисного окислення ліпідів, окисних модифікацій білків та ін.), біологічні ефекти яких є основними факторами, які конкурентно зменшують синтез тромбоксану А2. При цьому у таких пацієнтів спостерігаються менорагії, незначні кровотечі із слизової оболонки носа і ясен, рідше – шлункові кровотечі, які не можна розцінювати як медикаментозні, оскільки вони мають тривалий перебіг і не пов’язані із прийомом медикаментів. Згідно з класифікацією тромбоцитопатій і дисфункцій тромбоцитів описану форму можна назвати аспіриноподібним синдромом (як прояв метаболічної патології – назального поліпозу, асоційованого з непереносимістю аспірину) і зарахувати до категорії захворювань, які супроводжуються дисфункцією тромбоцитів. Для цієї форми тромбоцитопатії характерними є нормальний або підвищений уміст тромбоцитів, продовження часу кровотечі, порушення агрегації тромбоцитів при стимуляції слабкими агоністами (АДФ, адреналін, колаген у низьких дозах), а також гальмування реакції вивільнення.
Лікувальні заходи у пацієнтів із назальним поліпозом, асоційованим із непереносимістю аспірину (аспіриноподібним синдромом), полягають у передопераційній корекції виявлених порушень, оскільки, на жаль, про ефективне лікування основного захворювання поки що не йдеться. Оскільки мова йде про генетично детерміноване метаболічне захворювання, то системна фармакотерапія в цьому випадку, на наш погляд, має посісти чільне місце. У рутинній практиці в передопераційному періоді таким пацієнтам часто призначають системну гормональну терапію. Призначення таким хворим системних кортикостероїдів обґрунтовано тим, що цьому захворюванню властиві всі ознаки системного. Саме ці препарати ефективно охоплюють усі ланки патогенетичного ланцюга і є, зокрема, дієвим та ефективним методом профілактики провокованого оперативним втручанням бронхообструктивного синдрому. Пацієнтам з АНП системні кортикостероїди призначають на етапі підготовки до ендоскопічної операції, а також після неї (у разі потреби) коротким двотижневим курсом. На цьому етапі лікування застосовують здебільшого таблетовані препарати або рідше кортикостероїди для парентерального введення (внутрішньом’язового або внутрішньовенного). Таблетовані препарати слід приймати під час або після їди. Дозу системних глюкокортикоїдів розраховують за преднізолоном, ураховуючи, що звичайна добова доза для дорослих становить 20-30 мг, а в тяжких випадках – 40-60 мг. Денну дозу розподіляють на 2-3 прийоми. Можна призначити метилпреднізолон (доза 4 мг виявляє таку саму глюкокортикоїдну дію, як і 5 мг преднізолону) або дексаметазон (доза 0,5 мг відповідає приблизно 3,5 мг преднізолону, тобто препарат у 7 разів активніший, ніж преднізолон). Поряд із цим одним із негативних проявів системних кортикостероїдів у контексті патогенезу АНП є додаткова інгібіція активності ЦОГ і, відповідно, зниження кількості простацикліну і тромбоксану, що ще більше поглиблює тяжкість тромбоцитопатії. Імовірно, що саме цей механізм лежить в основі порівняно незначної клінічної ефективності системних кортикостероїдних препаратів як засобів профілактики операційних і післяопераційних кровотеч.
З урахуванням наявності фонової метаболічно індукованої тромбоцитопатії пацієнтам особливо рекомендовано призначення лікарських засобів, які впливають саме на тромбоцитарний компонент гемостазу. Одним із найоптимальніших препаратів для передопераційної підготовки хворих з АНП є амінокапронова кислота. Її використовують як симптоматичний засіб при кровоточивості, зумовленій тромбоцитопенією і якісною неповноцінністю тромбоцитів (дисфункціональною тромбоцитопенією). Порушення гемостазу утримується протягом усього життя циркулюючих тромбоцитів (тобто упродовж 6-10 днів). Таким чином, кровоточивість спостерігається ще протягом кількох днів після призначення гемостатичних препаратів, до появи нової генерації тромбоцитів. У зв’язку з цим планові операції у пацієнтів з аспіриновим поліпозом слід проводити не раніше, ніж через 8-10 днів після призначення передопераційної підготовки. З метою профілактики операційної кровотечі та з урахуванням тривалості лікування (не менше 6-8 днів) доцільно застосовувати амінокапронову кислоту у вигляді порошку (пакети по 1 г) чи таблеток (500 мг діючої речовини в одній таблетці). Приймають внутрішньо, під час або після їди, розчинивши порошок у солодкій воді або запиваючи нею. Профілактична добова доза становить 3-5 г, її ділять на 3-5 прийомів.
Для профілактики й лікування кровотеч під час і після хірургічного втручання використовують етамзилат і транексамову кислоту. Етамзилат (у дозі 250 мг, в ампулах по 2 мл) підвищує адгезивність тромбоцитів, нормалізує стійкість стінок капілярів, знижуючи їх проникність, унаслідок чого період кровотечі значно зменшується, крововтрата знижується. Застосовують препарат внутрішньовенно (повільно) або внутрішньом’язово. Оптимальна доза для дорослих становить 10-20 мг/кг етамзилату, її вводять за 3-4 рази. У більшості випадків добова доза становить 1-2 ампули 3-4 рази на добу. Після внутрішньовенного введення препарату гемостатичний ефект виявляється через 5-15 хв, максимальний досягається протягом 1 год. Перед оперативним втручанням препарат вводять внутрішньовенно або внутрішньом’язово (1-2 ампули). Під час операції – внутрішньовенно 1-2 ампули; введення цієї дози можна повторити. Після операції вводять 1-2 ампули кожні 6 год до зникнення ризику кровотечі. Транексамова кислота (ампули по 5 мл, 1 мл розчину містить 50 мг) специфічно інгібує активацію профібринолізину (плазміногену) і його перетворення на фібринолізин (плазмін). Чинить місцеву й системну гемостатичну дію при кровотечах, пов’язаних із підвищенням фібринолізу, зокрема при патології тромбоцитів. Препарат вводять внутрішньовенно. Рекомендують застосовувати в дозі 10-11 мг/кг за 20-30 хв до втручання. Під час операції вводять 1 г препарату.
Таким чином, хірургічне лікування АНП – надзвичайно складне завдання і не завжди ефективно вирішується. Хворі на АНП, яким планується проведення хірургічного лікування, потребують активної передопераційної підготовки як важливого компонента комплексної терапії, оскільки тільки в такий спосіб забезпечуються задовільні умови для виконання ендоскопічного оперативного втручання. У передопераційному періоді показано використання засобів для профілактики операційних кровотеч і попередження погіршення перебігу захворювання (зокрема, провокованого оперативним втручанням бронхообструктивного синдрому). Лікування зазначеними препаратами має тривати не менше 6-10 днів (термін життя циркулюючих тромбоцитів) і рекомендовано також під час раннього післяопераційного періоду. Така підготовка забезпечує задовільні умови для виконання функціонального ендоскопічного оперативного втручання і сприятливий перебіг післяопераційного періоду.
Список літератури знаходиться в редакції.