25 лютого, 2021
Цукровий діабет і серцево-судинні захворювання: нові рекомендації з профілактики
 У грудні минулого року відбувся онлайн-семінар «Дискусійний клуб «Серцево-судинна профілактика при цукровому діабеті», в якому взяли участь керівник відділу діабетології ДУ «Інститут ендокринології та обміну речовин ім. В.П. Комісаренка» НАМН України, доктор медичних наук Любов Костянтинівна Соколова та доктор медичних наук, професор Олег Йосипович Жарінов. Як модератор і ведуча мала слово завідувачка кафедри загальної практики (сімейної медицини) Національного медичного університету ім. О.О. Богомольця, доктор медичних наук, професор Ольга Миколаївна Барна.
У грудні минулого року відбувся онлайн-семінар «Дискусійний клуб «Серцево-судинна профілактика при цукровому діабеті», в якому взяли участь керівник відділу діабетології ДУ «Інститут ендокринології та обміну речовин ім. В.П. Комісаренка» НАМН України, доктор медичних наук Любов Костянтинівна Соколова та доктор медичних наук, професор Олег Йосипович Жарінов. Як модератор і ведуча мала слово завідувачка кафедри загальної практики (сімейної медицини) Національного медичного університету ім. О.О. Богомольця, доктор медичних наук, професор Ольга Миколаївна Барна.
Патогенетичний зв’язок між серцево-судинними захворюваннями (ССЗ) та цукровим діабетом (ЦД) давно відомий лікарям і підтверджений Фремінгемським дослідженням серця, що виявило у хворих на діабет підвищений ризик ішемічної хвороби серця (ІХС), стенокардії, інфаркту міокарда, серцевої недостатності, коронарної смерті тощо. Підкресливши це, професор О.М. Барна звернулася до доктора Л.К. Соколової з таким запитанням: чому саме діабет є таким «зручним підґрунтям» для розвитку ССЗ?
Насамперед Любов Костянтинівна зазначила, що проблема зростання захворюваності на ЦД є вкрай актуальною та викликає серйозну занепокоєність як у ендокринологів, так і в інших лікарів; нинішній час навіть можна назвати епохою ЦД. За прогнозами Міжнародної федерації діабету, до 2030 року кількість хворих на діабет зросте до 0,5 млрд (і це ще не межа). Наявність такої значної кількості людей із порушенням вуглеводного обміну та високою ймовірністю розвитку серцево-судинних і ниркових ускладнень, безумовно, негативно вплине на статистику загальної захворюваності та смертності.
Провідну роль у патогенезі ССЗ у хворих на ЦД 2 типу має атеросклеротичне ураження судин (рис.). Чому так відбувається? Насамперед на швидке прогресування атеросклерозу в діабетиків впливають генетичні й епігенетичні (пов’язані зі зміною експресії генів або фенотипу) фактори (як-от ожиріння та гіподинамія).
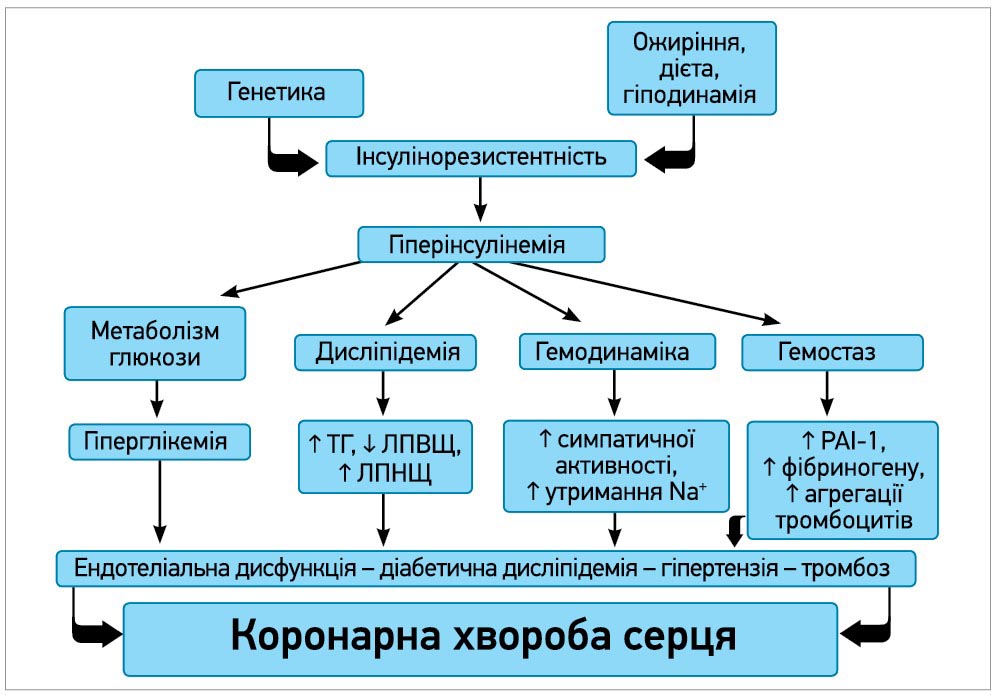 Рис. Механізми атеросклеротичного ураження судин за ЦД 2 типу
Рис. Механізми атеросклеротичного ураження судин за ЦД 2 типу
Вищезазначені патогенні фактори зумовлюють розвиток інсулінорезистентності та гіперінсулінемії, котрі є тригерами, що спричиняють розвиток усіх подальших метаболічних розладів (порушення метаболізму глюкози, дисліпідемія, для котрої характерні підвищення тригліцеридів і зниження холестерину ліпопротеїнів високої щільності, а також підвищення холестерину ліпопротеїнів низької щільності – ХС ЛПНЩ) та порушень гемодинаміки й гемостазу. Всі ці негативні зміни призводять до розвитку ендотеліальної дисфункції, гіпертензії та тромбозу, що стають причиною коронарної хвороби серця.
З огляду на особливості поєднання ланок цього механізму та стану здоров’я хворих, із 2019 року в рекомендаціях Європейського товариства кардіологів (ESC) із ведення пацієнтів із діабетом, предіабетом і ССЗ пропонується ранжування хворих за рівнем серцево-судинного ризику: помірний, високий і дуже високий, причому переважна більшість (майже 90%) осіб з усіх хворих на ЦД 2 типу належать до груп високого й дуже високого ризику.
Спостереження довели, що ризик розвитку серцево-судинних ускладнень є однаковим в осіб із діабетом і в пацієнтів із ССЗ, тому останнім часом ЦД дедалі частіше умовно відносять до серцево-судинної патології. Також ЦД розглядають як патогенетичну ланку загальніших порушень стану організму, тому вважається, що контроль лише глікемії недостатньо знижує ризик ІХС при ЦД. Згідно із сучасними рекомендаціями, комплексна корекція глікемії, гіперліпідемії й артеріальної гіпертензії (АГ) є основною мішенню терапії, спрямованої на зниження ризику розвитку ІХС у хворих на ЦД.
Дослідження ісландських учених продемонстрували, що зниження ступеня впливу на населення різних факторів ризику ССЗ (як-от куріння, високий рівень холестерину (ХС) у крові, високий систолічний артеріальний тиск (АТ), низька фізична активність), яке спостерігається протягом останніх десятиліть, позитивно вплинуло на зниження смертності від ССЗ. Проте фактори ризику, як-от індекс маси тіла та захворюваність на діабет, продовжують зростати й негативно впливати на динаміку смертності.
Друге запитання, на яке відповіла Л.К. Соколова, стосувалося антигіпертензивної терапії в пацієнтів із ЦД. Доповідачка зауважила, що під час обрання препаратів важливо враховувати особливості патофізіологічних механізмів розвитку АГ. Здебільшого основним тригером розвитку факторів ризику серцево-судинних ускладнень при ЦД є інсулінорезистентність й гіперінсулінемія, що зумовлюють активацію ренін-ангіотензин-альдостеронової системи (РААС) і підвищення активності симпатичної нервової системи; це, своєю чергою, впливає на розвиток АГ. Другою складовою цього патогенезу є підвищення реабсорбції Na та води. Крім того, відбуваються гальмування іонних насосів, затримка Na та Ca в гладком’язових клітинах судин, підвищення тонусу судин і збільшення чутливості до пресорних впливів. На всі ці процеси й має спрямовуватися комплексна антигіпертензивна терапія.
Водночас при обранні медикаментозної антигіпертензивної терапії в пацієнтів з АГ та ЦД слід звертати увагу на наявні рекомендації з лікування АГ, серед яких насамперед варто виокремити блокатори РААС (інгібітори ангіотензинперетворювального ферменту та блокатори рецепторів ангіотензину), ефективність яких має найвищий рівень доказів (IА); вони рекомендовані пацієнтам з АГ та діабетом як препарати першої лінії, особливо за наявності мікроальбумінурії, протеїнурії чи гіпертрофії лівого шлуночка. Розпочинати терапію рекомендовано з комбінації блокатора РААС із блокатором кальцієвих каналів або тіазидним/тіазидоподібним діуретиком. Щодо пацієнтів із предіабетом потрібно віддати перевагу блокаторам РААС перед β-блокаторами та діуретиками для зниження ризику розвитку ЦД. Також потрібно враховувати вплив на АТ агоністів рецепторів глюкагоноподібного пептиду-1 й інгібіторів натрійзалежного котранспортера глюкози 2 типу.
ESC у 2018 році визначило цілі лікування хворих на АГ і щодо цього надало такі загальні рекомендації:
- перша мета лікування має полягати в зниженні АТ до 140/90 мм рт. ст. або нижче в усіх хворих (рівень доказів IА);
- якщо лікування добре переноситься, для більшої частки пацієнтів його слід спрямувати на 130/80 мм рт. ст. або нижче (IA);
- цільовий діастолічний АТ <80 мм рт. ст. для всіх хворих на АГ незалежно від рівня та ризику супутніх захворювань (IIB).
Наступне запитання семінару стосувалося розгляду особливостей гіполідемічної терапії в пацієнтів із ЦД. Любов Костянтинівна підкреслила, що невід’ємною складовою лікування хворих на ЦД 2 типу є статини. За непризначення статинів лікування вважатиметься недостатнім і таким, що не впливає на прогноз захворювання (навіть у разі повного компенсування за показниками вуглеводного обміну та при досягненні цільового рівня глікованого гемоглобіну).
За рекомендаціями ESC для ведення пацієнтів із дисліпідемією, ліпідознижувальні засоби призначають:
- хворим на ЦД 2 типу з помірним серцево-судинним ризиком; рекомендований показник ХС ЛПНЩ
<2,5 ммоль/л (<100 мг/дл); - хворим на ЦД 2 типу та високим серцево-судинним ризиком; рекомендований показник ХС ЛПНЩ
<1,8 ммоль/л (<70 мг/дл) або зниження рівня ХС ЛПНЩ щонайменше на 50%; - хворим на ЦД 2 типу та дуже високим серцево-судинним ризиком; рекомендований показник ХС ЛПНЩ
<1,4 ммоль/л (<55 мг/дл) або зниження рівня ХС ЛПНЩ щонайменше на 50%.
Також на семінарі постало питання щодо використання статинів у складі гіполідемічної терапії пацієнтів із ЦД, які перебувають у групі ризику серцево-судинних ускладнень або вже перенесли інфаркт міокарда. Відповідь на це запитання надав професор О.Й. Жарінов, акцентувавши увагу на клінічних характеристиках пацієнта з ЦД, який звертається до кардіолога. Досить часто в такого хворого замість симптомів типової стенокардії виявляють ознаки множинного коронарного атеросклерозу. Також під час обрання лікування несподівано виявляється, що замість стентування однієї судини цьому хворому слід проводити велику операцію та ставити одночасно 3-4 шунти (тобто в пацієнтів з АГ на тлі ЦД досягти цільового рівня АТ значно складніше, ніж у пацієнтів без ЦД). Особливо проблематичним є лікування тих хворих, у яких розвинулася дисфункція нирок.
Професор зауважив: на жаль, останнім часом кількість таких пацієнтів у кардіологів і кардіохірургів збільшується. Це стосується не лише України, а й інших держав, включаючи країни з дуже розвиненою економікою та медициною, про що свідчать дані, оприлюднені торік ESC. Саме тому наразі ЦД залишається однією з центральних тем останніх кардіологічних конгресів, а питання застосування протидіабетичних засобів як складової кардіоваскулярної фармакотерапії є ледь не ключовим у наукових доповідях і обговореннях.
Спостереження доводять, що у хворих із ЦД без ІХС частота появи інфаркту міокарда схожа на таку в пацієнтів без діабету з ІХС в анамнезі. Проте, незважаючи на те що останнім часом ЦД умовно називають «еквівалентом» ІХС, цей погляд є досить спрощеним. Доповідач звернув увагу на рекомендації, оприлюднені у 2019 році, де чітко визначено рівні серцево-судинного ризику в пацієнтів із ЦД (табл.).
Характерно, що класифікації 10-річного серцево-судинного ризику при АГ серед факторів як високого, так і дуже високого ризику містять ЦД; також він фігурує в схемі завдань зниження ХС ЛПНЩ, бажаною метою яких є зниження ХС до 1,4 ммоль/л (55 мг/дл) (альтернативною метою також може бути зниження ХС ЛПНЩ
Зниження ХС ЛПНЩ на 50% і більше досягається використанням достатніх доз статинів високоінтенсивної дії. Величину цих доз слід розглядати в разі здійснення вторинної профілактики (тобто при лікуванні пацієнта з явними клінічними ознаками атеросклеротичної серцево-судинної патології чи після перенесеного ускладнення).
На жаль, більшість пацієнтів з ІХС, згідно з даними дослідження EUROASPIRE V (із профілактики ССЗ та діабету), не досягають цільових рівнів ліпідів. Зокрема, в Україні кількість пацієнтів з ІХС, у яких рівень ХС ЛПНЩ знижується
Нещодавно оприлюднене дослідження, котре проводилося в Словенії, продемонструвало, що в реальній клінічній практиці терапія статинами в пацієнтів із різним рівнем серцево-судинного ризику розпочинається з призначення приблизно однакових доз; це зумовлює те, що в пацієнтів із груп високого та дуже високого ризику серцево-судинних ускладнень відсоток досягнення адекватного гіполіпідемічного ефекту виявляється недостатнім. Водночас за помірного ризику понад половина пацієнтів досягають цільового рівня ХС ЛПНЩ. Отже, висновок однозначний: пацієнтам із груп високого та дуже високого ризику серцево-судинних ускладнень (тобто в разі здійснення вторинної профілактики) вже на початку лікування слід рішуче призначати високі дози статинів.
Наступні два запитання були адресовані Л.К. Соколовій і стосувалися використання фібратів: наскільки важливим є контроль рівня тригліцеридів у пацієнтів із ЦД та що є ефективнішим для зниження тригліцеридів: статини чи фібрати?
Любов Костянтинівна підтвердила, що контроль рівня тригліцеридів під час гіполіпідемічної терапії хворих на ЦД 2 типу є актуальним завданням, оскільки гіпертригліцеридемія – дуже часте порушення ліпідного обміну в цієї категорії пацієнтів. Що стосується пріоритету в обранні ліпідознижувальних засобів, то, за наявними рекомендаціями, лікування необхідно розпочинати зі статинів, які потрібно титрувати до максимальних доз і прагнути до зниження ХС ЛПНЩ більш ніж на 50% (первинна мета). Водночас слід проводити поглиблений аналіз усіх можливих причин підвищення тригліцеридів (виключити специфічні патології печінки, хронічний алкоголізм, технічно неправильно зданий аналіз тощо), щоб упевнитися в необхідності додатково призначити фібрати. Вирішальним показанням до їх призначення буде недостатній рівень зниження ХС ЛПНЩ (тобто >2,6 ммоль/л).
Професор О.М. Барна поставила таке запитання: за яким алгоритмом потрібно змінювати терапію хворого з одного препарату на інший (ефективніший), якщо є така потреба? Професор О.Й. Жарінов зазначив, що титрування дози статину необхідно проводити з урахуванням рівня інтенсивності його властивостей і під контролем ліпідного профілю. Згідно з рекомендаціями ESC із ведення пацієнтів із діабетом, предіабетом і ССЗ, у пацієнтів із ЦД 2 типу з високим рівнем ХС ЛПНЩ вибір статину залежить від профілю ризику та цільового рівня.
Слід мати на увазі, що для призначення статинів немає ані гендерних, ані вікових обмежень як при первинній, так і при вторинній профілактиці.
Підкреслюючи важливість статинотерапії в пацієнтів із діабетом, доповідач додав, що ефективність статинів у запобіганні серцево-судинним ускладненням є багаторазово доведеною. Зокрема, за даними останніх досліджень, вона дає змогу знизити ризик загальної смертності на 27%, ризик гострих коронарних подій – на 36%, а ризик інсульту – на 24%. Саме тому статини є препаратами першого та безальтернативного вибору. Слід також пам’ятати: крім ліпідознижувального ефекту, вони мають низку неліпідніх ефектів. Насамперед до них належать плейотропні ефекти (покращення ендотеліальної функції, збільшення розтяжності та зниження жорсткості судинної стінки, зменшення оксидації ХС ЛПНЩ, протизапальна й антитромботична дії), що сприяють стабілізації атеросклеротичної бляшки, запобігаючи її розриву. Це є ключовим моментом профілактики інфаркту, інсульту та прогресування периферичного атеросклерозу. Дослідження, проведені за участю 5910 пацієнтів з ІХС, довели, що високі дози статинів, які приймали протягом тривалого часу (>17 міс), здатні забезпечити навіть значний регрес коронарного атеросклерозу.
Що стосується часу призначення статинів, то тут немає чітких рекомендацій. Незважаючи на те що було проведене невелике дослідження, котре продемонструвало більшу доцільність приймання статинів увечері, прямих доказів необхідності призначення їх для прийому в певні години не існує.
Також професор О.Й. Жарінов зупинився на темі використання ацетилсаліцилової кислоти (АСК) як засобу первинної профілактики серцево-судинних ускладнень, які останнім часом набули широкого розповсюдження. За словами професора, велика популярність АСК пояснюється її активною рекламою на телебаченні та в інших засобах масової інформації (на противагу доволі обмеженому поширенню інформації про терапевтичну цінність статинів). За словами професора, насправді сьогодні немає досить переконливих доказів високої ефективності АСК.
Далі слово мала Л.К. Соколова, котра відповіла на таке запитання: чи рівною мірою рекомендації ESC поширюються як на лікування пацієнтів із ЦД 2 типу, так і на лікування пацієнтів із ЦД 1 типу? Вибір препаратів у таких випадках залежить від тривалості та характеру перебігу діабету. Пацієнти з ЦД 1 типу, котрі захворіли в молодому віці та мають нетривалу історію хвороби, належать до групи помірного серцево-судинного ризику, а такі самі хворі з історією хвороби, тривалість якої перевищує 10 років, належать, залежно від стану та наявності ускладнень (наприклад, із боку нирок), до групи високого чи дуже високого серцево-судинного ризику. Саме тому підхід до призначення статинів (і агресивності як гіполіпідемічної, так і антигіпертензивної терапії) щодо таких хворих не відрізняється від підходу до лікування пацієнтів із ЦД 2 типу.
Наступним запитанням до Любові Костянтинівни було таке: коли слід розпочинати ренопротекцію пацієнтів із ЦД 1 типу без АГ? Доповідачка зауважила, що майже 40% пацієнтів із ЦД як 1, так і 2 типу (за дуже ретельного обстеження цей відсоток буде ще вищим) мають хронічну хворобу нирок. Під останньою розуміють стан, коли швидкість клубочкової фільтрації знижується до 60 мл/хв і нижче. Саме цей стан і є підставою для початку ренопротекції. Також її слід призначати пацієнтам віком 18-49 років зі швидкістю клубочкової фільтрації <60 мл/хв за наявності одного з таких захворювань: ІХС, ЦД, ішемічний інсульт, високий ризик атеросклеротичних ССЗ (>10%).
Якщо швидкість клубочкової фільтрації становить 45 мл/хв і нижче та за наявності альбумінурії (що свідчить про початок термінальної стадії хвороби нирок), проводити ефективну ренопротекцію вже пізно. Отже, лише раннє призначення адекватної гіпертензивної терапії та лікування статинами є сприятливим підґрунтям для призначення ренопротекції.
Якщо говорити про доцільність обрання статинів у пацієнтів із хронічною хворобою нирок, то слід мати на увазі, що завдяки багатьом ефектам (як-от вплив на ХС ЛПНЩ і плейотропні ефекти) вони забезпечують запобігання розвитку дисфункції нирок майже на всіх етапах хвороби. Проте якщо такі пацієнти наразі вже перебувають на діалізі, але приймали статини у складі попереднього лікування, доцільно продовжити статинотерапію. В інших випадках ініціювати статинотерапію не рекомендовано.
Останнє запитання, адресоване О.Й. Жарінову, стосувалося проблеми лікування ЦД в умовах пандемії COVID-19: чи є виправданим призначення збільшених доз статинів пацієнтам із ЦД у разі захворювання на COVID-19? На жаль, на сьогодні немає достатньої доказової бази для формування єдиної думки щодо цього. Проте наявні деякі дослідження, що в сукупності свідчать про сприятливі ефекти статинів за їх використання у складі лікування COVID-19, а саме про їхню здатність впливати на тяжкість перебігу коронавірусної інфекції та її прогноз. Зокрема, є дані про зниження ризику смерті від серцево-судинних ускладнень COVID-19 на 30% у пацієнтів, які приймали статини.
Підготував Олександр Соловйов
Медична газета «Здоров’я України 21 сторіччя» № 2 (495), 2021 р.



