28 квітня, 2016
Біологічна некректомія та вакуум-терапія ран в комплексному лікуванні трофічних виразок у хворих на хронічну венозну недостатність нижніх кінцівок
Вивчення причин і механізмів утворення трофічних венозних виразок нижніх кінцівок, пошук способів і методів їх лікування охоплює численні наукові праці та практичні здобутки лікарів у всьому світі. Незважаючи на це, проблема трофічних виразок не тільки не втратила свого значення, але навпаки, актуальність її в сучасній медицині неухильно зростає, що обумовлено низкою факторів: складний патогенез, рецидивування і тенденція до прогресування, стійкість трофічних виразок до консервативного лікування, складність і тривалість лікування, що вимагає значних економічних витрат, соціально-побутові аспекти проблеми, пов'язаної з погіршенням якості життя хворих [1, 3, 27, 29].
Від 600 тис. до 2,5 млн людей у світі страждають хронічними трофічними виразками стоп і гомілок. В середньому, за даними різних джерел, трофічні виразки венозної етіології становлять 70-75% від усіх виразок нижніх кінцівок. Трофічні виразки венозної етіології зустрічаються у 2% дорослого населення індустріально розвинених країн. У пацієнтів похилого і старечого віку частота їх виникнення зростає більш ніж у 3 рази і сягає 4-6% [11, 22, 23, 28].
Cупроводжуючись вираженим больовим синдромом, трофічні виразки нижніх кінцівок прирікають пацієнтів на тривалі, часто багаторічні страждання.
Загальне число методів лікування трофічних виразок наближається до 10 тис. [11]. Тому актуальним є пошук та впровадження саме передових та ефективних терапевтичних та хірургічних методик лікування зазначеної патології [2, 4, 6, 7, 10].
Місцеве лікування є лише частиною загальної терапії виразкових дефектів.
В умовах порушення ранового процесу при хронічній венозній недостатності незначні травми шкіри гомілок часто перетворюються в хронічні виразки, що не загоюються [15]. Лікування хронічних інфікованих ран залишається значною проблемою, оскільки такі рани, як правило, характеризуються наявністю некротичних тканин та інфекції, що є також причиною поганого їх загоєння; їх видалення є необхідною умовою для успішного лікування. Некротичні тканини значно уповільнюють загоєння рани, перешкоджають відтоку ранового виділення й стають поживним середовищем для бактерій. Необхідність некректомії є загальновизнаною та підтвердженою багаторічною практикою [14, 20].
Лікування ран личинками мух (також відоме як біологічна некректомія), або «maggot therapy», є одним з видів біотерапії з використанням навмисно введених личинок мух у рану людини з метою вибіркової очистки від некротичних тканин та сприяння її загоєнню [33].
Результати сучасних клінічних досліджень науково підтверджують ефективність та безпечність застосування личинок у лікуванні хронічних інфікованих ран, у тому числі венозних виразок. Зростає кількість наукових робіт, у яких дослідники вивчають механізм дії личинок [16, 17, 18, 19, 24, 25, 30, 31].
Лікування ран за допомогою негативного тиску (також відоме як вакуум-терапія ран), або «negative pressure wound therapy (NPWT)», є одним з видів місцевого лікування, що застосовується з метою покращення перебігу ранового процесу [5].
У наш час вакуум-терапія вже отримала всебічне наукове обґрунтування та визнання в спеціалістів у галузі лікування ран. Відомо, що її застосування прискорює перебіг усіх фаз ранового процесу. Широко та успішно застосовується у багатьох клініках для лікування ран різної етіології: гострих травматичних ран, опіків, пролежнів, гнійних ран та трофічних виразок, при синдромі діабетичної стопи, ускладненнях порожнинних операцій та ендопротезування, застосовується в торакальній, реконструктивній та пластичній хірургії, а також при відкритій абдомінальній травмі, перитоніті й несформованих кишкових норицях [21].
У 2008 р. Всесвітньою організацією з вивчення загоєння ран та Міжнародною групою експертів було сформульовано та опубліковано рекомендації із застосування вакуум-терапії [32].
Принцип полягає у застосуванні контрольованого субатмосферного тиску в області рани, який створюють спеціальні прилади – вакуумні насоси.
Мета дослідження. Визначити роль біологічної некректомії з використанням личинок зеленої м’ясної мухи Lucilia sericatа, методу вакуум-терапії ран в комплексному хірургічному лікуванні хворих на декомпенсовану хронічну венозну недостатність нижніх кінцівок (С6 за CEAP).
Матеріали та методи дослідження. У роботі вивчено та проаналізовано результати комплексного обстеження та хірургічного лікування 34 хворих із венозними виразками гомілок, яким застосовано дезінфіковані личинки мух для їх очищення та метод вакуум-терапії ран.
Дослідження проводилося протягом 2012-2016 років у відділеннях судинної хірургії, опіковому відділенні та хірургії № 2 Закарпатської обласної клінічної лікарні імені Андрія Новака. Всі пацієнти дали інформовану згоду на участь у дослідженні.
Критерії виключення з дослідження: хворі з вираженою артеріальною та серцевою недостатністю, пацієнти з гострими, швидко прогресуючими рановими інфекціями, хворі з обширними гнійно-некротичними ураженнями тканин гомілки, котрі потребують хірургічної некректомії, гострий варикотромбофлебіт.
У 21 (63,6%) хворого діагностовані явища хронічної венозної недостатності нижніх кінцівок на тлі посттромбофлебітичного синдрому (ПТФС), а у 13 (39,4%) – на тлі варикозно-розширених вен (ВРВ) нижніх кінцівок. Чоловіків – 14 (42,4%), жінок – 20 (60,6%). Середній вік хворих – 67,7 роки.
Серед пацієнтів з ПТФС у 3 хворих (14,3%) були циркулярні виразки гомілки, у 4 (19,04%) – виразки на обох гомілках.
Серед пацієнтів з ВРВ нижніх кінцівок у 2 (15,4%) були виразки на обох гомілках. Більшість виразкових дефектів не загоювалися протягом декількох місяців і навіть років.
Паралельно з біологічною некректомією та вакуум-терапією виразок на тлі варикозної хвороби виконували венектомію, а при ПТФС – ехосклерооблітерацію пронизних вен.
Проводили опитування, аналіз скарг та анамнезу. Для обстеження пацієнтів застосовували лабораторні методи дослідження, зокрема загальний та біохімічний аналізи крові, коагулограму, аналіз сечі, глюкози крові натще, а також бактеріологічні, гістологічні та цитологічні дослідження.
Серед інструментальних методів діагностики використовували ультразвукове дослідження м’яких тканин, мультиспіральну комп’ютерну томографію-ангіографію, магнітно-резонансну томографію, визначали плече-кісточковий індекс, виконували реолімфовазографію, рентгенографію органів грудної клітки, моніторинг артеріального тиску.
Усім хворим перед операційним втручанням проводили дуплексне сканування з кольоровим картуванням кровоплину та допплерографічним аналізом.
З метою корекції порушень системи згортання застосовували ангіопротектори, дезагреганти та реологічні препарати – ацетилсаліцилову кислоту, пентоксифілін, дипіридамол, клопідогрель, тиклопідин, гепарин, низькомолекулярні гепарини, сулодексид, реополіглюкін; спазмолітики – папаверин, дротаверин, нікотинову кислоту.
Для оцінки стану виразкового дефекту досліджувалася низка ознак, які характеризують дно виразки, його краї, навколишню шкіру, а також суб’єктивні відчуття пацієнтів.
В їх оцінці враховували: характер грануляційної тканини на дні виразки, її колір і зернистість, наявність фібрину, епітелізації; інтенсивність ексудації, а також їх характер (серозна ексудація, гнійна змішана), вираженість набряку, стан навколишньої шкіри, наявність некротичних тканин.
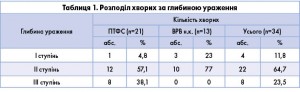
Додатково описували глибину виразкового дефекту і його площу. За глибиною розрізняли: I ступінь – поверхневу виразку (ерозію) в межах дерми; II ступінь – виразку, що досягає підшкірної клітковини; III ступінь – виразку пенетруючу до фасції або субфасціальних структур (м’язи, сухожилля, зв’язки, кістки), в порожнину суглобової сумки або суглоба (табл. 1).
За площею розрізняли: малі, площею до 5 см2; середні – від 5 до 20 см2; обширні (гігантські) – понад 50 см2 (табл. 2).
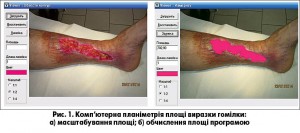
Для оцінки динаміки загоєння та планіметрії виразок застосовували комп’ютерну програму для обробки цифрових зображень Viewer. Спочатку виконували фотографію виразки з контактною стерильною сантиметровою стрічкою для масштабування. Зображення виразки обробляли комп’ютерною програмою та виконували обчислення площі виразкового дефекту (рис. 1).
Для біологічної некректомії ми використовували личинки зеленої м’ясної мухи Lucilia (Phaenicia) sericata – вид, який найбільш підходить для медичного застосування, вирощені в університетській лабораторії, стерилізовані за допомогою хімічної дезінфекції (патент на корисну модель № 78978) [8].
Зелена м’ясна муха, Lucilia (Phaenicia) sericata, належить до сімейства Каліфориди.
Травлення в личинок позакишкове – вони всмоктують їжу, розріджену протеолітичними ферментами. Личинки цього виду мух харчуються виключно некротичною тканиною та не в змозі перетравлювати або значним чином пошкоджувати здорову тканину людини. Визначено три основні механізми дії личинок: очистка рани від некротичних тканин, зменшення рівня мікробного забруднення ран, стимуляція загоєння рани [13, 17, 24, 30].
Кількість курсів визначали індивідуально, в середньому личинки застосовували двічі для кожного пацієнта. Личинки накладали на 24-48 годин. Залежно від стану рани було проведено кілька курсів терапії личинками, зазвичай від 1 до 3 сеансів.
Приблизно 5-10 личинок розміщували на одному квадратному сантиметрі ураженої ділянки. Занадто мала кількість личинок була неефективна, а занадто велика призводила до надлишкового впливу та болю.
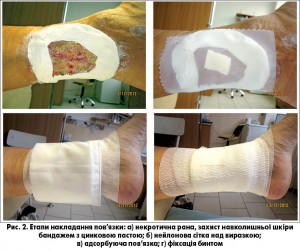
Накладання пов’язок з личинками є відносно простою процедурою, що полягалє у виготовленні спеціальної клітки-пов’язки над поверхнею рани, яка накривається нетугою абсорбуючою марлею для виділень (рис. 2 а, б, в, г) (патент на корисну модель № 79018) [9].
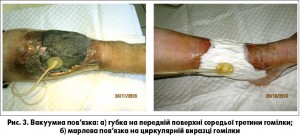
При застосуванні вакуум-терапії ми використовували методику накладання пов’язки, рекомендовану виробниками систем вакуумної терапії ран (рис. 3 а, б).
Компоненти системи: рановий наповнювач (губка з відкритою пористою структурою, марля); порт з дренажною трубкою; прозора плівка для забезпечення герметичності; контейнер для збору ексудату; апарат вакуум-терапії (рис. 3 а, б).
Апарат відкачує повітря із замкненого простору, створює негативний тиск навколо рани та працює в автоматичному режимі.
Основними цілями вакуумної терапії є: видалення ексудату та зменшення локального інтерстиціального набряку тканин; посилення мікроциркуляції в м’яких тканинах; активізація формування грануляційної тканини; зменшення розмірів та глибини рани; посилення ефекту системного медикаментозного лікування; скорочення кількості можливих ускладнень та обсягу необхідного хірургічного втручання; скорочення витрат; надійна профілактика госпітальної інфекції ранової інфекції [20, 21].
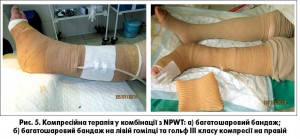
В комплексному лікуванні декомпенсованої хронічної венозної недостатності важливе місце займає компресійна терапія. Вона сприяє зменшенню діаметра вени, що призводить до ліквідації відносної клапанної недостатності та зростання швидкості венозного кровоплину. Компресія міжм’язових венозних сплетінь призводить до зниження патологічної венозної ємності нижніх кінцівок та покращення роботи м’язово-венозної помпи гомілки [12, 26].
Всім пацієнтам застосовували компресійну терапію (багатошаровий бандаж та компресійний трикотаж ІІ-ІІІ класу) (рис. 4 а, б).
Результати дослідження та обговорення. Усім хворим із трофічними виразками на тлі декомпенсованої форми хронічної венозної недостатності С-6 за CEAP внаслідок ПТФС виконано облітерацію пронизних вен шляхом введення склерозанту під контролем ультразвуку у якості основного методу комплексного лікування. Показом для проведення склерооблітерації вважали наявність неспроможних пронизних вен діаметром понад 3,5 мм із патологічним горизонтальним рефлюксом крові.
Усім пацієнтам під час ехосклеротерапії вдалося облітерувати неспроможні пронизні вени. Слід зазначити, що ехосклерооблітерація – це ефективний та безпечний метод комплексного лікування хронічної венозної недостатності у стадії трофічних розладів. Він може застосовуватися як стаціонарно, так і амбулаторно за наявності підготовленого лікарського персоналу та відповідного устаткування [10].
Пацієнтам із трофічними виразками внаслідок ВРВ нижніх кінцівок виконано венектомію: 7 (53,8%) хворим після очищення виразок до їх повного загоєння, 6 – (46,2%) після загоєння виразок.
У 17 (50%) пацієнтів рани повністю очистились після одного курсу застосування личинок, у 10 (19,4%) – після двох курсів і у 7 (20,6%) – після трьох курсів.
Після очищення виразок личинками до здорових грануляцій у подальшому для місцевого лікування застосовували лікувальні пов’язки, гідрогель та методику NPWT. Курс вакуум-терапії, тобто накладання однієї пов’язки, тривав від 3 до 6 діб залежно від перебігу ранового процесу. Кількість сеансів залежала від стадії ранового процесу. Сильно забруднені рани та необхідність контролю вимагали більш частої заміни пов’язок. Середня тривалість використання однієї пов’язки становила 4 доби.
Застосування вакуум-терапії сприяло помітному очищенню ран, скороченню їх площі та глибини, прискореному формуванню грануляцій та епітелізації країв.
Було виявлено, що зменшення місцевих проявів запального процесу відбувалось набагато швидше та ефективніше, ніж при використанні стандартного місцевого лікування (мазеві пов’язки, сучасні ранові покриття). Це підтверджувалося позитивними змінами в локальному статусі, що ставали помітними вже на 3 добу лікування: зменшенням гіперемії, набряку тканин, а також кількості ранового виділення та зміною його характеру з гнійного на серозний. З’являлись ознаки епітелізації країв, тканинний дефект поступово заповнювався грануляціями.
У низці випадків було помічено негативні явища: больовий синдром, надлишкове вростання грануляцій у губку, розвиток інфекції у рані, посилення некротичних змін.
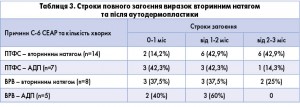
Для закриття великих, більше 10 см2, гладких ранових дефектів 12 (35,3%) хворим було проведено аутодермопластику (АДП). В усіх випадках відмічено добре приживлення шкірних клаптів. У 22 хворих загоєння відбулося вторинним натягом. Строки повного загоєння виразок вторинним натягом або після аутодермопластики, що були відмічені при аналізі даних, наведено в таблиці 3.
Як правило, аутодермальне закриття ранових дефектів проводили за умови відсутності інфекції в рані та дозрівання грануляційної тканини.
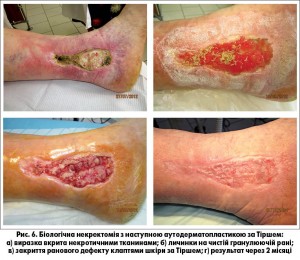
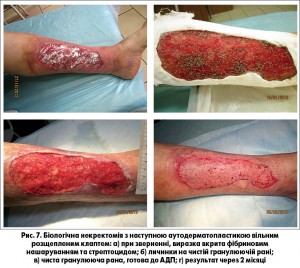
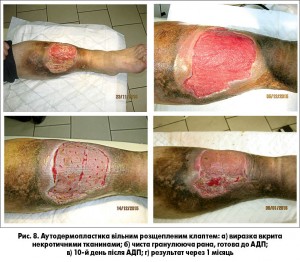
Закриття гранулюючих ран методом аутодермопластики вільними розщепленими клаптями виконали у 7 хворих та у 5 пацієнтів – за методикою Тірша (рис. 6-8 а, б, в, г).
Після проведення сеансів біологічної некректомії та вакуум-терапії аутодермопластику виконували в день закінчення процедури, тобто після видалення личинок або вакуумної пов’язки. Така тактика дозволяла попередити контамінацію мікроорганізмів у рані та приєднання вторинної мікрофлори, утворення фібринових нашарувань та біоплівок. Слід враховувати, що в умовах хронічної венозної недостатності на тлі порушення кровопостачання є високим ризик нагноєнь та відторгнення трансплантанту.
У хворих з ПТФС, яким проводилася ехосклерооблітерація пронизних вен, процес очищення ран і появи свіжих грануляцій тривав значно довше, тому сеанси вакуум-терапії сприяли стимуляції місцевого кровотоку, покращували дренування та підтримували відносну бактеріальну «чистоту» ран. При закритті великих за площею ран використовували лінійний електродерматом. При дотриманні вищенаведених правил приживлення шкірних клаптів нами виявлено в 11 (91,6%) випадках.
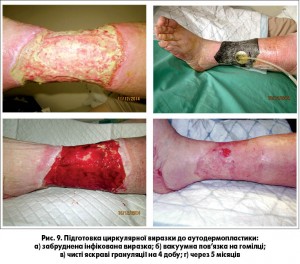
При застосуванні вакуум-терапії нами виявлено значне скорочення часу на підготовку рани до аутодермопластики порівняно з традиційними методами. Цей термін становив у середньому 6 днів (рис. 9 а, б, в, г).
Вакуумну пов’язку продовжували використовувати після аутодермопластики клаптів для їх фіксації та утримання шкіряних трансплантатів на рецепієнтській ділянці. Для запобігання зміщення або відриву клаптів при ранній перев’язці на 3-й і 7-й день застосовували сіткові атравматичні пов’язки.
Заключення
Таким чином, лікування ран личинками мух є ефективним і безпечним методом, що має низку переваг перед традиційними методами очищення ран від некротичних тканин. Видалення омертвілої тканини личинками відбувається без пошкоджень живої тканини. Очищення ран личинками можна успішно використовувати як підготовчий етап перед аутодермопластикою та вакуум-терапією ран.
Мікробіологічні дослідження ранового виділення показали, що після застосування личинок значно скорочувалася кількість бактерій у рані.
При застосуванні мегот-, вакуум-терапії та ранньої аутодермопластики в комплексному лікуванні у (76,5%) пацієнтів настало повне загоєння виразок протягом 2 місяців.
У 22 хворих (64,7%) без застосування аутодермопластики тривала комплексна консервативна терапія також привела до загоєння ран протягом 3-місячного терміну.
Наш досвід демонструє, що використання мегот- та вакуум-терапії в комплексному лікуванні венозних виразок при поєднанні їх з оперативними методами забезпечило загоєння всіх ран протягом 3 місяців.
Таким чином, запропонований лікувально-діагностичний алгоритм, який включає виконання судинних операцій, хірургічної обробки гнійно-некротичного вогнища, методів мегот- та вакуум-терапії, ранньої аутодермопластики, дозволив досягти загоєння виразок протягом 3 місяців у всіх випадках.
Література
- Альбицкий А.В. Лечение трофических язв венозной этиологии с точки зрения доказательной медицины / А.В. Альбицкий, В.Ю. Богачев, Е.В. Калинина // Ангиология и сосудистая хирургия. – 2006. – Т. 12, № 2. – C. 137-145.
- Аспекти діагностики варикозного розширення вен нижніх кінцівок / В.Б. Гощинський, О.Б. Луговий, О.З. П’ятничка, І.Я. Зима // Український журнал хірургії. – 2009. – № 3. – С. 43-45.
- Богданец Л.И. Венозные трофические язвы. Возможности современной флебологии в решении старой проблемы / Богданец Л.И. // Русский медицинский журнал. – 2010. – Т. 18, № 17. – С. 1060-1064.
- Венгер І.К. Трофічні виразки венозного генезу – тактика хірургічного лікування / І.К. Венгер, А.Д. Беденюк, Т.В. Романюк // Шпитальна хірургія. – 2011. – № 1. – С. 57-60.
- Зайцева Е.Л., Токмакова А.Ю. Вакуум-терапия в лечении хронических ран // Журнал Сахарній диабет – Выпуск № 3 / 2012. – 45-49 с.
- Ковальчук О.Л. Малоінвазивні технології при радикальному лікуванні гострого холециститу поєднаного ускладненою трофічною виразкою варикозної хвороби / О.Л. Ковальчук, Т.В. Романюк, Д.Б. Фіра, В.В. Мельничук // Український журнал хірургії. – 2011. – № 2 (11). – С. 94-97.
- Мішалов В.Г. Лікування хворих з хронічною недостатністю, ускладненою трофічними виразками із застосуванням субфасціальної ендоскопічної дисукції перфорантних вен на тлі емпіричної антибіотикотерапії / В.Г. Мішалов, Л.Ю. Маркулан, Є.С. Заводовський // Хірургія України. – 2011. – № 2. – С. 79-83.
- Русин В.І., Корсак В.В., Носенко О.А. Пат. на корисну модель № 78978 Засіб для лікування хронічних ран / № u2012 10440; заявл. 04.09.2012; Опубл. 10.04.2013; Бюл. № 7.
- Русин В.І., Корсак В.В., Носенко О.А., Митровка Б.А. Пат. на корисну модель № 79018 Спосіб лікування хронічних ран / № u2012 11102; заявл. 24.09.2012; Опубл. 10.04.2013; Бюл. № 7.
- Чернуха Л.М., Гуч А.А., Никульников П.И. [и др.] // Инновационные технологии в лечении варикозной болезни нижних конечностей / Клінічна хірургія. – 2007. – № 2-3. – С. 123-124.
- Abbade L.P., Lastoria S. Venous ulcer: epidemiology, physiopathology, diagnosis and treatment. Int J Dermatol. 2005 Jun; 44(6): 449-56.
- Alcione Matos de Abreu, Beatriz Guitton Renaud Baptista de Oliveira. A study of the Unna Boot compared with the elastic bandage in venous ulcers: a randomized clinical trial / Rev Lat Am Enfermagem. 2015 Jul-Aug; 23(4): 571-577.
- Bohova Jana, Juraj Majtan, Viktor Majtan, Peter Takac. Selective Antibiofilm Effects of Lucilia sericata Larvae Secretions/Excretions against Wound Pathogens. Evid Based Complement Alternat Med. 2014; 2014: 857360.
- Bradbury Sarah, Neal Walkley, Nicola Ivins, Keith Harding. Clinical Evaluation of a Novel Topical Negative Pressure Device in Promoting Healing in Chronic Wounds / Adv Wound Care (New Rochelle) 2015 June 1; 4(6): 346-357.
- Briggs M. Topical agents or dressings for pain in venous leg ulcers / M. Briggs, E.A. Nelson, M. Martyn-St James. – CullumN, Bell‐Syer SEM. Cochrane Wounds Group. About The Cochrane Collaboration (Cochrane Review Groups (CRGs)) 2012, Issue 3. Art. No.: WOUNDS.
- Brown A., Horobin A., Blount D.G. et al. Blow fly Lucilia sericata nuclease digests DNA associated with wound slough/eschar and with Pseudomonas aeruginosa biofilm. Medical and Veterinary Entomology. 2012; 26(4): 432-439.
- Cerovsky V., Zdarek J., Fucik V., Monincova L., Voburka Z., Bem R. Lucifensin, the long-sought antimicrobial factor of medicinal maggots of the blowfly Lucilia sericata. Cellular and Molecular Life Sciences. 67(3): 455-66. Czech Republic, Februar 2010.
- Dumville C., Gill Worthy, J Martin Bland, Nicky Cullum, Christopher Dowson, Cynthia Iglesias, Joanne L. Mitchell. Larval therapy for leg ulcers (VenUS II): randomised controlled trial BMJ 2009; 338.
- Fleischmann W., Grassberger M., Sherman R. Maggot therapy: a handbook of maggot-assisted wound healing. Stuttgart – New York: Thieme; 2004. – P. 21-27, 66-70.
- Kucharzewski Marek, Pawel Mieszczanski, Katarzyna Wilemska-Kucharzewska, The Application of Negative Pressure Wound Therapy in the Treatment of Chronic Venous Leg Ulceration: Authors Experience. Biomed Res Int. 2014; 2014: 297230.
- Marston A. William A., David G. Armstrong, Alexander M. Reyzelman, Robert S. Kirsner. Multicenter Randomized Controlled Trial Comparing Treatment of Venous Leg Ulcers Using Mechanically Versus Electrically Powered Negative Pressure Wound Therapy / Adv Wound Care (New Rochelle) 2015 February 1; 4(2): 75-82.
- Mosti G. Wound care in venous ulcers / G. Mosti // Phlebology. – 2013. – Vol. 28, Suppl 1. – P. 79-85.
- Nelzen O. Varicose Vein Recurrence and Patient Satisfaction 10-14 Years Following Combined Superficial and Perforator Vein Surgery: A Prospective Case Study / O. Nelzen, I. Fransson // European Journal of Vascular and Endovascular Surgery. – 2013. – Vol. 46, Issue 3. – P. 372-377.
- Sherman R.A. Mechanisms of Maggot-Induced Wound Healing: What Do We Know, and Where Do We Go from Here? Evid Based Complement Alternat Med. 2014; 2014: 592419.
- Soares Marta O., Cynthia P. Iglesias, J Martin Bland, Nicky Cullum, Jo C. Dumville, E. Andrea Nelson, David J Torgerson, Gill Worthy Cost effectiveness analysis of larval therapy for leg ulcers / BMJ. 2009; 338: b825.
- Stucker M., Link K., Reich-Schupke S. [et al.]. Compression and venous ulcers // Phlebology. – 2013. – Vol. 28, Suppl 1. – P. 68-72.
- Syed M. Asim Hussain. Comparison of the Efficacy and Cost of Different Venous Leg Ulcer Dressings: A Retrospective Cohort Study Int J Vasc Med. 2015.
- Tatsioni A., Balk E., O’Donnell T.F. Jr., and Lau J. Usual care in the management of chronic wounds: A review of the recent literature. J Am Coll Surg. 2007; 205: 617-624.
- Thalyne Yuri Araujo Farias Dias, Isabelle Katherinne Fernandes Costa, Marjorie Dantas Medeiros Melo. Quality of life assessment of patients with and without venous ulcer / Rev Lat Am Enfermagem. 2014 Jul-Aug; 22(4): 576-581.
- Valachova I., Bohova J., Palosova Z., Takac P., Kozanek M., Majtan J. Expression of lucifensin in Lucilia sericata medicinal maggots in infected environments. Cell and Tissue Research. 2013; 353(1): 165-171.
- Whitaker I.S., Twine C., Whitaker M.J., Welck M., Brown C.S., Shandall A. Larval therapy from antiquity to the present day: mechanisms of action, clinical applications and future potential. Postgraduate Medical Journal. 2007. – Vol. 83. – P. 409-41.
- Expert Working Group. World Union of Wound Healing Societies’ Initiative. Vacuum assisted closure: recommendations for use. A consensus document. Int Wound J. 2008. – 10р.
- FDA. 510(k) Premarket Notification. Medical Maggots, K033391, http://www.accessdata.fda.gov/scripts/cdrh/cfdocs/cfpmn/pmn.cfm? ID=13466.