15 листопада, 2021
Гіперпаратиреоз у практиці лікаря загальної практики: діагностична настороженість

Огляд літератури та клінічні випадки
Складним завданням для лікаря загальної практики є раннє виявлення гіперфункції паращитоподібних залоз (ПЩЗ), частота якої неухильно зростає [1-3]. Поширеність первинного гіперпаратиреозу (ГПТ) досягає 0,3% у загальній популяції, а серед жінок віком >50 років – 1%, але часто ця патологія залишається недіагностованою [4], що зумовлено значним поліморфізмом клінічних ознак унаслідок різноманіття причин і механізмів патогенезу первинного, вторинного чи третинного ГПТ [3, 5].
Ендокринолог Фуллер Олбрайт (1900-1969), який є відомим американським дослідником метаболізму кальцію, надав афористичне римоване визначення ГПТ – «хвороба кісток, каменів, скарг і стогонів» (disease of bones, stones, moans, and groans) [6].
який є відомим американським дослідником метаболізму кальцію, надав афористичне римоване визначення ГПТ – «хвороба кісток, каменів, скарг і стогонів» (disease of bones, stones, moans, and groans) [6].
Патоморфологія
ПЩЗ – периферійні органи ендокринної системи; здебільшого їх 4 (2 верхні та 2 нижні, ≈13% – >4). Вони локалізовані на задній поверхні щитоподібної залози та складаються із залозистих клітин паратироцитів, розташованих у вигляді тяжів-трабекул. З огляду на те, що ПЩЗ є ледь відмінною візуально від щитоподібної залози, жиру чи лімфатичних вузлів, вона добре розпізнається мікроскопічно за щільним розташуванням клітин (на відміну від фолікулярної будови щитоподібної залози). ПЩЗ продукують паратгормон (ПГ) із множинними біологічними ефектами (табл. 1). Функціональний стан ПЩЗ і рівень кальцію в крові регулюються нервовими та гуморальними шляхами. Навіть незначне зниження концентрації Са2+ крові спричиняє негайне підвищення секреції ПГ. Серед інших модуляторів секреції ПГ виокремлюють Mg2+, катехоламіни, глюкокортикоїди, естрогени та прогестерон. Загалом в організмі людини знаходиться ≈1 кг кальцію: 99% міститься в кістках, 1% – у м’яких тканинах, позаклітинно та в крові. Іонізований кальцій впливає на процеси скорочення м’язів, передання нервового збудження, стабільність клітинних мембран, зсідання крові.
Надмірний синтез і секреція ПГ спричиняють ГПТ, перші випадки якого описані лише в 30-х роках минулого століття. Сьогодні таких повідомлень можна нарахувати тисячі. Питанням первинного ГПТ у базі PubMed присвячено >12 тис робіт, однак інтерес до цього питання останнім часом не вщухає, оскільки ключові теоретичні засади до первинного ГПТ дещо змінилися (табл. 2); наразі виокремлюють 3 клінічні фенотипи хвороби [5, 6].
Найчастіші причини первинного ГПТ – парааденома, первинна гіперплазія (15-18%) чи доброякісна пухлина (82-85%), тоді як вторинний та третинний ГПТ розвиваються у відповідь на тривалу гіпокальціємію й супроводжуються гіперплазією ПЩЗ (вторинний ГПТ) або їхньою аденоматозною трансформацією з подальшою автономією (третинний ГПТ) [4, 6].
Епідеміологія первинного ГПТ остаточно не встановлена, оскільки залежить насамперед від охоплення населення скринінговими дослідженнями вмісту кальцію та ПГ (захворюваність є вищою у високорозвинених країнах Заходу та нижчою в країнах Азії, Африки, Латинської Америки), однак всюди поширеність первинного ГПТ поступово зростає. Серед жінок частота первинного ГПТ є вищою (3:1), а також вищою серед чорношкірої популяції (США) [5, 6].
Етіологія і фактори ризику
Переважно первинний ГПТ – хвороба без аналогічного родинного анамнезу. Факторами, пов’язаними з виникненням ГПТ, вважають постійно низьке вживання кальцію, зменшення фізичної активності, високу масу тіла, артеріальну гіпертензію, тривале застосування медикаментів (фуросеміду, тіазидів, літію), опромінення шиї [5-7].
Майже 10% пацієнтів із ГПТ мають різноманітні генетичні аномалії; 6 із них на сьогодні є відомими [4]. Вивчення генетичних аспектів первинного ГПТ та опис типових хромосомних аномалій дозволили виокремити синдром множинних ендокринних неоплазій (multiple endocrine neoplasiа, MEN), який перебігає за 3 типами (1, 2А та 2В). Найчастіше зустрічається синдром МЕN1 – синдром Вермера (Wermer syndrome) з автосомно-домінантним успадкуванням, пов’язаний з мутацією 11 пари хромосом (11q13), що характеризується проліферацією нейроендокринних клітин та одночасним ураженням ПЩЗ, гіпофізу, підшлункової залози, іноді – надниркових і щитоподібної залоз [4]. Першим проявом синдрому МЕN1 часто є первинний ГПТ, який виникає у 95% носіїв мутації гена MEN1 у віці до 40 років, однак його перебіг переважно є безсимптомним упродовж тривалого часу. За умов синдромів МЕN2 типу ураження ПЩЗ не є провідним, зокрема, МЕN2А включає паратиреоїдну аденому чи гіперплазію (5-10%), феохромоцитому (80%), медулярний рак щитоподібної залози (98-100%), а МЕN2В взагалі не супроводжується клінічно значимим ураженням ПЩЗ. Описані випадки родинної гіпокальціуричної гіперкальціємії на підставі рідкісного порушення гена кальцій-чутливого рецептора (calcium-sensing receptor, CASR), яка також діагностується в пацієнтів до 30-річного віку, в яких добова екскреція кальцію із сечею не перевищує 100 мг, а відношення кліренсів кальцію до креатиніну <0,01 [4-7].
Відомі 3 клінічні фенотипи первинного ГПТ:
- помірна асимптоматична гіперкальціємія;
- високий уміст ПГ із нормокальціємією – постійно нормальним іонізованим сироватковим та альбумін-корегованим кальцієм;
- переважання залучення органів-мішеней [8, 9].
Клініка первинного ГПТ зумовлена насамперед рівнем збільшеного кальцію крові – клінічним фенотипом [4, 8, 9]. Найчастіше первинний ГПТ діагностується в жінок після менопаузи. Типовими клінічними стигматами вважаються поліурія, полідипсія, анорексія, блювання, дегідратація, закрепи, аритмії, порушення психічного стану, скелетні зміни (в 10-25% пацієнтів: переломи, кісткові деформації та кісткові болі). За умов фенотипу з переважанням уражень органів-мішеней спостерігаються нефролітіаз (21-55%), гіперкальціурія та порушення функції нирок. До уражень шлунково-кишкового тракту належать пептична виразка дванадцятипалої кишки, шлунка, зміни стравоходу та кишечнику, жовчнокам’яна хвороба, панкреатит. З боку нервової системи досить рано розвиваються загальмованість, зниження пам’яті, депресія, апатія, в тяжких випадках – психози. Ураження серцево-судинної системи проявляються артеріальною гіпертензією, кальцинозом міокарда та клапанів серця. Слід зазначити, що саме в таких випадках диференціація первинних і вторинних форм ГПТ стає утрудненою та потребує особливо ретельного структурно-функціонального стану ПЩЗ. Серед стаціонарних пацієнтів частота первинного ГПТ становить 1:200, серед хворих з панкреатитом, пептичною виразкою та жовчнокам’яною хворобою – 1:30, а із сечокам’яною хворобою – 1:10. Однак поєднання уролітіазу, холелітіазу та пептичної виразки шлунка в одного пацієнта майже на 100% свідчить про ГПТ.
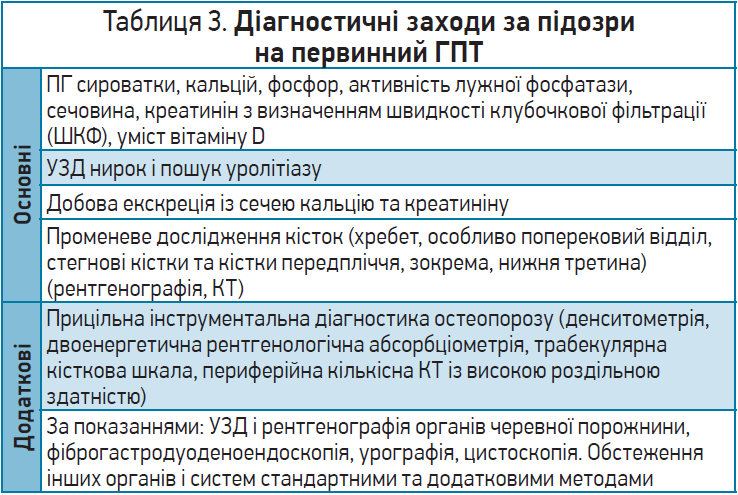
Діагностика первинного ГПТ є комплексною (табл. 3), однак за відсутності діагностичної настороженості вона часто утруднена [9, 10].
Основними критеріями ГПТ є гіперкальціємія та невиправдано високий чи високий нормальний рівень ПГ щодо цього високого кальцію, оскільки в усіх інших випадках гіперкальціємії уміст ПГ має бути зменшеним. Однак і за умов гіперкальцемічного фенотипу періодично вміст кальцію може бути нормальним. Нормокальцемічний фенотип первинного ГПТ став набагато частіше діагностуватися останнім часом у зв’язку з діагностичною спрямованістю лікарів щодо остеопорозу та зменшення кісткової маси, тому визначення ПГ стає все частішим у клінічній практиці, однак цей фенотип потребує найретельнішого виключення вторинних причин ГПТ. Слід зазначити, що зараз дещо змінюються погляди на рівень нормокальціємії; вважається, що навіть верхні межі норми кальцію крові можуть бути відносно високими для пацієнтів, у яких він був досить низьким раніше [6]. Саме тому високі нормальні рівні кальцію крові зовсім не виключають ГПТ і це потребує певної діагностичної настороженості щодо ГПТ.
Окрім того, деякі речовини, як-от біотин (водорозчинний вітамін групи В, який міститься у вітамінних комплексах, особливо в засобах для догляду за волоссям) і низка інших медикаментів (табл. 4), можуть штучно змінювати рівень ПГ й ускладнювати діагностику ГПТ. Кількість кальцію, крім ГПТ, може зростати в пацієнтів зі злоякісними пухлинами (особливо за метастазів у кістках, паранеопластичних реакцій, гемобластозів), а також з тиреотоксикозом, тривалою іммобілізацією, гіпервітамінозом D, недостатністю надниркових залоз, саркоїдозом, хворобами нирок і за умов застосування низки медикаментів.
Рентгенологічно скелетні зміни проявляються вогнищами лізису в кістках, субперіостальною резорбцією кісток фаланг кистей, кістковими кистами, які виявляються в заавансованих випадках ГПТ. Однак упровадження чутливіших методів дослідження кісткової тканини (денситометрія, двоенергетична рентгенологічна абсорбціометрія) продемонструвало втягнення кісткової системи й у випадках з незначними клінічними проявами.
Отже, різноманітність клінічних проявів ГПТ і пов’язані з ними труднощі ранньої діагностики зумовлюють необхідність урахування та виключення цієї патології лікарями різних спеціальностей (насамперед сімейними лікарями). Саме тому доцільним є опис власного спостереження [11].
Клінічний випадок первинного ГПТ
Пацієнт (віком 36 років) скаржиться на часті головні болі, запаморочення, підвищення артеріального тиску (АТ) до 180/110 мм рт. ст. Вважає себе хворим 6 років, коли помітив підвищення АТ і болі в попереку. Амбулаторно виявлені конкременти в правій нирці та діагностовано симптоматичну артеріальну гіпертензію ниркового генезу. 4 роки знаходився під спостереженням терапевта й уролога. 2 роки тому після ниркової кольки успішно виконано правобічну черезшкірну нефролітотрипсію. Впродовж року пацієнт не мав скарг з боку сечовидільної системи, однак спостерігалися епізоди підвищення АТ, тому чоловік нерегулярно приймав лізиноприл 10 мг/добу. В останні 2 тиж підвищився АТ до 175/100 мм рт. ст., турбували болі в попереку. Анамнез життя без особливостей, у батька наявний багатовузловий зоб, у матері – гіпертонічна хвороба. Має алергічну реакцію на пеніцилін у вигляді кропив’янки. Гепатит, туберкульоз, венеричні та психічні хвороби заперечує. Шкідливих звичок не має.
Об’єктивно: маса тіла – 126 кг, зріст – 180 см, індекс маси тіла – 38,9 кг/м2, конституція гіперстенічна. Набряки відсутні. Передня поверхня шиї не змінена, в правій частці щитоподібної залози визначається м’який та рухомий вузол ≈2 см, не болючий. Лімфатичні вузли не пальпуються. Частота дихання – 17/хв, везикулярне дихання. Ліва межа серця – серединно-ключичною лінією, інші межі в нормі, судинний пучок не виходить за межі груднини, тони чисті, ритмічні, акцент ІІ тону над аортою, частота серцевих скорочень і пульс – 68 уд./хв; АТ на обох руках – 160/100 мм рт. ст., на ногах – 170/110 мм рт. ст. Змін травної системи не виявлено. Симптом Пастернацького є слабопозитивним з обох боків, сечовипускання – до 10 р/добу. Діагностичний пошук включав низку досліджень (табл. 5).
Клінічний діагноз: первинний ГПТ (аденома ПЩЗ); багатовузловий зоб ІІ ступеня, еутиреоз; ожиріння ІІ ступеня; хронічна хвороба нирок (ХХН): хронічний калькульозний пієлонефрит у фазі нестійкої ремісії, ХНН0; симптоматична артеріальна гіпертензія (ІІ стадія, 2 ступінь), ризик високий. Пацієнта скеровано до хірургічного відділення, де проведено правобічну паратиреоїдектомію та правобічну гемітиреоїдектомію. Препарат: права частка щитоподібної залози з вузлом 20 мм у діаметрі жовто-рожевого кольору; вузол ПЩЗ 15×10 мм; гістологія: аденома ПЩЗ, багатовузловий колоїдний зоб. Післяопераційний період минув без ускладнень, пізніше проведено двобічну черезшкірну нефролітотрипсію. Перебуває під спостереженням уролога й ендокринолога, жодних скарг не має, конкременти в нирках відсутні, АТ нормалізувався.
Особливістю наведеного клінічного випадку є те, що в молодого пацієнта з уролітіазом і симптоматичною артеріальною гіпертензією після успішної ліквідації уролітіазу зберігалася артеріальна гіпертензія, що зумовило потребу обстеження щитоподібної залози, після чого знайдено вузол, схожий на аденому ПЩЗ. Подальше визначення вмісту ПГ і кальцію дозволило діагностувати первинний ГПТ, провести хірургічне лікування, що зумовило ліквідацію симптоматичної артеріальної гіпертензії. Цей випадок свідчить про потребу дуже ретельного обстеження молодих пацієнтів з артеріальною гіпертензією.
Вторинний ГПТ, певно, є частішим у загально-клінічній практиці, оскільки з’являється за порушення функції нирок (ШКФ <60 мл/хв) і характеризується, крім підвищення рівня ПГ та гіперплазії ПЩЗ, порушенням обміну фосфору й кальцію, ураженням кісток, кальцифікацією судин і м’яких тканин. Водночас вторинний ГПТ зумовлюють дефіцит вітаміну D, синдром мальабсорбції та застосування медикаментів (діуретики, бісфосфонати, літій, деякі моноклональні антитіла). Патогетичними чинниками появи вторинного ГПТ є затримка фосфатів, зменшення кількості рецепторів до нього (VDR) й афінності кальцію до кальцій-чутливих рецепторів (CASR) ПЩЗ, резистентність кісток до дії ПГ. Вторинний ГПТ можна спостерігати вже на ранніх стадіях ХХН; його частота зростає з її прогресуванням (особливо в термінальній стадії). Серед ¾ пацієнтів з термінальною стадією ХХН на гемодіалізі діагностують ГПТ. Третинний ГПТ з’являється в хворих із трансплантованою ниркою.
Найскладнішими для діагностики є нейроендокринні пухлини (НЕП), які можуть асоціюватися із ГПТ і порушеннями кальцієвого обміну, зокрема, пухлини підшлункової залози (гастриноми, інсуліноми) та шлунково-кишкового тракту на тлі синдромів Золлінгера – Еллісона чи МЕN1, карциноїд. Описано карциноїд за поліпозу шлунка на тлі ГПТ у 4 братів і сестри, причому синдром МЕN1 був виключений [12]. Також є повідомлення про поєднання НЕП підшлункової залози з гіперкальціємією [13]. Крім травної системи, НЕП можуть локалізуватися в бронхах, тимусі, гіпофізі (пролактиноми, рідше – гормонально неактивні пухлини та соматотропіноми), надниркових залозах, де вони зазвичай є гормонально неактивними, але деколи здатні синтезувати кортизол або альдостерон; рідше це феохромоцитоми.
Хоча НЕП шлунка діагностуються доволі рідко (1%), через візуальну схожість з епітеліальними поліпами та особливості клініки й перебігу вони є актуальною проблемою. Захворюваність на них упродовж останніх років зросла у 8-9 разів, що може пояснюватися і покращенням діагностики. Описані НЕП шлунка 3 типів: утворення 1 типу з’являються на тлі атрофічного гастриту в тілі шлунка, пухлини 2 типу розвиваються на тлі первинної гіпергастринемії (синдром Золлінгера – Еллісона) та за МЕN1 (до 30%), утворення 3 типу є спорадичними, класифікуються як нейроендокринний рак. НЕП 1-2 типів підлягають ендоскопічній резекції або лише спостереженню. Лабораторна діагностика НЕП шлунка включає, крім стандартних обстежень, визначення рівнів гастринемії, хромограніну А, а за підозри на МЕN1 – рівнів іонізованого кальцію, фосфатів, ПГ, гормонів гіпофізу, генетичних досліджень.
Отже, різноманіття клінічних проявів, труднощі ранньої діагностики вторинного ГПТ і НЕП зумовлюють потребу урахування та виключення їх сімейними лікарями, а також терапевтами, гастроентерологами, що ілюструє власне клінічне спостереження.
Клінічний випадок із власної практики
Пацієнтка (віком 28 років) упродовж 13 років хворіла на ХХН: тубулоінтерстиційний нефрит, діагностований з 15-річного віку, спостерігалася в нефролога та періодично отримувала симптоматичну терапію. У віці 19 років під час планового обстеження проведено фіброезофагогастродуоденоскопію (ФЕГДС), після чого діагностовано поліп тіла шлунка. Впродовж подальших 4 років не з’являлася на огляди. З 23 років стан хворої погіршився: турбували головні болі, періодична нудота, болі у великих суглобах, запаморочення, слабкість; лікувалася стаціонарно в нефрологічному відділенні, де діагностовані ускладнення хронічного інтерстиційного нефриту – хронічна ниркова недостатність і вторинний ГПТ. Упродовж подальших 5 років пацієнтка ретельно дотримувалася рекомендацій нефролога, однак ниркова недостатність прогресувала (від 3 до 5 стадії, креатинін 0,210-0,550 ммоль/л, ШКФ 60‑15 мл/хв/1,73 м2); їй був рекомендований гемодіаліз, від якого пацієнтка відмовилася. Останній рік жінку турбували епізоди свербежу шкіри та нудота, а також періодичні поліартралгії, що пов’язували з остеопорозом на тлі ГПТ. За півроку до звернення до клініки рівень ПГ становив 115 пг/мл (норма – 15-66 пг/мл). Анамнез життя без особливостей, мати хворіє на гіпертонічну хворобу; в сестри матері виявлено багатовузлове воло та ХХН. Гепатити, туберкульоз, венеричні та психічні хвороби в себе і в родині заперечує. Шкідливих звичок не має.
Під час фізикального обстеження виявлено ожиріння 1 ст., пастозність гомілок, збільшення щитоподібної залози 1 ст., артеріальну гіпертензію 2 ст., поліурію. За результатами лабораторних обстежень (на тлі значного підвищення рівнів креатиніну, сечовини, лужної фосфатази, а також зменшення ШКФ на тлі легкої анемії, гіперхолестеринемії, зменшення іонізованого кальцію в 1,5 раза) виявлено гормональний дисбаланс: збільшення ПГ у 17 (!) разів і загального тироксину в 1,2 раза за нормальних значень тиреотропного гормона й антитіл до тиреопероксидази (табл. 6).
З огляду на наявність поліпа шлунка в анамнезі проведено ФЕГДС із прицільною біопсією; гістологічне дослідження: світлоклітинний карциноїд, на краях біоптатів – пухлинні клітини; імуногістохімічне дослідження 2 біоптатів продемонструвало ознаки нейроендокринної карциноми шлунка G2. Пацієнтка продовжила лікування в онкологічному стаціонарі з незадовільним результатом.
Отже, вторинний ГПТ на тлі ХХН супроводжується розвитком і швидким прогресуванням НЕП у формі поліпів з переважною локалізацією в травній системі, що створює труднощі в діагностиці та лікуванні. Описаний клінічний випадок діагностики НЕП шлунка на тлі вторинного ГПТ, асоційованого із ХХН (у молодої жінки), що клінічно не проявлялося, а характеризувалося лише 17-кратним зростанням рівня ПГ.
Наостанок слід зазначити, що ГПТ із підвищеним умістом ПГ та високим / нормальним рівнем кальцію крові є достатньо поширеним (до 0,5-1%), частота котрого неухильно зростає і потребує постійної діагностичної настороженості, особливо серед жінок у постменопаузі, пацієнтів з поєднанням уролітіазу й холелітіазу з пептичною виразкою шлунка, хворих на ХХН та з утвореннями в шлунку. Первинний ГПТ (здебільшого аденома ПЩЗ) перебігає за фенотипами помірної асимптоматичної гіперкальціємії, високого вмісту ПГ із нормокальціємією, переважне залучення органів-мішеней. Вторинний ГПТ найчастіше з’являється на тлі уражень нирок і може супроводжуватися розвитком НЕП, найчастіше локалізованих у травній системі. Наведені клінічні ілюстрації первинного та вторинного ГПТ можуть бути об’єднані між собою збільшенням умісту ПГ у молодих пацієнтів з наявністю симптоматичної артеріальної гіпертензії без клінічних проявів уражень кісток.
Список літератури знаходиться в редакції.
Медична газета «Здоров’я України 21 сторіччя» № 19 (512), 2021 р.