10 липня, 2015
Неинвазивная кардиовизуализация при хронической систолической сердечной недостаточности: доклад Европейской ассоциации специалистов по кардиовизуализирующим методам исследования (EACVI)

Введение
При сердечной недостаточности (СН) со сниженной фракцией выброса (ФВ) левого желудочка (ЛЖ) неинвазивная кардиовизуализация способствует постановке диагноза, определению прогноза и выбору терапии, помогая тем самым врачу принять правильное решение. Цель настоящего согласительного документа сводится к анализу клинической значимости неинвазивной кардиовизуализации у больных с систолической СН. Основное внимание уделяется роли этих методов в выборе тактики (рис. 1).
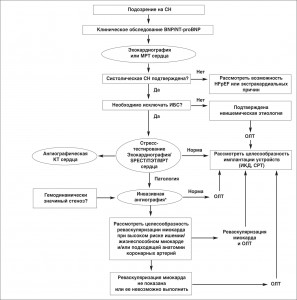 Рис. 1. Применение визуализирующих методов у больных с хронической систолической СН
Рис. 1. Применение визуализирующих методов у больных с хронической систолической СН
*У больных со стенокардией напряжения вначале следует провести визуализирующее стресс-тестирование.
HFpEF – СН с сохраненной ФВ ЛЖ. ОЛТ – оптимальная лекарственная терапия.
Диагностика
Для исключения СН перед тем, как прибегнуть к неинвазивной кардиовизуализации, следует снять электрокардиограмму, выполнить рентгенограмму органов грудной клетки и определить уровень в плазме крови мозгового натрийуретического пептида (BNP) либо его N-концевого предшественника (NT-proBNP) (J. McMurray et al., 2012). Однако в особых клинических ситуациях, когда вероятность заболевания представляется высокой (например, при наличии типичных для СН жалоб у пациентов, перенесших инфаркт миокарда), кардиовизуализацию можно проводить и без предварительного исследования уровня BNP.
Систолическую дисфункцию ЛЖ обычно констатируют, если его ФВ в покое составляет <50%. Указанная патология диагностируется у ~50% больных с СН. В то же время ФВ ЛЖ нельзя считать точным отражением инотропной функции миокарда, поскольку данный показатель зависит от гемодинамической нагрузки. Кроме того, по величине ФВ ЛЖ нельзя судить о сердечном выбросе, который, с одной стороны, может оказаться нормальным при низкой ФВ, но дилатированном ЛЖ, а с другой – бывает малым при сохраненной ФВ и небольших размерах ЛЖ, его диастолической дисфункции, выраженной митральной недостаточности. К дополнительным показателям, которые при систолической СН обычно становятся патологическими, относят повышенные конечно-диастолические диаметр и объем ЛЖ (диаметр ЛЖ >60 мм или >32 мм/м2, объем ЛЖ >97 мл/м2), а также конечносистолические диаметр и объем ЛЖ (диаметр ЛЖ >45 мм или >25 мм/м2, объем ЛЖ >43 мл/м2). Для изучения этих показателей, помогающих диагностировать систолическую СН, следует провести эхокардиографию (ЭхоКГ) либо магнитно-резонансную томографию (МРТ) сердца в покое (J. McMurray et al., 2012).
Если визуализируется <80% эндокардиального контура, ФВ ЛЖ определяют посредством двухмерной ЭхоКГ с использованием апикального доступа (модифицированный метод Симпсона) и контрастного агента. Визуальную оценку ФВ ЛЖ выполнять не рекомендуется (R. Lang et al., 2006). Клиницисты, однако, должны понимать, что воспроизводимость результатов эхокардиографического определения ФВ ЛЖ ограничена и зависит от квалификации специалиста (E. Picano et al., 1991). Не будучи широко распространенным методом, трехмерная ЭхоКГ обеспечивает лучшую воспроизводимость результатов измерения ФВ ЛЖ (R. Lang et al., 2006).
Также оценить систолическую функцию ЛЖ можно посредством изучения систолического движения митрального клапана, систолической скорости миокарда (тканевая допплерография), индекса локальной деформации (в том числе напряжения/частоты напряжения). Значения этих показателей становятся патологическими еще до того, как происходит снижение ФВ ЛЖ, и потому они считаются более чувствительными маркерами доклинической СН (T. Stanton et al., 2009). Тем не менее их рутинное использование пока не получило широкого распространения главным образом из-за низкой воспроизводимости результатов и отсутствия критериев стандартизации.
Эхокардиография позволяет точно оценить диастолическую функцию ЛЖ, которая у пациентов со сниженной ФВ часто оказывается нарушенной. Согласно современным рекомендациям больным необходимо тщательно измерять эхокардиографические и допплерографические показатели, которые позволяют оценить массу ЛЖ, наличие дилатации левого предсердия, а также диастолическую функцию ЛЖ. Указанные параметры, в частности получаемые с помощью тканевой допплерографии, включают раннедиастолическую скорость миокарда – е' (норма – септальная >8 см/с, латеральная >10 см/с, средняя >9 см/с), которая отражает релаксацию ЛЖ, а также отношение Е/е' (норма <15), с помощью которого судят о давлении наполнения ЛЖ. Отношение трансмитрального тока (норма 1-2) позволяет определить вид диастолической дисфункции (нарушение релаксации <1, рестриктивная >2, «псевдонормальная» – 1-2 со снижением на >0,5 при выполнении пробы Вальсальвы). Характер диастолической дисфункции свидетельствует об особенностях гемодинамической нагрузки на ЛЖ и позволяет выбрать адекватную тактику лечения.
МРТ сердца – основной метод, альтернативный ЭхоКГ, – используют у пациентов с узким акустическим окном, которое присуще хронической обструктивной болезни легких. Кроме того, МРТ сердца отдают предпочтение при сложных врожденных заболеваниях и в случаях, когда нужно оценить состояние миокарда (см. ниже). В отличие от ЭхоКГ результаты МРТ сердца не зависят от исходных геометрических допущений, благодаря чему метод считается золотым стандартом в оценке ФВ и объемных показателей ЛЖ (J. Greupner et al., 2012) (рис. 2).
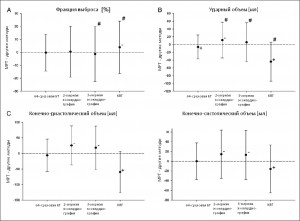 Рис. 2. Сопоставление результатов определения функции ЛЖ с помощью 64-срезовой КТ, бипланарной киновентрикулографии (КВГ) ЛЖ, а также двух- и трехмерной трансторакальной ЭхоКГ
Рис. 2. Сопоставление результатов определения функции ЛЖ с помощью 64-срезовой КТ, бипланарной киновентрикулографии (КВГ) ЛЖ, а также двух- и трехмерной трансторакальной ЭхоКГ
Референтный метод – МРТ сердца. Представлены результаты анализа Блэнда-Альтмана, с помощью которого оценивали соответствие данных, полученных у 36 пациентов, которым проводили каждый из указанных выше методов. Значения среднего различия результатов, полученных с помощью МРТ сердца и исследуемых методов, представлены в виде кружков и их пределов соответствия (95% доверительный интервал ± 1,96 стандартного отклонения). 64-срезовая КТ не завышала и не занижала значения ФВ ЛЖ (А), конечно-диастолического объема (КДО) ЛЖ (С) и конечно-систолического объема (КСО) ЛЖ (D), однако достоверно завышала значения ударного объема – УО (В). КВГ ЛЖ достоверно завышала значения всех объемных показателей желудочка. Двух- и трехмерная ЭхоКГ достоверно занижала значения КДО и КСО ЛЖ (С и D). Кроме того, двухмерная ЭхоКГ достоверно занижала значения УО (В). КВГ ЛЖ и трехмерная ЭхоКГ характеризовались достоверно большими, чем 64-срезовая КТ, пределами соответствия (р<0,05) для таких показателей, как ФВ ЛЖ (А) и УО (В), тогда как для КДО ЛЖ (С) и КСО ЛЖ (D) достоверные отличия между результатами, полученными с помощью этих методов, отсутствовали. Двухмерная ЭхоКГ демонстрировала более высокие пределы соответствия для УО, но не для ФВ ЛЖ (A), КДО и КСО ЛЖ (С и D) (J. Greupner et al., 2012). Условные обозначения: + достоверно (р<0,05 для завышения результата по сравнению с данными МРТ сердца); – достоверно (р<0,05 для занижения результата по сравнению с данными МРТ сердца); # достоверно большие пределы соответствия по сравнению с результатами, полученными с помощью 64-срезовой КТ.
МРТ сердца позволяет исследовать правый желудочек, а также дать количественную оценку клапанной недостаточности и объемов внутрисердечных шунтов (J. Greupner et al., 2012). Тем не менее из-за громоздкости аппаратуры, низкой доступности и высокой стоимости данный метод получил лишь ограниченное распространение. Помимо этого, МРТ сердца нельзя использовать у больных с клаустрофобией и при хронической болезни почек V ст., поскольку тяжелая почечная дисфункция служит противопоказанием для введения гадолиния, повышающего риск нефрогенного системного фиброза (J. Knuuti et al., 2014). Возрастает количество аппаратов МРТ, совместимых с искусственными водителями ритма, благодаря чему снижается число пациентов, которым нельзя проводить это исследование. Вместе с тем многим больным с СН, имеющим имплантируемый кардиовертер-дефибриллятор (ИКД) или устройство для сердечной ресинхронизирующей терапии (СРТ), проведение МРТ сердца противопоказано (C. Naehle et al., 2009).
Компьютерная томография (КТ) сердца, в частности ее спиральный режим, обеспечивающий визуализацию на протяжении всего кардиального цикла, определяет ФВ ЛЖ и его объемные показатели. Метод сопряжен с высокой лучевой нагрузкой, которую можно минимизировать с помощью протокола «step-and-shoot». Лишь умеренно увеличивая дозу облучения, этот протокол позволяет оценить состояние сердца как в систолу, так и в диастолу (A. Taylor et al., 2010). В настоящее время КТ сердца как метод, изучающий функцию ЛЖ у пациентов с подозрением на СН, имеет ограниченное значение (J. McMurray et al., 2012).
Согласно современным рекомендациям оценивать функцию ЛЖ также следует у бессимптомных больных с верифицированной либо предполагаемой ишемической болезнью сердца – ИБС (класс рекомендаций I, уровень доказательности А) (G. Montalescot et al., 2013), а также у пациентов, которые получают химиотерапию (T. Eschenhagen et al., 2011). Так, химиотерапию не назначают либо ее проведение прекращают, если ФВ ЛЖ составляет Ј44% или данный показатель на фоне лечения снизился на >10% от исходного значения.
Этиология СН
СН со сниженной ФВ ЛЖ вызывают такие заболевания, как идиопатическая дилатационная кардиомиопатия (ДКМП), клапанные пороки, ИБС, поражение миокарда при артериальной гипертензии, токсическая кардиомиопатия (доксорубициновая, герцептиновая, алкогольная), а также врожденные пороки сердца. Систолическая дисфункция правого желудочка, как правило, является следствием дисфункции ЛЖ. В то же время ее могут вызывать инфаркт правого желудочка, легочная гипертензия, хроническая трикуспидальная недостаточность тяжелой степени, аритмогенная дисплазия правого желудочка.
ИБС ответственна за возникновение 2/3 случаев систолической СН. При этом у больных с ишемической СН смертность выше, чем у пациентов с заболеванием неишемической этиологии (G. Felker et al., 2002). Систолическую дисфункцию ЛЖ ишемического генеза диагностируют у больных с инфарктом миокарда в анамнезе либо ангиографически подтвержденной ИБС (G. Felker et al., 2002). Инвазивная коронароангиография до сих пор считается золотым стандартом исключения ИБС у больных с СН (G. Felker et al., 2002). Тем не менее это исследование не является методом выбора у пациентов с низкой претестовой вероятностью ИБС. Остается открытым вопрос о том, когда следует выполнять инвазивную коронароангиографию больным с СН и промежуточной либо высокой вероятностью ИБС – до или после проведения неинвазивного нагрузочного тестирования. Согласно европейским и американским рекомендациям в коронароангиографии однозначно нуждаются пациенты со стенокардией (J. McMurray et al., 2012). Если при верифицированной ИБС ишемию/жизнеспособность миокарда оценивали с помощью визуализирующих стресс-тестов, инвазивную коронароангиографию лучше всего выполнять на завершающем этапе диагностического поиска. Правда, целесообразность такого подхода в клинических исследованиях пока не доказана. Тем не менее какая-либо польза от реваскуляризации миокарда у пациентов без признаков ишемии отсутствует. Следовательно, риск, сопряженный с коронароангиографией (например, усугубление почечной дисфункции у пациентов со сниженной скоростью клубочковой фильтрации), в таких случаях неоправдан (J. Knuuti et al., 2014).
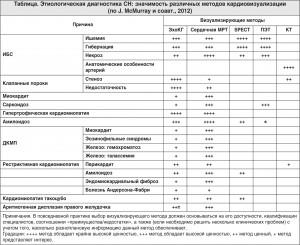
У некоторых больных предположить причину СН можно при исследовании ЛЖ в состоянии покоя (таблица). Региональные нарушения сократимости миокарда указывают на ишемический генез СН. Также существуют типичные эхокардиографические признаки структурных изменений, свойственных некомпактности миокарда ЛЖ или кардиомиопатии такоцубо (рис. 3) (M. Galderisi et al., 2011).
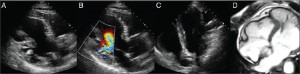 Рис. 3. Изменения, которые характерны для СН, обусловленной изолированной некомпактностью миокарда ЛЖ, по данным ЭхоКГ и МРТ сердца
Рис. 3. Изменения, которые характерны для СН, обусловленной изолированной некомпактностью миокарда ЛЖ, по данным ЭхоКГ и МРТ сердца
ЭхоКГ выполнялась из доступа по длинной парастернальной оси без (А) и с применением (В) допплерографии, а также из апикального 4-камерного доступа (С). Визуализируются признаки неишемической ДКМП, обусловленной изолированной некомпактностью миокарда ЛЖ. Регистрируется некомпактный эндокардиальный слой трабекулярной сети с глубокими эндомиокардиальными пространствами, локализующимися в нижней (А) и латеральной (С) стенках (максимальное конечно-систолическое отношение толщины некомпактного к компактному слою составляет >2). Также видны глубокие перфузируемые выемки (В). Перечисленные морфологические признаки являются так называемыми критериями Дженни, которые используют для диагностики изолированной некомпактности миокарда ЛЖ (R. Jenni et al., 2001). МРТ сердца (D) подтверждает диагноз.
Этиологическую диагностику облегчает МРТ сердца с поздним гадолиниевым усилением (LGE). В типичных случаях неишемической ДКМП киновизуализация демонстрирует дилатацию и глобальную дисфункцию желудочков с появлением в средних и субэпикардиальных слоях миокарда ЛЖ феномена LGE. Напротив, при ишемической СН этот феномен, как правило, регистрируют субэндокардиально (D. Shah et al., 2013). В то же время установлено, что у 13% больных с ДКМП и неизмененными коронарными артериями можно обнаружить феномен LGE, характерный для дисфункции ЛЖ ишемического генеза (рис. 4).
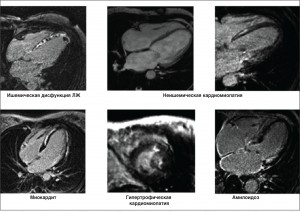 Рис. 4. Пример использования МРТ сердца с LGE для этиологической диагностики СН. Для ишемической дисфункции ЛЖ характерен субэндокардиальный или трансмуральный феномен LGE
Рис. 4. Пример использования МРТ сердца с LGE для этиологической диагностики СН. Для ишемической дисфункции ЛЖ характерен субэндокардиальный или трансмуральный феномен LGE
При неишемической кардиомиопатии феномен LGE либо отсутствует, либо визуализируется как полоска в средней части межжелудочковой перегородки. Миокардит в типичных случаях характеризуется внутримиокардиальным либо эпикардиальным феноменом LGE в латеральной или перегородочной стенках ЛЖ. Гипертрофической кардиомиопатии свойственны самые разнообразные виды LGE, в т.ч. в септальных вставочных точках. Как правило, феномен LGE является диффузным. Оптимальное обнуление миокардиального сигнала из-за диффузного усиления может оказаться труднодостижимым.
Кроме того, МРТ сердца благодаря ее высокой пространственной разрешающей способности и превосходной тканевой контрастности можно использовать для диагностики некомпактности миокарда ЛЖ. Специфическими особенностями феномена LGE, по данным МРТ сердца, обладают и другие заболевания, вызывающие СН: саркоидоз, амилоидоз, болезнь Чагаса, болезнь Фабри. Для диагностики перегрузки железом можно использовать Т2-картирование (табл.).
Большинству больных с СН и систолической дисфункцией ЛЖ для исключения ИБС и оценки функциональной значимости коронарного атеросклероза показано проведение визуализирующих стресс-тестов. Выбор конкретного теста зависит от нескольких факторов: характеристик обследованных (площадь поверхности тела, клаустрофобия, наличие устройств, не совместимых с МРТ сердца, способность к выполнению физических нагрузок и пр.), сопутствующей патологии (тесты, предусматривающие введение контраста, не следует проводить при почечной дисфункции), особенностей логистики (доступность, квалификация врача). Часто встречаются пациенты с блокадой левой ножки пучка Гиса, у которых нужно исключать СН. В такой ситуации однофотонная нагрузочная КТ (SPECT) как метод диагностики ИБС уступает фармакологической SPECT и стресс-ЭхоКГ, которым, следовательно, нужно отдавать предпочтение (A. Iskandrian, 2006).
Ангиографическую КТ сердца (АКТС) применяют для неинвазивной оценки состояния коронарных артерий, используя протокол сканирования, высокотехнологические программы реконструирования или режим «step-and-shoot», что существенно снижает лучевую экспозицию (до <2 мСв) (J. Hsieh et al., 2006). В то же время АКТС не позволяет оценить функциональную значимость коронарного стеноза, информация о которой позволяет определить лечебную тактику (см. ниже). Таким образом, при исключении ИБС целесообразность проведения АКТС можно рассмотреть у больных с противоречивыми результатами стресс-тестирования или у пациентов, имеющих низкую промежуточную (15-50%) претестовую вероятность ИБС (G. Montalescot et al., 2013).
Определение прогноза и выбор лечебной тактики в зависимости от результатов визуализирующих методов
Главная цель кардиовизуализации сводится к тому, чтобы выбрать лечение, улучшающее прогноз. Врач должен знать, что из ряда показателей, получаемых с помощью визуализирующих методов, в современные рекомендации включено лишь несколько параметров, которые считают критически важными для выбора клинической тактики.
У больных с систолической СН наиболее весомой прогностической ценностью обладает ФВ ЛЖ, измеренная в покое. Кроме того, именно этот показатель содержит информацию, позволяющую составить правильный план лечения. Так, в рекомендациях по ведению больных с имплантированными устройствами (ИКД, СРТ) в качестве параметра, получаемого с помощью визуализирующих методов, упоминается только ФВ ЛЖ в покое (C. Blomstrom Lundqvist et al., 2013; K. Dickstein et al., 2010).
На тактику ведения манифестных больных также влияют выраженность и другие особенности митральной недостаточности, которые изучают с помощью ЭхоКГ. У большинства пациентов с систолической СН формируется умеренная либо выраженная митральная недостаточность, обусловленная ремоделированием ЛЖ и оказывающая существенное влияние на клинику и прогноз (T. Salukhe et al., 2005). Хотя до сих пор не удалось показать, что хирургическая коррекция митральной недостаточности снижает у таких больных смертность, тем не менее данное вмешательство рекомендуется выполнять в том случае, если проводится аортокоронарное шунтирование (A. Vahanian et al., 2012). По итогам 12-месячного наблюдения, при СН, сочетающейся с умеренной и выраженной митральной недостаточностью, чрескожное вмешательство типа MitraClip уменьшает тяжесть симптоматики и степень клапанной дисфункции, снижая риск летального исхода (T. Feldman et al., 2009; D. Lim et al., 2013). Поэтому у больных с очень высоким хирургическим риском данное вмешательство считается методом выбора (A. Vahanian et al., 2012). При скрининге манифестных пациентов с СН и митральной недостаточностью, требующей вмешательства типа MitraClip, ключевая роль принадлежит ЭхоКГ (J. Calvacante et al., 2012).
Визуализирующее стресс-тестирование предоставляет важнейшую информацию, позволяющую выбрать тактику ведения больных с систолической СН. Так, при аортальном стенозе с медленным током крови/малым градиентом на фоне систолической дисфункции ЛЖ (площадь отверстия аортального клапана <1 см2, средний градиент <40 мм рт. ст., ФВ ЛЖ <40%) стресс-ЭхоКГ с добутамином позволяет выявить тяжелый аортальный стеноз, а также тех пациентов с сохранным инотропным резервом, у которых отмечается приемлемый оперативный риск (5%) и относительно благоприятный отдаленный прогноз (S. Orwat et al., 2013).
Вне зависимости от использованного метода визуализации при СН ишемического генеза площадь и тяжесть индуцированной ишемии служат основными детерминантами прогноза, помогая выявить тех больных с высоким риском, которым согласно рекомендациям показана реваскуляризация миокарда (J. McMurray et al., 2012; G. Montalescot et al., 2013). Указанные рекомендации, основываясь на результатах ретроспективных исследований, называют следующие показания для реваскуляризации миокарда. Во-первых, площадь индуцированной ишемии >10% (по данным ядерных стресс-тестов – SPECT либо позитронно-эмиссионной томографии – ПЭТ). Во-вторых, ишемическое поражение >3 сегментов (по данным стресс-ЭхоКГ либо нагрузочной МРТ сердца) (G. Montalescot et al., 2013). Кроме того, перед тем как сделать выбор между реваскуляризацией миокарда и лекарственной терапией, у больных с СН ишемической этиологии необходимо оценить жизнеспособность сердечной мышцы. Так, реваскуляризацию миокарда будут рекомендовать пациентам с сохранной мышцей сердца и подходящей анатомией коронарных артерий. Лекарственной терапии отдадут предпочтение, если у больного с некротизированным миокардом индуцировать его ишемию не удается (K. Allman et al., 2002). Согласно выводам рандомизированного клинического испытания STICH у пациентов с тяжелой ишемической СН, которых распределили на группы реваскуляризации миокарда и оптимальной лекарственной терапии, жизнеспособность сердечной мышцы на общую смертность влияния не оказывает (R. Bonow et al., 2011). Выводы этой работы противоречат выводам более раннего метаанализа. В нем оценивали результаты ретроспективных исследований, в которых было продемонстрировано благоприятное влияние реваскуляризации миокарда на течение ишемической СН у больных с жизнеспособной сердечной мышцей (K. Allman et al., 2002). Несмотря на релевантность данных, полученных в исследовании STICH, работе присущ ряд ограничений (L. Pace et al., 1998; P. Perrone-Filardi, F. Pinto, 2012). Поэтому в современных рекомендациях у больных с СН ишемической этиологии показанием к реваскуляризации миокарда является жизнеспособность ЛЖ >10% (G. Montalescot et al., 2013). В то же время соотношение «риск/польза» такого подхода остается неизвестным.
Вне зависимости от конкретного метода визуализации золотым стандартом в оценке жизнеспособности сердечной мышцы является восстановление региональной сократимости в покое. В этом отношении ядерные методы (SPECT, ПЭТ) обладают по сравнению с ЭхоКГ и МРТ сердца, которые оценивают инотропный резерв, большей чувствительностью, но меньшей специфичностью. Данные отличия могут оказаться значимыми у больных с ишемической дисфункцией ЛЖ, для которых предпочтительна ядерная визуализация (F. Piscione et al., 2003).
Оценка жизнеспособности миокарда посредством МРТ сердца основана на исследовании с помощью LGE трансмуральной локализации зон повреждения (R. Kim et al., 2000). Однако такой подход позволяет предсказать восстановление функциональной способности миокарда в той же мере, в какой это может сделать SPECT (R. Kim et al., 2000; P. Perrone-Filardi et al., 1992). Иными словами, метод обладает высокой точностью, если участки миокардиального фиброза ограничены и захват SPECT-агента остается сохранным. В то же время при промежуточной распространенности фиброза или промежуточной степени захвата SPECT-агента чувствительность метода становится недостаточной (рис. 5).
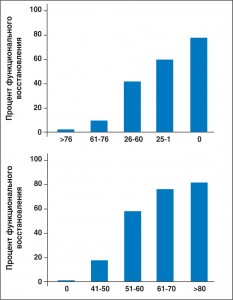 Рис. 5. Точность предикторов восстановления региональной функции ЛЖ при СН
Рис. 5. Точность предикторов восстановления региональной функции ЛЖ при СН
Оценка повреждения по феномену LGE (левая диаграмма) позволяет предсказывать функциональное восстановление так же, как и с помощью ядерных методов (правая диаграмма). Распространенность феномена LGE выражена в процентах и отмечена на оси абсцисс левой диаграммы; распространенность захвата SPECT-агента представлена в процентах и отмечена на оси абсцисс правой диаграммы. Точность предсказания восстановления функции ЛЖ в покое, выраженная в процентах от числа случаев функционального восстановления (% Fnx recovery), достаточно высока в тех сегментах миокарда, которые демонстрируют крайне ограниченное (<26%) распространение феномена LGE или абсолютно сохранный захват SPECT-агента (>60%). Точность, с которой можно предсказать восстановление региональной функции ЛЖ в покое, ухудшается для зон с промежуточным распространением феномена LGE. То же самое наблюдается и при промежуточной интенсивности захвата SPECT-агента. По R. Kim и соавт. (2000), с изменениями (левая диаграмма). По Р. Perrone-Filardi и соавт. (1996), с изменениями (правая диаграмма).
Малая толщина стенки ЛЖ также ухудшает распознавание жизнеспособной мышцы сердца. Однако в 18% зон миокарда с дисфункцией и толщиной стенки в диастолу <6 мм выявляют лишь малую площадь повреждений (<50%). После реваскуляризации в этих зонах возможно улучшение функции миокарда с восстановлением толщины его стенки (V. Mor-Avi et al., 2011).
Оценка жизнеспособности сердечной мышцы более информативна, чем исследование восстановления функции миокарда в покое. Действительно, реваскуляризация, не изменяя ФВ ЛЖ в покое, может, тем не менее, улучшить функционально-морфологический статус миокарда. Таким образом, восстановление сократимости сердечной мышцы – не единственный показатель, который позволяет вполне адекватно оценить эффективность реваскуляризации миокарда.
У больных с систолической СН неишемического генеза МРТ сердца с LGE может предсказывать такие исходы, как смерть, вызванную любой причиной; госпитализацию, обусловленную СН; внезапную сердечную смерть; индуцированные желудочковые аритмии, а следовательно, и разряд ИКД (F. De Cobelli et al., 2006). Однако эту информацию нельзя использовать для выбора той или иной лечебной тактики. Сфера возможного применения неинвазивной визуализации в будущем заключается в отборе больных с СН для имплантации им устройств (ИКД, СРТ). Применение ЭхоКГ как метода, выявляющего пациентов с высокой эффективностью СРТ, сводится к оценке желудочковой асинхронии. В то же время ни один из 12 индексов асинхронии, изучавшихся в исследовании PROSPECT, не оказался достаточно точным, чтобы его можно было использовать в клинической практике (E. Chung et al., 2008). Так, у больных с СН и узкими комплексами QRS эхокардиографические признаки асинхронии не могут предсказать исход СРТ (F. Ruschitzka et al., 2013). Предполагают, что СРТ неэффективна, если электроды имплантируют в те миокардиальные зоны, которые большей частью некротизированы – об этом судят по феномену LGE (N. Marsan et al., 2009). Однако справедливость такого подхода никогда не проверяли в крупных многоцентровых исследованиях, и поэтому им не руководствуются при отборе больных на проведение СРТ.
Метайодобензилгуанин, меченный радиоактивным йодом-123 (123I-MIBG), позволяет оценить состояние симпатической иннервации (P. Perrone-Filardi et al., 2011). У больных с СН снижение миокардиального захвата 123I-MIBG является независимым предиктором желудочковых аритмий, внезапной сердечной смерти и разряда ИКД (A. Jacobson et al., 2010). Тем не менее 123I-MIBG как метод, позволяющий отбирать пациентов для установки ИКД, в современные рекомендации пока что не вошел (J. McMurray et al., 2012; K. Dickstein et al., 2010). В дальнейшем, вероятно, стоило бы выяснить, способны ли визуализирующие методы, которые оценивают иннервацию сердца и основаны на применении 123I-MIBG либо иных принципах, выявлять больных, относящихся к группе высокого риска и имеющих легкую/умеренную систолическую дисфункцию миокарда (ФВ ЛЖ >35%), но пока не рассматривающихся в качестве кандидатов на установку ИКД.
Динамическая кардиовизуализация при СН
Больные с СН нуждаются в постоянном наблюдении, цель которого состоит в том, чтобы своевременно распознать субклинические нарушения гемодинамики и благодаря этому снизить риск повторных госпитализаций и летального исхода. У стабильных пациентов с СН необходимость регулярного исследования функции ЛЖ должного обоснования еще не получила. Единственными предикторами благоприятного прогноза СН, которые можно получить с помощью визуализирующих методов, являются положительная динамика на фоне терапии ФВ ЛЖ, а также его конечно-систолического и конечно-диастолического объемов (D. Kramer et al., 2010). Если объемы ЛЖ снижаются хотя бы на 10-15% от исходных значений, это указывает на эффективность СРТ и предсказывает улучшение прогноза (C. Yu et al., 2010). Таким образом, повторная оценка функции ЛЖ вполне обоснована при отрицательной динамике или имплантации устройства для СРТ. Кроме того, функцию ЛЖ исследуют в динамике у больных, получающих химиотерапию, в частности после введения половины кумулятивной дозы антрациклиновых производных, а также до назначения каждой последующей дозы препарата (L. Oreto et al., 2012).
Перспективы: мультимодальная визуализация при СН
Под мультимодальной визуализацией понимают неинвазивный комбинированный подход, позволяющий изучать анатомические, морфологические и функциональные показатели. Дополнительные опции визуализации могут применяться раздельно либо одномоментно, с помощью гибридных систем. Так, гибридные SPECT-КТ и ПЭТ-КТ позволяют исследовать анатомические и функциональные особенности коронарного стеноза (A. Flotats et al., 2011), тогда как ПЭТ/МРТ сердца были недавно внедрены для интегративной оценки метаболических, перфузионных, структурных и функциональных особенностей миокарда (C. Rischpler et al., 2013).
Несмотря на очевидную привлекательность идеи мультимодального подхода, его ценность для клиники и соотношение «стоимость/эффективность» у пациентов с СН пока неизвестны и требуют дальнейшего изучения.
Выводы
При СН успех кардиовизуализации определяется как ее способностью решать конкретные клинические задачи, так и профессионализмом специалистов. Адекватность использования этих методов зависит, во-первых, от понимания преимуществ и недостатков кардиовизуализации, а во-вторых – от умения использовать ее результаты для выбора правильной тактики ведения больных.
Подготовил Глеб Данин


