16 грудня, 2021
Гіперурикемія – це не тільки про подагру
Підвищення рівня сечової кислоти (СК) у сироватці крові – гіперурикемія – є загальновідомим причинним фактором і патофізіологічним підґрунтям розвитку такого метаболічного захворювання, як подагра. Проте на сьогодні знання про роль гіперурикемії та доцільність її корекції значно поглибилися. Зокрема, гіперурикемію розглядають як чинник, що поглиблює негативні зміни вуглеводного та ліпідного обмінів (зважаючи на взаємозв’язок цих видів обміну з пуриновим), і як ще один імовірний фактор ризику серцево-судинних захворювань – ССЗ (Берзінь О.В., Кондратюк В.Є., 2018). Високий кардіоваскулярний ризик у хворих на подагру підтверджується численними клінічними дослідженнями та вже не викликає сумнівів. Гіперурикемія асоціюється з багатьма захворюваннями, насамперед артеріальною гіпертензією (АГ), серцевою недостатністю (СН), інфарктом міокарда (ІМ), інсультом, цукровим діабетом (ЦД), хронічною хворобою нирок (ХХН), і зумовлює погіршення прогнозу (Кондратюк В.Є., Тарасенко О.М., 2016). Наразі істотний науковий і практичний інтерес становить питання про те, яким чином впливає на стан серцево-судинної системи безсимптомна гіперурикемія. Інакше кажучи, коли на стіл лікаря лягає бланк аналізу з даними про підвищення рівня СК у сироватці крові пацієнта, який не має клінічних ознак подагри, про що це може свідчити?
Теоретично визначення безсимптомної гіперурикемії звучить так: це підвищення рівня СК у сироватці крові вище верхньої межі норми за відсутності симптомів або ознак відкладання кристалів СК (у вигляді моноурату натрію) в тканинах. Фізико-хімічне визначення гіперурикемії засноване на точці насичення моноурату натрію in vitro при 37 °C, що становить 6,8 мг/дл у разі pH 7 (Valsaraj R. et al., 2020). Однак у периферичних суглобах зміни температури та рН можуть призводити до відкладання кристалів моноуратів натрію за нижчого рівня СК у сироватці крові (6,0 мг/дл при 35 °C).
Як відомо, СК є кінцевим продуктом катаболізму пуринових нуклеотидів ендогенного (клітинні нуклеопротеїни) й екзогенного походження (надходження з їжею). Біосинтез СК переважно відбувається в печінці, а також у кишечнику, м’язах і нирках. Із гіпоксантину утворюється ксантин, а вже з нього – СК. Каталізатором обох етапів цієї реакції є фермент ксантиноксидаза, активність якої має вирішальне значення для утворення СК. Основним шляхом елімінації СК з організму є виведення із сечею; лише невелика кількість СК виводиться з калом. На рівні СК у сироватці крові здатні впливати такі чинники, як расова приналежність, вік і стать людини.
Крім розвитку власне подагри, наслідки некорегованої гіперурикемії можуть включати (Valsaraj R. et al., 2020):
- утворення каменів у нирках – уратів та оксалатів кальцію;
- розвиток і прогресування ХХН;
- збільшення ймовірності розвитку ССЗ (АГ, ІМ, прогресування СН);
- гостру уратну нефропатію;
- збільшення ризику виникнення ожиріння, інсулінорезистентності, ЦД 2 типу, метаболічного синдрому.
Тоді як зв’язок гіперурикемії з подагрою та патологією нирок відомий здавна, дані про взаємозв’язок між підвищеним рівнем СК та ССЗ накопичуються донині (Maloberti A. et al., 2020). Фактично підвищення рівня СК було визначено як значущу детермінанту смертності від усіх причин і серцево-судинної смертності (Meisinger C. et al., 2008), а також серцево-судинних подій, зокрема гострого коронарного синдрому (ГКС) та інсульту (Fang J. et al., 2000; Bos M.J. et al., 2006). Ба більше, рівень СК у сироватці крові корелює з розвитком СН (Muiesan M.L. et al., 2021), вищою смертністю в цій групі пацієнтів (Tamariz L. et al., 2011), а також дебютом фібриляції передсердь (Tamariz L. et al., 2011). У виданих у 2018 р. рекомендаціях Європейського товариства кардіологів та Європейського товариства гіпертензії (ESC/ESH) із ведення АГ гіперурикемія вже була внесена до переліку факторів серцево-судинного ризику, які слід оцінювати в пацієнта з метою стратифікації ризику (Williams B. et al., 2018).
Поширеність гіперурикемії в популяції становить від 6% у здорових осіб (Maloberti A. et al., 2021) до 14% у пацієнтів з АГ (Maloberti A. et al., 2018); серед пацієнтів із ГКС і хронічним коронарним синдромом (ХКС) частота виявлення гіперурикемії сягає 23% (Centola M. et al., 2020; Maloberti A. et al., 2021). Можливі механізми, що можуть пояснювати зв’язок між гіперурикемією та підвищенням ризику ССЗ, включають оксидативний стрес, ендотеліальну дисфункцію, активацію ренін-ангіотензин-альдостеронової системи, метаболічні порушення та посилення запалення (Cheng Y.-B., Li Y., 2018; Maloberti A. et al., 2021).
Гіперурикемія та ГКС
Як уже зазначалося, гіперурикемія, ймовірно, пов’язана з фатальними та нефатальними ГКС у загальній популяції (Bos M.J. et al., 2006). У пацієнтів, які перенесли ГКС, гіперурикемія є частою знахідкою: її виявляють у 23% хворих (Centola M. et al., 2020). Ба більше, в пацієнтів, госпіталізованих із ГКС, гіперурикемія, ймовірно, пов’язана з внутрішньолікарняною (Centola M. et al., 2020) та довгостроковою (Kaya M.G. et al., 2012) смертністю, причому як від усіх причин, так і внаслідок серцево-судинної патології, а також із вищими показниками небажаних явищ під час перебування в стаціонарі (як-от фібриляція передсердь або кровотеча; Basar N. et al., 2011) та збільшенням тривалості госпіталізації. Зокрема, була виявлена асоціація між рівнями СК на момент госпіталізації та специфічними проблемами, пов’язаними з СН (використання інтрааортального балонного насоса, кардіогенний шок, зниження фракції викиду лівого шлуночка) (Centola M. et al., 2020; Nadkar M.Y., Jain V.I., 2008).
Деякі дослідження визначили рівень СК як детермінанту тяжчого ураження коронарних артерій, більшого розміру зони ІМ (Kobayashi N. et al., 2018), вищого ризику ускладнень із боку атеросклеротичних бляшок (як-от повна обтурація артерії тромбом) (Lazzeri C. et al., 2012) і більшої кількості «проблемних» процедур реваскуляризації (Akpek M. et al., 2011).
Гіперурикемія та ХКС
Гіперурикемія при ХКС тісно пов’язана із серцево-судинною смертністю та кардіоваскулярними подіями (Okura T. et al., 2009; Spoon D.B. et al., 2009; Silbernagel G. et al., 2013; Ndrepepa G. et al., 2013; Bickel C. et al., 2002). Найважливішим питанням у цих осіб є можливий взаємозв’язок між рівнями СК та ступенем тяжкості ішемічної хвороби серця (ІХС). Певні публікації з цього питання демонструють, що рівень СК корелює з ІХС, зокрема з кількістю уражених судин (Tian T.T. et al., 2018; Duran M. et al., 2012; Karabag Y. et al., 2019). Іншим чинником, що впливає на асоціацію між СК та ІХС, є стать. У чоловіків і жінок було проведено два окремі аналізи, які виявили наявність цього зв’язку лише в останніх (Zhang J.W. et al., 2014; Demir S. et al., 2014).
Відкрите запитання: яким є граничне значення рівня СК у контексті кардіоваскулярних подій?
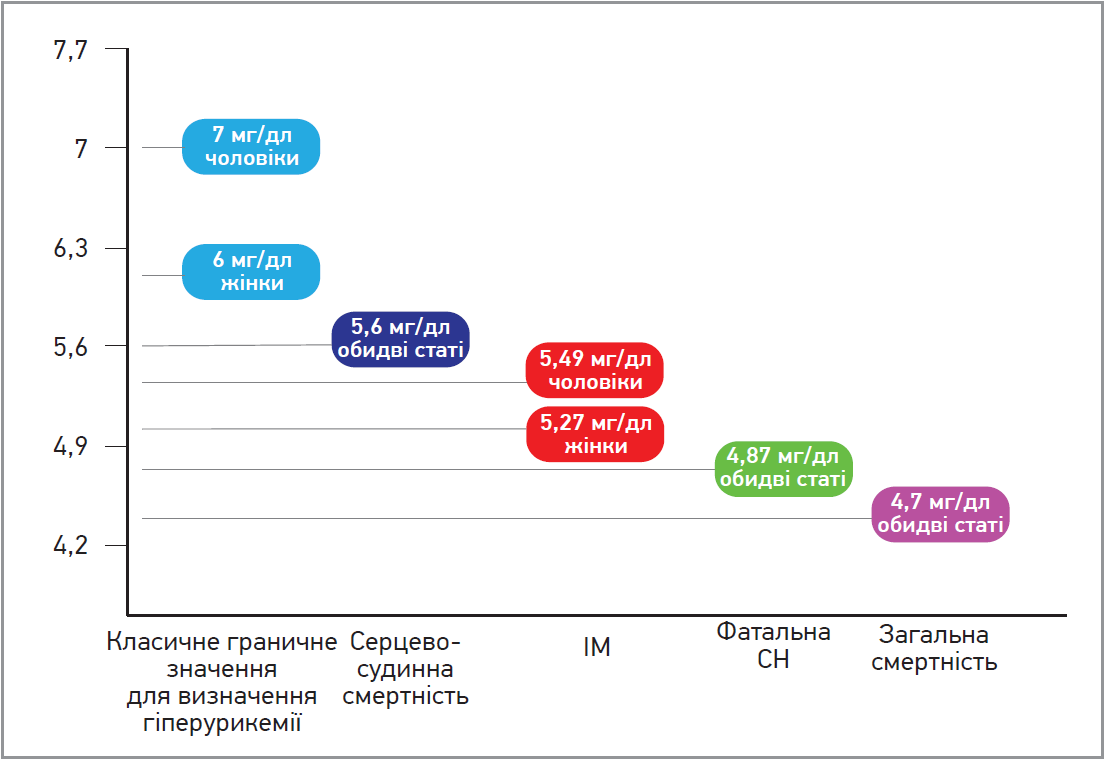
Граничні значення рівня СК у сироватці крові, які використовуються зазвичай, становлять 6 мг/дл у жінок і 7 мг/дл у чоловіків. Однак вони були визначені на підставі доказів, отриманих у пацієнтів із подагрою, а не в осіб із серцево-судинними подіями на тлі безсимптомної гіперурикемії. Ці порогові значення базуються на вищезгаданій точці насичення СК (6,8 мг/дл), яка визначає її преципітацію в суглобах і нирках, що призводить до класичної форми подагри. Проте попередні дослідження свідчать, що СК може негативно впливати на серцево-судинну систему навіть за нижчих рівнів (Maloberti A. et al., 2020).
Незважаючи на велику кількість опублікованих досліджень, ідентифікація граничного значення рівня СК у контексті серцево-судинної патології залишається предметом обговорення. З-поміж цих досліджень значний інтерес становлять результати проведеного в Італії багатоцентрового ретроспективного обсерваційного когортного дослідження URRAH (Uric acid Right for heArt Health), у ході якого було проаналізовано дані тривалого спостереження (20 років) за 23 475 особами (амбулаторні пацієнти з АГ й особи із загальної популяції). Для смертності від усіх причин як граничне значення було використано рівень СК у сироватці крові 4,7 мг/дл, тоді як для серцево-судинної смертності – 5,6 мг/дл (Virdis A. et al., 2020). Специфічний аналіз також виявив такі прогностичні порогові значення СК для окремих серцево-судинних подій: для ІМ – 5,27 мг/дл у жінок та 5,49 мг/дл у чоловіків (Casiglia E. et al., 2020), для фатальної СН – 4,89 мг/дл (Muiesan M.L. et al., 2021). Попри відмінності відповідно до конкретних оцінених наслідків, звертає на себе увагу той факт, що всі ці значення є набагато нижчими, ніж традиційні граничні значення для визначення гіперурикемії (рис.).
Отже, на сьогодні безсумнівним є те, що при оцінці взаємозв’язку між рівнем СК у сироватці крові та серцево-судинними подіями слід використовувати нижче граничне значення замість «класичного» граничного значення для визначення гіперурикемії. Проте наявних даних поки що недостатньо, щоб рекомендувати єдине граничне значення для оцінки серцево-судинного ризику. Найбільш прийнятний граничний рівень СК у сироватці крові варто визначати на індивідуальній основі залежно від профілю серцево-судинного ризику та попередніх серцево-судинних подій у конкретного пацієнта (Maloberti A. et al., 2021).
Рис. Резюме різних порогових значень СК залежно від оцінених кардіоваскулярних наслідків
Протигіперурикемічна терапія: перспективи в зниженні ризику серцево-судинних подій
Нині протигіперурикемічні препарати, до яких належать інгібітори ксантиноксидази (алопуринол і фебуксостат) та урикозуричні засоби (пробенецид і лезинурад), беззаперечно рекомендуються пацієнтам із гіперурикемією, асоційованою з подагричним артритом або подагричною нефропатією, але питання про їхню здатність також знижувати серцево-судинну захворюваність і смертність залишається предметом обговорення. Раніше було показано, що алопуринол може знижувати артеріальний тиск (Beattie C.J. et al., 2014), зменшувати субклінічне ураження судин, зокрема товщину комплексу інтима-медіа (Higgins P. et al., 2014) та індекс маси лівого шлуночка (Kao M.P. et al., 2011), а також знижувати потребу міокарда в кисні (Cappola T.P. et al., 2001), що може бути корисним для пацієнтів з ІХС.
Серед інгібіторів ксантиноксидази на сьогодні найбільшою інгібувальною ефективністю характеризується фебуксостат (Аденурік®) – потужний непуриновий засіб, що являє собою похідне 2-арилтіазолу та характеризується високою селективністю щодо ксантиноксидази. На відміну від алопуринолу, фебуксостат пригнічує активність як окисненої, так і відновленої форми ксантиноксидази. При цьому в терапевтичних концентраціях фебуксостат (Аденурік®) не пригнічує інші ферменти, що беруть участь у метаболізмі пуринів або піримідинів. Фебуксостат (Аденурік®) забезпечує швидке, тривале й ефективніше порівняно з алопуринолом зменшення сироваткової концентрації СК, що було підтверджено, зокрема, в клінічних дослідженнях APEX, FACT і CONFIRMS. При лікуванні фебуксостатом (Аденурік®) не потрібна корекція дози в пацієнтів похилого віку, його застосування не протипоказано хворим на хронічну ниркову недостатність.
Нещодавно завершене проспективне рандомізоване клінічне дослідження FAST (Febuxostat versus Allopurinol Streamlined Trial), участь у якому взяли 6128 пацієнтів віком понад 60 років (середній вік – 71 рік) із подагрою без попередніх серцево-судинних подій і з наявністю щонайменше одного додаткового чинника кардіоваскулярного ризику, порівняло довгострокові ефекти лікування алопуринолом (n=3065) і фебуксостатом (n=3063) у цій категорії хворих. Дозу алопуринолу в цьому дослідженні оптимізували до досягнення цільового рівня СК у сироватці крові <6 мг/дл, а фебуксостат призначався в початковій дозі 80 мг на добу, яку за потреби можна було збільшувати до 120 мг на добу для досягнення цільової концентрації СК. Первинна кінцева точка була комбінованою та включала: госпіталізацію з приводу нефатального ІМ або ГКС із позитивним рівнем відповідних біомаркерів, нефатальний інсульт або смерть унаслідок серцево-судинних причин. Медіана тривалості загального періоду спостереження за учасниками становила 1467 днів (міжквартильний діапазон – 1029‑2052 дні), а медіана тривалості спостереження на тлі прийому призначеного препарату – 1324 дні (міжквартильний діапазон – 870-1919 днів). Аналіз отриманих результатів переконливо продемонстрував, що з погляду впливу на первинну комбіновану кінцеву серцево-судинну точку фебуксостат не поступався препарату порівняння, його довгострокове застосування не асоціювалося з підвищеним ризиком смерті або виникнення серйозних небажаних явищ порівняно з алопуринолом (Mackenzie I.S. et al., 2020).
Висновки
Дані багатьох досліджень свідчать про важливу роль СК у разі ССЗ. Проте ціла низка аспектів цього складного взаємозв’язку ще залишається не до кінця з’ясованою. Очікуючи на прийняття конкретного граничного значення вмісту СК у сироватці крові для виявлення високого ризику серцево-судинних подій, варто визначати його в кожного пацієнта на індивідуальній основі – залежно від серцево-судинного ризику, детермінованого іншими чинниками, а також анамнестичними даними про попередні серцево-судинні події (Maloberti A. et al., 2021). Безумовно, предметом особливого наукового та практичного інтересу стануть дані подальших досліджень, котрі продемонструють, який вплив чинитиме протигіперурикемічна терапія на серцево-судинну захворюваність і смертність у пацієнтів із безсимптомною гіперурикемією.
Підготувала Вікторія Новікова