22 вересня, 2022
Від отоскопії до лікування
 Барабанна перетинка – «вікно» в середнє вухо,
Барабанна перетинка – «вікно» в середнє вухо,
через яке можна побачити багато цікавого.
Дивіться уважно та допитливо – і побачите все необхідне.
Без отоскопії неможлива діагностика хвороб вуха і, відповідно, вірне лікування. Техніка отоскопії описана добре, багато лікарів первинної ланки добре володіють оглядом вуха за допомогою отоскопа. У цій статті наведено деталі, на які слід звернути увагу лікарю під час огляду зовнішнього слухового ходу (ЗСХ) та барабанної перетинки (БП).
Зовнішній слуховий хід
Діаметр ЗСХ може бути різним. Завжди порівнюйте діаметр ЗСХ в обох вухах. В нормі діаметр ЗСХ обох вух однаковий. Типово на шкірі ЗСХ є сірка, епідермальні луски в невеликій кількості (рис. 1а). Іноді сірки є так багато, що вона закриває просвіт ЗСХ, блокуючи доступ звуків до БП, і спричинює погіршення слуху (рис. 1б).
Рис. 1. Епідермально-сірчані нашарування на стінці слухового ходу (а); велика кількість сірки утворює сірчаний корок (б)
Деякі пацієнти схильні до утворення більшої кількості сірки у ЗСХ. Вони мають потребу гігієни вух так, щоб сірка не затримувалася у ЗСХ та евакуйовувалася самостійно назовні. Засобом для гігієни вух є А-церумен Нео Плюс, який забезпечує досконалу спонтанну евакуацію надлишку сірки із ЗСХ, а також може усунути блокаду ЗСХ сірчаним корком, делікатно його розчинивши.
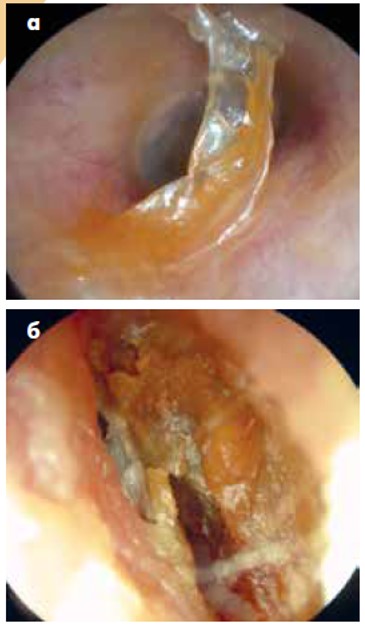
Якщо сірка є на БП, переважно у верхніх відділах, то від неї може бути холестеатома (рис. 2). Тактику при холестеатомі буде описано далі.
Рис. 2. Сірка (стрілка), яка вкриває шкіру верхньомедіальної частини ЗСХ і переходить на ненатягнуту частину БП, прикриває холестеатому
Якщо виявляють звуження просвіту ЗСХ з одночасною болючістю при введенні вушної лійки, то це свідчить про гострий зовнішній отит. Зовнішній отит може бути гострим локалізованим (рис. 3а), гострим дифузним (рис. 3б), хронічним (рис. 3в). При зовнішньому отиті переважно достатньо місцевого лікування краплями, які містять антибіотик і кортикостероїд.
Рис. 3. Зовнішній отит:
а – обмежений (локалізований);
б – дифузний; в – хронічний
(хрестиком позначено незмінену БП)
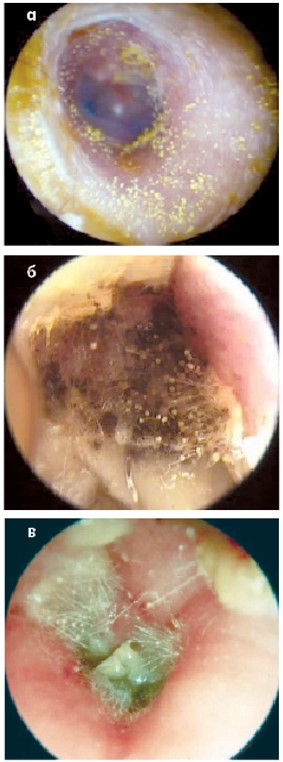
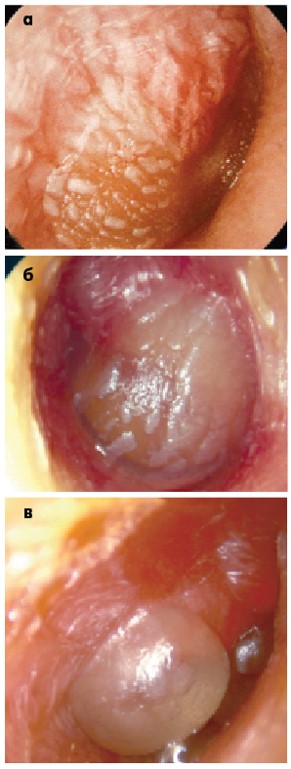
Наявність нальотів шарувань вказує на грибкове ураження ЗСХ. Жовті цяткові нальоти вказують на наявність жовтого аспергільозу (Aspergillus flavum) (рис. 4а), чорні цяткові нальоти свідчать про чорний аспергільоз (Aspergillus niger) (рис. 4б), білі – про кандидоз (Candida) (рис. 4в). При мікозі ЗСХ необхідні усунення несприятливих факторів (передусім вологості), ретельний туалет вуха лікарем, а також місцеве протигрибкове лікування.
Рис. 4. Грибкове ураження ЗСХ:
а – жовтий аспергильоз; б – чорний аспергильоз; в – кандидоз
Барабанна перетинка
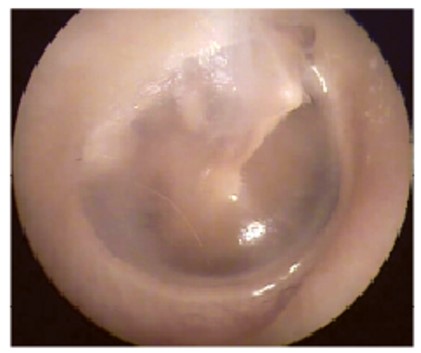
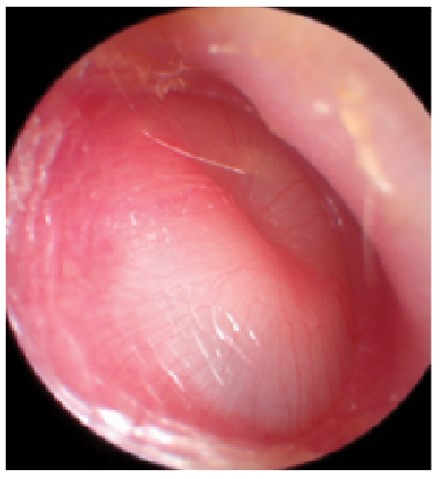
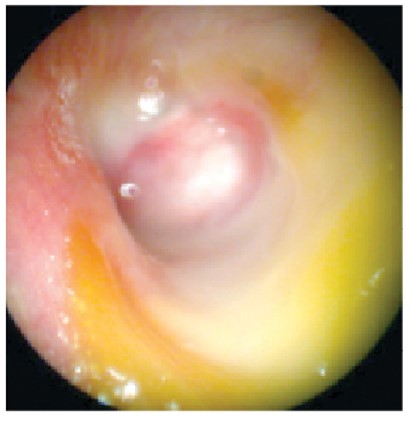
Нормальна БП овальна (9×10 мм), перламутрово-сіра, напівпрозора, має конусоподібну форму з кутом розгортання 120° (рис. 5).
Рис. 5. Нормальна БП
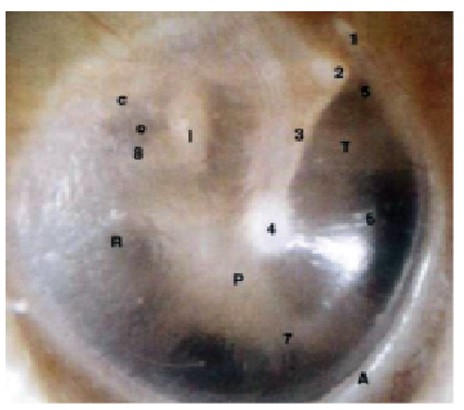
Під час огляду БП лікар має на ній ідентифікувати певні розпізнавальні пункти, іноді може побачити структури барабанної порожнини (рис. 6), а також оцінити положення, колір, товщину, цілісність, патологічні маси на ній або за нею, наявність шунта.
Рис. 6. Розпізнавальні пункти БП, а також структури барабанної порожнини, які можна побачити через напівпрозору БП
Примітки: 1 – pars flaccida; 2 – короткий відросток молоточка; 3 – руків’я молоточка;
4 – пупок; 5 – супратубальне заглиблення;
6 – вхід у слухову трубу; 7 – гіпотимпанальна повітроносна клітина; 8 – стремінцеве сухожилля; І = коваделко; С = chorda tympani; P = промонторій; О = овальне вікно; R = кругле вікно; Т = м’яз-натягувач БП; А = фіброзне кільце.
Положення БП
В нормі БП має конусоподібну форму з кутом розгортання 120°. Вона може бути втягнута тотально або частково з формуванням ретракційної кишені.
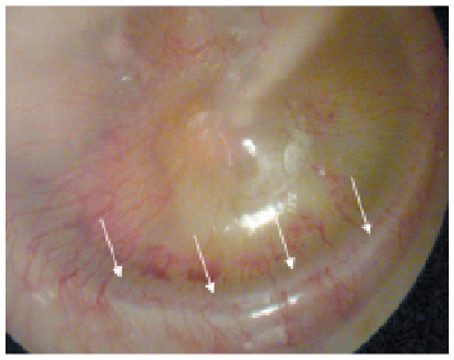
Легке тотальне втягнення виявити важко, про нього може свідчити контурованіший край фіброзного кільця (рис. 7). Це трапляється при секреторному отиті. Якщо секреторний отит гострий, то потрібні пошук і лікування причини, котра переважно розташовується в носі (наприклад, риніт), приносових пазухах (риносинусит) або ж у носоглотці (патологія носоглоткових мигдалин). Якщо секреторний отит триває 3 місяці або довше, він є хронічним і потребує хірургічного лікування (шунтування БП).
Рис. 7. Контурованіший край фіброзного кільця БП (стрілки) вказує на втягнення БП
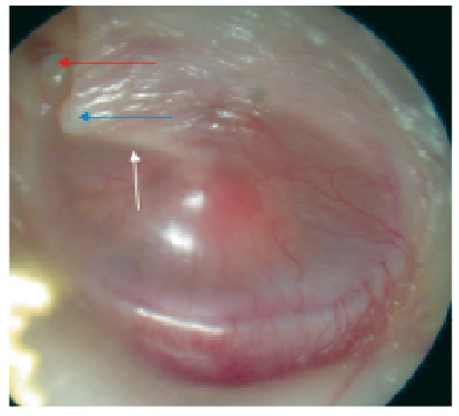
При втягненні БП руків’я молоточка може виглядати коротшим, а короткий відросток – суттєво випинатися в просвіт ЗСХ. Також може втягуватися БП в ненатягнутій частині, утворюючи ретракційну кишеню (рис. 8); остання є показанням до шунтування БП.
Рис. 8. Втягнення БП (коротше руків’я молоточка – біла стрілка, випинання короткого відростка молоточка – синя стрілка, легка ретракція ненатягнутої частини – червона стрілка)
У разі прогресування ретракційної кишені вона збільшується, зміщується медіально, обгортає слухові кісточки та доторкається медіальної стінки барабанної порожнини (рис. 9).
Рис. 9. Суттєве втягнення БП з формуванням ретракційної кишені і контактуванням з медіальною стінкою барабанної порожнини
БП може випинати. Можна виявити лише один розпізнавальний пункт – пупок, який стає глибшим і вираженішим (рис. 10). Якщо випинання супроводжується гіперемією, потовщенням і проявляється болем у вусі, то діагностують гострий середній отит.
Рис. 10. Випинання БП при гострому середньому отиті
Вушний біль при гострому середньому отиті є основною причиною звернення по медичну допомогу. Тому в лікуванні основна увага зосереджена на знеболенні, передусім місцевому. Якщо є оталгія при гострому середньому отиті, то завжди призначають місцеві анальгетики (вушні краплі з лідокаїном). Найкращим представником крапель для місцевого знеболення є вушні краплі Отипакс® – це оригінальний французький препарат, який поєднує в собі лідокаїн та феназон. Лідокаїн швидко, надійно і тривало зменшує біль при середньому отиті вже впродовж 10-13 хвилин, а феназон потенціює його дію. Для Отипаксу характерні швидка дія та тривалий ефект. Цей препарат є надійним, безпечним і зареєстрований до використання у понад 60 країнах світу. В перші 3-5 днів домінує дія анестетика лідокаїну (усунення болю як основного симптому), а потім – нестероїдного протизапального компонента феназону (поступова ліквідація запалення).
Колір БП
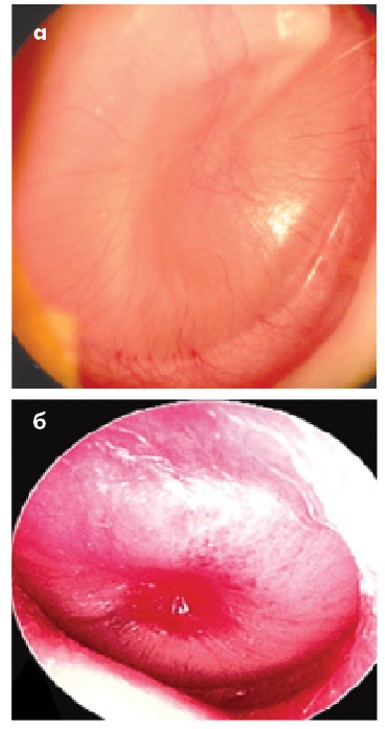
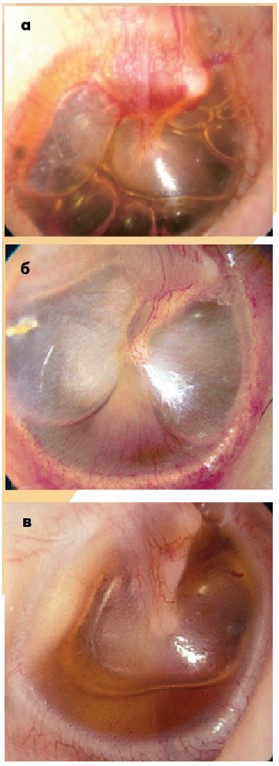
При різних хворобах БП може змінювати свій колір. Наприклад, коли БП стає рожевою, гіперемованою, з розширеними судинами, але водночас залишається гладкою (наявний світловий рефлекс), усе вказує на гострий секреторний отит (рис. 11а). Коли БП стає червоною, потовщеною, шорсткою і випинає, то така картина характерна для гострого середнього отиту (рис. 11б).
Рис. 11. Гіперемія БП: а – гострий секреторний отит; б – гострий середній отит
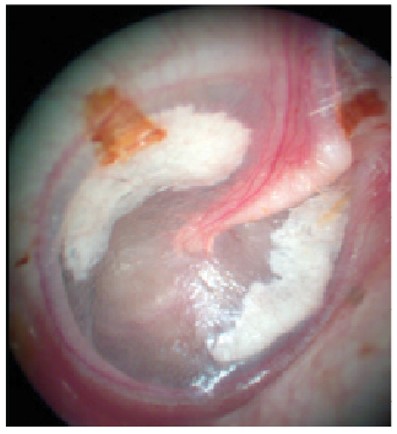
У разі важкого гострого середнього отиту БП може стати шорсткою, на ній можуть бути лінійні насихання гною (рис. 12а), вона може стати біло-червоною без жодних орієнтаційних пунктів (рис. 12б), або ж може утворитися пухир (булла) (рис. 12в). Такі випадки типові для важкого гострого середнього отиту, тут, крім Отипаксу, слід обміркувати призначення системних антибіотиків.
Рис. 12. Зміна кольору БП при гострому середньому отиті: а – лінійні білі смужки гною; б – біло-червоний колір; в – пухир на червоній БП
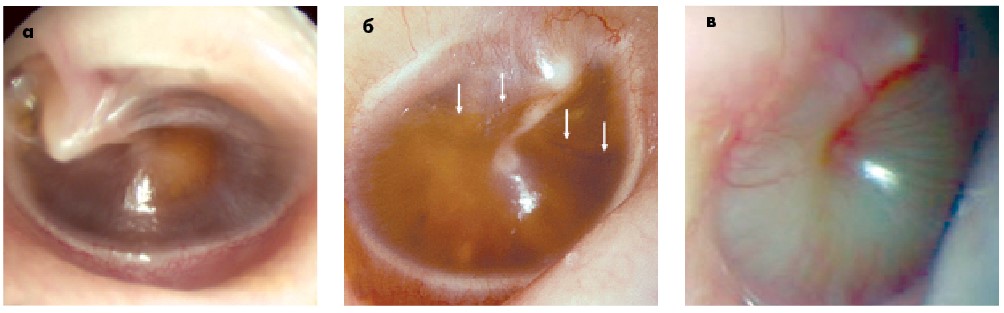
Коли БП має жовтуватий або темно-сірий відтінок, це вказує на секреторний отит, частіше хронічний (тривалість – понад 3 міс) (рис. 13а). При секреторному отиті БП може мати жовто-рожевий колір і буде видно межу «секрет-повітря» (рис. 13б), або ж БП буде тотально білою (рис. 13в). При хронічному секреторному отиті є показання до хірургічного лікування – тимпаностомії (шунтування БП).
Рис. 13. Різний колір БП при секреторному отиті: а – сіро-синій (на периферії, жовтий (по центру); б – жовто-рожевий, стрілки вказують на межу між секретом у барабанній порожнині (знизу) і повітрям (зверху); в – білий колір
При гострому секреторному отиті БП залишається напівпрозорою і крізь неї можна побачити секрет у барабанній порожнині, який може бути пінистим (рис. 14а) і мати різну форму (рис. 14б і 14в).
Рис. 14. Секрет у барабанній порожнині:
а – пінистий з бульками повітря;
б – трикутної форми;
в – горизонтальний із загнутими уверх краями
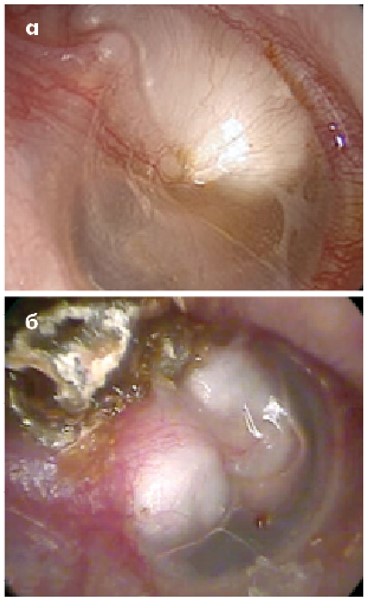
Білі плями на БП вказують на мірингосклероз – відкладення солей кальцію (рис. 15) внаслідок запалення або травми. Зазвичай мірингосклероз виражений несильно і не впливає на слух. Такого пацієнта слід спостерігати і в разі погіршенні слуху скерувати на аудіологічне обстеження.
Рис. 15. Мірингосклероз БП
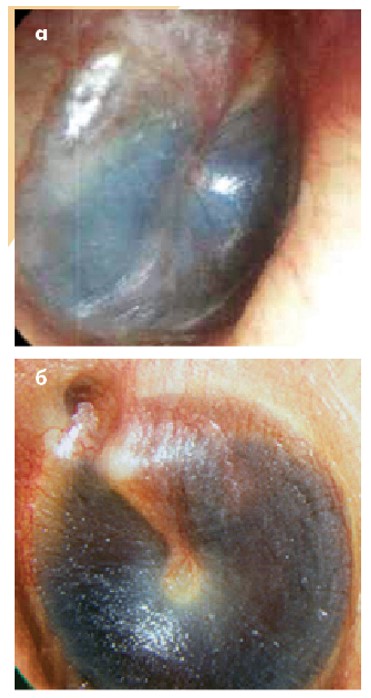
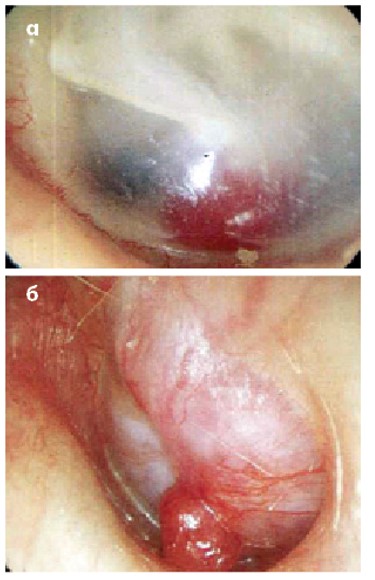
За деяких хвороб БП стає синьою. Холестеринова гранульома (рис. 16а) і гемотимпанум (рис. 16б) трапляються надзвичайно рідко. Слід пам’ятати, що це хірургічні хвороби.
Рис. 16. Синій колір БП:
а – світло-синій при холестериновій гранульомі; б – темно-синій при гемотимпанумі
Товщина БП
БП є дуже тонкою – її товщина в нормі становить 0,1 мм. Внаслідок хвороб вона може стати товщою (рис. 17). Мірингосклероз потребує спостереження, грануляційний мірингіт – консервативного лікування (вушні краплі з антибіотиком і кортикостероїдом), за неефективності якого обмірковують хірургічне лікування.
Рис. 17. Потовщена БП:
а – при мірингосклерозі;
б – при грануляційному мірингіті
Порушення цілісності БП
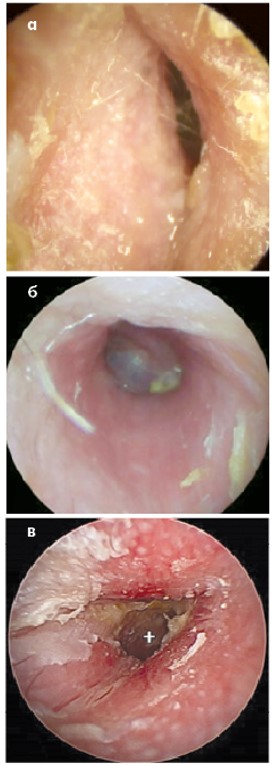
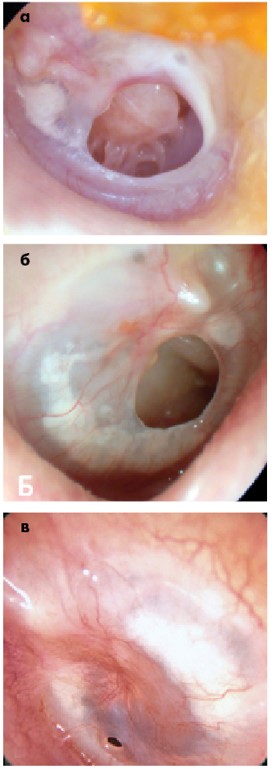
В нормі БП ціла, без дефектів. При патології можуть бути дефекти – перфорації. Причинами перфорацій може бути середній отит (рис. 18а) або травма БП (рис. 18б). Іноді перфорації БП (особливо маленькі, рис. 18в) закриваються при самовільному загоєнні, але більші можуть утримуватися довший час і потребувати хірургічного лікування – пластики БП.
Рис. 18. Перфорація БП: а – велика при хронічному середньому отиті;
б – помірна внаслідок травматичного розриву БП; в – гострий середній отит зі спонтанною перфорацією в періоді одужання
Патологічні маси на БП або за нею
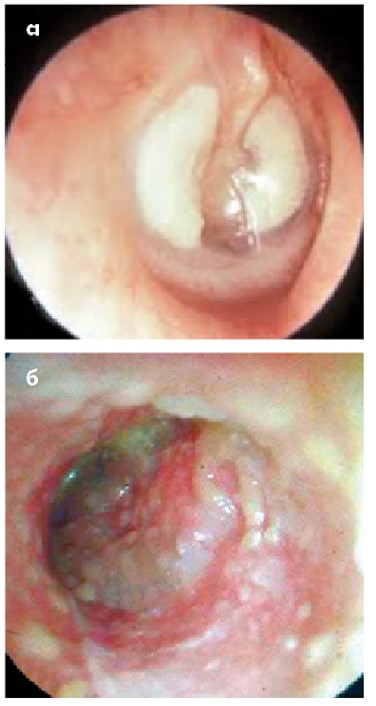
Біле округле утворення в барабанній порожнині, яке просвічується крізь БП (рис. 19а і 19б), вказує на холестеатому. Холестеатома загрожує життю пацієнта, її лікування – тільки хірургічне. Перед операцією обов’язково слід виконати комп’ютерну томографію скроневих кісток.
Рис. 19. Холестеатома середнього вуха: а – вроджена холестеатома, яка просвічується через цілу БП; б – холестеатома, яка призвела до деструкції кістки слухового ходу та перфорації в ненатягнутій частині БП
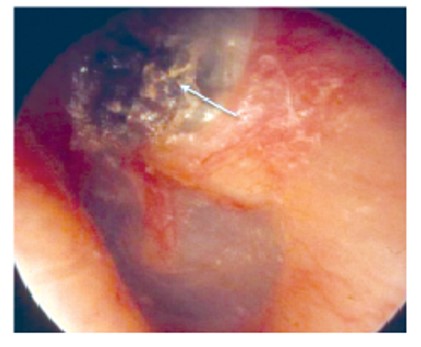
Якщо видно за БП або на ній округле червоне утворення, яке пульсує, то це ознака гломусної пухлини (хемодектоми) (рис. 20). Основна скарга пацієнта – пульсуючий шум в одному вусі. Ця хвороба хірургічна, перед операцією має бути виконане ретельне радіологічне обстеження.
Рис. 20. Гломусна пухлина: а – барабанної порожнини; б – барабанної порожнини з проникненням через БП у ЗСХ
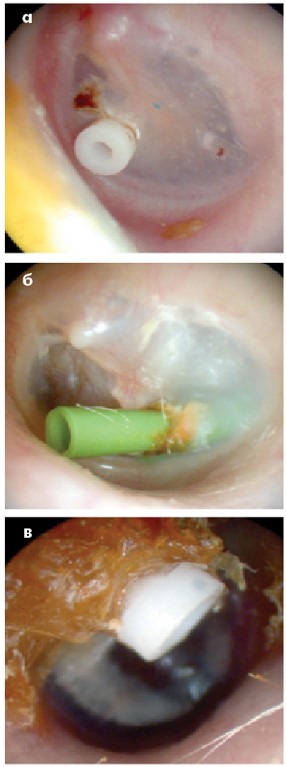
Шунт БП
Після операції тимпаностомії (встановлення шунта в БП) шунт утримується у БП певний час, зазвичай до 2 років після операції. БП його «виштовхує» у ЗСХ, відновлюючи свою цілісність. Його можна побачити при отоскопії (рис. 21а).
Іноді є показання до встановлення шунта, який буде утримуватися тривалий час, навіть кілька років. Такий шунт називають довготривалим, найчастіше він має Т-подібну форму (Т-шунт). При отоскопії видно силіконову трубку, яка виходить через перфорацію БП (рис. 21б).
Якщо БП «виштовхує» шунт за якийсь час, то його можна побачити на стінці ЗСХ, шунт часто вкритий епідермальними лусками та сіркою (рис. 21в).
Рис. 21. Шунт БП:
а – котушкоподібний шунт;
б – Т-шунт; в – «вийшовши» з БП, шунт на стінці ЗСХ
Складний випадок
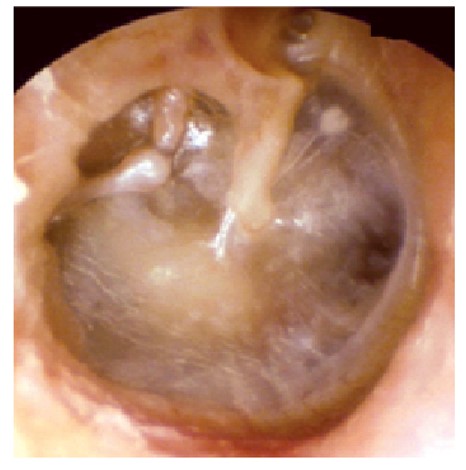
У практиці лікаря первинної ланки дуже рідко можуть трапитися пацієнти, у яких складно інтерпретувати отоскопічну картину (наприклад, як на рисунку 22). Такого пацієнта слід скерувати до отоларинголога, який виконає огляд вуха під мікроскопом або ендоскопом. Також скеровуйте до спеціаліста пацієнтів, у яких є тривала гнійна оторея, тривалий анамнез хвороби середнього вуха, суттєве зниження слуху, операції на вусі (у т. ч. на соскоподібному відростку) в анамнезі.
Рис. 22. Гнійна оторея, ретракція БП та грануляція
Ретельна й уважна отоскопія дає лікарю основну інформацію для встановлення точного отологічного діагнозу.
Без отоскопії немає діагностики хвороб вуха, а отже, і вибору вірної тактики лікування.
Дивіться – і побачите!