3 листопада, 2022
Посттравматичний стресовий розлад: визначення, ризики, алгоритм надання первинної допомоги
В ійна в Україні докорінно порушила відчуття безпеки та призвела до стресу, психологічні наслідки якого можуть бути небезпечними для здорового майбутнього і дорослих, і дітей. Пережитий травмувальний досвід може стати причиною розвитку посттравматичного стресового розладу (ПТСР).
ійна в Україні докорінно порушила відчуття безпеки та призвела до стресу, психологічні наслідки якого можуть бути небезпечними для здорового майбутнього і дорослих, і дітей. Пережитий травмувальний досвід може стати причиною розвитку посттравматичного стресового розладу (ПТСР).
Доцент кафедри неврології, психіатрії та наркології медичного факультету Харківського національного університету ім. В. Н. Каразіна, кандидат медичних наук, доктор філософії Андрій Володимирович Гайдабрус люб’язно погодився відповісти на запитання кореспондента «ЗУ» щодо визначення ПТСР як діагнозу, чинників ризику та потенційних наслідків ПТСР, а також первинного ведення цього синдрому в контексті війни.
? Що таке посттравматичний стресовий розлад (ПТСР)? Чим він відрізняється від посттравматичного стресу?
– На сьогодні ПТСР розглядають як стан, що має нав’язливі спогади про нищівну травматичну подію. Спогади тривають >1 міс і турбують протягом декількох місяців після події. Для цього захворювання характерний сталий симптомокомплекс, який включає симптоми вторгнення, уникання, негативного впливу на когнітивну функцію та настрій, значне зниження інтересу або участі у важливих видах діяльності людини, відчуття відстороненості чи відчуженості від інших, змінену збудливість і реактивність.
ПТСР зазвичай виникає після латентного періоду, який може варіювати від декількох тижнів (до 4) до місяців (зазвичай не більш як 6).
Водночас гострий стресовий розлад (посттравматичний стрес) – це короткий період нав’язливих спогадів, що виникає через 1-3 доби після події та триває протягом 4 тиж після того, як людина стала свідком або учасником нищівної травматичної події.
Діагноз ґрунтується на критеріях, які також включають симптоми вторгнення, поганий настрій, симптоми дисоціації, уникання та збудження, але вони присутні протягом періоду від 3 днів до 1 міс.
Деколи ПТСР може розвиватися на тлі гострого стресового розладу (посттравматичного стресу), якщо він не був пролікований. Але саме час виникнення симптоматики та її тривалість є визначальними у встановленні діагнозу.
? Як і чому еволюціонував термін ПТСР із 1980 року? Коли цей діагноз було вперше внесено до DSM-IIІ?
– Психопатологічні аномалії, спричинені травмою, було визначено в 1952 році та занесено до першого видання DSM у розділ «Загальна реакція на стрес після впливу надзвичайного стресора, який був би травматичним майже для будь-кого» (Американська психіатрична асоціація, APA, 1952). Цей діагноз вилучено з класифікації в DSM-II (APA, 1968), але він повертається в DSM-III (APA, 1980) як ПТСР.
У DSM-III-R (APA, 1987) і DSM-IV (APA, 1994) визнають важливість індивідуальних відмінностей у реакції на травматичні стресори. Із появою DSM-IV це визначення перетворилося на двокомпонентну концепцію. Критерій A1 стверджує, що «особа пережила, була свідком або зіткнулася з подією або подіями, які включали реальну смерть чи загрозу смерті, серйозні травми або загрозу для фізичної цілісності себе чи інших». Критерій A2 враховує індивідуальність суб’єктивного погляду («реакція людини включала сильний страх, безпорадність або жах»). Окрім того, концепція травматичної події була додатково розширена, щоби включити знання про завдання серйозної шкоди або про загрози близькій людині. Поточна версія DSM (DSM-IV-TR; APA, 2000) підтримує двокомпонентний критерій А. Проте нещодавно опублікований проєкт для DSM‑5 (APA, 2010) пропонує скасувати компонент A2. Це може потребувати навіть точнішого визначення критерію А1. Перелік можливих видів віктимізації в критерії A в проєкті DSM‑5, наприклад, включає пряме опромінення, непрямий вплив травми (вторинна травматизація), а також свідоцтво травматичних подій і хронічний професійний вплив травматичних ситуацій; цей перелік може сприяти кращому визначенню зазначеного критерію.
В Україні ми користуємося міжнародною класифікацією хвороб 10-го перегляду (МКХ‑10); симптоми ПТСР визначені так:
а) хворий має пережити дію стресової події або ситуації;
б) стійкі спогади чи «пожвавлення» стресора в нав’язливих ремінісценціях, яскравих спогадах або снах, що повторюються, чи повторне переживання горя за ситуацій, які нагадують або асоціюються зі стресором;
в) хворий має проявляти фактичне уникнення чи прагнення уникнути обставин, що нагадують або асоціюються зі стресором;
г) наявність будь-якого з двох симптомів: психогенна амнезія (або часткова, або повна) відносно важливих аспектів періоду дії стресора.
Стійкі симптоми підвищення психологічної чутливості чи збудливості (що не спостерігалися до дії стресора).
У МКХ‑11 уперше з’являється такий термін, як комплексний ПТСР (кПТСР). При кПТСР люди мають симптоми, що відповідають вимогам до ПТСР + додаткові елементи, як-от стійкі та поширені труднощі в регулюванні емоцій, негативні переконання щодо себе й міжособистісної діяльності (наприклад, зловживання алкоголем або вживання наркотичних речовин; суїцидальні думки, дії).
? Якими є чинники ризику, основні прояви та потенційні наслідки ПТСР?
– Нині виділяють декілька типів чинників ризику ПТСР, до яких належать перелічені нижче.
Тип 1 – короткострокова, несподівана травматична подія (сексуальне насильство, природні катастрофи, ДТП, снайперська стрілянина, вибух снаряду).
Основними характерними рисами цієї події є:
- одиничний вплив, що несе загрозу й потребує активізації можливості індивіда до механізмів самоволодіння;
- ізольоване, досить рідкісне травматичне переживання;
- несподівана, раптова подія;
- подія залишає незабутній слід у психіці індивіда (він часто бачить сни, в яких присутні ті чи інші аспекти події), сліди в пам’яті мають більш яскравий і конкретний характер, аніж спогади про події, що належать до типу 2.
Така подія з великим ступенем імовірності призводить до виникнення типових симптомів ПТСР: нав’язливої розумової діяльності, пов’язаної з подією, симптомів уникнення та високої фізіологічної реактивності. При такій події з великим ступенем імовірності проявляється класичне повторне переживання травматичного досвіду. Швидке відновлення нормального функціонування відбувається рідко та є малоймовірним.
Тип 2 – постійний і повторюваний вплив травматичного стресора – серійна травматизація або пролонгована травматична подія (повторюване фізичне чи сексуальне насильство, бойові дії). Характерними ознаками є:
- варіативність, множинність, пролонгованість, повторюваність травматичної події або ситуації, передбачуваність;
- імовірніше, що ситуація має умисний характер;
- спочатку переживається як травма типу 1, але в міру того, як травматична подія повторюється, жертва переживає страх повторення травми;
- відчуття безпорадності в запобіганні травмі;
- спогади про таку чи схожу подію, характерна неясність і неоднорідність через дисоціативний процес; із часом дисоціація може стати одним з основних способів подолання травматичної ситуації.
Результатом впливу травми типу 2 може стати зміна Я-концепції та способу мислення індивіда, що може супроводжуватися почуттями провини, сорому та зниженням самооцінки. Як наслідок – висока ймовірність виникнення довгострокових проблем особистісного й інтерперсонального характеру, що проявляється у відстороненості від інших, звуженні та порушенні лабільності, а також модуляції афекту. Характерними є дисоціація, заперечення, «оніміння», відстороненість, зловживання алкоголем та іншими психоактивними речовинами як спроба захиститися від нестерпних переживань. Така ситуація призводить до т. зв. кПТСР, або розладу, зумовленого впливом екстремального стресора.
Імовірність того, що стресор зумовить розлад, залежить від його раптовості, непередбачуваності, тривалості повторюваності та навмисності. Проте жоден зі стресорів не здатний спричинити ПТСР у всіх людей загалом, і навпаки: деякі, на перший погляд, помірно травматичні події (на кшталт втрати роботи, нещасного випадку, хвороби або розлучення) іноді можуть призвести до розвитку ПТСР.
Основними проявами захворювання є формування:
- симптомів вторгнення – наявність повторюваних, мимовільних, нав’язливих, тривожних спогадів, повторюваних гнітючих сновидінь (наприклад, нічні кошмари) про подію, дії або відчуття, нібито це відбувається знову, різної інтенсивності – від ретроспекцій до повної втрати усвідомлення теперішнього оточення, відчуття інтенсивного психологічного або фізіологічного дистресу при нагадуваннях про подію (наприклад, у день її річниці, при звуках, схожих на ті, що людина чула під час події);
- симптомів уникання – уникання думок, почуттів або спогадів, пов’язаних із подією, уникання дій, місць, розмов чи людей, які провокують появу спогадів про подію;
- симптомів негативного впливу на когнітивну функцію та настрій – втрата пам’яті щодо значних нюансів події (дисоціативна амнезія), стійкі та перебільшені негативні переконання або очікування щодо себе, інших чи світу, постійні викривлені думки про причину або наслідки травми, які призводять до звинувачення себе чи інших, постійний негативний емоційний стан (наприклад, страх, жах, гнів, вина, сором), значне зниження інтересу до участі у важливих видах діяльності, відчуття відстороненості або відчуженості від інших, стійка нездатність відчувати позитивні емоції (наприклад, щастя, задоволення, любов);
- зміненої збудливості та реактивності – труднощі зі сном, дратівливість або спалахи гніву, безрозсудна чи саморуйнівна поведінка, проблеми з концентрацією, посилена реакція переляку, надмірна пильність.
У наш час низка зарубіжних авторів пропонує доповнити діагностику посттравматичних порушень іще однією категорією – посттравматичними особистісними розладами (posttraumatic personality disorder, PTPD), оскільки присутність хронічних симптомів ПТСР часто проявляється впродовж всього подальшого життя людини, котра пережила масовану психотравму. Безумовно, така травма здатна залишити відбиток у душі людини та спричинити патологічну трансформацію особистості; вона проявляється в почуттях сорому або провини, хворому важко контролювати свої емоції, періоди втрати уваги та концентрації (дисоціації), фізичні симптоми, як-от головний біль, запаморочення, біль у грудях і животі, відсторонення від друзів і сім’ї, труднощі міжособистісних відносин, деструктивна чи ризикована поведінка, наприклад, зловживання алкоголем або вживання наркотичних речовин, суїцидальні думки, дії.
? Як ПТСР пов’язаний з імпульсивною та ризикованою поведінкою? Зокрема, чи існує зв’язок між ПСТР і курінням або іншими шкідливими звичками?
– ПТСР є руйнівним станом психічного здоров’я, пов’язаним із несприятливими наслідками для здоров’я та соціальними наслідками, зокрема з поганим фізичним здоров’ям, нестачею фінансів, безробіттям, ув’язненням, самогубством. Теоретичні моделі висувають імпульсивність як головний чинник, що опосередковує несприятливі наслідки, пов’язані з ПТСР. Імпульсивність сильно корелює як з тяжкістю ПТСР, так і з чутливістю до загроз. Окрім того, тоді як когнітивна імпульсивність тісно пов’язана з психофізіологічною реактивністю, поведінкова імпульсивність пов’язана як з тяжкістю ПТСР, так і з психофізіологічною реактивністю в чоловіків, але не в жінок. Поведінкова імпульсивність може бути значним предиктором як тяжкості ПТСР, так і несприятливих соціальних наслідків, як-от агресивна поведінка разом із вербальними та фізичними конфліктами через неправильне тлумачення нових, але нешкідливих подразників. І навпаки, когнітивна імпульсивність може бути клінічно значущою ознакою впливу травми, особливо в контексті планування лікування.
Встановлено, що особи, які зазнали травм і мали ПТСР, були схильними до ризикованої та самодеструктивної поведінки. Особи, котрі страждають на ПТСР, можуть мати ризиковану й самодеструктивну поведінку (вживання алкоголю, наркотичних речовин, самоушкодження, суїцидальні дії, поведінка з немотивованим ризиком для здоров’я та життя), щоб упоратися із симптомами, пов’язаними з травмою та стражданнями. Таким чином виявляється позитивний зв’язок між ступенем тяжкості симптомів ПТСР і ризикованою та самодеструктивною поведінкою. Наявність цього зв’язку знайшла відображення в діагностиці симптомів ПТСР; такі симптоми є одним із критеріїв (Е2) ПТСР.
Серед осіб із симптомами ПТСР у сучасних дослідженнях виявляють велику кількість курців. Вживання нікотину в групі хворих із ПТСР є вдвічі більшим порівняно з особами без таких симптомів. Намагання знизити рівень тяжкості симптомів – саме так коментують дослідники збільшення курців серед хворих із ПТСР. Якщо говорити в контексті війни в Україні починаючи з 2014 року, то існує широке поширення прямого впливу травмуючих подій, пов’язаних із війною (65%), серед внутрішньо переміщених осіб (ВПО) порівняно зі значною меншістю (23%) людей, які живуть у містах (ВПГ). Вчені виявили підвищену поширеність симптомів ПТСР, які також рівномірно розподілялися за декількома соціально-демографічними факторами. Говорити про ситуацію станом на зараз ще рано. Формування ПТСР в Україні тільки почалося з новою хвилею. Зараз загострюються ті проблеми, які вже були (джерело: журнал Social Psychiatry and Psychiatric Epidemiology).
? Чи існують особливості ведення ПТСР в умовах війни?
– Наразі перша ланка допомоги особам із ПТСР – проведення психотерапії. Робота є тривалою та потребує певної кількості сесій для подолання основних симптомів захворювання. Ми повинні розуміти, що ПТСР діагностується через декілька місяців після травмувальної події. Під час проведення психотерапії людина має перебувати в затишному та безпечному місці. Цих заходів може бути недостатньо, тому до терапії залучають психофармакотерапію. Вплив цих речовин здатен змінити реакцію людини на подразники, що може бути небезпечним для пацієнта. З огляду на це лікування ПТСР потребує адекватнішого індивідуального підходу та надання допомоги в безпечному місці. Для уникання хронізації розладу лікування проводять після того, як людина виведена з потенційно небезпечного місця перебування.
В умовах війни дуже важливо проводити профілактичні психологічні заходи після отримання тяжкого стресу (перебування під обстрілами, повернення з полону тощо).
? Якою є роль лікарів первинної ланки у веденні ПТСР?
– Роль лікарів первинної ланки неможливо переоцінити. Як зазначається в патогенезі захворювання, воно розвивається через певний проміжок часу після перенесеної травми. Саме первинне звернення до лікарів первинної ланки може допомогти зафіксувати симптоми ПТСР із використанням сучасних методів дослідження (насамперед це опитувальники на виявлення ПТСР – клінічне інтерв’ю для пацієнтів із ПТСР (CAPS), опитувальник щодо симптомів ПТСР (PTSD Checklist), PCL‑5, Міссісіпська шкала ПТСР тощо. Основним методом допомоги під час виявлення симптомів ПТСР є психотерапевтичний шлях. Отже, завдяки навчанню лікарів первинної ланки азам психотерапевтичної роботи, основним методам самодопомоги ми зможемо в рази збільшити кількість пацієнтів, які отримують необхідну психологічну допомогу. Чи піде пацієнт до іншого лікаря (психіатра чи психолога), невідомо, але отримана допомога на рівні первинної ланки дасть змогу зменшити рівень тяжкості симптомів і покращити стан хворого.
? Який алгоритм надання первинної допомоги при ПТСР?
– Алгоритм надання первинної допомоги за ПТСР складається з певних етапів.
На першому етапі потрібно встановити наявність ризику до формування ПТСР: участь у травматичних подіях, як-от катастрофа, війна, сексуальне чи фізичне насилля, ДТП, тортури тощо або в членів сімей учасників екстремальних/травматичних подій.
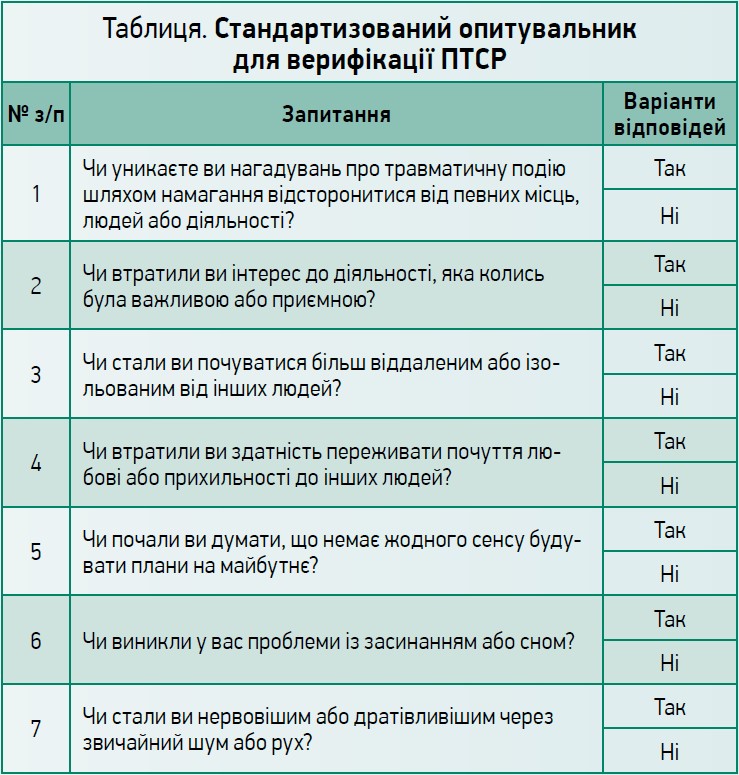
На другому етапі за наявності окремих симптомів для верифікації ПТСР у пацієнтів групи ризику використовуємо стандартизований опитувальник, який містить 7 запитань. Позитивна відповідь на ≥4 запитань свідчить про ймовірність наявності ПТСР (табл.).
На третьому етапі в пацієнтів з імовірним ПТСР проводять аналіз суїцидальних намірів за допомогою такого запитання: «Чи часто впродовж останнього місяця вас турбували думки про вчинення самогубства?». Пацієнтів із високим ризиком суїциду скеровують на вторинну медичну допомогу.
На четвертому етапі обов’язковим компонентом медичної допомоги пацієнту з імовірним ПТСР є надання в доступній для нього формі інформації про стан його здоров’я, перебіг захворювання, рекомендацій щодо лікування в усній і письмовій формах. Бажано надати хворому Інформаційний лист «Посттравматичний стресовий розлад» (http://www.dec.gov.ua/mtd/_ptsr.html).
На п’ятому етапі лікування щодо ПТСР у закладі охорони здоров’я (ЗОЗ), де пацієнту надають первинну медичну допомогу, має містити елементи психотерапії та передбачає такі заходи:
- проведення психоосвіти щодо наслідків травми, травматичного досвіду;
- формування терапевтичного альянсу: допомога в отриманні консультацій із медичних, юридичних, соціальних питань; використання технік залучення пацієнта до психотерапевтичного процесу; визначення, обговорення, оптимізація очікувань від терапії, а також із використанням різних моделей взаємодії (керівництво, контрактна, партнерство);
- психодіагностична оцінка травматичного досвіду з визначенням ресурсів, потреб, резервів психіки, а також оцінка наслідків травми з використанням дезактуалізації гострих емоційних переживань і реакцій, які потенційно перешкоджатимуть якісній психотерапії;
- підвищення рівня комплаєнсу (мотиваційний тренінг, комплаєнс-терапія);
- формування безпечного терапевтичного середовища.
Лікар загальної практики – сімейний лікар може скерувати пацієнта на проведення немедикаментозних втручань, зокрема психотерапії, до ЗОЗ, що надає вторинну медичну допомогу.
Психофармакотерапія включає персоніфіковане використання анксіолітиків, антидепресантів, атипових атипсихотиків і снодійних препаратів.
Психотерапія має такі методики: психотерапія першого вибору – травмофокусована когнітивно-поведінкова терапія, специфічна когнітивно-біхевіоральна психотерапія, когнітивно-реконструктивна тривала терапія впливу, розповідна експозиційна терапія, коротка еклектична психотерапія; психотерапія другого вибору – тренінг імунізації проти стресу D. Meichebaum, пацієнт-центрована психотерапія C. R. Rogers, міжособистісна психотерапія G. Klerman.
На шостому етапі проводять безпосередню роботу з травмою, травматичним досвідом, а також моніторинг динаміки стану пацієнта в процесі психотерапії.
Сьомий етап – це проведення підтримувальної терапії у вигляді закріплення навичок, отриманих на попередніх етапах; рефлексія підвищених рівнів психологічної, психічної, соціально-трудової адаптації через опанування та відпрацювання індивідуального (саме для цього пацієнта) комплексу певних психотерапевтичних програм.
Восьмий етап є завершальним – спільні з пацієнтом уточнення й аналіз соціальних, психологічних, психічних надбань у процесі психотерапевтичного втручання; об’єктивізація динаміки позитивного впливу лікування.
Тривалість психотерапевтичних інтервенцій становила від 20 до 40 хв на сеанс, періодичність – 2-3 р/тиж, загальна кількість сеансів – від 18 до 20.
? Як можна зменшити ймовірність розвитку ПТСР? Які корисні ресурси порадите лікарям і пацієнтам?
– Для зменшення ймовірності розвитку ПТСР ми розглядаємо чинники, які лімітують розвиток симптомів ПТСР, – здатність до своєчасної інтеграції травматичного досвіду інших у своє життя, підвищити здатність людини до емоційного самоконтролю, формування адекватної самооцінки. Наявність соціальної підтримки також позитивно впливає на профілактику розвитку симптомів ПТСР.
Дуже важливо набути навичок самодопомоги. Вищезазначені чинники працюють тоді, коли людина повертається додому та перебуває в безпечному місці. Не менш важливо допомогти відразу після отримання психологічної травми. Зокрема, первинна психологічна допомога під час бойових дій необхідна для військовослужбовців, які вперше беруть у них участь. Про першу психологічну допомогу в бою можна дізнатися з відео (доступ за посиланням https://youtu.be/AmAeAYCxSMk).
Особи, які перебувають в укритті, страждають не менше. Страх за своє життя та здоров’я є чинником розвитку ПТСР. У цих обставинах можна використовувати низку технік, як-от медитація «Безпечне місце» (доступ за посиланням https://youtu.be/SUDqUM4ZMqI).
Елементи самодопомоги, які будуть корисними під час воєнних дій, можна опанувати за допомогою відеоуроку (доступ за посиланням https://youtu.be/Sjo6TuA_Rss).
На жаль, неможливо підготуватися до всіх небезпек, які трапляються в житті, але ми можемо навчитися мінімізувати негативний вплив цих подій.
Підготував Олексій Терещенко