9 квітня, 2023
Стандарти медичної допомоги «Інвагінація кишечника у дітей»
ЗАТВЕРДЖЕНО
Наказ Міністерства охорони здоров’я України
від 5 листопада 2022 року № 1988
Загальна частина
Назва діагнозу: Інвагінація кишечника (ІК).
Коди стану або захворювання: НК 025:2021 «Класифікатор хвороб та споріднених проблем охорони здоров’я»: К56.1 Інвагінація.
Розробники:
Бекетова Галина Володимирівна – завідувач кафедри дитячих і підліткових захворювань Національного університету охорони здоров’я України ім. П.Л. Шулика, д. мед. н., професор, чл.-кор. НАМН України, експерт МОЗ, заступник голови робочої групи з клінічних питань;
Горбатюк Ольга Миколаївна – завідувач кафедри дитячої хірургії Національного університету охорони здоров’я України ім. П.Л. Шупика, експерт МОЗ;
Гладкий Олександр Петрович – заступник медичного директора з хірургії та трансплантації обласної дитячої клінічної лікарні м. Дніпро;
Курило Галина Василівна – завідувач хірургічного відділення міської дитячої клінічної лікарні м. Львів;
Момотов Андрій Олександрович – доцент кафедри дитячої хірургії Національного університету охорони здоров’я України ім. П.Л. Шупика, к. мед. н.;
Савенко Максим Володимирович – асистент кафедри дитячої хірургії, ортопедії та травматології Дніпровського державного медичного університету;
Методологічний супровід та інформаційне забезпечення:
Гуленко Оксана Іванівна – начальник відділу стандартизації медичної допомоги Державного підприємства «Державний експертний центр Міністерства охорони здоров’я України», заступник голови робочої групи з методологічного супроводу;
Шилкіна Олена Олександрівна – заступник начальника відділу стандартизації медичної допомоги Державного підприємства «Державний експертний центр Міністерства охорони здоров’я України».
Рецензенти:
Лосєв Олександр Олександрович – завідувач кафедри дитячої хірургії Одеського національного медичного університету, д. мед. н., професор;
Боднар Олег Борисович – завідувач кафедри дитячої хірургії і отоларингології Буковинського державного медичного університету, д. мед. н., професор
Перелік скорочень
ЗОЗ – заклад охорони здоров’я
IК – інвагінація кишечника
ОЧП – органи черевної порожнини
СМД – стандарт медичної допомоги
УЗД – ультразвукова діагностика
Дата оновлення стандартів – 2027 рік.
Стандарт 1. Діагностика інвагінації кишечника у дітей
Положення стандарту медичної допомоги
Діагноз «інвагінація кишечника» (ІК) встановлюють на підставі збору анамнестичних даних, фізикального обстеження дитини, лабораторних та інструментальних досліджень. Немовлят із клінічними ознаками набутої кишкової непрохідності насамперед обстежують на наявність можливої ІК (додаток 1).
Тривожні симптоми ілеоцекальної інвагінації:
• раптове виникнення короткочасних нападів болю або раптового занепокоєння дитини як еквівалент болю у дітей до року (тривалістю 3-7-10 хвилин), що чергуються зі «світлими» проміжками перебігу захворювання, коли напад раптово припиняється, а через кілька хвилин (від 5 до 20) повторюється; поступово напади болю втрачають свою гостроту, але загальний стан дитини погіршується;
• у перші години захворювання виникає рефлекторне одноразове блювання внаслідок явищ странгуляції, яке з часом стає багаторазовим, що є проявом обтурації кишечника – другого механічного компоненту інвагінації;
• випорожнення з домішками крові, у перші години захворювання може не бути патологічних домішок, через 6-12 годин від початку захворювання з’являються випорожнення з домішками темної крові без калових мас, але з домішками слизу; іноді виділення з прямої кишки мають характер кров’яної желеподібної маси (симптом «малинового желе»). Прояв даного симптому також залежить від рівня розташування інвагінату – чим проксимальніше інвагінат, тим пізніше з’являються домішки крові в калі у вигляді «малинового желе». Частота даного симптому коливається в межах 60-65% випадків ІК.
Обґрунтування
Особливості діагностики і своєчасного лікування немовлят із ІК можуть суттєво впливати не лише на перебіг захворювання, але й на показники здоров’я і розвитку дитини значно пізніше. Саме тому забезпечення адекватного медичного супроводу цієї категорії немовлят розглядається як одна з найважливіших умов їх виживання.
Клінічна підозра на ІК має виникати насамперед у дитини віком до 1 року зі скаргами і симптомами, характерними для цієї патології.
Після ретельного збору анамнезу, який дозволяє з високим ступенем обґрунтованості запідозрити наявність ІК, необхідно оцінити загальний стан пацієнта і приступити до фізикального обстеження дитини.
При неускладненій ІК загальний стан дитини страждає незначно, але може погіршуватися при розвитку некрозу защемленої кишки за рахунок приєднання явищ гострого порушення кровопостачання та перитоніту.
У 15-20% випадків відсутній важливий анамнестичний критерій – нападоподібне занепокоєння! У цьому випадку дитина млява, адинамічна, має виражені порушення мікроциркуляції у вигляді блідості шкіри і слизових оболонок.
Основними методами діагностики ІК є рентгенологічна (діагностична пневмоколонографія) та ультразвукова діагностика (УЗД) органів черевної порожнини (ОЧП). Рентгенологічні ознаки при виконанні пневмоколонографії: прямий – наявна тінь головки інвагінату (симптом «клешні», «місяця», «двозубця», «неповного кільця»); непрямий – наявність газу в товстому кишечнику та відсутність у тонкому. УЗ-ознакою ІК є симптом «мішені», «бичачого ока» або «псевдонирки».
Критерії якості медичної допомоги
Обов’язкові
1. Провести ретельний збір анамнезу, оцінку отриманих анамнестичних даних та фізикальне обстеження дитини (додаток 2); у батьків пацієнта з’ясувати, чи є скарги на нападоподібний неспокій дитини, відмову від їжі, біль у животі, нудоту, блювання, наявність домішок крові у випорожненнях. Також необхідно з’ясувати, чи були зміни у харчуванні дитини, особливо це стосується періоду введення прикорму, коли батьки додають до раціону дитини нові продукти харчування.
2. Лабораторні обстеження: загальний аналіз крові, загальний аналіз сечі не пізніше 1 години від моменту надходження до ЗОЗ. На ранніх стадіях захворювання лабораторні дослідження не мають високої діагностичної значимості, проте лабораторні показники можуть демонструвати ранні ознаки прояву ускладнень ІК або фонові захворювання дитини, які також можуть бути провокуючим фактором ІК, наприклад кишкова інфекція.
3. Передопераційне лабораторне обстеження: визначення групи крові та резус-фактора біохімічного аналізу крові з визначенням показників кислотно-лужного стану, електролітного складу крові.
4. Інструментальні обстеження: діагностична пневмоколонографія, УЗД ОЧП для верифікації діагнозу ІК; також при підозрі на інші види гострої кишкової непрохідності, особливо у дітей у віці 3 місяців і менше, оскільки у дітей цього віку клінічна картина, подібна до ІК, може бути викликана низкою інших причин, рекомендовано проведення оглядової рентгенографії ОЧП.
5. ІК необхідно диференціювати із захворюваннями, що супроводжуються нападами болю у животі, блюванням, кров’яними виділеннями з прямої кишки, наявністю пухлиноподібного утворення у черевній порожнині (додаток 3).
6. При підозрі на ІК рекомендовано проведення пневмоколонографії, що виконується в умовах операційної, під загальним знеболенням (додаток 4).
Бажані
1. Рекомендовано мікробіологічне дослідження випорожнень.
Стандарт 2. Лікування дітей з інвагінацією кишечника
Положення стандарту медичної допомоги
Лікування ІК здійснюється шляхом консервативної дезінвагінації, за відсутності показань до хірургічного втручання, та хірургічного лікування, за наявності показань до оперативного втручання або у разі неефективного консервативного лікування (додаток 1). Показаннями до хірургічного лікування є неефективність консервативної дезінвагінації, явища перитоніту та шоку.
Лікування дітей із ІК здійснюється у хірургічному відділенні та відділенні інтенсивної терапії багатопрофільної дитячої лікарні.
У ЗОЗ, де проводиться консервативна дезінвагінація, має бути доступ до невідкладної педіатричної хірургії. Консервативну дезінвагінацію повинен здійснювати лікар-хірург дитячий, який має досвід проведення абдомінальної декомпресії пневмоперитонеуму та серцево-легеневої реанімації.
Вибір методу оперативного втручання (лапароскопічно або шляхом лапаротомії) визначається станом дитини, фоновими захворюваннями, можливостями матеріально-технічного оснащення ЗОЗ та підготовкою і досвідом фахівців, які виконують втручання.
Обґрунтування
Основний принцип лікування гострої ІК – своєчасне проведення дезінвагінації.
Обґрунтуванням лікувальної стратегії при ІК є насамперед визначення показань до хірургічного лікування дитини. Наявність рецидиву ІК не є протипоказанням до консервативного лікування.
Критерії якості медичної допомоги
Обов’язкові
1. Консервативне лікування здійснюється шляхом проведення консервативної дезінвагінації – внутрішньокишкової пневмокомпресії (лікувальна пневмоколонографія) (додаток 4) у всіх випадках, коли дозволяє стан дитини та відсутні переконливі дані про наявність некрозу защемленої кишки та перитоніту.
2. Повторна дезінвагінація може бути виконана за наявності показань до консервативного розправлення інвагінату у дітей віком до 3 років та не більш ніж у три спроби. Повторна спроба консервативної дезінвагінації може бути здійснена у проміжку до 2 годин після первинної спроби. Оптимальна тривалість спостереження після консервативної дезінвагінації складає 4 години.
3. Критерії для вибору пацієнтів, яким можуть бути проведені повторні спроби консервативної дезінвагінації: стабільний, із медичної точки зору, стан пацієнта; неповна дезінвагінація при першій спробі, відсутність явищ перитоніту, шоку, сепсису.
4. Консервативна дезінвагінація шляхом «лікувальної пневмоколонографії» вважається ефективною за наявності наступних критеріїв:
– різке зниження (падіння) внутрішньокишкового тиску за рахунок ліквідації механічної перешкоди (інвагінату);
– симптом «хлопка» – тактильне відчуття розправлення інвагінату;
– симптом бурчання – різке переміщення надлишкового повітря з товстої кишки до проксимальних відділів тонкої кишки;
– регургітація повітря зі шлунка – активний вихід великої кількості повітря в ємкість з водою з опущеним вільним кінцем шлункового зонда за рахунок переміщення надлишкового повітря з товстої кишки у шлунок;
– залишковий метеоризм – за рахунок пневмотизації тонкої кишки;
– відсутність інвагінату при пальпації живота.
5. Рентгенологічні критерії успішної дезінвагінації:
– заповнення повітрям усіх відділів товстої кишки;
– відсутність характерної тіні інвагінату та інших дефектів заповнення сліпої кишки;
– рефлюкс-симптом проходження повітря в тонку кишку (картина «бджолиних сот» або «мильних бульбашок»).
6. Призначення антибіотиків при консервативній інвагінації доцільно лише у разі наявності супутньої патології, що потребує антибактеріальної терапії, наприклад кишкової інфекції, інфекції дихальних шляхів, сечовивідного тракту тощо.
7. Передопераційна підготовка має бути спрямована на поліпшення мікроциркуляції, відновлення водно-електролітного балансу, зниження гіпертермії.
8. Проведення класичної відкритої хірургічної дезінвагінації рекомендовано шляхом лапаротомії у всіх дітей із гострою ІК у випадках, коли немає можливості виконати лапароскопічну дезінвагінацію, за наявності в дитини протипоказань до проведення лапароскопії, а також за наявності показань до резекції защемленої кишки.
9. Вибір лапаротомного доступу залежить від локалізації інвагінату: при ілеоцекальній інвагінації (найчастіший варіант) перевагу слід віддавати правобічній поперечній лапаротомії; при ревізії черевної порожнини необхідно виявити інвагінат, вивести його в рану, виконати локальну інфільтративну анестезію кореня брижі 0,25% розчином новокаїну і приступити до дезінвагінації. Мануальне розправлення інвагінату виконують методом «видавлювання» або «видоювання» в оральному напрямку, й у жодному разі не застосовуючи тракцію защемленої кишки через високий ризик пошкодження кишки та її перфорації. У будь-якому випадку застосування значної сили на цьому етапі операції є категорично неприпустимим. Після розправлення інвагінату петлю кишки необхідно зігріти вологими серветками та оцінити її життєздатність. Якщо життєздатність кишки не викликає сумнівів, процедуру вважають завершеною і операцію закінчують відповідно до загальних правил хірургії.
10. У разі необхідності виконують резекцію кишки; показаннями до резекції кишки при ІК є:
– ознаки нежиттєздатності кишки після успішної дезінвагінації (після зігрівання кишки пульсація судин брижі не відновилася, зберігається різкий ціаноз і набряк кишки, немає видимої перистальтики або визначаються великі крововиливи);
– неможливість виконати мануальну дезінвагінацію (при спробах дезінвагінації з’являються надриви кишкової стінки або має місце некроз занурених відділів кишки).
Резекцію кишки необхідно виконувати у відповідності до загальних правил.
11. Проведення лапароскопічної дезінвагінації рекомендовано у дітей із гострою ІК за відсутності протипоказань до лапароскопії та за наявності технічних можливостей проведення такої операції й підготовленого персоналу (додаток 4).
12. Ведення пацієнта після успішної консервативної дезінвагінації не вимагає спеціальних лікувальних заходів: пацієнт перебуває у палаті для спостереження, через 2-3 години, якщо немає блювання, дитину починають поїти, призначають звичайну для її віку дієту. Через 12-24 години після успішної дезінвагінації виконується контрольне УЗД ОЧП.
13. При хірургічній дезінвагінації антибактеріальна терапія у процесі передопераційної підготовки, під час операції та в післяопераційному періоді здійснюється згідно із чинними галузевими стандартами у сфері охорони здоров’я.
14. Терапія у післяопераційному періоді має переслідувати наступні цілі: раціональне антибактеріальне лікування, корекція водно-електролітних порушень та стимуляція кишкової моторики. Після оперативного лікування ІК пацієнта розміщують у палаті інтенсивної терапії, годування дитини починають після відновлення пасажу по кишечнику. Після стабілізації стану дитини можна перевести в палату загального режиму перебування. Слід продовжити антибактеріальну та інфузійну терапію за показаннями.
15. Рекомендовано при хірургічному лікуванні ІК провести контрольне УЗД ОЧП на 3-5-ту післяопераційну добу, виконати загальний аналіз крові та сечі на 3-5-ту добу після операції, за результатами яких, разом із загально-клінічними даними, вирішується питання про продовження консервативної терапії або виписки дитини зі стаціонару.
Стандарт 3. Виписка зі стаціонару та подальше спостереження
Положення стандарту медичної допомоги
Після завершення лікування дитина, яка перенесла ІК, може бути виписана зі стаціонару при задовільному клінічному стані, відсутності ознак дисфункцій органів та систем у разі наявності ускладнень. Дитина засвоює повний об’єм ентерального харчування і має позитивну динаміку маси тіла. Подальше спостереження дитини після виписки зі стаціонару здійснюється протягом 1 року згідно з вимогами до спостереження дітей раннього віку, визначеними чинними галузевими стандартами у сфері охорони здоров’я стосовно катамнестичного спостереження за дітьми раннього віку.
Обґрунтування
Лікування дитини, яка перенесла ІК, є ефективним і може бути завершеним, якщо у пацієнта відсутні ознаки дисфункцій органів та систем, клінічний стан дитини задовільний, засвоюється повний об’єм ентерального харчування і дитина набирає масу тіла.
Критерії якості медичної допомоги
Обов’язкові
1. Батькам перед випискою дитини зі стаціонару надається інформація щодо потенційних довгострокових (віддалених) наслідків хвороби дитини та щодо ймовірних заходів з відновлення (надаючи інформацію і плануючи подальші дії, слід враховувати ступінь розуміння батьками проблеми та їхні побажання).
2. Рекомендувати батькам перед випискою із ЗОЗ щодо необхідності звернення до лікаря-педіатра (лікаря загальної практики – сімейного лікаря) або до ЗОЗ за місцем реєстрації чи проживання, центру екстреної медичної допомоги або лікарні швидкої медичної допомоги, якщо у дитини виникає будь-який із небезпечних симптомів.
3. Забезпечити можливість амбулаторного спостереження лікарем-педіатром/лікарем загальної практики – сімейним лікарем, лікарем-хірургом дитячим (кількість оглядів та їх частота визначаються тяжкістю перенесеного захворювання та станом дитини).
4. Поінформувати батьків дітей старше 2 років про можливе незначне збільшення ризику рецидиву порівняно з дітьми молодше 2 років. Крім того, батьки мають бути поінформовані про симптоми, що повторюються, та важливість повернення у відділення невідкладної допомоги.
5. Акцентувати увагу батьків на необхідності поступового та своєчасного введення у харчування немовлят нових сумішей, овочевих пюре, соків відповідно до принципів раціонального харчування.
Індикатори якості медичної допомоги
Форма № 027/о – Виписка із медичної карти амбулаторного (стаціонарного) хворого (форма № 027/о), затверджена наказом Міністерства охорони здоров’я України від 14 лютого 2012 року № 110, зареєстрованим у Міністерстві юстиції України 28 квітня 2012 року за № 661/20974.
Перелік індикаторів якості медичної допомоги дітям із ІК:
1. Наявність у ЗОЗ, що надають медичну допомогу пацієнтам із ІК, клінічного маршруту пацієнта.
2. Відсоток рецидивів ІК після хірургічного лікування.
Паспорти індикаторів якості медичної допомоги
1. Наявність у ЗОЗ, що надають медичну допомогу пацієнтам із ІК, клінічного маршруту пацієнта (КМП).
Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги
Індикатор ґрунтується на положеннях стандартів медичної допомоги «Інвагінація кишечника у дітей».
Зауваження щодо інтерпретації та аналізу індикатора
Даний індикатор характеризує організаційний аспект запровадження сучасного КМП у регіоні. Якість медичної допомоги дітям, хворим на ІК, відповідність надання медичної допомоги вимогам КМП, відповідність КМП чинному стандарту медичної допомоги даним індикатором висвітлюватися не може, але для аналізу цих аспектів необхідне обов’язкове запровадження КМП у ЗОЗ.
Бажаний рівень значення індикатора:
2023 рік – 50%,
2024 рік – 90%,
2025 рік та подальший період – 100%.
Інструкція з обчислення індикатора
Організація (ЗОЗ), що має обчислювати індикатор: структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
Дані надаються ЗОЗ, розташованими на території обслуговування, до структурних підрозділів із питань охорони здоров’я місцевих державних адміністрацій.
Дані надаються поштою, у тому числі електронною поштою.
Метод обчислення індикатора: підрахунок шляхом ручної або автоматизованої обробки.
Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від усіх ЗОЗ, зареєстрованих на території обслуговування. Значення індикатора обчислюється як відношення чисельника до знаменника.
Знаменник індикатора складає загальна кількість ЗОЗ, зареєстрованих у районі обслуговування. Джерелом інформації є звіт структурних підрозділів із питань охорони здоров’я місцевих державних адміністрацій, який містить інформацію про кількість лікарів, які надають медичну допомогу дітям із ІК, зареєстрованих на території обслуговування.
Чисельник індикатора складає загальна кількість ЗОЗ, зареєстрованих у районі обслуговування, для яких задокументований факт наявності клінічного маршруту пацієнта, хворого на ІК (наданий екземпляр КМП). Джерелом інформації є КМП, наданий лікарем, який надає медичну допомогу дітям із ІК.
Значення індикатора наводиться у відсотках.
2. Відсоток рецидивів ІК після хірургічного лікування.
Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги
Індикатор ґрунтується на положеннях стандарту медичної допомоги «Інвагінація кишечника у дітей».
Зауваження щодо інтерпретації та аналізу індикатора
При аналізі індикатора слід враховувати неприпустимість формального та необґрунтованого віднесення до чисельника індикатора тих пацієнтів, стосовно яких відсутнє документальне підтвердження факту, що пацієнт після хірургічного лікування ІК дійсно потрапив до стаціонару й пройшов там лікування із приводу рецидиву ІК. Джерелом такої інформації має бути Виписка із медичної карти стаціонарного хворого (форма № 027/о).
Цільовий (бажаний) рівень значення індикатора на етапі запровадження стандарту медичної допомоги не визначається заради запобігання викривленню реальної ситуації внаслідок адміністративного тиску.
Інструкція з обчислення індикатора
Організація (ЗОЗ), що має обчислювати індикатор: ЗОЗ, що надають стаціонарну медичну допомогу пацієнтам із ІК, структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
Дані надаються ЗОЗ, що надають стаціонарну медичну допомогу пацієнтам із ІК, розташованими на території обслуговування, до структурних підрозділів із питань охорони здоров’я місцевих державних адміністрацій.
Дані надаються поштою, у тому числі електронною поштою.
Метод обчислення індикатора: підрахунок шляхом ручної або автоматизованої обробки.
Індикатор обчислюється ЗОЗ, що надають стаціонарну медичну допомогу пацієнтам із ІК, структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від усіх ЗОЗ, що надають стаціонарну медичну допомогу пацієнтам із ІК, зареєстрованих на території обслуговування. Значення індикатора обчислюється як відношення чисельника до знаменника.
Знаменник індикатора складає загальна кількість пацієнтів із ІК, яким було проведено оперативне втручання на початку звітного періоду.
Джерелом інформації є: Виписка із медичної карти амбулаторного (стаціонарного) хворого (форма № 027/о).
Чисельник індикатора складає загальна кількість пацієнтів із ІК, для яких наявні записи про лікування протягом звітного періоду у стаціонарі із приводу рецидиву ІК.
Джерелом інформації є: Виписка із медичної карти стаціонарного хворого (форма № 027/о).
Значення індикатора наводиться у відсотках.
Перелік літературних джерел, використаних при розробці стандартів медичної допомоги
1. Електронний документ «Клінічна настанова, заснована на доказах «Інвагінація кишечника у дітей», 2022.
2. Наказ МОЗ України від 14 лютого 2012 року № 110 «Про затвердження форм первинної облікової документації та інструкцій щодо їх заповнення, що використовуються у закладах охорони здоров’я незалежно від форми власності та підпорядкування», зареєстрований у Міністерстві юстиції України 28 квітня 2012 року за № 661/20974.
3. Наказ МОЗ України від 28 вересня 2012 року № 751 «Про створення та впровадження медико-технологічних документів зі стандартизації медичної допомоги в системі Міністерства охорони здоров’я України», зареєстрований у Міністерстві юстиції України 29 листопада 2012 року за № 2001/22313.
4. Наказ МОЗ України від 28 липня 2014 року № 527 «Про затвердження форм первинної облікової документації та інструкцій щодо їх заповнення, що використовуються у закладах охорони здоров’я, які надають амбулаторно-поліклінічну допомогу населенню, незалежно від підпорядкування та форми власності», зареєстрований у Міністерстві юстиції України 13 серпня 2014 року за № 959/25736.
5. Наказ МОЗ України від 03 серпня 2021 року № 1614 «Про організацію профілактики інфекцій та інфекційного контролю в закладах охорони здоров’я та установах/закладах надання соціальних послуг/соціального захисту населення», зареєстрованого в Міністерстві юстиції України 11 жовтня 2021 року за № 1318/36940.
6. Наказ МОЗ України від 18 травня 2022 року № 823 «Про затвердження Стандарту медичної допомоги «Раціональне застосування антибактеріальних і антифунгальних препаратів із лікувальною та профілактичною метою».
7. Наказ МОЗ України від 13 червня 2022 року № 1011 «Про затвердження чотирнадцятого випуску Державного формуляра лікарських засобів та забезпечення його доступності».
Генеральний директор
Директорату медичних послуг Олександра МАШКЕВИЧ
Додаток 1
до Стандартів медичної допомоги
«Інвагінація кишечника у дітей»
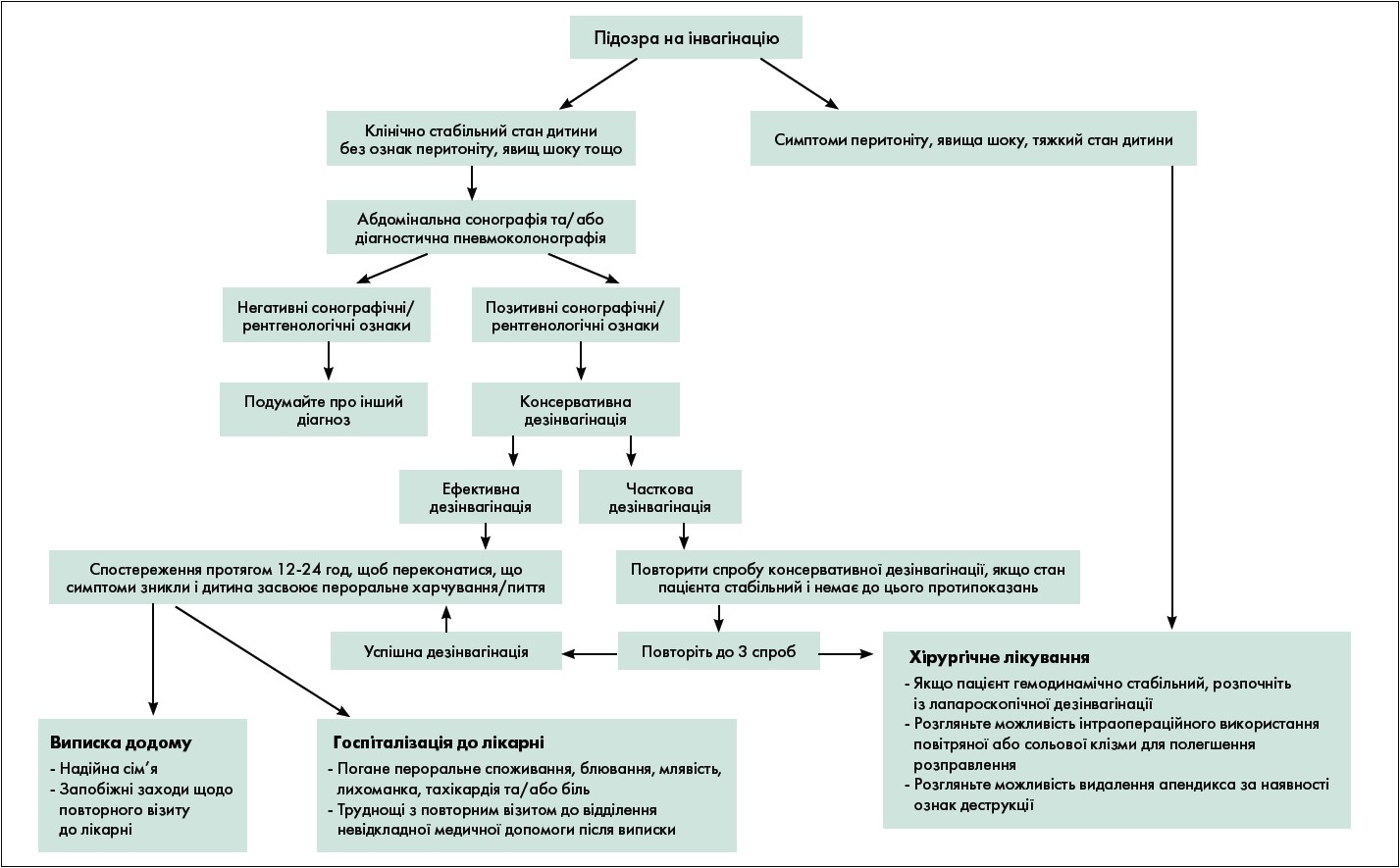
Алгоритм діагностики та лікування ІК
Додаток 2
до Стандартів медичної допомоги
«Інвагінація кишечника у дітей»
Особливості проведення пальпації у дітей з підозрою на ІК
При пальпації живота необхідно:
– визначити наявність інвагінату (пальпацію живота необхідно проводити між больовими нападами);
– звернути увагу на наявність або відсутність пасивного напруження м’язів передньої черевної стінки та симптомів подразнення очеревини;
– при пізній діагностиці захворювання, коли є ознаки некрозу кишки й перитоніту, живіт стає роздутим, напруженим та болісним у всіх відділах – у такій ситуації пальпаторно визначити інвагінат дуже складно;
– виявити локалізацію інвагінату (інвагінат у черевній порожнині, найчастіше визначається у правій половині живота у вигляді довгастого гладкого помірно-рухомого валика м’яко-еластичної консистенції);
– визначити симптом Dance – симптом порожньої правої здухвинної ямки із залученням сліпої кишки в інвагінат та просуванням сліпої кишки у висхідну ободову за рухом перистальтики.
При тонко-тонкокишковій інвагінації інвагінат пальпується рідше, ніж при ілеоцекальній інвагінації, та визначається частіше в навколопупковій ділянці, рухливий і невеликих розмірів.
При товсто-товстокишковій інвагінації інвагінат пальпується переважно в лівих відділах живота: у лівому підребер’ї або в лівій клубовій ділянці.
У сукупності з типовим анамнезом захворювання, пальпаторне виявлення інвагінату робить діагноз ІК зрозумілим та дозволяє перейти до поглибленого обстеження й лікування пацієнта.
Додаток 3
до Стандартів медичної допомоги
«Інвагінація кишечника у дітей»
Диференціальна діагностика ІК
Для дизентерії характерна наявність слизу у випорожненнях із домішкою гною та згустками крові. На відміну від цього, при інвагінації із заднього проходу виділяється темна кров, змішана зі слизом (симптом «малинового желе»). Утворення, що пальпується у черевній порожнині, має ковбасоподібну форму, що підтверджує діагноз інвагінації. Ректальне дослідження при ІК дозволяє деколи визначити головку інвагінату, порожню ампулу прямої кишки, знижений тонус сфінктера. На відміну від цього при дизентерії виявляється спазм анального сфінктера. У будь-якому випадку слід враховувати часте поєднання інфекційної патології з ІК.
Абдомінальний синдром при хворобі Шенлейна – Геноха може мати подібні до інвагінації прояви: раптові напади болю у животі, блювання та випорожнення з домішками крові. Для абдомінального синдрому при хворобі Шенлейна – Геноха характерна мінливість та нестійкість симптомів, натомість як при інвагінації вони зберігаються постійно й наростають. У дітей може бути блювота з домішками крові, що нехарактерно для інвагінації. Кишкова кровотеча при хворобі Шенлейна – Геноха буває одночасно з каловим випорожненням, а при інвагінації присутня кров зі слизом. Проте слід пам’ятати, що сама хвороба Шенлейна – Геноха може бути причиною інвагінації.
У старших дітей інвагінацію необхідно диференціювати з гострим апендицитом. Симптоми ІК у дітей старшого віку виражені зазвичай менш яскраво, ніж у немовлят. На відміну від апендициту, при інвагінації біль у животі має переймоподібний характер зі світлими проміжками. Ознаки непрохідності кишечника також не характерні для гострого апендициту. При ІК живіт довгий час залишається м’яким, на відміну від гострого апендициту, при якому напруження м’язів живота є одною з основних ознак захворювання.
При виразковій хворобі дивертикулу Меккеля кишкова кровотеча є першим і основним симптомом. На відміну від інвагінації кровотечі не передують больові напади, дитина залишається спокійною. Кров, що виділяється при виразці дивертикулу Меккеля, не містить слизу, характерного для ІК. Пальпаторно не виявляється пухлиноподібне утворення.
Поліпоз товстої кишки часто супроводжується масивною кровотечею. Однак больовий синдром у таких дітей не спостерігається, випорожнення залишаються каловими з домішками червоної або темнішої крові зі згустками, виражена анемія.
Додаток 4
до Стандартів медичної допомоги
«Інвагінація кишечника у дітей»
Методи лікування ІК
Внутрішньокишкова пневмокомпресія (лікувальна пневмоколонографія)
Лікувальна пневмоколонографія технічно пов’язана з діагностичною пневмоколонографією, що їй передує. Всі етапи пневмоколонографії виконуються під загальним знеболенням дитини, в операційній та за умови гарної релаксації м’язів передньої черевної стінки. Попередньо необхідно провести пальпацію живота для виявлення інвагінату. Виконати встановлення шлункового зонда, його вільний кінець занурити у ємність із водою.
При діагностичній пневмоколонографії в ампулу прямої кишки через анальний отвір на глибину 5-7 см вводять газовідвідну пластикову трубку, або катетер Фоллея, сполучену зі сфігмоманометром, і повільно подають повітря в товсту кишку до тиску 30-40 мм рт. ст., не більше 60 мм рт. ст. (при такому тиску товста кишка повністю заповнюється повітрям до місця локалізації інвагінату, проте не настає дезінвагінація, що є важливим на етапі діагностики, так як негативний результат дослідження може бути витлумачений як відсутність інвагінації до початку дослідження і призведе до тактичних та організаційних помилок). Дана маніпуляція супроводжується легким масажем передньої черевної стінки проти годинникової стрілки. При досягненні відповідних значень внутрішньокишкового тиску виконується рентгенограма органів черевної порожнини у фронтальній проекції.
Основними рентгенологічними ознаками ІК є:
– пряма ознака: тінь головки інвагінату (контури тіні можуть бути різноманітними, залежно від форми інвагінації);
– непрямі ознаки: наявність газів у товстому кишечнику; відсутність газів у тонкому кишечнику.
При підтвердженні ІК та за відсутності протипоказань, виконується спроба консервативної дезінвагінації шляхом внутрішньокишкової пневмокомпресії – лікувальна пневмоколонографія. Дана маніпуляція є логічним продовженням діагностичного етапу й в усіх випадках виконується під наркозом в операційній за умови гарної релаксації м’язів передньої черевної стінки. Лікар-хірург, що виконує дезінвагінацію, повинен розташовуватися праворуч від операційного столу, помічник – ліворуч. Знову дитині в положенні на спині в ампулу прямої кишки через анальний отвір на глибину 5-7 см вводять газовідвідну трубку, або катетер Фоллея, з’єднаний зі сфігмоманометром. Помічник стискає сідниці дитини, забезпечуючи тим самим певну герметичність. Лікар-хірург повільно підвищує тиск повітря до 60 мм рт. ст. (мінімальний тиск, при якому можлива дезінвагінація) та підтримує його на даному рівні 3-4 хвилини. Одночасно виконується легкий масаж передньої черевної стінки в напрямку проти годинникової стрілки. Показниками розправлення інвагінату є поступове зниження внутрішньокишкового тиску, так як при проходженні інвагінату в оральному напрямку повітря, що вводять, поширюється в більшому просторі. Якщо тиск не падає, введення повітря продовжують до тиску 70 мм рт. ст., потім – до 80 мм рт. ст. і далі з інтервалом у 10 мм рт. ст., але не вище 140-160 мм рт. ст. Таке поетапне нагнітання повітря дозволяє здійснити дезінвагінацію при мінімальному, індивідуальному для дитини внутрішньокишковому тиску. У деяких випадках, особливо при великій протяжності інвагінату, розправлення досягається не переходом на більш високий тиск, а більшою тривалістю маніпуляції, підтримкою досягнутого рівня тиску та кількістю спроб.
Для контролю виконують рентгенограму ОЧП у фронтальній проекції.
Хірургічна дезінвагінація методом лапароскопії
Проведення лапароскопічної дезінвагінації рекомендовано у дітей із гострою ІК за відсутності протипоказань у дитини до лапароскопії, наявності технічних можливостей проведення такої операції та підготовленого персоналу.
Діаметр використовуваних троакарів залежить від віку дитини. Перевагу слід віддавати міні-лапароскопічному інструментарію. Введення першого троакара слід проводити «відкрито» трансумбілікально. Після формування пневмоперитонеуму і встановлення двох робочих портів необхідно виконати первинну ревізію ОЧП. Завдання первинної ревізії: виявлення інвагінату, оцінка виду кишкової інвагінації, оцінка випоту у черевній порожнині, визначення вираженості циркуляторних змін у защемленій кишці, виявлення супутньої патології ОЧП. Після виявлення інвагінату необхідно виконати дезінвагінацію. Для цього необхідно одним із м’яких затискачів захопити зовнішній циліндр інвагінату, іншим м’яким затискачем – занурену кишку за протибрижовий край та обережно здійснити тракцію зануреної кишки у протилежних напрямках за принципом «роздягання» інвагінату. Після дезінвагінації необхідно виконати повторну ревізію черевної порожнини. Завдання повторної ревізії: оцінити ступінь циркуляторних порушень у кишкових петлях, які перебували в інвагінаті, оцінити повноту дезінвагінації, оглянути клубову кишку для пошуку тонкокишкової інвагінації, виявлення анатомічних (механічних) факторів, що можуть бути причиною ІК, евакуювати випіт із черевної порожнини. Якщо інтраопераційна ситуація не дозволяє закінчити втручання лапароскопічно, необхідно перейти до відкритої операції.
Одночасне використання повітряної або сольової клізми може полегшити лапароскопічне розправлення інвагінату.
Окремо необхідно зазначити про можливе накладання кишкової стоми з урахуванням хірургічних правил у випадках, які того потребують (вкрай тяжкий стан дитини, резекція великої ділянки кишки, явища розлитого перитоніту на фоні некрозу кишечника тощо).
Тематичний номер «Хірургія. Ортопедія. Травматологія. Інтенсивна терапія» № 5 (52), 2022 р.