30 листопада, 2023
Сучасні підходи до лікування пацієнтів із риносинуситом
 Гострий риносинусит (ГРС) є найпоширенішим запальним захворюванням верхніх дихальних шляхів. Згідно з епідеміологічними даними, річна поширеність ГРС коливається в межах 6-15% популяції та є переважно наслідком гострих респіраторних вірусних інфекцій. ГРС зазвичай самовиліковується, проте описано серйозні ускладнення, що спричиняли загрозливі для життя стани та навіть смертельні наслідки. Незважаючи на широку розповсюдженість захворювання, лікарі часто допускають помилки під час ведення таких хворих. Сьогодні провідний досвід лікування різних типів риносинуситу втілено в оновлених рекомендаціях EPOS 2020 (Європейський погоджувальний документ із лікування риносинуситу та поліпозу носа), створених міжнародною групою експертів. Основна мета керівних принципів EPOS 2020 – надання перевіреної інтегрованої актуальної інформації, отриманої на основі даних клінічних досліджень та чітких рекомендацій, щодо ведення пацієнтів із гострим (ГРС) і хронічним риносинуситом (ХРС). Інша та не менш важлива ціль авторів рекомендацій – спроба зменшити обсяг необґрунтованого призначення антибактеріальних засобів.
Гострий риносинусит (ГРС) є найпоширенішим запальним захворюванням верхніх дихальних шляхів. Згідно з епідеміологічними даними, річна поширеність ГРС коливається в межах 6-15% популяції та є переважно наслідком гострих респіраторних вірусних інфекцій. ГРС зазвичай самовиліковується, проте описано серйозні ускладнення, що спричиняли загрозливі для життя стани та навіть смертельні наслідки. Незважаючи на широку розповсюдженість захворювання, лікарі часто допускають помилки під час ведення таких хворих. Сьогодні провідний досвід лікування різних типів риносинуситу втілено в оновлених рекомендаціях EPOS 2020 (Європейський погоджувальний документ із лікування риносинуситу та поліпозу носа), створених міжнародною групою експертів. Основна мета керівних принципів EPOS 2020 – надання перевіреної інтегрованої актуальної інформації, отриманої на основі даних клінічних досліджень та чітких рекомендацій, щодо ведення пацієнтів із гострим (ГРС) і хронічним риносинуситом (ХРС). Інша та не менш важлива ціль авторів рекомендацій – спроба зменшити обсяг необґрунтованого призначення антибактеріальних засобів.
Відповідно до положень EPOS 2020 ГРС у дорослих визначається як раптове виникнення ≥2 симптомів, одним з яких має бути або закладеність носа / обструкція / застійні явища, або виділення з носа (виділення спереду / ззаду носоглотки). До інших симптомів належать біль / тиск у ділянці обличчя, зниження або втрата нюху протягом <12 тиж; із безсимптомними інтервалами, якщо патологія рецидивує. Якщо ≥2 вищезазначених симптомів спостерігаються протягом ≥12 тиж, йдеться про ХРС.
Розрізняють також ГРС після перенесеної вірусної інфекції та гострий бактеріальний риносинусит (ГБРС). Загалом ГБРС – рідкісне захворювання з поширеністю 0,5-2% від вірусного ГРС (застуди).
ГБРС діагностують за появи ≥3 із нижчезазначених симптомів: виділення з носа, біль у проєкції приносових пазух, гарячка >38 °C, підвищення С-реактивного білка (СРБ), швидкості осідання еритроцитів (ШОЕ), наявність другої хвилі захворювання. Втім, згідно з оновленими рекомендаціями Американської академії оториноларингології та хірургії голови і шиї, лихоманку вилучено з переліку ознак ГБРС через низьку чутливість і специфічність цього критерію. Сьогодні достовірними критеріями ГБРС визнають відсутність позитивної динаміки протягом 72 год на тлі призначення адекватної протизапальної терапії, лихоманку без тенденції до зниження, лейкоцитоз >15×109/л, ШОЕ >20 мм/год, СРБ >60 мг/л. Зазначені ознаки свідчать про необхідність призначення антибіотиків.
Як потенційний гематологічний біомаркер, що свідчить про тяжчу бактеріальну інфекцію, може використовуватися визначення рівня прокальцитотіну.
Зазвичай ГРС розпочинається як вірусна інфекція носа, що зумовлює розвиток запалення, та/або як вірусна інфекція приносових пазух.
Після публікації EPOS 2012 з’являється все більше експериментальних даних, які підтверджують той факт, що епітелій носової порожнини є основним порталом проникнення респіраторних вірусів, а також активним компонентом початкових реакцій організму на вірусну інфекцію. Каскад запалення, ініційований епітеліальними клітинами порожнини носа, спричиняє ушкодження інфільтрувальними клітинами, зумовлюючи набряк, застій, екстравазацію рідини, утворення слизу й обструкцію навколоносових пазух у процесі, який зрештою спричиняє післявірусний ГРС або навіть ГБРС.
Для лікування запалення слизової оболонки носа та приносових пазух у рекомендаціях ЕРОS 2020 передбачено використання антигістамінних препаратів, нестероїдних протизапальних препаратів (НПЗП), деконгестантів, іригаційної терапії сольовими розчинами, рослинних засобів, препаратів цинку, вітаміну С. Застосування антибіотиків може бути доцільним лише в разі приєднання бактеріальної флори, оскільки невиправдане лікування протимікробними засобами не лише зумовлює появу резистентних штамів мікроорганізмів, а й може сприяти розвитку ускладнень.
Нині існують дані про те, що антибіотики спричиняють серйозні побічні явища в дорослих за умови прийому при застуді та в усіх вікових групах за гострого гнійного риніту. Рутинне застосування антибіотиків за цих умов не рекомендується.
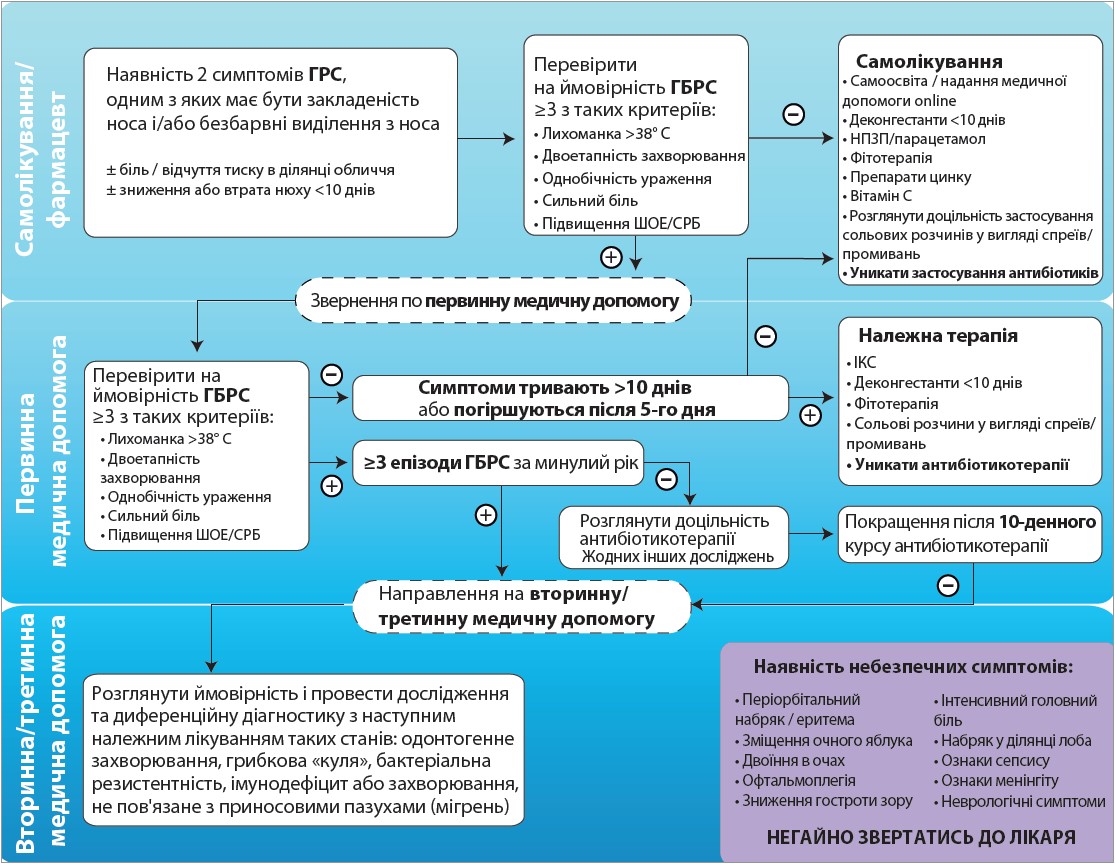
Наразі за наявності ознак риносинуситу ЕРОS рекомендовано використовувати певний лікувально-діагностичний алгоритм (рис.).
Рис. Лікувально-діагностичний алгоритм за наявності ознак риносинуситу
Експерти ЕРОS підкреслюють, що лікування майже всіх пацієнтів із ГРС має бути симптоматичним, якщо необхідно, в комбінації з місцевими кортикостероїдами. Місце для антибіотиків дуже обмежено – їх слід призначати лише в ситуаціях, що свідчать про тяжкий перебіг захворювання із приєднанням бактеріальної інфекції, як-от висока температура тіла, погіршення самопочуття, сильний біль, підвищення ШОЕ.
Останніми роками здійснено низку системних оглядів, багато з яких проводилися в межах Кокранівського співробітництва. Автори цих оглядів дійшли висновку, що немає жодних доказів користі застосування антибіотиків у разі звичайної застуди чи персистувального гострого гнійного риніту в дітей або дорослих. Також існують докази того, що антибіотики спричиняють значні побічні ефекти в дорослих, якщо їх призначають за звичайної застуди.
Наявні на сьогодні дані не свідчать на користь застосування інтраназальних кортикостероїдів для полегшення симптомів звичайної застуди, хоча їх призначення не чинить значного негативного ефекту.
Існують докази низької / дуже низької якості того, що пробіотики були кращими за плацебо щодо зменшення середньої тривалості епізоду гострої ІВДШ, а також у разі застосування антибіотиків.
Що стосується симптоматичного лікування, то зроблено висновок про те, що антигістамінні препарати мають обмежений короткостроковий (1-й та 2-й дні лікування) позитивний вплив на тяжкість загальних симптомів у дорослих, але не в середньо- та довгостроковій перспективі.
Клінічно значущого впливу на закладеність, ринорею або чхання немає, тому багаторазові дози деконгестантів можуть чинити незначний позитивний вплив на суб’єктивні показники закладеності носа в дорослих із супутньою звичайною застудою без збільшення ризику розвитку побічних явищ у дорослих у короткостроковій перспективі.
Крім того, зроблено висновок про те, що парацетамол здатен допомогти полегшити закладеність носа та ринорею, але може не покращити деякі інші симптоми застуди (включно з болем у горлі, загальним нездужанням, чханням і кашлем); НПЗП знімають дискомфорт або біль, спричинені звичайною застудою; висловлено припущення, що комбінації антигістамінів, аналгетиків, деконгестантів мають деяку загальну перевагу в дорослих і дітей старшого віку.
Автори також дійшли висновку, що іпратропію бромід, імовірно, ефективний для поліпшення ринореї при звичайній застуді, але не чинить жодного впливу на закладеність носа; його застосування було пов’язано зі значною кількістю побічних ефектів порівняно із плацебо чи за відсутності лікування.
Через низьку вартість та безпеку доцільним є застосування вітаміну С і цинку, який у дозі ≥75 мг/добу за умови застосування протягом 24 год після появи симптомів значно скорочує тривалість звичайної застуди.
Нововведення в оновлених положеннях ЕРОS порівняно з їхньою попередньою версією (2012) – рекомендація щодо застосування препаратів рослинного походження, зокрема капсул миртолу (рівень достовірності доказів Іb).
Миртол, відомий також під назвою ELOM‑080, – дистилят суміші 4 ректифікованих ефірних олій: евкаліпта, солодкого апельсина, мирта та лимона. Основними хімічними складниками цієї суміші є монотерпени 1,8-цинеол, (+)-лимонен та (+)-α-пінен, однак увесь спектр фармакологічно активних інгредієнтів миртолу не обмежується вищезазначеними речовинами.
З лікарських засобів із природними складниками, рекомендованих EPOS 2020, на фармацевтичному ринку України наявний препарат Респеро Миртол (активна речовина – ELOM‑080). Респеро Миртол чинить секретомоторний та секретолітичний ефекти, розріджує мокротиння, активує мукоциліарний кліренс (МЦК) респіраторного епітелію, покращує його очисну спроможність, стимулює інтенсивне виділення мокротиння.
При застосуванні високих доз Респеро Миртолу також проявляються протиінфекційний, імуномодулювальний, спазмолітичний, судинорозширювальний ефекти; він підтримує диференціювання циліндричного епітелію in vitro, сприяє відновленню порушеного МЦК після вірусної інфекції.
Наразі проведено чимало експериментальних і клінічних досліджень, що демонструють сприятливий вплив Респеро Миртолу ELOM‑080 на слизову оболонку дихальних шляхів, її стійкість до інфекційних агентів, а також зменшують ризик тяжкого перебігу ГРС.
Вплив Респеро Миртолу на виділення епітеліального секрету дихальних шляхів продемонстровано в дослідженні Y. Lai та співавт. (2014), в якому оцінювали його вплив на МЦК. Результати випробування продемонстрували, що в разі застосування спостерігалося значне збільшення товщини рідинного шару на поверхні дихальних шляхів порівняно із плацебо.
В іншому дослідженні, проведеному O. Kacshke та співавт. (1997), на тлі застосування Респеро Миртолу спостерігалося збільшення швидкості МЦК у гайморових пазухах. Ефективність препарату Респеро Миртол у дозі 300 мг у дорослих із гострим синуситом оцінювалася в багатоцентровому подвійному сліпому рандомізованому дослідженні P. Federspil і співавт. (2000), яке проводилося на базі 16 центрів Німеччини та загалом включало 331 амбулаторного пацієнта. Результати цього випробування продемонстрували, що кількість пацієнтів, котрі згодом потребували антибактеріальної терапії після терапії препаратом Респеро Миртол (7,3%), була майже вдвічі меншою за групу плацебо (12,6%).
J. Thomsen і співавт. (2021) в експериментальній моделі встановили, що ELOM‑080 проявляє віруліцидну й віростатичну активність стосовно збудників респіраторних вірусних інфекцій – вірусу грипу типу А, риновірусу, респіраторно-синцитіального вірусу, аденовірусу. Ці ефекти були найбільше вираженими щодо РНК-вірусів з оболонкою, що надає можливість припустити наявність противірусної дії ELOM‑080 і в клінічних умовах.
У 2020 році науковці на чолі з O. Pfaar опублікували результати спостережного дослідження щодо оцінки ефективності ELOM‑080 у пацієнтів із вірусним ГРС. Лікування передбачало використання ELOM‑080 по 1 капсулі 4 р/день (1200 мг) курсом тривалістю 14 днів, а також парацетамолу (в разі нагальної потреби). Заборонялося застосування назальних спреїв-деконгестантів, муколітиків, знеболювальних засобів, антибактеріальних, антигістамінних препаратів.
Під час аналізування результатів випробування можна дійти таких висновків:
- зафіксовано відчутне зменшення вираженості клінічних симптомів ГВРС у групі застосування ELOM‑080 на 7-й та 14-й день;
- уже на 4-й день лікування спостерігалися переваги ELOM‑080 порівняно із плацебо щодо покращення самопочуття пацієнтів;
- завдяки ELOM‑080 тривалість лікування скорочувалася в середньому на 3 дні;
- також фітопрепарат забезпечував вагоміше зниження вірусного навантаження, що корелювало з послабленням симптоматики;
- ELOM‑080 потенційно здатний запобігати вторинній бактеріальній суперінфекції.
Згідно з науковими дослідженнями препарату, Респеро Миртолу притаманна антибактеріальна дія, завдяки чому можна зменшити ймовірність зайвого чи необґрунтованого використання антибіотиків.
Отже, рішення про внесення миртолу до рекомендацій ЕРОS 2020 з лікування ГРС було цілком слушним та обґрунтованим.
Нераціональне лікування ГРС може сприяти розвитку численних ускладнень (у т. ч. гострого середнього отиту, флегмони орбіти, втрати зору, остеомієліту, синдрому кавернозного синусу, менінгіту, субдуральній емпіємі, абсцесу головного мозку), а також збільшувати ризик формування хронічного запалення.
Підґрунтям для тривалого запального процесу з подальшим розвитком ХРС є порушення взаємодії між індивідуальними характеристиками організму-господаря та екзогенними факторами.
Нині існує декілька теорій виникнення ХРС, серед яких домінують гіпотеза імунного бар’єра та ейкозаноїдна теорія. Гіпотеза імунного бар’єра ґрунтується на патогенному впливі екзогенних факторів, що спричиняють імунну відповідь, ушкоджувальній дії суперантигенних екзотоксинів, які виробляються бактеріями роду Staphylococcus, а також бактеріальних біоплівок. Водночас виникненню ХРС сприяють порушення мікробіому носа та навколоносових пазух, розвиток патогенних організмів у приносових пазухах після прийому антибіотиків, перенесеної вірусної інфекції. Ці зміни обумовлюють виникнення хронічного запалення, індукують процеси ушкодження та ремоделювання тканин. Згідно з консенсусом EPOS (2020), в етіології ХРС особливе значення мають такі фактори, як імунодефіцит, мукоциліарні порушення, аспіринова тріада, біоплівки, гастроезофагеальна рефлюксна хвороба, одонтогенна патологія, ятрогенія, муковісцидоз, зовнішнє середовище, дефіцит вітаміну D, гриби, віруси, бронхіальна астма, бактеріальні суперантигени, остеїт, алергія, зміни мікробіому.
Пацієнтам із ХРС спеціалісти закладів первинної та вторинної медичної допомоги часто призначають короткострокові курси антибіотиків. Утім, такі дії навряд чи можна вважати обґрунтованими.
Координаційна група EPOS 2020 унаслідок дуже низької якості доказів не впевнена, чи може застосування антибіотиків нетривалим курсом впливати на результати лікування в дорослих із вираженими загостреннями ХРС порівняно із плацебо. Крім того, внаслідок дуже низької якості доказів невідомо, чи може використання антибіотиків нетривалим курсом впливати на результати лікування в дорослих із ХРС порівняно із плацебо. Часто повідомлялося про виникнення побічних явищ із боку шлунково-кишкового тракту (діарея, анорексія). Необхідно провести великі високоякісні випробування, щоб оцінити застосування антибіотиків нетривалим курсом при виражених загостреннях ХРС. Це стосується і довгострокового застосування антибіотиків.
Місцева антибактеріальна терапія не є ефективнішою за плацебо щодо полегшення симптомів у пацієнтів із ХРС. Однак це лікування може забезпечувати клінічно незначуще полегшення симптомів порівняно з пероральними антибіотиками.
Назальна іригація сольовими розчинами вважається важливим аспектом лікування ХРС, особливо в післяопераційному періоді. Застосування місцевих деконгестантів теоретично може зменшувати набряк слизової шляхом індукції вазоконстрикції. Однак тривале використання здатне зумовлювати медикаментозний риніт, погіршення симптомів назальної обструкції після припинення застосування деконгестантів.
Риносинусит – найпоширеніша ЛОР-патологія. Здебільшого спостерігається ГВР, лікування якого насамперед є симптоматичним. Нині важливе доповнення комплексного лікування ГРС – певні рослинні лікарські засоби, які підтвердили свою ефективність у клінічних випробуваннях. Вони покращують МКЦ, полегшують симптоми, здатні зменшити ризик приєднання бактеріальної інфекції.