15 жовтня, 2024
Проблема остеоартрозу та її вирішення за допомогою добавок глюкозаміну, хондроїтинсульфату, метилсульфонілметану і гіалуронової кислоти
У всьому світі на остеоартроз (ОА) страждають >250 млн людей; останніми десятиліттями ці показники стрімко зростають. Відповідно до даних колаборації Global Burden of Diseases, ≈85% загального тягаря ОА припадає на ОА колінного суглоба, який уражає 10% чоловіків і 13% жінок віком ≥60 років (Hunter D.J., Bierma-Zeinstra S., 2019; Carlson A.K. et al., 2019; Nguyen U. et al., 2011; Zhang Y., Jordan J.M., 2010; GBD 1990-2015, 2016).
Проблема ОА
Лікувати ОА надзвичайно складно. Оскільки повністю зупинити прогресування цієї хвороби неможливо, золотим стандартом терапії ОА на фінальних стадіях є тотальна заміна суглоба (Hunter D. J., Bierma-Zeinstra S., 2019). ОА притаманний хронічний перебіг із вираженим больовим синдромом, зменшенням рухомості суглобів і погіршенням їхньої функції, що значно погіршує якість життя пацієнтів, тому активно проводяться пошуки неоперативних симптоматичних і хворобомодифікувальних методів лікування ОА.
Виокремлюють т. зв. симптоматичні препарати повільної дії для лікування ОА (SYSADOA) (Steinmeyer J. et al., 2018), до яких належать глюкозамін і хондроїтинсульфат. Глюкозамін є метаболічним попередником глікозаміногліканів – складників позаклітинного матриксу хряща, а хондроїтинсульфат – природний компонент останнього (Primorac D. et al., 2020; Henrotin Y. et al., 2010). Метааналізи свідчать про потенційні переваги SYSADOA в пацієнтів з ОА колінного суглоба. Так, у систематичному огляді та метааналізі досліджень тривалого (≥12 міс) лікування було з’ясовано, що глюкозаміну сульфат не лише зменшує біль, а й покращує функцію і структуру суглоба (Gregori D. et al., 2018). Здатність добавок глюкозаміну або хондроїтинсульфату зменшувати біль за візуальною аналоговою шкалою продемонстрована й іншими авторами (Simental-Mendía М. et al., 2018). Х. Zhu та співавт. (2018) виявили переваги хондроїтинсульфату над плацебо в аспекті полегшення болю та покращення функції суглоба, а також переваги глюкозаміну щодо зменшення скутості суглоба. Крім того, автори метааналізу наголосили на хорошому профілі безпеки та кращій переносимості цих добавок.
На фармацевтичному ринку України дієтичні добавки хондроїтинсульфату та глюкозаміну представлені, зокрема, добавкою Артрон® Триактив Плюс, яка, крім цих двох хондропротекторів, містить також гіалуронову кислоту (ГК) і метилсульфонілметан. Продемонстровано, що 12 тиж вживання останнього зумовлює зменшення болю та покращення функції колінного суглоба при ОА (Debbi E. M. et al., 2011).
Зміни суглоба при ОА
ОА – структурне ураження синовіальних суглобів, яке протягом тривалого часу вважали наслідком їхнього зношування в процесі руху. Ключовими клінічними симптомами ОА є біль та нестабільність суглоба, a рентгенологічно виявляють звуження суглобової щілини через втрату хрящової тканини. Водночас із деградацією хряща на краях суглобових поверхонь формуються гострі відростки-остеофіти; відбувається ремоделювання кістки з її склерозуванням (Mathiessen A. et al., 2017). Часті супутники ОА – синовіт, ушкодження менісків суглоба. В наш час ОА вважають хворобою всіх компонентів суглоба (Loeser R. F. et al., 2012) (рис. 1), першою ланкою якої не завжди є ураження хряща (Mathiessen A., Conaghan P. G., 2017).
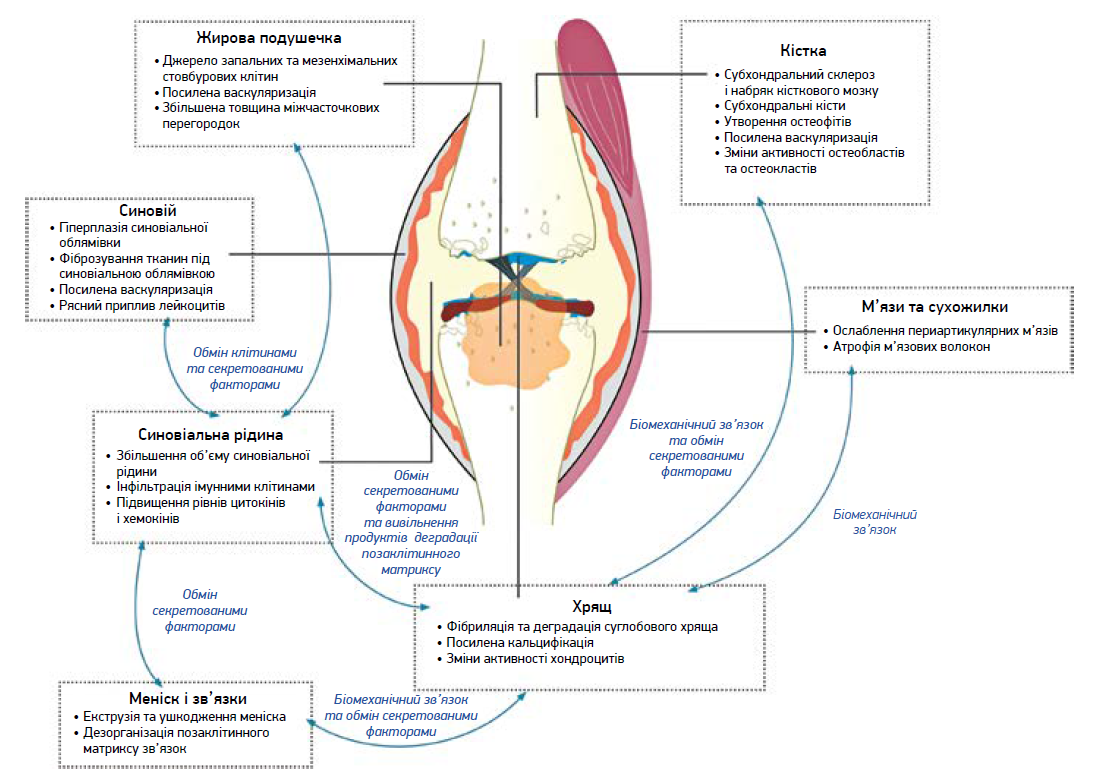
Рис. 1. Зміни тканин суглоба при ОА на прикладі колінного суглоба (Mimpen J.Y., Snelling S.J.B., 2019)
Ланками патогенезу ОА є дисбаланс між утворенням та руйнуванням хрящової тканини під впливом продегенеративних цитокінів (інтерлейкінів‑1β, 6, 15, 17, 18, фактора некрозу пухлини); окисний стрес (активні форми кисню пригнічують проліферацію хондроцитів); розлади синтезу і деградації колагену та протеогліканів; надмірний апоптоз хондроцитів; субхондральне ущільнення кістки з утворенням остеофітів, що в подальшому поглиблює несприятливі зміни хрящової тканини (Geng R. et al., 2023).
Відповідно до основних ланок патогенезу ОА для лікування цього стану доцільно застосовувати хондропротекторні засоби, які мають протизапальну й антиоксидантну дію: наприклад, дієтичні добавки глюкозаміну та хондроїтинсульфату (Артрон® Триактив Плюс).
Фактори ризику ОА
Провідні фактори ризику ОА – старіння (оскільки вік асоціюється з активацією запальних процесів), травми суглоба в анамнезі (рис. 2). Крім того, на виникнення і перебіг ОА впливають стать та пов’язаний із нею гормональний фон: молоді чоловіки рідше потребують заміни суглоба, а гормонозамісна терапія дозволяє сповільнити прогресування ОА в жінок у постменопаузальному періоді (Mimpen J. Y., Snelling S. J.B., 2019). З віком в організмі людини погіршується синтез основних компонентів хрящової тканини – глюкозаміну і хондроїтинсульфату, а такий важливий елемент, як метилсульфонілметан (природне джерело сірки), потрапляє до організму в незначній кількості. Саме тому в осіб літнього віку може бути доцільним прийом дієтичних добавок, які містять ці речовини (Артрон® Триактив Плюс).
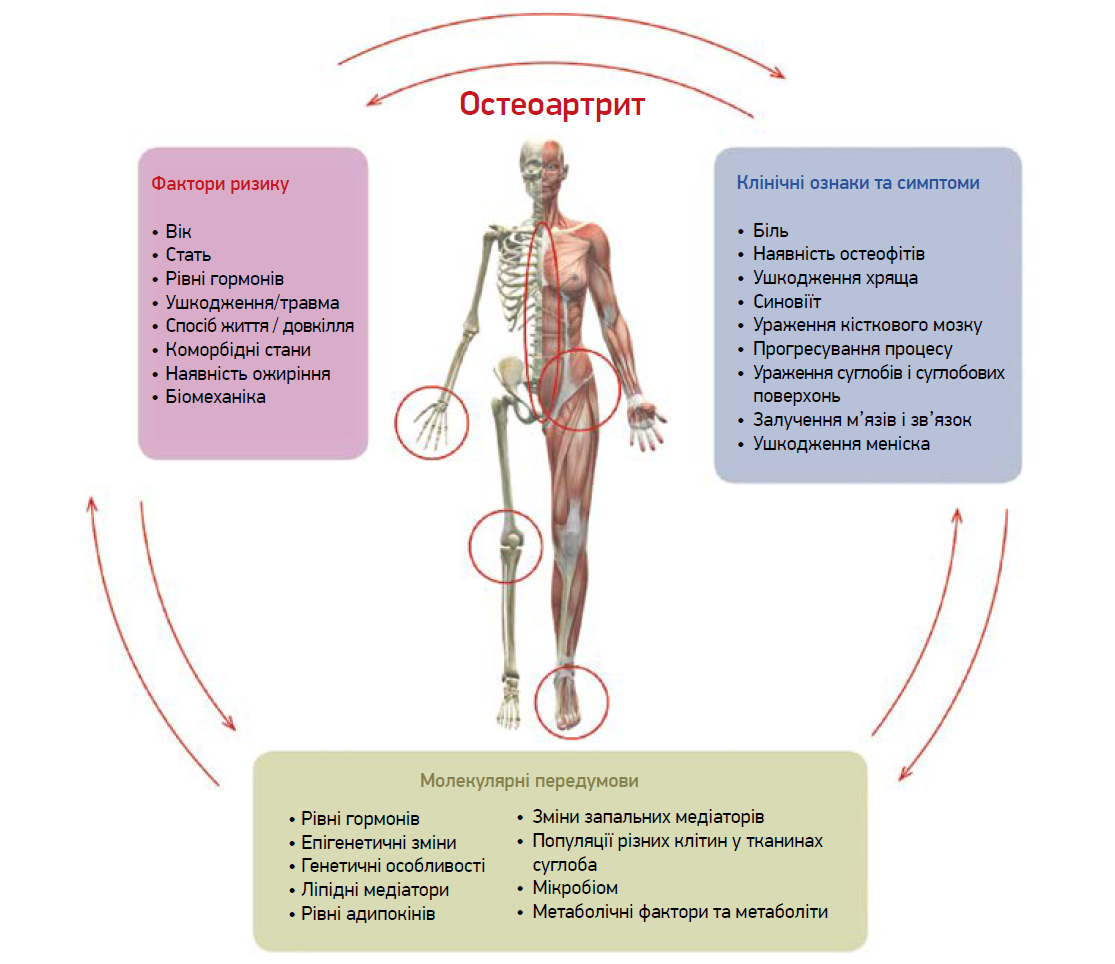
Рис. 2. Фактори ризику, клінічні ознаки та молекулярні характеристики, які визначають підтип ОА (Mimpen J.Y., Snelling S.J.B., 2019)
Передумови до розвитку ОА, наприклад мала товщина суглобового хряща або порушення синтезу колагену, успадковуються генетично, тому наявність сімейного анамнезу ОА – значущий фактор ризику (Geng R. et al., 2023).
З ОА асоціюється і низка інших захворювань, зокрема цукровий діабет, метаболічний синдром, ожиріння (Mimpen J. Y., Snelling S. J.B., 2019), а також певні умови проживання (вологість, холод) (Geng R. et al., 2023).
Високе навантаження на суглоб і травми є вагомими чинниками розвитку ОА. Так, спортивні травми коліна достовірно підвищують імовірність потреби в заміні суглоба (Ackerman I. N. et al., 2018), однак у молодих пацієнтів спостерігаються зовсім інший імунний статус, вищі фізичні вимоги, через що доцільно уникати хірургічної заміни суглоба, якщо це можливо, тому в таких пацієнтів може бути доцільним проведення лікувально-профілактичної хондропротекції (Mimpen J. Y., Snelling S. J.B., 2019), зокрема, за допомогою хондроїтинсульфату й глюкозаміну (наприклад, у складі дієтичної добавки Артрон® Триактив Плюс).
Значна кількість факторів ризику ОА обумовлює існування різних клінічних фенотипів цієї хвороби, однак чітких маркерів прогнозування розвитку або перебігу ОА дотепер не існує. На жаль, зазвичай пацієнти з ОА звертаються до лікаря лише на термінальних стадіях хвороби, тобто за значного болю чи порушення функції суглоба (Mimpen J. Y., Snelling S. J.B., 2019). Це обумовлює потребу в підвищенні обізнаності пацієнтів із цим захворюванням і в збільшенні активності лікарів у його ранньому виявленні, що допоможе своєчасно розпочати хондропротекторні втручання.
Діагностика ОА
Насамперед діагностика ОА ґрунтується на симптомах: у пацієнта виникає типовий біль, який посилюється при втомі або в холодну вологу погоду та полегшується після відпочинку чи при застосуванні тепла. Біль, який зазвичай є тупим, виникає унаслідок субхондральних мікропереломів кістки, синовіту, розтягнення капсули суглоба. На початкових стадіях больовий синдром з’являється лише при тривалому навантаженні або перевантаженні суглоба, однак за прогресування ОА біль виникає і при незначному навантаженні чи в спокої або навіть уночі. Крім того, пацієнти спостерігають обмежену рухомість ураженого суглоба вранці (ранкову скутість), яка зазвичай триває до 30 хв (Geng R. et al., 2023).
Фізикальне обстеження в разі ОА дозволяє виявити чутливість та біль під час натискання на суглоб; набряк суглоба, збільшення його в об’ємі внаслідок остеогіпертрофії та/або наявності асептичного запального ексудату; іноді – підвищення температури шкіри над суглобом; іноді – крепітацію при активному чи пасивному згинанні й розгинанні суглоба; обмеження рухів у суглобі внаслідок болю, наявності ексудату, контрактур, м’язових спазмів, механічної обструкції суглоба (Geng R. et al., 2023).
Золотим стандартом діагностики ОА є рентгенографічне обстеження. Зазвичай виконується рентгенографія в двох проєкціях: прямій та боковій. Важливо провести рентгенографію симетричних суглобів, порівнявши картину. На ранніх стадіях ОА патологічні зміни переважно відсутні, іноді спостерігаються лише невеликі остеофіти. На пізніх стадіях хвороби спостерігаються звуження суглобової щілини, склеротичні зміни та субхондральне ремоделювання кістки, остеофіти, деформація суглоба. При подальшому прогресуванні можлива поява субартикулярних кіст, резорбція кістки та формування внутрішньосуглобових кісткових тілець (Geng R. et al., 2023).
Комп’ютерна (КТ) і магнітно-резонансна томографія (МРТ) переважно використовуються для диференційної діагностики. Оскільки КТ у цьому контексті має певні обмеження, наприклад, не дозволяє виявити незначні ушкодження м’яких тканин, цей метод використовується нечасто. МРТ дозволяє виявити ураження хряща, кісткового мозку та м’яких тканин суглоба на ранніх стадіях, зафіксувати зміни структури періартикулярних тканин (зв’язок, менісків), оцінити ступінь резорбції кістки біля суглоба (Geng R. et al., 2023).
Для виявлення ексудату в суглобі, дефектів хряща та кіст, а також з метою проведення контрольованих пункцій, внутрішньосуглобових ін’єкцій використовується ультразвукове обстеження (Geng R. et al., 2023).
Основні засади лікування ОА
Лікування ОА передбачає модифікацію способу життя, нефармакологічні та фармакологічні методи. Насамперед пацієнту слід у зрозумілій формі надати інформацію щодо причин, симптомів, перебігу та лікування цієї хвороби. В разі надлишкової маси тіла її необхідно знизити. Доцільним є запровадження програми структурованих фізичних навантажень, хоча оптимальний вид спорту та рекомендована тривалість занять досі не визначені (Bruyere O. et al., 2019).
Відповідно до рекомендацій Європейського товариства клінічних та економічних аспектів остеопорозу, остеоартриту та м’язово-скелетних захворювань (ESCEO, 2019), при ОА доцільно застосування нефармакологічних методів (гідротерапія, механотерапія, стретчинг, ортези, тейпування) та фармакотерапії (глюкозаміну, хондроїтину, топічних і системних нестероїдних протизапальних препаратів (НПЗП), внутрішньосуглобових кортикостероїдів, опіатів) (рис. 3). Підхід до лікування має бути покроковим і розпочинатися з навчання пацієнтів, модифікації способу життя та призначення SYSADOA – глюкозаміну та хондроїтину (Bruyere O. et al., 2019).
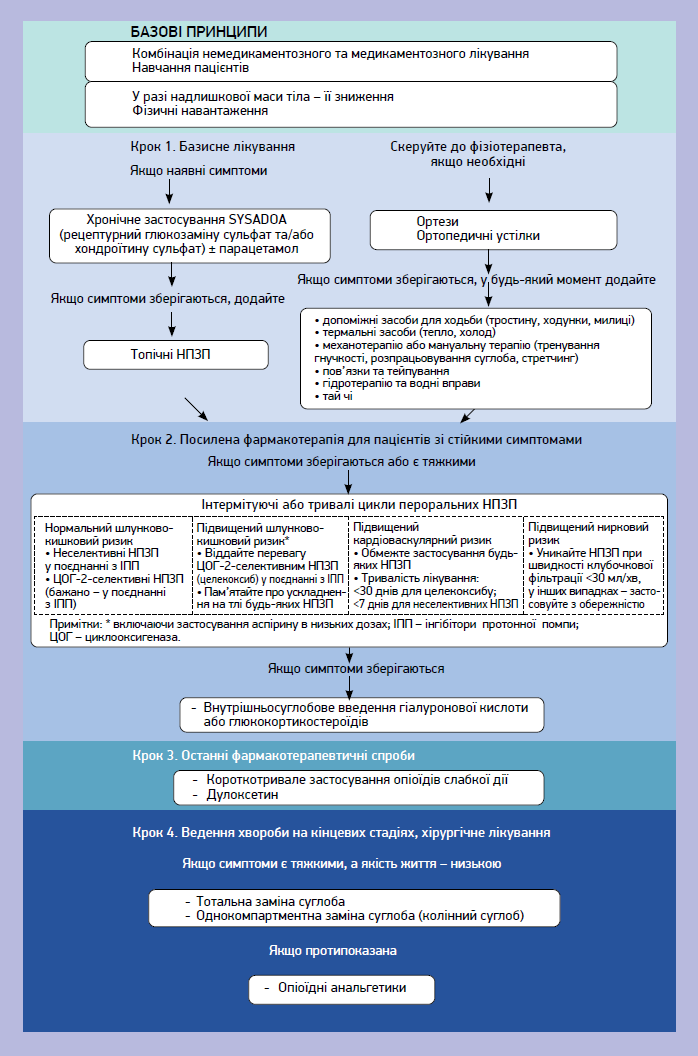
Рис. 3. Рекомендації Європейського товариства клінічних та економічних аспектів остеопорозу, остеоартриту та м’язово-скелетних захворювань (ESCEO, 2019) щодо лікування ОА
Глюкозамін і хондроїтин при ОА
Глюкозамін і хондроїтин – це відомі хондропротекторні речовини, які в деяких рандомізованих контрольованих дослідженнях демонструють ефективність у пацієнтів з ОА на рівні НПЗП целекоксибу, а також характеризуються хорошим профілем безпеки (Hochberg М. С. et al., 2015). Глюкозамін – провідний складник позаклітинних матриксних макромолекул хряща – глікозаміногліканів. Глюкозаміну притаманна протизапальна та проанаболічна дія, здатність сприяти проліферації остеобластів і пригнічувати катаболічні процеси. Слід зауважити, що в разі поєднання глюкозаміну та хондроїтину виникає комплементарність, тобто ефективність комбінації є вищою за таку кожного окремого її компонента (Zeng C. et al., 2015). Цікаво, що глюкозамін має і позасуглобові плейотропні властивості: так, регулярне споживання добавок цієї речовини асоціюється зі зниженням загальної смертності на 27% і серцево-судинної смертності – на 58%. Доклінічні дослідження свідчать, що глюкозамін включається в каскади біохімічних реакцій, які беруть участь у патогенезі цукрового діабету, онкологічних захворювань, ожиріння, хвороб серця та судин, тому в майбутньому може стати препаратом для комплексної терапії цих патологій (Conrozier T., Lohse T., 2022). Безпека глюкозаміну не викликає сумнівів: проведені метааналізи підтверджують профіль побічних ефектів на рівні плацебо (Zhu X. et al., 2018).
Своєю чергою, хондроїтин, який належить до глікоаміногліканів, є компонентом агреканової структури суглобового хряща. Хондроїтину властива протизапальна, анаболічна, антикатаболічна та антиоксидантна дія (Zeng C. et al., 2015). Продемонстровано, що хондроїтин протидіє апоптозу хондроцитів, сприяє продукції протеогліканів, зменшує руйнівний вплив на хрящ матриксних металопротеїназ, запобігає руйнуванню субхондральної кістки (Martel-Pelletier J. et al., 2010). Застосування хондроїтину умовно рекомендовано Американською колегією ревматології та Фундацією артриту (2019) при ОА рук (VanAtta C. et al., 2023).
У метааналізі C. Zeng і співавт. (2015) було проаналізовано 54 дослідження за участю ≈16,5 тис. пацієнтів з ОА. З’ясувалося, що порівняно із плацебо глюкозамін, хондроїтин та їхня комбінація демонструють достовірне зниження інтенсивності болю й покращення функції суглоба (причому комбінація глюкозаміну та хондроїтину чинила однаковий з целекоксибом вплив). У всіх парах порівняння ефективність комбінації глюкозаміну та хондроїтину була вищою за таку кожного окремого складника і наближалася до показників целекоксибу. Однак варто зауважити, що кількість побічних ефектів за прийому останнього була на 17% вищою, ніж при споживанні плацебо, а за умови прийому хондропротекторів (глюкозаміну та/або хондроїтину) – не відрізнялася від показників групи плацебо.
Глюкозамін і хондроїтин у поєднанні з метилсульфонілметаном та ГК є складниками дієтичної добавки Артрон® Триактив Плюс, яка може застосовуватися для хондропротекції в осіб з ОА.
Артрон® Триактив плюс: глюкозамін, хондроїтин і не тільки
Дієтична добавка Артрон® Триактив Плюс містить оптимальні для засвоєння концентрації глюкозаміну, хондроїтинсульфату, ГК і метилсульфонілметану, які в комбінації чинять синергетичний ефект, доповнюючи і посилюючи ефекти одне одного. Загалом компоненти Артрон® Триактив Плюс знижують ризик запалення суглобів; сприяють збільшенню рухливості суглобів; забезпечують регенерацію хрящової тканини; сприяють захисту суглобового хряща, покращуючи властивості синовіальної рідини; є джерелом речовин, необхідних для утворення хрящового матриксу і сполучної тканини, сприяючи їхньому відновленню.
Хондроїтинсульфат і глюкозамін відіграють важливу роль у відновленні сполучної тканини, покращують амортизувальні властивості хряща, збільшують рухливість суглобів. Глюкозамін є необхідним структурним компонентом для синтезу інших складників хрящових структур, тому надходження екзогенного глюкозаміну підсилює вироблення хрящового матриксу. Хондроїтинсульфат – субстрат для утворення здорового хрящового матриксу; він також входить до складу синовіальної рідини, яка забезпечує ковзання суглобових поверхонь і здійснює живлення хряща.
Своєю чергою, метилсульфонілметан – джерело біологічно доступної для організму сірки (компонента білків сполучної тканини). Крім того, метилсульфонілметан знижує ризик розвитку запальних процесів і прискорює синтез колагенових білків, допомагаючи підтримувати суглоби в належному фізіологічному стані. Метилсульфонілметану притаманні антиоксидантна дія та здатність усувати м’язовий біль; цей засіб добре переноситься (Butawan M. et al., 2017). Споживання метилсульфонілметану не лише зменшує біль у колінному суглобі в осіб з ОА, а й покращує їхню якість життя (Toguchi A. et al., 2023).
Іще один складник Артрон® Триактив Плюс – ГК; входить до складу суглобової рідини, де виконує роль мастильної речовини, зменшуючи тертя між суглобовими поверхнями. ГК також є складником хряща, де має «ресорну» функцію, тобто підтримує стійкість хрящової тканини до компресії. ГК формує на всій внутрішній поверхні суглоба напівпроникний покривний шар, який захищає суглобові хрящі та синовіальну оболонку від механічних ушкоджень, вільних радикалів і факторів запалення, а також накриває нервові закінчення, попереджаючи подразнення.
Артрон® Триактив Плюс рекомендовано застосовувати як додаткове джерело глюкозаміну, хондроїтинсульфату, ГК і сірки, що міститься в метилсульфонілметані. Цю дієтичну добавку слід вживати по 2 таблетки 1 р/добу під час їди протягом 2 міс (або іншого узгодженого з лікарем терміну).
Підготувала Лариса Стрільчук
UA-ARTH-PUB‑062024-021
Медична газета «Здоров’я України 21 сторіччя» № 17 (578), 2024 р



