3 березня, 2025
Роль колхіцину в контролі серцево-судинних захворювань
 Колхіцин традиційно використовується в межах терапії першої лінії за таких захворювань, як подагра та сімейна середземноморська лихоманка. Проте останнім часом препарат привертає все більшу увагу завдяки потенційним перевагам у лікуванні серцево-судинних захворювань (ССЗ). Протизапальні властивості колхіцину роблять його цінним інструментом для зниження ризику серцево-судинних (СС) подій та об’єктом активних досліджень.
Колхіцин традиційно використовується в межах терапії першої лінії за таких захворювань, як подагра та сімейна середземноморська лихоманка. Проте останнім часом препарат привертає все більшу увагу завдяки потенційним перевагам у лікуванні серцево-судинних захворювань (ССЗ). Протизапальні властивості колхіцину роблять його цінним інструментом для зниження ризику серцево-судинних (СС) подій та об’єктом активних досліджень.
Коротка історія колхіцину
Е.Ф. Гартунг виконав всебічний огляд історії застосування колхіцину, ретельно вивчивши кілька десятків історичних документів (Hartung, 1954). Перше задокументоване медичне використання колхіцину датується приблизно 1500 р. до н.е. У давніх записах описується застосування рослини, яка, ймовірно, містила колхіцин, для зменшення болю та набряків. У VI ст. н.е. Олександр із Тралл, лікар Візантійської імперії, задокументував використання гермодактилу, рослини, схожої на осінній крокус, для лікування подагри. Він також зазначив її можливі побічні ефекти, пов’язані з шлунково-кишковим трактом (ШКТ). У XVIII ст. австрійський лікар і фармаколог Антон фон Штерк одним із перших описав застосування колхіцину при перикардиті. У той же період Ніколя Гуссон розробив перший комерційний препарат колхіцину під назвою Eau Medicinale, що стало офіційним впровадженням колхіцину в терапевтичну практику.
Ця історична хронологія демонструє шлях колхіцину від природного засобу до визнаного фармацевтичного препарату для терапії запальних захворювань та ССЗ. Наприкінці ХХ ст. клінічні звіти та дослідження підтвердили ефективність колхіцину при лікуванні сімейної середземноморської лихоманки – спадкового автозапального розладу. Це надихнуло провести детальніші тестування колхіцину при перикардиті, які показали, що препарат знижує ризик рецидиву до 50%.
Окрім застосування при ССЗ, колхіцин залишається основним засобом лікування гострих нападів подагри. Хоча традиційна стратегія призначення препарату до появи шлунково-кишкової непереносимості була замінена режимом із початковою дозою 1,8 мг, а потім підтримувальною дозою 0,6 мг один або два рази на день.
Механізм протизапальної дії колхіцину
Колхіцин зв’язується із тубуліном, порушуючи залежні від мікротрубочок процеси у клітинах, що швидко діляться [49]. Препарат зменшує секрецію інтерлейкіну 1β (ІЛ‑1β), ключового прозапального цитокіну, блокуючи співлокалізацію компонентів NLRP3-інфламасоми ASC та NLRP3 (але не інфламасом NLRC4 чи AIM2) і таким чином впливаючи на запальні шляхи [50, 51]. Отже, колхіцин може інгібувати системну запальну відповідь, пов’язану з молекулярними патернами, які активують NLRP3, залишаючи недоторканими інші механізми захисту організму.
Колхіцин послаблює судинне запалення, яке відіграє центральну роль при атеросклерозі та гострих коронарних синдромах (ГКС). Так, у пацієнтів із ГКС без елевації сегмента ST попереднє лікування колхіцином перед катетеризацією серця значно зменшувало транскоронарну сироваткову концентрацію ІЛ‑1β, ІЛ‑18 та ІЛ‑6 порівняно із контрольною групою [52]. Препарат знижував рівень секреції ІЛ‑1β у моноцитах, стимульованих ex vivo, отриманих від осіб із ГКС [53]. У піддослідженні учасників LoDoCo2 колхіцин значно зменшував вміст білка NLRP3 у позаклітинних везикулах [54]. Також він зменшував утворення позаклітинних нейтрофільних пасток у нейтрофілах, отриманих від пацієнтів із ГКС [55].
В осіб із сімейною середземноморською лихоманкою колхіцин знижував хемотаксис нейтрофілів [56]. Також, за наявними даними, препарат зменшував продукцію супероксиду нейтрофілами [57]. У фармакопротеомних дослідженнях було показано, що колхіцин змінював рівні циркулюючих імунних білків, зокрема залучених до дегрануляції нейтрофілів та асоційованих із СС-ризиком [58‑60]. Соматичні мутації в таких генах, як TET2, що накопичуються з віком, посилюють активність інфламасом і пов’язані з підвищеним ризиком ССЗ [61]. На додаток, колхіцин знижував атеросклероз у мишей із мутаціями TET2 та клональною гематопоезою [62].
Окрім того, колхіцин може впливати на вроджені й адаптивні імунні клітини. У дослідженні за участю 35 осіб з ожирінням застосування препарату в дозі 0,6 мг двічі на день протягом трьох місяців значно знижувало рівні циркулюючих класичних моноцитів і цитотоксичних CD8+ Т-клітин. Колхіцин також пригнічував збільшення кількості природних кілерів і CD4+ ефекторних клітин у контрольній групі [63]. Таким чином, колхіцин впливає на ключові запальні шляхи, що сприяють розвитку ССЗ, зокрема, зменшуючи активацію імунних клітин.
Автори експериментального дослідження висловили припущення, що колхіцин опосередковано чинить протизапальну дію у лейкоцитах через секрецію GDF‑15 печінкою [6]. Шлунково-кишкові ефекти колхіцину пояснюються індукованим порушенням мітозу, апоптозом і зміною проникності кишечника, які зникають після припинення лікування [64‑66]. На відміну від досліджень на тваринах, колхіцин, здається, не впливає на мікробіоту кишечника в осіб із метаболічним синдромом [65, 67].
Переваги колхіцину при ССЗ на підставі доказової медицини
Ішемічна хвороба серця
У багатьох клінічних випробуваннях було підтверджено ефективність колхіцину в зниженні ризику СС-подій, як-то інфаркт міокарда (ІМ), інсульт та повторна реваскуляризація, зокрема серйозних (MACE). Також переконливі переваги препарату спостерігалися щодо лікування ГКС та хронічного коронарного синдрому (ХКС). Розглянемо наявні докази детальніше.
Як відомо, інфламасома NLRP3 активує запальні цитокіни ІЛ‑1 та ІЛ‑18 у відповідь на молекулярні сигнали небезпеки. Обидва цитокіни сприяють виникненню та прогресуванню коронарного атеросклерозу. В дослідженні CANTOS (Canakinumab Anti-Inflammatory Thrombosis Outcome Study) було показано, що блокування ІЛ‑1β моноклональними антитілами зменшувало кількість MACE без зміни рівнів ліпідів у крові.
Окрім того, колхіцин знижує рівень високочутливого С-реактивного білка (вчСРБ) та здатний зменшувати об’єм атеросклеротичних бляшок у коронарних артеріях. У відкритому рандомізованому клінічному дослідженні LoDoCo (Low-Dose Colchicine) колхіцин знижував ризик ГКС, позалікарняної раптової зупинки серця або неемболічного ішемічного інсульту на 67% в осіб зі стабільною ішемічною хворобою серця (ІХС).
Також варто відзначити сприятливий ефект колхіцину як доповнення до стандартних лікувальних підходів, як-от антитромбоцитарна терапія та статини. Так, у дослідженнях COLCOT (Colchicine Cardiovascular Outcomes Trial) та LoDoCo2 (Low-Dose Colchicine 2) були отримані переконливі докази щодо переваг колхіцину в межах профілактики атеросклеротичних ССЗ (АССЗ). В обох випробуваннях порівнювали вплив низькодозового колхіцину (0,5 мг/добу) із плацебо на частоту МАСЕ на тлі стандартної медикаментозної терапії (антитромбоцитарних засобів та статинів). Загальна кількість учасників становила ~5000 осіб, тривалість спостереження – два роки.
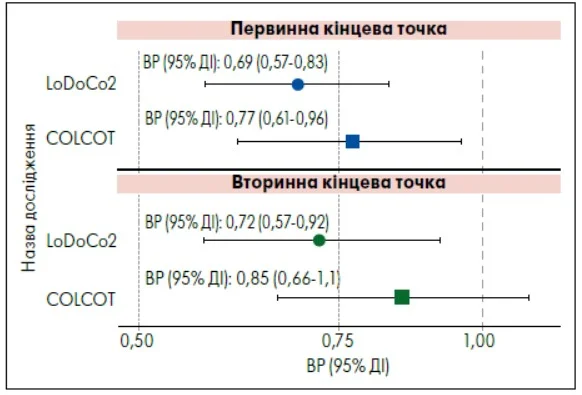
Згідно з результатами обох досліджень, колхіцин знижував ризик МАСЕ більш ніж на 30% порівняно із плацебо. У випробуванні COLCOT застосування препарату корелювало зі значним зменшенням ймовірності MACE, як-то повторний ІМ, інсульт та термінова коронарна реваскуляризація, в осіб із нещодавно перенесеним ІМ. Своєю чергою у дослідженні LoDoCo2 колхіцин знижував ризик MACE як у пацієнтів із ГКС (85%), так і без нього. Отримані дані підкреслили роль препарату в межах вторинної профілактики ССЗ. Ефективність колхіцину щодо зниження ризику МАСЕ у первинній та вторинній кінцевих точках досліджень COLCOT і LoDoCo2 відображено на рисунку 1.
Рис. 1. Ефективність колхіцину щодо зниження ризику МАСЕ
Примітки: Дослідження LoDoCo2 і COLCOT продемонстрували ефективність колхіцину щодо зниження ризику МАСЕ в осіб зі стабільною ІХС (LoDoCo2) та нещодавно перенесеним ІМ (COLCOT). У LoDoCo2 первинними кінцевими точками були СС-смерть, ІМ, ішемічний інсульт або спричинена ішемією реваскуляризація та в COLCOT – сукупність СС-смерті, ІМ, інсульту, термінової госпіталізації з приводу стенокардії, що призвела до реваскуляризації, та реанімованої зупинки серця. Вторинними кінцевими точками були сукупність СС-смерті, ІМ та інсульту в LoDoCo2 та сукупність СС-смерті, ІМ, інсульту та реанімованої зупинки серця в COLCOT.
Адаптовано за L.F. Buckley et al. (2024)
Диференційований вплив колхіцину на реваскуляризацію та ІМ у дослідженнях LoDoCo2 та COLCOT нагадує ефекти статинів, які також переважно знижують ризик реваскуляризації, коли їх застосовують незабаром після ГКС. Це узгоджується з результатами випробування COPS (Colchicine in Patients With Acute Coronary Syndrome), де колхіцин демонстрував виразніший ефект щодо зменшення ймовірності реваскуляризації порівняно із запобіганням повторному ІМ.
Додавання колхіцину до статинів, антитромбоцитарної терапії та сучасної реваскуляризації не знижувало ризик СС-летальності або смерті від усіх причин ані у дослідженні LoDoCo2, ані в COLCOT. Подібним чином, клінічні випробування, в яких до сучасного лікування додавали езетиміб, інгібітори пропротеїнової конвертази субтилізин-кексинового типу 9, бемпедоєву кислоту або канакінумаб, показали зменшення ймовірності MACE, але не СС-летальності чи смерті від усіх причин протягом періоду спостереження.
Ефекти колхіцину, призначеного терміново після ГКС, на ризик MACE оцінювали у двох клінічних дослідженнях. Недостатня статистична потужність і низка інших проблем обмежили можливості інтерпретації отриманих даних, але все ж вони є цікавими з наукової точки зору й заслуговують на увагу.
У випробуванні COPS 795 осіб із ГКС були рандомізовані для отримання колхіцину в дозі 0,5 мг двічі на день протягом 30 днів, а потім 0,5 мг/добу впродовж 11 місяців, або плацебо. Дизайн дослідження передбачав включення 1009 пацієнтів для забезпечення 80% статистичної потужності, щоб виявити зниження первинної комбінованої кінцевої точки (як-то смерть від усіх причин, ГКС, інсульт або термінова реваскуляризація) на 53% за умови контрольної частоти подій 7,2%. Проте дослідження було достроково зупинене через повільне залучення учасників. Все ж науковцям вдалося отримати певні переконливі результати. Так, чисельно у групі колхіцину спостерігалася менша кількість первинних комбінованих подій через 365 днів порівняно із плацебо: 6 vs 10%; відносний ризик (ВР) 0,65 (95% довірчий інтервал [ДІ] 0,38‑1,09).
Окрім того, ретроспективний аналіз виявив зниження ризику первинної комбінованої кінцевої точки (як-то СС-смерть, ГКС, інсульт чи термінова реваскуляризація) на тлі застосування колхіцину порівняно із плацебо (5 vs 10%; ВР 0,51 [95% ДІ 0,29‑0,89]). Цей показник був схожим на отриманий у дослідженнях COLCOT та LoDoCo2, де після 2-річного спостереження ризик первинної кінцевої точки був значно нижчим у групі колхіцину порівняно із плацебо (8 vs 14%; логранговий критерій р=0,02). Однак загальна смертність у групі колхіцину в COPS була вищою, що обговорюється детальніше далі.
У другому дослідженні 361 пацієнта із ГКС рандомізували для отримання колхіцину в дозі 0,5 мг/добу або плацебо протягом шести місяців. Первинна комбінована кінцева точка включала смерть від усіх причин, госпіталізацію через типовий біль у грудях (гострий ІМ або нестабільну стенокардію), неемболічний інсульт, термінову реваскуляризацію або декомпенсовану серцеву недостатність (СН), яка не оцінювалася незалежним комітетом. За результатами, колхіцин значно знижував ризик первинної комбінованої кінцевої точки, що було зумовлено переважно зменшенням кількості випадків нестабільної стенокардії, оскільки в обох групах спостерігалося лише 13 випадків ІМ.
На підставі переконливого досвіду застосування колхіцину, в 2024 р. він був включений до рекомендацій Європейського товариства кардіологів (ESC) щодо лікування пацієнтів із ХКС.
Інші ССЗ
Колхіцин залишається препаратом першої лінії для лікування повторного перикардиту, сприяючи значному зменшенню симптомів та кількості рецидивів. Колхіцин може знижувати частоту фібриляції передсердь (ФП) після кардіохірургічних втручань, зменшуючи перикардіальне запалення. У кількох дослідженнях оцінювали вплив колхіцину на ризик постперикардіотомічного синдрому та ФП після кардіохірургічних втручань і абляції ФП [38‑45]. Однак точна роль колхіцину після кардіологічних процедур потребує детальнішого вивчення.
Окрім того, у пацієнтів із гострим інсультом приймання колхіцину через 24 год після появи симптомів може знижувати показники запалення [46]. Препарат має позитивний вплив на розмір інфаркту та пошкодження, пов’язане з ішемією/реперфузією, якщо його застосовувати перед реваскуляризацією при ГКС, у пацієнтів із цукровим діабетом, які проходять черезшкірне коронарне втручання з використанням металевого стента, а також у хворих, які перенесли аортокоронарне шунтування [31‑36]. В одному клінічному дослідженні не було виявлено зменшення розміру інфаркту при ГКС на тлі застосування колхіцину за даними магнітно-резонансної томографії серця, але він не впливав на кількість нейтрофілів через 24 год, а також лише незначно знижував рівень вчСРБ через 24 год [37].
Колхіцин у низькій дозі (0,5 мг/добу) не чинив впливу на значно підвищену альбумінурію або серйозні несприятливі ниркові події у 160 пацієнтів із цукровим діабетом 2-го типу [47]. У дослідженні за участю 279 осіб зі стабільною СН та зниженою фракцією викиду лівого шлуночка препарат у дозі 0,5 мг двічі на день не корелював із досягненням первинної кінцевої точки, яка передбачала поліпшення функціонального класу за шкалою Нью-Йоркської асоціації серця (NYHA) на 1 ступінь через шість місяців. Проте було зафіксоване значне зменшення кінцево-діастолічного та кінцево-систолічного розмірів лівого шлуночка. У групі хворих, які отримували колхіцин, рівні вчСРБ становили 5,5 мг/л, що свідчить про необхідність потужнішого протизапального ефекту в цьому контексті [48].
Наразі тривають дослідження ролі колхіцину в лікуванні інших ССЗ, таких як СН зі збереженою фракцією викиду та захворювання периферичних артерій. Зокрема, вивчаються довгостроковий профіль безпеки та потенційні переваги колхіцину в поєднанні з новими СС-препаратами.
Практичні аспекти застосування колхіцину при ССЗ
Дослідження підтримують ініціювання лікування колхіцином під час госпіталізації через ГКС – стратегію, яка добре зарекомендувала себе в межах рекомендованої фармакотерапії з приводу СН [29, 30, 68, 69]. З іншого боку, ретроспективний аналіз дослідження LoDoCo2 показав, що колхіцин значно знижував ризик МАСЕ навіть у пацієнтів, у котрих останній ГКС відбувся за період від 2 до 7 років або понад 7 років до рандомізації [70].
Варто зазначити, що в жодному з основних клінічних випробувань колхіцину при ССЗ для включення учасників не було умови підвищеного рівня вчСРБ. Також в інструкціях для медичного застосування препарату, затверджених Управлінням із контролю за якістю харчових продуктів і лікарських засобів США (FDA), не згадується тестування вчСРБ. Своєю чергою у рутинній практиці лікарі можуть розглянути визначення вчСРБ для оцінки співвідношення користь/ризик. Адже у випробуванні JUPITER (Justification for the Use of Statins in Prevention: an Intervention Trial Evaluating Rosuvastatin) було показано, що в осіб із підвищеним вчСРБ на тлі статинотерапії в межах первинної профілактики відбувалося зниження ризику МАСЕ [71].
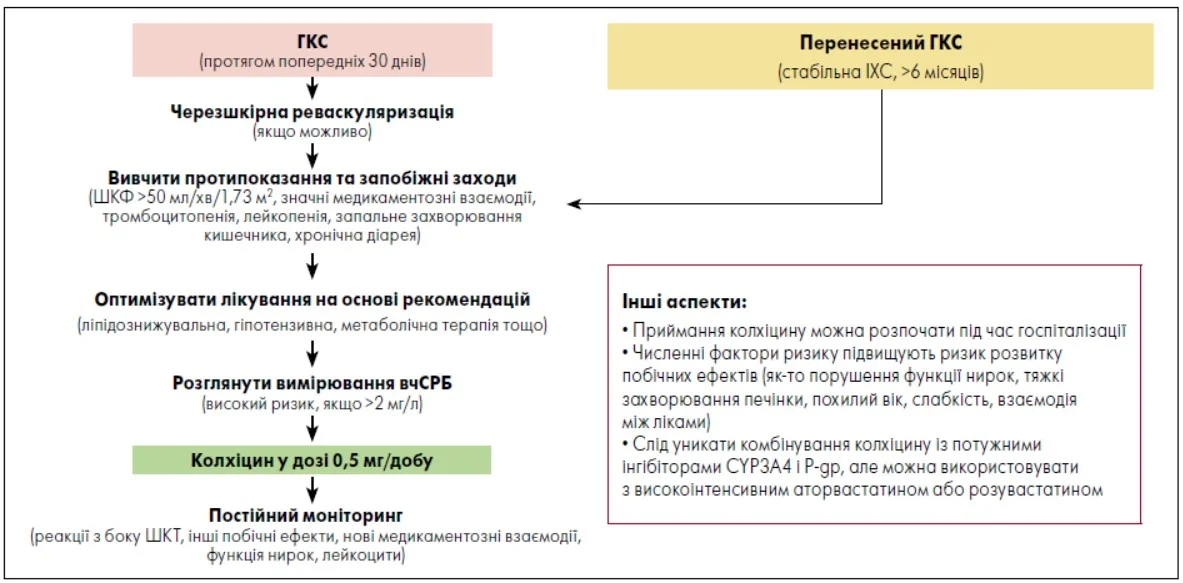
За даними досліджень COLCOT і LoDoCo2, клініцистам доцільно розглядати колхіцин як доповнення до стратегії зниження рівня холестерину ліпопротеїнів низької щільності (ЛПНЩ) у пацієнтів в межах профілактики СС-подій. Загалом докази численних клінічних випробувань свідчать про те, що всі особи з ІХС можуть бути потенційними кандидатами для проведення терапії колхіцином (рис. 2).
Рис. 2. Рекомендований алгоритм застосування колхіцину в низьких дозах для вторинної профілактики атеросклерозу
Примітки: Терапію низькодозовим колхіцином можна розпочинати в осіб із ГКС під час госпіталізації або протягом наступних 30 днів, а також у пацієнтів зі стабільною ІХС, у яких ГКС стався >6 місяців тому. Хворі мають пройти обстеження на предмет можливих протипоказань і запобіжних заходів та отримати оптимальну фармакотерапію згідно з рекомендаціями. Вимірювання вчСРБ може надати докази залишкового ризику запалення, хоча у проведених клінічних випробуваннях із вивчення колхіцину цей показник не був умовою для включення.
Адаптовано за L.F. Buckley et al. (2024)
Практичні рекомендації для лікарів щодо призначення колхіцину:
- Слід ідентифікувати хворих із високим ризиком, що можуть отримати користь від лікування колхіцином, як тих, що мають рецидивні СС-події або залишкове запалення.
- Необхідно пояснювати пацієнтам важливість дотримання рекомендацій та інформувати про можливі несприятливі явища.
- Потрібно враховувати потенційні медикаментозні взаємодії (особливо із препаратами, що метаболізуються CYP3A4) та побічні ефекти (наприклад, реакції із боку ШКТ), а також регулювати дозування для осіб із нирковою або печінковою недостатністю.
Профіль безпеки колхіцину
Реакції з боку ШКТ. Серед звичайних побічних ефектів колхіцину можуть зустрічатися реакції з боку ШКТ, як-то діарея та нудота. Систематичний огляд і метааналіз клінічних випробувань колхіцину, незалежно від опублікованих до 2020 р. показань (35 досліджень, 4225 учасників на терапії колхіцином [2366 із COLCOT] та 3956 – групи плацебо [2379 із COLCOT]), виявили, що ризик будь-яких шлунково-кишкових подій при використанні колхіцину був у 1,74 раза вищим порівняно із плацебо (18 vs 13%) [72]. При цьому варто зауважити, що колхіцин у нижчих дозах демонструє аналогічну ефективність, як на тлі вищих доз, у лікуванні подагричних нападів і краще переноситься [1]. Пронос, пов’язаний із прийманням колхіцину, зазвичай є самовільно обмеженим і зникає протягом трьох днів [45].
У вищезгаданих знакових клінічних випробуваннях COLCOT і LoDoCo2 було отримано найбільші рандомізовані дані щодо безпеки низьких доз колхіцину. Так, у LoDoCo 2437 пацієнтів (7%) припинили участь у дослідженні під час відкритої фази через реакції з боку ШКТ. У COLCOT нудота та здуття живота частіше мали місце у групі колхіцину, ніж плацебо. Проте частота діареї не була вищою при застосуванні колхіцину порівняно із плацебо, а також не спостерігалося міжгрупових відмінностей у серйозних шлунково-кишкових подіях. Окрім того, кількість випадків припинення лікування не відрізнялася між групами колхіцину та плацебо в обох дослідженнях.
Застереження щодо функції нирок та печінки. Дослідження LoDoCo2 виключало пацієнтів із розрахунковою швидкістю клубочкової фільтрації (ШКФ) <50 мл/хв/1,73 м2, хоча FDA дозволяє використання низьких доз колхіцину при ШКФ до 30 мл/хв/1,73 м2. За відсутності зниження функції нирок експозиція препарату з віком підвищується несуттєво. Через метаболізм колхіцину за участю печінкового ферменту CYP3A4 його використання слід уникати в осіб із захворюванням печінки класу C за шкалою Чайлда – П’ю.
Сигнали підвищення ризику смертності. У дослідженні LoDoCo2 було зафіксоване несподіване підвищення ризику некардіоваскулярної смерті (ВР 1,51 [95% ДІ 0,99‑2,31]), а у COPS через один рік частота загальної летальності виявилася вищою у групі колхіцину, ніж плацебо (8 та 1 учасник відповідно) [5, 28]. Своєю чергою у випробуванні COPS 3 із 5 некардіоваскулярних смертей трапилися після припинення лікування, а один летальний випадок був спричинений раком, який не є відомим фактором ризику, асоційованим із терапією колхіцином. Дворічне відкрите спостереження у COPS, що включало 13 смертей, не показало відмінностей у ймовірності загальної чи некардіоваскулярної летальності між групами колхіцину та плацебо [29]. У дослідженні COLCOT ризик загальної чи СС-смерті також не відрізнявся у групах колхіцину і плацебо (ВР 0,98 для загальної смертності [95% ДІ 0,64‑1,49]) [4]. Систематичний огляд та метааналіз застосування колхіцину в пацієнтів із цирозом не виявили значної різниці у ризику загальної смертності між колхіцином і контрольною групою [73].
Інфекції. У випробуванні COLCOT пневмонія частіше зустрічалася у групі колхіцину, ніж плацебо (0,9 vs 0,4%; р=0,03). Однак систематичний огляд і метааналіз, а також LoDoCo2 не виявили різниці у частоті інфекцій при застосуванні колхіцину і плацебо [72]. Ці сигнали потребують подальшого вивчення.
Рідкісні та серйозні побічні ефекти. У дослідженнях COLCOT і LoDoCo2 лейкопенія, тромбоцитопенія або невропатія були зіставними у групах колхіцину та плацебо.
Таким чином, наведені вище дані вказують на те, що колхіцин у низьких дозах має прийнятний профіль переносимості для більшості пацієнтів із ССЗ.
Взаємодія колхіцину з іншими лікарськими засобами
Колхіцин метаболізується за допомогою ентерального та печінкового ферменту CYP3A4 (цитохрому P450 3A4) і P-глікопротеїну (P-gp), який є транспортером ксенобіотиків у кишечнику, жовчних шляхах, нирках та мононуклеарних імунних клітинах (але не у нейтрофілах).
При призначенні колхіцину FDA вимагає врахування таких чинників, як:
- зв’язок між експозицією препарату та клінічними результатами;
- тривалість одночасного застосування ліків;
- доступність параметрів моніторингу;
- клінічні показання для взаємодіючих медикаментів.
Дослідження COLCOT і LoDoCo2 продемонстрували загальну безпеку комбінування статинів із колхіцином. Лише окремі випадки описували серйозну токсичність колхіцину в пацієнтів, які приймали його разом зі статинами, через конкурентне інгібування CYP3A4 та P-gp. Так, 21% учасників дослідження LoDoCo2 дещо частіше повідомляли про міалгію та міотоксичні ефекти порівняно із 19% плацебо (р<0,05). У 1775 осіб із наявними зразками крові наприкінці дослідження колхіцин асоціювався з вищими рівнями креатинкінази порівняно із плацебо (123 vs 110 U/L; р<0,01). Однак середні значення залишалися в межах норми, а рівні >5x верхньої межі траплялися рідко (0,7 vs 0,2%), без випадків >10x верхньої межі норми.
Для пацієнтів, які потребують одночасного застосування високодозових статинів і колхіцину, рекомендовано віддавати перевагу розувастатину (не є субстратом або інгібітором CYP3A4 і P-gp). Таку стратегію можна використовувати без посиленого моніторингу або корекції дози препаратів. Аторвастатин, який є слабким інгібітором CYP3A4 та субстратом P-gp, також є альтернативою. Приймання аторвастатину в дозі 40 мг/добу незначно збільшувало загальну експозицію колхіцину (на 24%) у здорових добровольців, перевищуючи поріг клінічної значущості для взаємодії лікарських засобів.
Рекомендації при застосуванні колхіцину з іншими СС-препаратами:
- Терапія, що не включає фібрати, має переваги для зниження тригліцеридів при одночасному прийманні з колхіцином.
- Лікарські засоби, такі як аміодарон, дронедарон, хінідин та пропафенон, взаємодіють із колхіцином. Одночасне застосування цих антиаритмічних засобів слід проводити під контролем електрофізіолога.
- Доцільно уникати одночасного використання дилтіазему та верапамілу із колхіцином, надаючи перевагу альтернативним препаратам для контролю частоти серцевих скорочень, таким як β-блокатори або ефективніші ліки для зниження артеріального тиску.
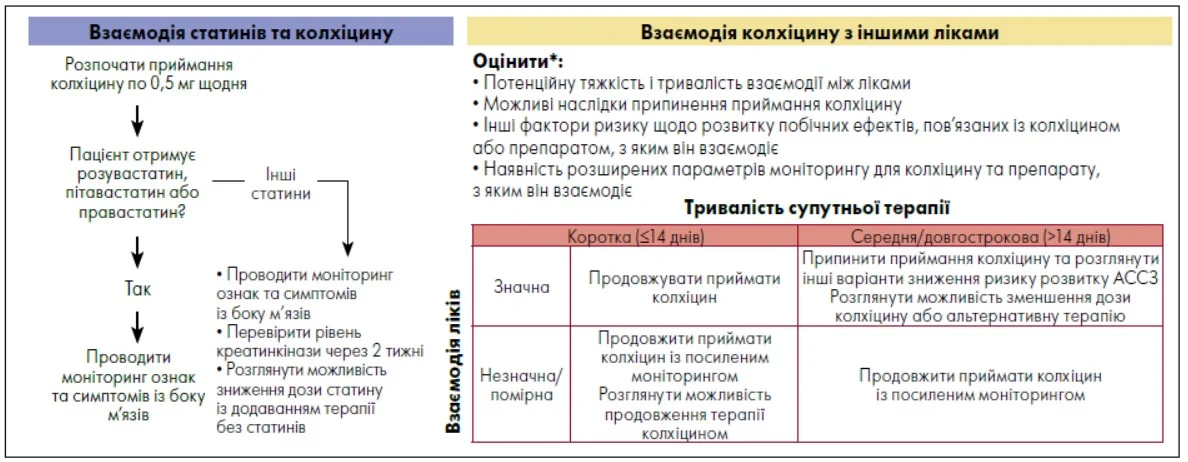
Аспекти взаємодії колхіцину зі статинами та іншими ліками наведені на рисунку 3.
Рис. 3. Аспекти взаємодії колхіцину зі статинами та іншими ліками
Примітки: * Передбачається, що іншої альтернативи препарату, що взаємодіє із колхіцином, немає.
Колхіцин взаємодіє з багатьма широко використовуваними СС-препаратами, зокрема статинами. Колхіцин можна застосовувати одночасно із розувастатином, пітавастатином або правастатином без посиленого моніторингу або коригування дози. Одночасне приймання колхіцину з іншими статинами потребує посиленого моніторингу побічних ефектів із боку м’язів. Слід контролювати взаємодію колхіцину з іншими лікарськими засобами з урахуванням її ступеня та тривалості, наслідки припинення терапії колхіцином, інші фактори ризику щодо розвитку несприятливих явищ на тлі приймання колхіцину та наявність альтернативних методів лікування або посиленого моніторингу.
Адаптовано за L.F. Buckley et al. (2024)
Дозування колхіцину
У США колхіцин доступний у дозі 0,6 мг, тоді як у решті країн світу зазвичай використовується дозування 0,5 мг. За даними великих клінічних досліджень із залученням хворих на ССЗ, дозування 0,5 мг є ефективним та безпечним, якщо терапія препаратом у цій дозі доступна та економічно доцільна. У разі відсутності можливості приймання 0,5 мг, обґрунтоване використання 0,6 мг є прийнятною альтернативою, щоб не відмовлятися від єдиної доступної протизапальної терапії атеросклеротичних ССЗ.
Таким чином, колхіцин рекомендовано застосовувати у таких дозуваннях:
- стандартна доза – 0,5‑1,0 мг/добу з корекцією для пацієнтів із порушенням функції нирок або печінки;
- для профілактики – починати з низьких доз для мінімізації побічних ефектів (наприклад, діареї, болю у животі).
Терапевтичні концентрації препарату
Клінічні спостереження за пацієнтами дозволили встановити, що терапевтична плазмова концентрація колхіцину становить від 0,5 до 3 нг/мл. Дослідження фармакокінетичного моделювання показали, що як доза 0,5 мг, так і 0,6 мг забезпечують терапевтичні концентрації препарату в плазмі, але 0,5 мг слід використовувати в пацієнтів із нирковою недостатністю та у разі потенційних медикаментозних взаємодій.
- При застосуванні колхіцину залежно від плазмових концентрацій необхідно враховувати певні моменти:
- Концентрація колхіцину в лейкоцитах перевищує таку в плазмі у кілька порядків і стає насиченою при рівнях у плазмі, які є значно нижчими за запропонований терапевтичний діапазон.
- Пацієнти із родинною середземноморською лихоманкою можуть переносити добові дози колхіцину до 3 мг, а їхні плазмові концентрації значно перевищують 3 нг/мл.
Таким чином, при терапії колхіцином слід враховувати індивідуальні особливості пацієнта, включно із функцією нирок та печінки, для забезпечення максимальної ефективності лікування та мінімізації ризиків.
Висновки
Колхіцин є перспективним доповненням до терапевтичного арсеналу для лікування ССЗ, особливо у пацієнтів із високим залишковим запальним ризиком. Здатність препарату модулювати запалення дозволяє використовувати його у комплексному лікуванні разом із гіполіпідемічними та антитромбоцитарними засобами, що сприяє покращенню клінічних результатів при ГКС, ХКС та інших СС-станах.
Колхіцин демонструє численні протизапальні ефекти, впливаючи на збирання NLRP3-інфламасоми та різні функції нейтрофілів. За даними великих рандомізованих контрольованих досліджень доцільно стверджувати, що пацієнти з ІХС та збереженою функцією нирок можуть отримати користь від терапії колхіцином у низьких дозах. При призначенні колхіцину лікарі мають враховувати потенційні реакції з боку ШКТ, медикаментозні взаємодії, а також зміни у функції нирок і печінки.
Колхіцин є прикладом тривалої історії розробки лікарських засобів на основі природних продуктів для терапії ССЗ (наприклад, дигоксину, резерпіну, гліфлозинів). Хоча використання колхіцину при ССЗ потребує подальшого вивчення, визначні клінічні дослідження проклали шлях до його застосування як схваленого таргетного протизапального препарату для контролю атеросклеротичного СС-ризику.
Список літератури знаходиться в редакції
Тематичний номер «Кардіологія. Ревматологія. Кардіохірургія» № 1 (98) 2025 р.